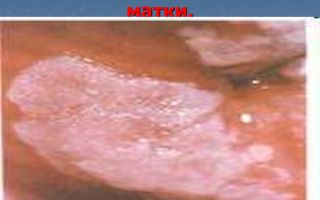
Лейкоплакия шейки матки

Лейкоплакия может возникнуть на слизистой шейки матки, влагалища и вульвы. Все эти слизистые выстланы многослойным плоским эпителием, который в нормальных условиях не ороговевает.
Лейкоплакия шейки матки не является болезнью как таковой — это только симптом, истинный же характер патологии может быть установлен только после биопсии.
Гиперкератоз эпителия чаще всего развивается вследствие воспалительных изменений, однако в 10% случаев за лейкоплакией может скрываться дисплазия эпителия, в 1% случаев — рак. Поэтому взятие материала на гистологическое исследование обязательно в данном случае.
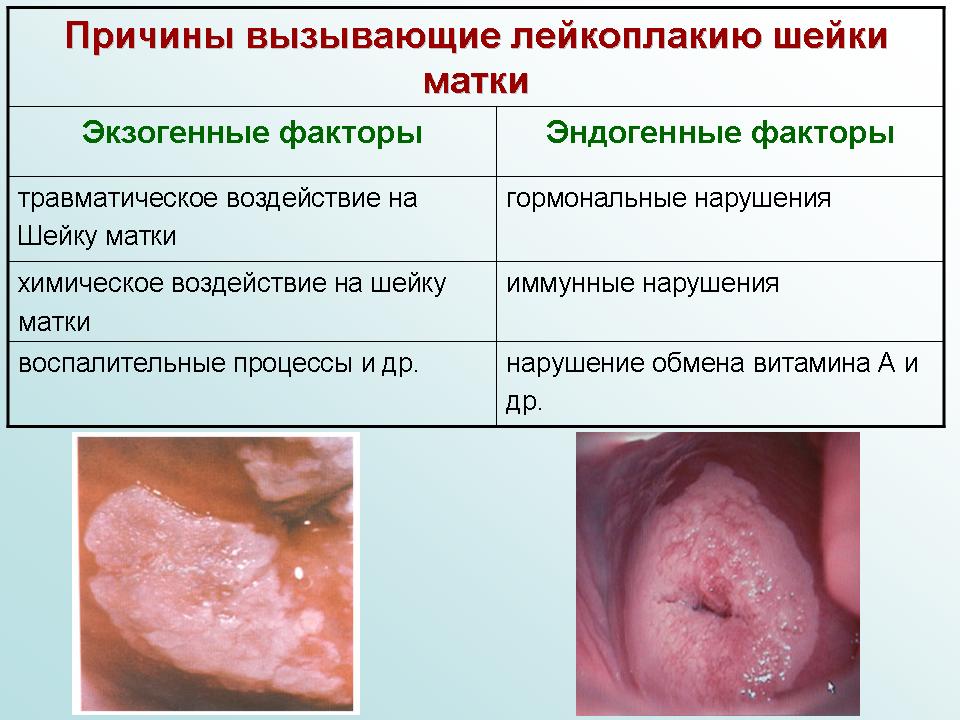
Причины лейкоплакии шейки матки и других слизистых оболочек:
| Раздражение и травмы | Любые раздражители, как химические так и физические, приводят к утолщению эпителиального пласта и усилению выработки кератина. Очень часто лейкоплакия связана с опущением органов малого таза и выпадением матки у пожилых женщин. Нередко травмирование слизистой при половом акте. |
| Дисгормональные изменения | Избыток эстрогенов стимулирует рост клеток и соответственно их ороговение. |
| Воспалительные заболевания | Самая частая причина лейкоплакии шейки матки — вирус папилломы человека и генитальный герпес. Микоплазмы и хламидии также могут приводить к кератозу. |
| Дисплазия и плоскоклеточный рак | Это самые неблагоприятные состояния, связанные с гиперкератозом. Вся диагностика должна быть направлена на их исключение. |
При исследовании биопсийного материала лейкоплакия шейки матки проявляется пролиферацией и гиперкератозом многослойного плоского эпителия. Слой ороговевающих клеток плотно спаян с подлежащими клетками плоского эпителия — это отличает лейкоплакию от кандидоза. При кандидозе белесые наложения легко снимаются и часто сами выделяются в виде творожистых масс.
Нормальный многослойный плоский эпителий и эпителий с гиперкератозом (лейкоплакией)
На фото можно видеть фрагмент слизистой шейки матки в норме и при лейкоплакии. Справа, поверхностный слой плоского эпителия представлен резко уплощенными клетками с обилием кератина — это гиперкератоз. Начальная стадия кератоза носит название паракератоз, а ороговение отдельных клеток — дискератоз.
Симптомы и диагностика лейкоплакии шейки матки
В большинстве случаев лейкоплакия шейки матки протекает бессимптомно. Женщина узнает о наличии каких либо наложений от гинеколога во время профилактического исследования.
Выделения из влагалища, зуд и боли во время полового акта возможны при присоединении бактериальной инфекции.
После осмотра в зеркалах проводится кольпоскопия с использованием проб: с раствором йода (отрицательна) и уксусной кислотой (положительна).
Прогноз и лечение лейкоплакии
Обычно лечение лейкоплакии шейки матки сочетается с диагностической целью. Гинеколог часто удаляет сразу всю пораженную слизистую и направляет ее на исследование. Методы удаления обычно сводятся к криодеструкции, электрокоагуляции и лазерной вапоризации.
Перед хирургическим вмешательством женщина должна пройти цитологическое и бактериологическое исследования мазков, по показаниям назначается профилактическая антибактериальная терапия. Если по результатам биопсии выявлена дисплазия тяжелой степени, может потребоваться конизация шейки матки. В большинстве случаев прогноз благоприятный.
В первую очередь для предотвращения рецидивов заболевания необходимо устранить вызывающие факторы, без этого адекватное лечение попросту не возможно.
Источник: https://gynpath.ru/lejkoplakiya/
Лейкоплакия шейки матки — что это такое? Симптомы и лечение
 Лейкоплакия шейки матки является довольно любопытным гинекологическим заболеванием и находится в отдельной категории патологий.
Лейкоплакия шейки матки является довольно любопытным гинекологическим заболеванием и находится в отдельной категории патологий.
Дело в том, что до сих пор не понятен механизм действия этого заболевания, поэтому врачи не могут дать ответ на вопрос: по какому пути пойдет развитие патологии – доброкачественному или злокачественному?
Встречаемость этого заболевания, по статистике различных клиницистов, является разной и колеблется в пределах от 1,1% до 12,5% случаев. Сложность лечения лейкоплакии вытекает, соответственно, из неясности патогенеза и причин возникновения патологии.
Что это такое?
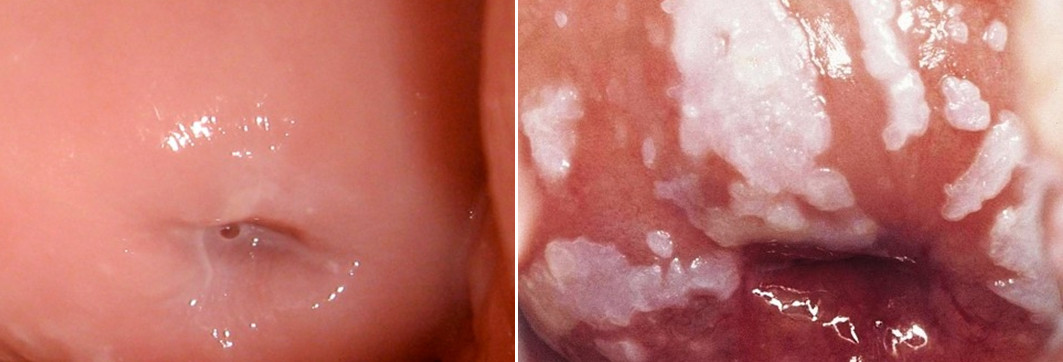
Лейкоплакия шейки матки – это патологическое изменение строения покрывающего шейку матки эпителия. Изначально термин «лейкоплакия» произошел от греческого словосочетания «белая бляшка» и очень точно передавал визуальную характеристику заболевания – появление на поверхности шеечного эпителия белого, плотного на вид отграниченного пятна.
Лейкоплакия это рак или нет?
По данным различных наблюдений трансформация лейкоплакии в рак происходит в 3-20% случаев. Однако выделяют случаи простой лейкоплакии, которая не сопровождается атипией клеток и не являются предраковыми состояниям, а относятся к фоновым процессам организма.
Классификация
В зависимости от макроскопической картины различают следующие формы лейкоплакии:
- Веррукозная или бородавчатая (вторая стадия заболевания) – белесые наросты наслаиваются друг на друга, из за чего шейка выглядит бугристой, а сами очаги лейкоплакии значительно возвышаются над слизистой и не заметить их практически невозможно;
- Простая, которая считается начальной стадией процесса, при этом белые бляшки находятся вровень со слизистой и не выступают над ее поверхностью, их легко можно не заметить во время осмотра шейки матки;
- Эрозивная – на белесоватых бляшках имеются трещины и/или эрозивные участки.
После проведения гистологического исследования кусочка бляшки выделяют простую лейкоплакию и лейкоплакию с атипией (пролиферативную). Простая лейкоплакия (не выявлены атипичные, то есть склонных к перерождению, клетки) причисляется к фоновым процессам шейки. Лейкоплакия с атипией (имеются атипичные клетки) считается предраком.
Причины возникновения лейкоплакии
Нет единой доказанной причины развития лейкоплакии шейки матки. Предполагают две группы факторов, которые способствуют развитию этой патологии:
1) Внутренние:
- Сопутствующие соматические заболевания (сахарный диабет и др.);
- Генетическая предрасположенность;
- Снижение иммунитета и др;
- Аллергия или контактные дерматиты, например, при установке внутриматочной спирали.
2) Внешние:
- Инфекция (папилломавирус, хламидии, микоплазмы и др.);
- Воспалительные процессы (эндометрит и др.);
- Травматическое повреждение слизистой (диагностическое выскабливание, жесткий половой акт и др.).
Таким образом, только сочетание определённых факторов может привести к развитию этой патологии, а у некоторых женщин лейкоплакия возникает без видимых причин и обнаруживается абсолютно случайно.
Во время беременности
Если лейкоплакия выявлена при беременности, то она обычно не влияет на плод и не вызывает патологий плода. При этом существует некоторый риск для самой беременной – велика вероятность усугубления патологии, что может обернуться возникновением гораздо более тяжелых заболеваний и даже малигнизацией поражения.
Спровоцировать подобные осложнения может нарушение гормонального баланса, ослабление иммунитета или роды, при которых шеечные ткани могут серьезно повредиться при растяжении. Если наличие патологического процесса выявлено до беременности в период ее планирования, то избавиться от него необходимо до зачатия. Если предполагается ЭКО, то лейкоплакию обязательно устраняют.
Если же лечение не предпринято, то осложнения и последствия могут привести к необратимым нарушениям вроде озлокачествления патологического процесса.
Симптомы лейкоплакии, фото
Симптоматика лейкоплакии зависит от ее вида.
Плоская лейкоплакия (простая) протекает без особых симптомов. Дискомфорт, чувство жжения внутри может вызывать бородавчатая лейкоплакия.
Эрозийная лейкоплакия может оставлять пятна сукровицы на ежедневных прокладках, особенно после полового акта. Если лейкоплакия распространилась на область вульвы, то здесь может наблюдаться зуд и как следствие – появление мельчайших трещин, ссадин, расчесов. Данные симптомы достаточно нечетки – они есть и при других заболеваниях женской половой сферы.
Обычно для дифференциальной диагностики применяется кольпоскопия и биопсия – тогда с большой вероятностью можно говорить о лейкоплакии.
Большинство врачей склонно не считать лейкоплакию злокачественной болезнью, однако такое утверждение можно давать лишь после исследования биоптата.
При наличии атипичных базальных клеток такая лейкоплакия не может считаться доброкачественной и далее лечение будет строиться уже с учетом этого момента.
Диагностика
Помимо обязательного осмотра шейки матки в зеркалах, во время которого обнаруживаются белые налеты, проводятся дополнительные исследования:
- Кольпоскопия: позволяет определить границы и размеры патологических очагов, а также заподозрить зоны атипии. При проведении пробы Шиллера налеты не окрашиваются в коричневый цвет (йод-негативные участки).
- Анализы на урогенитальные инфекции: кроме мазка на микрофлору влагалища необходимо провести бактериологическое исследование на предмет урогенитальных инфекций, в первую очередь на вирус папилломы человека.
- Цитологическое исследование мазка: соскоб необходимо взять с белесоватого налета. Но цитология не всегда показывает верный результат, так как в соскоб могут не попасть атипичные клетки глубоких слоев эпителия шейки матки.
- Гормональный статус: по показаниям определяют уровень содержания гормонов в организме.
- Биопсия: проводится прицельная биопсия под контролем кольпоскопа, которая в 100% случаев позволяет определить наличие/отсутствие предракового процесса.
Дифференциальную диагностику лейкоплакии шейки матки проводят с кольпитом, эрозией шейки матки, кондиломами, раком. Плоскую лейкоплакию необходимо дифференцировать с комочками слизи, грибковыми налетами (молочница), метаплазией.
Осложнения
Главной опасностью этой патологии является ее возможность перерождения в рак шейки матки. В медицинской терминологии такое состояние называется «факультативный предрак», т.е. состояние которое может с большой вероятностью перейти в рак.
В связи с этим эта проблема находится под строгим врачебным контролем, и специалисты рекомендуют удалять измененные очаги слизистой.
Лечение лейкоплакии шейки матки
Для ликвидации лейкоплакии шейки матки применяют различные методы лечения. Но в первую очередь необходимо ликвидировать воспалительный процесс (в случае его наличия) и другие провоцирующие факторы.
При обнаружении воспаления половых органов или выявлении половых инфекций назначаются препараты с противовирусным, антибактериальным, противотрихомонадным или противогрибковым действием (в зависимости от выявленного возбудителя).
В случае диагностики гормональных нарушений назначается коррегирующая гормональная терапия.
Как лечить лейкоплакию шейки матки, обуславливается многими факторами, а конкретный метод лечения подбирается с учетом его недостатков и достоинств:
- Лазерное воздействия. Лазерное удаление лейкоплакии шейки матки – самый современный способ лечения. Используется высокоинтенсивный углекислый лазер. Процедура проводится бесконтактно и безболезненно. При этом исключается возможность заражения пациентки какими-либо инфекционными заболеваниями или кровотечения. Лазер выпаривает поврежденные ткани, образуя тонкую пленку, которая предохраняет ранку от попадания крови и инфекции. Лазерная коагуляция проводится амбулаторно, в первую неделю цикла. Непосредственно перед воздействием шейку окрашивают раствором Люголя для определения границ лейкоплакии. Если поражена не только шейка, но и стенки влагалища, на первом этапе проводят лазерную коагуляцию очагов на шейке, а через месяц – на стенках влагалища. Полное заживление наступает примерно через 1,5 месяца после процедуры.
- Криодеструкция (заморозка). Некроз патологического очага на шейке вызывается безболезненным воздействием низких температур. В качестве «замораживающего» компонента применяется закись жидкого азота. Процессы эпителизации не сопровождаются образованием рубца, что является существенным преимуществом: шейка матки сохраняет эластичные свойства и не порвется в зоне рубца при будущих родах. Однако наряду с высокой (54 – 96%) эффективностью метод имеет существенный недостаток: наблюдаются рецидивы лейкоплакии, особенно у пациенток с менструальной дисфункцией.
- Радиоволновое лечение лейкоплакии шейки матки. Сравнительно новая методика лечения, не получившая пока широкого распространения. Особенностью подготовки пациенток является обязательное предварительное гистологическое исследование (биопсия) видоизмененных тканей шейки матки. Метод использует свойства радиоволн повышать температуру внутриклеточной жидкости, то есть разрушать лейкоплакию с помощью «выкипания» участка лейкоплакии.
- Прижигание или электрокоагуляция. Данную методику врачи применяют чаще всего, так как она доступная и относительно недорогая. Но стоит отметить, что прижигание имеет несколько существенных минусов. Процедура эта довольно болезненная и травматичная для женщины и вместе с патологическими очагами поражаются и здоровые ткани. Последствия её проведения могут быть довольно неприятными. Процесс заживления проходит очень долго. После проведения прижигания нет гарантии того, что не возникнет рецидив патологии.
В том случае, если лейкоплакия сопровождается выраженной деформацией и гипертрофией, прибегают к радикальному лечению – удаляют шейку матки. Если наряду с лейкоплакией наблюдаются воспалительные процессы в половых путях, то сначала нужно лечить их. В этом случае прибегают к консервативному лечению. Назначают:
- антивоспалительные препараты;
- антибиотики широкого спектра;
- препараты для коррекции сопутствующих патологий;
- иммуностимуляторы;
- витаминные и минеральные комплексы.
Лечение народными средствами в случае развития данного состояния проводить не целесообразно, так как они являются малоэффективными.
Также не следует заниматься самолечением, так как существует опасность того, что без адекватной терапии недуг может перерасти в рак. Народные средства можно использовать только в комплексе с традиционными методиками лечения.
Основной терапией они быть не должны. Лечение народными средствами можно проводить только с разрешения лечащего врача.
Послеоперационный период
В послеоперационном периоде врачи рекомендуют полностью исключить сексуальные контакты в течение 1,5 месяца. Также нужно избегать подъемов тяжестей, походов в сауны и бани, приема горячих ванн. Помимо этого, запрещено использовать гигиенические тампоны и проводить спринцевание. Также нужно безукоризненно соблюдать правила интимной гигиены.
В течение первых десяти дней после обработки шейки матки (не важно, каким методом) могут появляться обильные жидкие выделения, которые не должны пугать. Просто так организм реагирует на лечение, и это является свидетельством успешного заживления поверхности раны.
Отзывы о лечении
Некоторые отзывы женщин которые проходили лечения данного заболевания:
- Екатерина, 38 лет. Мне лечили шеечную лейкоплакию традиционным прижиганием. Осложнений не было. После лечения через полтора года благополучно родила сына. Поэтому можно смело сказать, что лечение прошло удачно.
- Евгения, 27 лет. Когда выявили цервикальную лейкоплакию, врач предложила на выбор – прижигать или удалять лазером. По рекомендации знакомого гинеколога остановилась на лезеротерапии, о чем ничуть не сожалею. Процедура прошла без осложнений, быстро и безболезненно. Рекомендую.
Профилактика
Лейкоплакия шейки матки относится к опасным патологиям. Любую форму этого заболевания, в частности, простую лейкоплакию, необходимо своевременно лечить.
Среди мер профилактики лейкоплакии можно выделить:
- предупреждение половых инфекций;
- применение барьерного способа контрацепции;
- коррекцию гормональных нарушений;
- регулярное обследование у гинеколога;
- исключение хирургического прерывания беременности, травматизации шейки матки при родах и выскабливаниях;
- лечение эктопии, воспалительных процессов и инфекционных болезней, поражающих репродуктивную систему;
После лечения простой лейкоплакии женщина дважды в год проходит обследование, которое включает кольпоскопию, мазок на онкоцитологию и ВПЧ. Если по истечении двух лет рецидивы не возникают, пациентку снимают с диспансерного учёта.
Прогноз
Полное излечение этой патологии наблюдается практически в 99% случаев. Прогноз заболевания в целом благоприятный, при условии, что проведено своевременное устранение провоцирующих факторов и начата адекватная терапия. В противном случае процесс может рецидивировать. Также существует 15% вероятность перерождения лейкоплакии в дисплазию шейки матки и далее в злокачественный процесс.
(1
Источник: https://medsimptom.org/lejkoplakiya-shejki-matki/
Что такое лейкоплакия шейки матки – причины и лечение
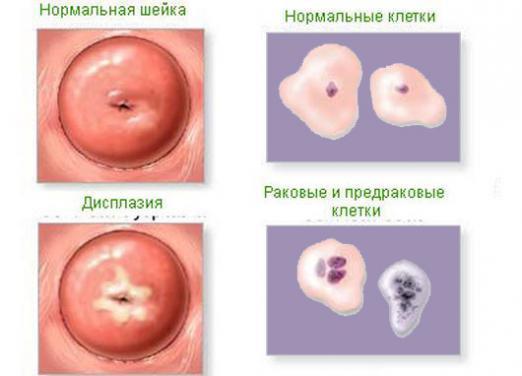
Рубрика: Женское здоровье
Шейка матки чаще остальных органов репродуктивной системы женщины бывает подвержена различным заболеваниям.
Оставлять их без внимания нельзя, так как одни могут нести прямую угрозу для жизни, другие – становятся причиной невынашивания беременности, а третьи – являются переходной чертой от неосложненного недуга к более опасному.
Одним из таких пограничных состояний является заболевание шейки матки под названием «лейкоплакия» — это очаги ороговевших клеток на поверхности наружного зева цервикального канала.
Врач, обнаруживший такую патологию, обязан предпринять срочные меры по ее лечению. В противном случае лейкоплакия может переродиться в рак.
Причины лейкоплакии шейки матки
Поводов к появлению заболевания может быть несколько. Прежде, чем начать процедуру лечения, врач должен выяснить что именно спровоцировало ороговение клеточного слоя.
- Травмы наружного зева цервикального канала. Могут произойти во время родов, медикаментозной чистки и других хирургических вмешательств, которые имели возможность повредить слизистую оболочку шейки матки.
- Рецидивы ЗППП. Могут способствовать созданию такой внутривлагалищной секреции, которая будет провоцировать вялотекущий воспалительный процесс в слоях плоского эпителия, выстилающего наружный зев шейки матки.
- Иммунологические нарушения. Способствуют тому, что слизистая становится слишком хрупкой и легко подвергается различным травмам, но не может зажить в течение длительного времени после повреждений.
- Гормональные нарушения. Систематические сбои менструального цикла, отсутствие овуляций, нарушение работы яичников и коры надпочечников, нарушение функционирования гипофиза и гипоталамуса может привести к тому, что плоский эпителий на зеве цервикального канала будет постепенно замещаться цилиндрическим. На этом месте сначала образуется эрозия, которая затем превратится в ороговевшие очаги.
Причины возникновения лейкоплакии шейки матки может определять вид заболевания. Кроме того, причина лейкоплакии может играть роль в скорости ее развития, в вероятности ее перерождения в злокачественную опухоль.
Виды лейкоплакии и их особенности
Различают три вида заболевания, которые имеют различные внешние проявления, и приводят к определенным осложнениям.
Плоская форма (простая лейкоплакия) – обычно не имеет симптомов и бывает обнаружена только во время осмотра. Патологические изменения могут быть настолько неявными, что врач не сможет сразу увидеть их при помощи гинекологических зеркал.
Однако если проводится кольпоскопия, то плоская форма лейкоплакии все равно бывает обнаружена. Она представляет собой участок слизистой, имеющий белесый цвет, но не возвышающийся над поверхностью шейки матки.
Чешуйчатая форма (бородавчатая лейкоплакия) – чаще всего имеет тенденцию преобразовываться в рак. Ее легко обнаружить при осмотре — шейка матки становится бугристой, неровной. При интенсивном половом акте женщина испытывает боль.
- При обнаружении чешуйчатой формы в обязательном порядке проводится кольпоскопия и биопсия с поверхности очага ороговевших клеток.
Лейкоплакия в форме эрозии – представляет собой очаги поражения белесого цвета, на поверхности которых видны кровоточащие трещины и другие повреждения слизистой оболочки наружного зева цервикального канала.
Такой вид заболевания часто беспокоит женщину внезапно появляющейся мазней бледно-красного цвета, а также болями во время полового акта и саднящими ощущениями внизу живота во время менструаций.
- Чтобы своевременно диагностировать симптомы лейкоплакии шейки матки нужно регулярно посещать гинеколога.
Методики лечения лейкоплакии шейки матки
Избавиться от очагов патологического изменения поверхности цервикального канала можно теми же способами, которые предлагаются для лечения эрозии.
Однако в случае, если установлено, что ороговение произошло из-за инфекционного заболевания, то лечение лейкоплакии шейки матки нужно начинать с антибактериальной терапии.
Радиоволновый метод
При помощи аппарата «Сургитрон» врач обработает пораженный участок шейки матки. Длительность процедуры будет зависеть не только от количества очагов, но и от того, с какой формой заболевания приходится иметь дело.
Если участок патологически измененного плоского эпителия небольшой, то пациентка почти не почувствует боли. Если очаги ороговевших клеток множественные и локализуются в разных местах зева шейки матки, то обработка может занять несколько минут, в течение которых женщина будет чувствовать тянущие боли внизу живота.
Однако они являются вполне терпимыми и не требуют наркоза. Радиоволновый метод лечения практически не имеет негативных сторон, поэтому можно отметить лишь положительные моменты:
- Высокий шанс на излечение от лейкоплакии после одной процедуры.
- Низкий процент рецидивов.
- Незначительные болевые ощущения или полное их отсутствие.
- После этого малоинвазивного вмешательства на шейке матки не остается шрамов.
Лазерное удаление
Лазер помогает добиться тех же результатов, что и радиоволна, правда, стоит такое лечение на порядок дороже. Даже если у пациентки удаляют множественные очаги лейкоплакии, боль при обработке лазером почти не чувствуется.
Кроме того, такое вмешательство проходит с минимальным выделением крови. Как и радиоволна, лазер почти не оставляет после себя шрамов, поэтому такой метод лечения можно смело использовать девушкам и женщинам, которые собираются забеременеть.
Плюсы лазерного удаления:
- Безболезненность.
- Бескровность самой процедуры.
- Отсутствует струп после проведения манипуляций.
Минусы лазерного удаления:
- Опасность прорывных кровотечений при несоблюдении режима поднятия тяжестей после операции.
Прижигание лейкоплакии
Довольно старый способ избавления от заболевания, которые активно практиковался еще в советское время. Сейчас прижигание лейкоплакии шейки матки используется реже, главным образом из-за того, что появились более современные щадящие методы борьбы с патологическими изменениями эпителия наружного зева цервикального канала.
Обычно электрокоагуляция используется в женских консультациях для тех пациенток, которые решили лечить лейкоплакию бесплатно. Оборудование для осуществления данной процедуры стоит довольно дешево, поэтому его в состоянии закупить все государственные клиники.
Плюсы прижигания:
- Дешевизна.
- Доступность.
- Высокий процент излечения от лейкоплакии с первого раза.
Минусы прижигания:
- Болезненность.
- После лечебных манипуляций остается шрам.
- Риск послеоперационных осложнений и кровотечений.
- Образование струпа после коагуляции.
Криодеструкция
Еще одним современным методом лечения очагов ороговевших клеток на шейке матки является обработка пораженного участка жидким азотом. Однако криодеструкция окажется неэффективной, если лейкоплакия локализуется глубоко в слоях слизистой оболочки.
Также в случаях, когда имеют место множественные очаги патологических изменений, врачи предпочитают не использовать криодетрукцию в качестве метода лечения, так как если жидким азотом обработана большая площадь поверхности шейки матки, то впоследствии она может укоротиться.
Плюсы криодеструкции:
- Безболезненность.
- Бескровность процедуры.
- Относительная доступность по цене.
- Отсутствие шрама после операции.
Минусы криодеструкции:
Большая частота рецидивов лейкоплакии.
Неэффективна при глубоких поражениях слизистой цервикального канала.
Возможные осложнения и прогноз
Если малоинвазивное вмешательство было произведено по всем правилам, то обычно осложнений практически не возникает. Если начались проблемы, то их причина может состоять в следующем:
- Перед удалением патологически измененного участка эпителия пациентка не пролечила ЗППП в острой фазе.
- Во время обработки очага ороговевших клеток была занесена инфекция
- После лечения пациентка не соблюдала режим, установленный врачом (рано возобновила половую жизнь, поднимала тяжести и т.д.)
Поэтому важно, чтобы перед тем, как лечить лейкоплакию, врач провел предварительную консультацию и внимательно отнесся к процессу удаления очага заболевания. Среди осложнений можно выделить:
- Кровотечения.
- Кровомазание (не путать с кровотечением – при кровомазании женщина может обойтись одной ежедневной прокладкой в сутки).
- Воспалительный процесс на месте удаления лейкоплакии.
- Обширный воспалительный процесс органов малого таза.
Если биопсия, взятая перед лечением, показала отсутствие атипичных клеток, то пациентка после заживления места обработки считается полностью здоровой, т. е в таком случае прогноз у лечения благоприятный.
Если биопсия показала наличие атипичных клеток, то пациентке ставится диагноз «дисплазия», определяется ее степень и врач разрабатывает схему дальнейшего лечения. Прогноз исхода болезни, в целом, благоприятен, если злокачественные изменения обнаружены вовремя.
Беременность и лейкоплакия
Лейкоплакия считается для беременности отягощающим фактором по нескольким причинам:
- Во-первых, во время вынашивания ребенка происходят изменения гормонального фона, которые могут способствовать увеличению числа очагов лейкоплакии.
- Во-вторых, те же изменения гормонального фона и усиление притока крови к органам малого таза могут спровоцировать перерождение лейкоплакии в злокачественную опухоль.
- В-третьих, при родах зев шейки матки будет подвержен разрывам из-за наличия ороговевших участков эпителия на его поверхности.
- В-четвертых, если заболевание диагностировано в форме эрозии, с наличием открытой раневой поверхности, то это будет источником инфекции, которая может со временем перейти на плодные оболочки.
Все эти факты говорят о том, что беременность при лейкоплакии шейки матки нежелательна, поэтому будущей маме лучше сначала устранить патологически измененные клетки, и только потом начинать планирование зачатия.
Профилактика
В качестве профилактических мер можно посоветовать своевременное лечение инфекционных заболеваний, ЗППП, а также любых воспалительных процессов, происходящих во влагалище.
Обязательным является посещение гинеколога один раз в полгода, который может выявить неблагоприятные изменения на наружном зеве шейки матки при помощи гинекологических зеркал.
Источник: https://zdravlab.com/lejkoplakiya-shejki-matki-prichiny-i-lechenie/
Лейкоплакия шейки матки

Среди всех патологий гинекологического профиля особняком стоит такое заболевание как лейкоплакия шейки матки. Встречаются также и варианты данной системной патологии, такие как лейкоплакия вульвы (лейкоплакия наружных половых органов).
Досконально указанный патогенный процесс не изучен, потому этиология и патогенез лейкоплакии неизвестны. Суть болезни заключается в ороговении участков эпителия слизистых оболочек.
Согласно данным медицинской статистики, лейкоплакия шейки матки и слизистых оболочек влагалища встречается, в среднем, в 1.6-2.6% всех клинических случаев. Это существенная цифра. Речь идет о каждой сотой женщине в популяции.
Особенно часто лейкоплакия встречается в период пиковых гормональных состояний. Треть больных перешагнули рубеж в 45 лет (у пожилых пациенток описываемый недуг наблюдается чаще в разы). Что же нужно знать о столь непростой патологии?
Что такое лейкоплакия шейки матки в гинекологии
Лейкоплакия шейки матки представляет собой сложное и вместе с тем комплексное заболевания гинекологического профиля. Затрагивает оно, как и следует из названия, слизистую оболочку шейки матки. Возможно нисходящее течение заболевания, при котором в процесс вовлекаются ткани влагалища и родовых ходов, также наружных половых органов. Код по МКБ – N88.1.
Суть процесса заключается в утолщении эпителиальных тканей, их уплотнении и ороговении. В переводе лейкоплакия означает «белая бляшка», что хорошо характеризует патогенный процесс. Действительно, участки лейкоплакии выглядят как белые утолщения на стенках слизистых оболочек.
Поскольку болезнь до конца не изучена, сказать заблаговременно, как будет течь недуг, доброкачественно или нет сказать невозможно. Потому ответ на вопрос «рак или нет?», требует дополнительных исследований. В целом описываемое заболевание имеет признаки онкологического процесса, что роднит лейкоплакию с дисплазией и иными предраковыми состояниями.
В то же время, раком подобная трансформация тканей не является. Чтобы сказать что-то конкретное, требуется проведение гистологического исследования с оценкой клеточной атипии (с или без атипии).
Стрелками показаны очаги лейкоплакии («белые бляшки»)
В медицинской практике западных стран, а также США такой термин как лейкоплакия считается морально устаревшим. Наиболее точное название рассматриваемого патологического процесса – это эпителиальная неоплазия. Также встречается наименование дискератоза слизистых оболочек половых путей.
Причины возникновения
Как уже было отмечено, лейкоплакия возникает по не до конца выясненным причинам. Тем не менее, у всех пациенток с выставленным диагнозом наблюдаются одни и те же факторы. Соответственно, можно выделить экзогенные и эндогенные причины развития болезни. Неизвестно каким образом они влияют на риск развития лейкоплакии. Тем не менее, болезнь обуславливается ими прямо или косвенно.
Перечень эндогенных или внутренних факторов довольно широк. Он включает в себя следующие состояния:
- Разрастание или же гиперплазия эндометриального слоя шейки матки. Гиперплазия эндометрия считается предраковым состоянием.
- Нарушение продуцирующей функции яичников. Итогом становится избыточное количество эстрогена, который, как выяснили ученые, в ответе за оптимальную пролиферативную активность клеточных структур (скорость деления клеток).
- Маточные опухоли. В первую очередь миома. Несколько реже – иные немышечные неоплазмы.
Во всех описанных случаях начинается изменение гормонального фона представительницы слабого фона с избытком эстрогенов и недостатком других активных веществ.
- Цервицит.
- Вагинит (он же кольпит).
- Аднексит и иные воспалительные и инфекционно-воспалительные заболевания женской половой сферы.
Все описанные болезни, так или иначе, вызывают нарушение скорости деления стволовых клеток.
- Гипертиреоз.
- Гипотиреоз.
- Избыток холестерина в организме.
- Сахарный диабет любого типа.
Это эндокринные патологии, способные стать причиной нарушения деления цитологических единиц.
- Снижение эффективности работы иммунной системы организма. Развивается по множеству возможных причин. Здесь кроется существенный фактор становления лейкоплакии. Пролиферативная активность клеток, в первую очередь стволовых регулируется иммунитетом. Как только он дает сбой, начинаются неопластические процессы.
Внешние факторы также многообразны. Сюда входят следующие причины:
- Инфицирования различными патологическими агентами. В первую очередь сказывается приобретение таких инфекционных агентов как цитомегаловирус, герпетические агенты всех типов, папилломавирусы. Все инфекционно-вирусные структуры влияют на скорость деления клеток и нередко становятся виновниками развития опухолей и неоплазм другого рода. Также большую роль играет проникновение в организм инфекций, передающихся половым путем.
- Частые и беспорядочные половые связи. Особенно если сексуальная жизнь начата в раннем возрасте.
- Механические повреждения маточных структур и влагалища. Речь идет об интенсивных половых актах, хирургических воздействиях и т.д.
С большой долей вероятности речь идет о целой системе факторов, потому и рассматривать описываемое состояние нужно с этой позиции.
Основные симптомы и диагностика гинекологического заболевания
Лейкоплакия дает довольно неспецифические симптомы. Потому без объективного обследования попросту не обойтись. Среди характерных признаков можно назвать:
- Боли в проекции шейки матки и маточных структур. Локализуются дискомфортные ощущения, как правило, в области нижней части живота, пояснице, в области наружных половых органов. Боль ноющая, тянущая.
- Нарушения менструального цикла. Цикл становится нестабильным, отмечаются задержки.
- Межменструальные кровотечения.
- Выделения в межменструальный период. Они имеют прозрачный оттенок, не отличаются неприятным запахом.
Возможно и бессимптомное течение патологии.
Диагностика самого заболевания не представляет значительных сложностей. Обследованием пациенток с лейкоплакией занимаются врачи-гинекологи. Возможно, понадобится консультация специалиста-эндокринолога или онколога (несколько реже).
На первичной консультации специалист опрашивает больную на предмет жалоб, их типа и длительности. Важно определить момент начала заболевания. В обязательном порядке проводится сбор анамнеза и исследование шейки матки и родовых ходов посредством зеркал.
Визуально лейкоплакия определяется как белесый участок.
Белесые участки лейкоплакии и их схематичное изображение
В дальнейшем показано проведение специализированных исследований. Среди них:
- Мазок из влагалища и со слизистой оболочки шейки матки. Позволяет выявить тип микрофлоры половых органов. Требуется во всех случаях. В дальнейшем требуется бактериологический посев микрофлоры на питательные среды и ПЦР-исследования для выявления типа возбудителей на слизистых.
- Взятие образца для гистологического и микробиологического исследования. Необходимо для выявления типа процесса, скорости деления патологических клеток. Так можно ответить на вопрос, доброкачественный или злокачественный процесс имеет место.
В целом указанных исследований вполне достаточно. Может потребоваться кольпоскопия, исследование функции яичников.
Компьютерная кольпоскопия — современный метод обследования
Формы лейкоплакии
Формы лейкоплакии множественны. Наиболее часто выделяют следующие.
Простая форма
Начальная стадия течения заболевания. Характеризуется наружным поражением шейки матки с вовлечением в процесс внешних слоев слизистой оболочки.
Очаговая форма
Очаговая форма развивается по причине неправильного лечения лейкоплакии или отсутствия терапии. Процесс развивается экспансивно. Вместо одной бляшки формируется целый очаг. Расти образование начинает инфильтративно.
Пролиферативная форма
Конечная и наиболее тяжелая форма лейкоплакии. Формируются генерализованные очаги быстро делящихся клеток. Растет образование инфильтративно. Речь идет о злокачественной форме недуга.
Все три формы сменяют друг друга. Лечение наиболее эффективно на первом этапе. Потому-то так важно регулярно обращаться к гинекологу для прохождения профилактических обследований.
Как лечится лейкоплакия
Лазером
Уничтожение очага лейкоплакии лазером считается наиболее современным и эффективным методом лечения. В ходе процедуры бесконтактным методом проводится выпаривание воды из патологических клеток, что приводит к их саморазрушению.
Таким образом очаг устраняется. Методика имеет целый ряд преимуществ: безболезненность, бескровность, скорость выполнения, отсутствие неблагоприятных последствий.
Единственный минус – дороговизна манипуляции, которая, однако, с лихвой компенсируется действенностью методики.
Возможна также криодеструкция, аргоноплазменная аблация, устранение радиоволновым методом, хирургическое иссечение.
Народные средства
Пациентка должна уяснить основной принцип. Ни о каких народных средствах не может идти и речи. Все дело в том, что эффекта не будет. Более того, появятся новые очаги лейкоплакии, а также усилится степень клеточной атипии. Это прямой путь к раковому процессу, потому лечиться нужно только под контролем специалиста.
Лейкоплакия и беременность
Лейкоплакия не исключает беременности, тем не менее, повышает риск спонтанного выкидыша. Потому рекомендуется пройти специфическое лечение еще на этапе планирования беременности.
Лечение эндометриоза шейки матки у женщин после 40 летЭндометриоз представляет собой крайне распространенное гинекологическое заболевание (патологию женского профиля), в ходе которого клетки, гистологически и цитологически идентичные клеткам эндометрия распространяются за пределы матки, где им «положено» быть. Наблюдается разрастание. …Читать далееСимптомы и лечение эндоцервицита шейки маткиЭндоцервицит, согласно стандартной медицинской выкладке, можно определить как воспалительно-дегенеративное и вместе с тем дистрофическое поражение шейки матки. Заболевание считается довольно распространенным, если верить данным медицинской статистики, наблюдается подобное состояние у …Читать далееРадиоволновое лечение эрозии шейки маткиЭрозия шейки матки представляет собой язвенно-дегенеративное поражение внешней оболочки зева указанной анатомической структуры. В ходе патологического процесса происходит разрушение наружной оболочки влагалищной части шейки с формированием стойких дефектов. По своему …Читать далееЛечение эндометриоза шейки матки у женщин после 40Симптомы и лечение эндоцервицита шейки маткиРадиоволновое лечение эрозии шейки матки
Источник: https://www.MedVoprosi.ru/ginekologiya/lejkoplakiya-shejki-matki.html
Лейкоплакия шейки матки: что это, может ли она перерасти в рак и как ее лечить?
Слово «лейкоплакия» образовано от двух греческих слов, которые означают «белая бляшка». Оно начало применяться в медицине еще в 1887 году и с тех пор традиционно используется в отечественной медицине для определения процессов, связанных с избыточным ороговением эпителиальных слоев. Давайте разберёмся, что же это за заболевание — лейкоплакия шейки матки?
Это ненормальное состояние, при котором развивается избыточное ороговение (накопление кератина) многослойного эпителия, выстилающего поверхность шейки. Зарубежные медики и морфологи чаще говорят о дискератозе шейки матки, то есть о нарушении образования кератиноцитов – ороговевших эпителиальных клеток.
Распространенность и способы профилактики
Описываемая патология выявляется у 1,1% всех женщин. Среди других заболеваний шейки ее доля составляет 5,2%. Еще чаще этот диагноз регистрируется у пациенток с нарушенным менструальным циклом – у 12%.
Несмотря на небольшую частоту встречаемости заболевания в гинекологии, необходимо соблюдать меры по его предотвращению. Ведь практически у каждой третьей больной с лейкоплакией в дальнейшем возникает рак шейки.
Профилактика:
- своевременная диагностика эктопии шейки и ее лечение;
- лечение вирусных и микробных инфекций;
- вакцинация против вируса папилломы человека;
- в группах женщин с частой сменой партнеров рекомендуется использование презервативов;
- лечение нарушений цикла менструаций;
- целенаправленный осмотр женщин из группы риска.
Таким образом, посещение гинеколога не реже раза в год и соблюдение простых правил гигиены позволит предотвратить развитие лейкоплакии у многих женщин.
Классификация
Патология может быть простой или с атипией клеток.
- Простая лейкоплакия шейки матки – это образование ороговевших клеток на поверхности шейки, которые образуют бляшку. Такие клетки характеризуются накоплением плотного белка – кератина, который, например, составляет основу ногтей, волос, а также находится в верхних слоях кожи. Каких-либо микроструктурных изменений при этом нет.
- Лейкоплакия с атипией сопровождается не только образованием большого количества ороговевающих клеток, но и изменением их микроскопической структуры – увеличением ядра, появлением дополнительных ядрышек, высокой скоростью деления, нарушением формы и так далее.
Лейкоплакия это рак или нет?
На этот вопрос врачи отвечают следующим образом: обычная лейкоплакия является лишь фоновым состоянием и не трансформируется в рак. Ее относят к группе гипер- и паракератозов, то есть нарушений ороговения. Лейкоплакия с атипией — предраковое состояние, относящееся к цервикальной интранеоплазии.
В зависимости от распространенности нарушений лейкоплакию классифицируют так же, как и цервикальную неоплазию. При 1 степени атипия клеток имеется лишь в нижней трети эпителиального слоя, при второй занимает 2/3, а при третьей – охватывает весь слой эпителия.
Лейкоплакия эпителия шейки матки как кольпоскопический признак относится по современной номенклатуре к аномальным данным кольпоскопического исследования.
Почему возникает болезнь
Причины возникновения патологии шейки матки делят на две группы:
- эндогенные (внутренние);
- экзогенные (внешние).
Теория гормонального происхождения лейкоплакии была выдвинута еще в 60-х годах ХХ века. Согласно ей, главная причина гиперплазии (разрастания) патологических тканей – дефицит прогестерона и избыток эстрогенов. Такой гормональный дисбаланс возникает вследствие нарушения овуляции в яичниках. Ановуляция развивается при любых нарушениях в гипоталамо-гипофизарной системе, яичниках или матке.
Данное состояние шейки матки часто возникает после перенесенного инфекционного заболевания матки и придатков, особенно на фоне скудных месячных (олигоменореи).
Из внешних факторов особое значение придается ятрогенным (врачебным) физическим и химическим воздействиям. Так, примерно треть пациенток с лейкоплакией ранее получала интенсивное и часто ненужное лечение псевдоэрозии, а вторая треть перенесла диатермокоагуляцию («прижигание») шейки.
Итак, кто относится к группе риска по развитию лейкоплакии:
- женщины с нарушенным менструальным циклом, особенно со скудными менструациями;
- пациентки, перенесшие воспалительные процессы половых путей (сальпингит, эндометрит, аднексит);
- больные, имевшие в прошлом рецидивирующую псевдоэрозию шейки и получавшие по этому поводу интенсивное лечение.
Механизм развития болезни изучен не очень хорошо. Под действием перечисленных выше причин активируются процессы накопления кератина в плоском эпителии, выстилающем шейку (в норме он не ороговевает). Эпителиальные клетки медленно перестраиваются, их ядро и другие внутренние элементы распадаются, происходит утрата клетками гликогена. В результате формируются роговые чешуйки.
Лейкоплакия может сочетаться с эктопией шейки. При этом очаговая лейкоплакия шейки матки возникает при эпидермизации (заживлении) эктопии, когда многослойный эпителий начинает нарастать на поврежденную поверхность. В это время могут появиться одиночные или множественные патологические очаги.
Клинические признаки и диагностика
Чаще всего заболевание протекает скрытно, не сопровождаясь какими-либо жалобами. Лишь некоторых пациенток беспокоят обильные бели, а также кровянистые выделения из влагалища при половом контакте. Боли при лейкоплакии отсутствуют.
Вследствие бессимптомного течения особое значение имеет полное обследование женщины, особенно если она принадлежит к группе риска.
При расспросе уточняется характер менструального цикла, перенесенные заболевания, в том числе псевдоэрозия. Выясняется, каким образом проводилось лечение псевдоэрозии.
Диагностика лейкоплакии шейки матки основана на двух наиболее информативных методах:
- расширенная кольпоскопия;
- морфологический метод.
Поражение выглядит как без труда удаляемая белая пленка либо бляшки в виде глыбок, уплотненные, с хорошо видимыми границами. Эти симптомы лейкоплакии шейки матки зависят от толщины ороговевшего слоя.
Под ним располагаются блестящие очаги розового цвета, которые соответствуют настоящим размерам повреждения.
Очаги лейкоплакии могут быть совсем небольшими, а могут занимать обширную площадь, переходя даже на стенки влагалища.
При кольпоскопии лейкоплакия имеет вид участка, не окрашиваемого йодом, покрытого мелкими красными точками. Эти точки – выросты соединительной ткани, лежащей под эпителием, в которых проходят капилляры. Сам патологический очаг сосудов не имеет. Красные капиллярные нити создают специфичную картину мозаики. Проба Шиллера при лейкоплакии отрицательная.
Чтобы диагностировать злокачественную опухоль шейки при лейкоплакии, берут мазок-отпечаток с поверхности эпителия. Однако этот метод не всегда информативен, ведь из-за ороговения в мазок не попадают глубокие слои эпителия, где как раз и происходит клеточная трансформация.
Поэтому главный способ диагностики – биопсия. Для качественного исследования нужно провести ножевую биопсию (с помощью скальпеля) именно из измененного участка шейки. Поэтому такая процедура проводится под контролем кольпоскопии.
Патология может возникнуть не только на шейке, но и в цервикальном канале. Поэтому необходимо одновременно с биопсией выполнить выскабливание слизистой канала шейки матки. В полученном материале оценивают толщину эпителия, степень его ороговения, потерю гликогена, изменения ядер и формы клеток и другие признаки.
Один из наиболее современных способов диагностики – микрокольпогистероскопия. Она позволяет попасть в цервикальный канал без анестезии и расширения, осмотреть его стенки, взять прицельную биопсию.
При исследовании полученного материала под микроскопом очень важно наличие клеточной атипии. Лейкоплакия шейки матки без атипии характеризуется нормальным соотношением размеров клеток в поверхностных и глубоких слоях, однако есть признаки избыточного накопления в них кератина. Этот процесс называют дискератозом.
При лейкоплакии с атипией верхний слой представлен дискератозом, а под ним скрыт глубокий слой, в котором и обнаруживается патологическое изменение клеток. Такое состояние многие медики называют морфологическим предраком.
Дополнительно для уточнения причин заболевания и тактики его лечения проводят бактериологическое исследование для выявления вирусов и болезнетворных бактерий, а также оценивают гормональный фон и состояние половых органов. При необходимости назначают исследование иммунного статуса – иммунограмму.
Лечение
Вопрос о том, как лечить лейкоплакию шейки матки наиболее эффективно, до сих пор не решен. Предложено довольно много способов воздействия на патологический очаг, в частности:
- диатермокоагуляция;
- воздействие жидким азотом;
- лазерное лечение лейкоплакии шейки матки с помощью излучения высокой интенсивности;
- радиоволновая хирургия;
- общее медикаментозное лечение;
- применение лекарств местно.
Перед началом лечения необходимо убедиться, что у пациентки отсутствуют воспалительные заболевания вульвы и влагалища, вызванные вирусами, хламидиями, трихомонадами, грибками. По показаниям проводится лечение соответствующими противомикробными препаратами.
Не рекомендуется лечение лейкоплакии шейки матки народными средствами. Такие вещества, как облепиховое масло, масло шиповника, средства на основе алоэ и другие популярные рецепты могут усилить размножение патологических клеток и вызвать появление атипичных клеток. Советуем женщинам не рисковать своим здоровьем, а лечиться согласно современным представлениям.
Траволечение при лейкоплакии допустимо только в целях улучшения гормонального баланса, общего состояния и включает красную щетку, боровую матку, белую лапчатку. Пользу могут принести курсы адаптогенов – лимонника, элеутерококка, родиолы розовой.
Прижигание препаратом «Солковагин»
До сих пор применяется химическое прижигание лейкоплакии шейки матки препаратом «Солковагин». Это средство вызывает коагуляцию (прижигание) эпителия. Лекарство проникает на глубину до 2 мм, что способствует разрушению очага. Лечение Солковагином безболезненно. У молодых нерожавших пациенток с простой лейкоплакией эффективность такой терапии превышает 70%.
Солковагин имеет противопоказания, в частности, подозрение на клеточную дисплазию или злокачественное новообразование. Поэтому он не должен использоваться при лейкоплакии с атипией.
Диатермокоагуляция
В настоящее время еще используется и диатермокоагуляция – прижигание с помощью высокой температуры. Однако у этого метода есть нежелательные эффекты:
- развитие эндометриоза в очаге воздействия;
- кровотечение при отторжении образовавшейся при коагуляции корочки;
- обострение сопутствующего аднексита;
- нарушение менструального цикла;
- боль;
- долгое заживление;
- нередко — рецидив лейкоплакии шейки матки.
Криотерапия
Криотерапия – современный метод лечения. Посредством низкой температуры она вызывает некроз (омертвение) патологических клеток. Процедура проводится однократно, длится в зависимости от величины поражения от 2 до 5 минут. Манипуляция безболезненна, выполняется в амбулаторных условиях. Эффективность достигает 96%, однако возможны рецидивы.
Для ускорения заживления и профилактики инфицирования после диатермокоагуляции или криотерапии назначаются свечи. Используются вагинальные суппозитории, восстанавливающие поврежденную слизистую оболочку, – с метилурацилом или Депантол.
Лазерное воздействия
Лазерное удаление лейкоплакии шейки матки – самый современный способ лечения. Используется высокоинтенсивный углекислый лазер. Процедура проводится бесконтактно и безболезненно.
При этом исключается возможность заражения пациентки какими-либо инфекционными заболеваниями или кровотечения.
Лазер выпаривает поврежденные ткани, образуя тонкую пленку, которая предохраняет ранку от попадания крови и инфекции.
Самый современный способ лечения лейкоплакии шейки матки — воздействие лазером
Лазерная коагуляция проводится амбулаторно, в первую неделю цикла. Непосредственно перед воздействием шейку окрашивают раствором Люголя для определения границ лейкоплакии.
Если поражена не только шейка, но и стенки влагалища, на первом этапе проводят лазерную коагуляцию очагов на шейке, а через месяц – на стенках влагалища.
Полное заживление наступает примерно через 1,5 месяца после процедуры.
Радиоволновая терапия
При лейкоплакии возможно лечение сургитроном. Это аппарат для радиоволновой терапии, который позволяет безболезненно и быстро удалить патологический очаг.
Хирургический метод
Если лейкоплакия возникла на фоне изменения формы шейки (например, после родов), используется хирургическое лечение. Пораженные ткани удаляются с помощью конизации (ножевой или лазерной), а также ампутации (клиновидной или конусовидной). Для восстановления нормальной формы шейки и цервикального канала возможно выполнение пластической операции.
Из всех методов лечения предпочтительнее использовать лазерную терапию.
Может ли лейкоплакия шейки матки пройти сама?
К сожалению, ответ на этот вопрос отрицательный. Без лечения простая лейкоплакия может существовать довольно долго, но при появлении атипии прогрессирование болезни ускоряется, и может трансформироваться в злокачественную опухоль.
После лечения необходимо сбалансировать свое питание, стараться употреблять больше белка и витаминов. После консультации с врачом можно принимать биологически активные добавки для улучшения иммунитета и женского здоровья. Их можно принимать как по отдельности, так и программами, включающими несколько природных компонентов.
Лейкоплакия и беременность
Лейкоплакия нередко выявляется у молодых женщин. При этом их может интересовать, препятствует ли заболевание вынашиванию ребенка? Можно ли забеременеть при лейкоплакии?
При очаговых изменениях процесс зачатия не нарушен. Препятствием для оплодотворения могут стать нарушения овуляции, вызвавшие лейкоплакию, а также последствия воспалительных заболеваний.
В некоторых случаях беременность может быть затруднена при сильной деформации шейки, например, в результате повторных процедур диатермокоагуляции, перенесенных в прошлом по поводу рецидивирующей псевдоэрозии.
При планировании беременности следует пройти полное гинекологическое обследование и удалить лейкоплакию. Во время беременности необходим регулярный осмотр с использованием зеркал. При удовлетворительном состоянии шейки возможны роды через естественные пути.
Источник: https://ginekolog-i-ya.ru/lejkoplakiya-shejki-matki.html