Миелома продолжительность жизни, стадии, прогноз

Для больных с диагнозом миелома продолжительность жизни без лечения редко превышает 2 года.
Лечение заболеваний при помощи монохимиотерапии или полихимиотерапии,
а также симптоматическое позволяют продлить жизнь пациенту на 2-5 лет в зависимости от стадии,
на которой болезнь была диагностирована.
Прогноз для больных с миеломой не бывает благоприятным – только те, у кого выявлена солитарная ее форма, имеют шанс прожить 10 лет, остальные проживают не более 2-5.
к содержанию ↑
Стадийность болезни
Различают три стадии заболевания, характеризующиеся рядом показателей.
- Начальная, или первая стадия. Уровень гемоглобина крови не ниже 100 г/л. Показатель гематокрита – не менее 32%. Уровень кальция в крови в пределах нормы, парапротеинов мало (для IgG – не более 50г/л, для IgA – не более 30г/л). Уровень белка Бен-Джонса в сутки – не более 4 г. Нарушения костной ткани отсутствуют, рост опухоли наблюдается только на одной кости.
- Терминальная, или стадия 3. Такой диагноз ставится пациенту, если у него наблюдается хотя бы один из следующих признаков. Уровень гемоглобина менее 85 г/л (показатель гематокрита ниже 25%), уровень кальция превышает 2,6 миллимоль на литр, обнаружены опухолевые очаги в трех и более костях, повышена концентрация парапротеина и белка Бен-Джонса, рентгенограмма свидетельствует о развитии остеопороза.
- 2 стадия диагностируется при помощи метода исключения в случае, если показатели пациента хуже, чем при начальной стадии, однако лучше, чем при стадии 3.
к содержанию ↑
Методы лечения и перспектива выздоровления
Для пациентов с диагнозом миелома продолжительность жизни зависит от целого ряда факторов. В первую очередь это своевременность постановки диагноза и раннее начало лечения.
Начальные стадии миеломы позволяют сделать прогнозпродолжительности жизни на уровне от 6-7 до 20 лет. Учитывая тот факт, что данная болезнь чаще встречается среди пожилых людей, свою лепту в ухудшение состояния больного вносят и возрастные изменения в его организме.
Важно понимать, что все методы лечения, используемые при данной болезни, не являются радикальными и направлены на увеличение продолжительности жизни больного и улучшение ее качества.
Применение химиотерапии и лучевой терапии (цитостатических методов, останавливающих размножение опухолевых клеток) должно обязательно сочетаться с симптоматическим лечением, направленным на борьбу с последствиями развития болезни.
Оправдано применение иммуномодуляторов. Лечение облучением применяется только в том случае, если химиотерапия не остановила развитие опухоли.
К числу симптоматических методов относятся хирургические операции, направленные на снятие сдавливания органов, применение препаратов, снижающих уровень кальция, стабилизирующие биохимический и клеточный состав крови.
к содержанию ↑
Монохимиотерапия
Проводится с использованием одного из следующих противоопухолевых препаратов – мелфалан, циклофосфамид, леналидомид.
Их назначают в виде таблеток или инъекций – внутриклеточных или внутривенных. леналидомид назначают вместе с дексаметазоном.
к содержанию ↑
Полихимиотерапия
Проводится по схемам, сочетающим несколько препаратов различной специфичности:
- Схема MP сочетает Мелфалан в таблетках с Преднизолоном.
- Схема М2 предполагает ежедневное внутривенное введение сразу трех препаратов – Винкристина, Циклофосфамида и BCNU (Bis-chloro-Nitrozourea). В первые семь дней курс дополняется комбинацией Мелфалана и Преднизолона.
- Схема VAD предполагает первые четыре дня принимать винкристин и доксирубицин с дексаметазоном. После интенсивного курса назначают прием дексаметазона в таблетках.
- Схема VBNCP. Применяется для пациентов в возрасте до 50 лет. Начинается курс с внутривенного приема Винкристина, Кармустина и Циклофосфамида (1 сутки), параллельно назначается Мелфалан и Преднизолон в течение 7 дней. Через 6 недель введение Кармустина проводят повторно в тех же дозах.
к содержанию ↑
Пересадка костного мозга
Проводится в случае, если проведенная химиотерапия была успешной. Для трансплантации используют собственные стволовые клетки пациента.
к содержанию ↑
Применение иммуномодулирующих препаратов
Во время пауз между химиотерапией эффективно применение различных интерферонов (Альтевира, Интрона А, Реколина).
к содержанию ↑
Снятие болевого синдрома
Проводится при помощи Ибупрофена, Индометацина, Кодеина, Трамадола, Спазгана или Спазмалгона. На терминальных стадиях применяется Морфин или Омнопон.
к содержанию ↑
Купирование гиперкальцемии
Используют препараты, содержащие витамин Д, кальцитонин, преднизолон.
к содержанию ↑
Поддержание почек
С целью нормализации работы выделительной системы назначаются Хофитол, Ретаболил, Празозин, Фуросемид.
Полная ремиссия наблюдается в 40% случаев проведения химиотерапии. Частичная происходит у каждого второго больного.
Однако это не означает излечения болезни – через некоторое время неизбежно рецидивирование, поскольку данная болезнь является системной и оказывает негативное влияние на все органы больного.
к содержанию ↑
Сестринский процесс
Трудно переценить важность правильно организованного сестринского процесса у больных с диагнозоммножественная миелома последняя стадия.
Как помочь больному, знают подготовленные медицинские сестры, могут научиться этому и члены семьи больного.
Они помогают пациенту правильно выбирать продукты питания, обучают уходу за кожей, а также навыкам, снижающим вероятность травматизма, помогают проводить мероприятия по личной гигиене, позволяющие уменьшить риск появления кожных трещин и микротравм.
При назначении глюкортикоидов важно следить за тем, чтобы пациент достаточно пил. Для стабилизации состояния и снижения вязкости крови может быть назначен плазмафарез и гемодиализ.
(1 votes, average: 5,00
Источник: http://VoprekiRaku.ru/stadii-mielomy-i-prodolzhitelnost-zhizni-pacientov.html
Множественная миелома 3 степени – продолжительность жизни

Как и любое онкологическое заболевание миеломная болезнь подлежит стадированию. Выделение стадий необходимо для обозначения тяжести процесса, назначения соответствующего лечения, а также для прогнозов на будущее. В настоящее время существует две системы стадирования заболевания.
Первая – это стадирование по Дьюри-Салмону.
Вторая – международная.
Стадирование по Дьюри-Сальмону
Первая система используется с 1975 года, вторая с 2003. Несмотря на то, что большинство врачей сейчас используют международную, необходимо сказать несколько слов о методе Дьюри-Сальмона.
Для определения стадии используются 4 основные фактора:
- высокое содержание аномального моноклонального иммуноглобулина в крови и/ или моче,
- наличие и концентрация кальция в крови,
- тяжесть повреждения костей при рентгенологическом исследовании,
Заболевание ранжируется по этим 4 признакам, и определяются 3 стадии, где 3 – самая тяжелая.
В некоторых группах формируются подстадии.
Эта градация использовалась долгое время, но периодически с ее использованием возникали диагностические ошибки.
Вкратце расскажу о стадиях по Дьюри-Сальмону.
Первая стадия:
- гемглобин в норме или выше нормы,
- поражение костей отсутствует или есть только один участок поражения,
- наличие кальция в крови в пределах нормы.
- невысокое содержание моноклонального глобулина в крови или моче.
Вторая:
- обнаруживается умеренное количество патологических клеток,
- остальные показатели лежат между значениями, характерными для 1 и 3 степени.
Третья:
- повышенное количество патологических клеток,
- а также есть хотя бы один из факторов
- высокая концентрация кальция в крови,
- 3 или более участка костей разрушено.
Четвертая:
Высокий уровень моноклонального иммуноглобулина в крови или моче. При совокупности нескольких из перечисленных факторов ставится стадия – 3б. Подстадии «а» и «б» зависят от креатинина в сыворотке.
Международная система
Классификация по Дьюри -Сальмону не совсем совершенна, поэтому с 2003 года используется другая система стадирования. В ней прогрессирование болезни также делится на 3 стадии. Каждая из них определяется концентрацией сывороточного альбумина и бета-2 микроглобулина в сыворотке.
Для первой стадии характерны следующие показатели:
- Бета-2 микроглобулин менее 3,5 мг/литр
- альбумин более 35 грамм/литр.
При второй:
- либо бета-2 микроглобулин мене 3,5 мг/
- литр и альбумин менее 35 грамм/литр
- или бета-2 микроглобулин в диапазоне от 3,5 до 5,5 мг/литр при любом значении альбумина.
При третьей:
- уровень альбумина- любой,
- бета-2 микроглобулин – более 5,5 мг/литр.
Множественная миелома прогноз
продолжительности жизни
Стадия заболевания определяет как лечение, так и прогноз. Поскольку в подавляющем большинстве случаев используется международная система классификации, в соответствии с международной классификацией.
При первой стадии – в среднем 62 месяца.
Множественная миелома 2 степени продолжительность жизни – 45 месяцев.
При третьей – в среднем 29 месяцев.
Самое большое значение имеет раннее обнаружение болезни. Только 15% пациентов, которым поздно диагностировали болезнь живут более 5 лет.
Нередко она прогрессирует бессимптомно, и только на поздних сроках появляются боли в костях, анемия, кровотечения, патологические переломы, кальций в моче, непроходящие бактериальные и вирусные заболевания, почечная недостаточность и другие признаки.
Благодаря ранней диагностике 30% больным с этим диагнозом удается прожить более 10 лет. 50% пациентов живут 5 лет.
Подробнее о симптомах этого недуга вы модетепрочитать в статье по ссылке.
Также при прогнозировании смотрится креатинин сыворотки, чем выше креатинин, тем хуже прогноз.
Даже в самом лучшем случае, больной не имеет шансов на выздоровление, речь может идти лишь о возможной продолжительности жизни после обнаружения заболевания.
Часто в клиники обращаются люди, у которых множественная миелома 3 степени, продолжительность жизни у них в среднем – 29 месяцев.
К сожалению, прогноз невысокий, и если по международному стадированию прогноз в среднем – 29 месяцев жизни, то по методу Дьюри-Сальмона при диагнозе “3б” продолжительность жизни – 12-14 месяцев.
Очень важное прогностическое значение для продолжительности жизни будет оказывать креатинин сыворотки.
Если его значение выше 177 МК Моль/литр – это очень плохой прогностический признак.
Также на продолжительность жизни будет влиять общее
состояние здоровья пациента, возраст, ответ организма на проводимую терапию, качество проводимого лечения. Если есть проблемы с почками, то это ухудшит общий прогноз, лечение будет продвигаться тяжело.
Заболевание бывает как стремительным, так и вялотекущим. В случае с вялотекущим прогнозы выживаемости будут существенно выше. Те, кто живет более 10 лет с таким диагнозом, имеют вылотекущую форму. Активная, а тем более агрессивная формы этого недуга ставят под вопрос возможность прожить больше года.
В среднем же после установления диагноза по крайней мере в нашей стране такие больные живут не более 3 лет. Это связано с тем, что диагноз ставится им на поздних сроках.
Надо помнить, что риск этого заболевания резко возрастаетпосле 40 лет, поэтому людям старше этого возраста нужно минимум раз в год сдавать кровь на анализ.
Более подробно о лечении болезни вы можете прочитать в нашей следующей статье.
Что это за болезнь, и как она диагностируется – читайте по ссылке.
Источник: http://www.onkolog-rf.ru/mieloma-prodolzhitelnost-zhizni
Миеломная болезнь – симптомы и прогнозы всех стадий недуга

Болезнь Рустицкого-Калера или миеломная болезнь – это онкозаболевание кровеносной системы. Характерная особенность недуга в том, что из-за злокачественной опухоли в крови возрастает число плазмоцитов (клеток, производящих иммуноглобулины), которые начинают в большом количестве вырабатывать патологический иммуноглобулин (парапротеин).
Множественная миелома – что это простыми словами?
Заболевание множественная миелома – это одна из форм миеломной болезни. Поражающая плазмоциты опухоль при этом недуге возникает в костном мозге.
Статистически чаще встречается миелома костей позвоночника, черепа, таза, ребер, грудной клетки, реже – трубчатых костях организма.
Злокачественные образования (плазмоцитомы) при множественной миеломе захватывают несколько костей и достигают размера 10-12 см в диаметре.
Плазмоциты – это составляющая часть иммунной системы организма. Они производят специфические антитела, защищающие от конкретного заболевания (какой иммуноглобулин нужно производить «подсказывают» специальные клетки памяти).
Пораженные опухолью плазмоциты (плазмомиеломые клетки) бесконтрольно производят неправильные (поврежденные) иммуноглобулины, не способные защитить организм, но накапливающиеся в некоторых органах и нарушающие их работу.
Кроме того, плазмоцитома вызывает:
- снижение количества эритроцитов, тромбоцитов и лейкоцитов;
- усиление иммунодефицита и возрастание уязвимости к различным инфекциям;
- нарушение кроветворения и увеличение вязкости крови;
- нарушение минерального и белкового обмена;
- появление инфильтратов в других органах, особенно часто – в почках;
- паталогические изменения костной ткани в районе опухоли – кость истончается и разрушается, а когда опухоль прорастает через нее, она внедряется в мягкие ткани.
Причины миеломной болезни
Болезнь Рустицкого-Калера изучена врачами, однако по поводу причин ее возникновения в медицинских кругах нет единого мнения. Было обнаружено, что в организме больного человека часто присутствуют лимфатические вирусы Т или В типа, а поскольку из В-лимфоцитов образуются плазмоциты, любое нарушение этого процесса приводит к сбою и началу образования патоплазмацитов.
Помимо вирусной версии, имеются доказательства того, что миеломная болезнь может быть спровоцирована и в результате радиоактивного облучения.
Врачи изучали людей, пострадавших в Хиросиме и Нагасаки, в зоне взрыва на Чернобыльской АЭС.
Было обнаружено, что среди получивших большую дозу облучения высок процент заболевших миеломой и другими заболеваниями, поражающими кровеносную и лимфатическую системы.
Среди негативных факторов, которые повышают риск заболеть миеломной болезнью, врачи называют:
- курение – чем дольше стаж курильщика и больше количество выкуриваемых сигарет, тем выше риск;
- иммунодефицит;
- воздействие на организм токсичных веществ;
- генетическую предрасположенность.
Миеломная болезнь – симптомы
Миеломная болезнь преимущественно возникает в пожилом возрасте, поражая как женщин, так и мужчин. Болезнь Рустицкого-Калера – симптомы и клиническая картина, наблюдаемая у заболевших:
- поражение кроветворной и костной систем;
- нарушение обменных процессов;
- патологические изменения в мочевыделительной системе.
Множественная миелома симптомы:
- самые первые признаки миеломной болезни – боль в костях (в позвоночнике, грудной клетке, костях черепа), спонтанные переломы, деформация костей и наличие опухолевых образований;
- частые пневмонии и другие заболевания, спровоцированные падением иммунитета и ограничением дыхательных движений, вызванным изменениями в костях грудной клетки;
- дистрофические изменения в мышцах сердца, сердечная недостаточность;
- увеличение селезенки и печени;
- миеломная нефропатия – нарушение в почках с характерным повышением белков в моче, переходящее в почечную недостаточность;
- нормохромная анемия – снижение количества эритроцитов и уровня гемоглобина;
- гиперкальциемия – повышенное количество кальция в плазме и в моче, это состояние очень опасно, его симптомы – рвота, тошнота, сонливость, нарушения работы вестибулярного аппарата, психические патологии;
- снижение уровня нормального иммуноглобулина;
- нарушения кроветворения – кровоточивость слизистых, появление синяков, спазмы артерий фаланг, геморрагический диатез;
- парестезии («мурашки»), головные боли, сонливость, переходящая в ступор, судороги, головокружения, глухота, одышка;
- на последних стадиях – снижение веса, повышение температуры тела, серьезная анемия.
Формы миеломной болезни
По клинико-анатомической классификации миеломная болезнь бывает следующих форм:
- солитарная миелома – с одним опухолевым очагом в кости или лимфоузле;
- множественная (генерализованная) миелома – с формированием нескольких опухолевых очагов.
Кроме того, множественная миелома может быть:
- диффузной – в данном случае патологически образования не имеют границ, а пронизывают всю структуру костного мозга;
- множественно-очаговой – плазмоцитома кости развивается на ограниченных участках, а кроме этого, опухоли могут возникать в лимфатических узлах, селезенке.
- диффузно-очаговой – сочетающей признаки диффузной и множественной.
Миеломная болезнь – стадии
Врачи подразделяют три стадии множественной миеломы, вторая стадия является переходной, когда показатели выше, чем в первой, но ниже, чем в третьей (самой тяжелой):
- Первая стадия характеризуется – пониженным до 100 г/л гемоглобином, нормальным уровнем кальция, низкой концентрацией парапротеинов и белка Бенс-Джонса, одним опухолевым очагом размером 0,6 кг/м², отсутствием остеопороза, деформации костей.
- Третья стадия характеризуется – пониженным до 85 г/л и ниже гемоглобином, концентрацией кальция в крови выше 12 мг на 100 мл, множественными опухолями, высокой концентрацией парапротеинов и белка Бенс-Джонса, общим размером опухоли 1,2 кг/м² и более, явными признаками остеопороза.
Осложнения миеломной болезни
Для множественной миеломы характерны осложнения, связанные с разрушающей деятельностью опухоли:
- сильные боли и разрушение костей (переломы);
- почечная недостаточность с необходимостью прохождения гемодиализа;
- постоянные инфекционные заболевания;
- анемия в серьезной стадии, требующая переливаний.
Миеломная болезнь – диагностика
При диагнозе миеломная болезнь дифференциальная диагностика бывает затруднена, особенно в тех случаях, когда отсутствуют явные опухолевые очаги.
Обследованием пациента при подозрении на диагноз миеломная болезнь занимается гематолог, который сначала проводит опрос и выясняет наличие или отсутствие таких признаков как боль в костях, кровотечения, частые инфекционные заболевания.
Далее назначаются дополнительные исследования, позволяющие уточнить диагноз, его форму и степень:
- общий анализ крови и мочи;
- рентген грудной клетки и скелета;
- компьютерная томография;
- биохимический анализ крови;
- коагулограмма;
- исследование количества парапротеинов в крови и моче;
- биопсия костного мозга;
- исследование по методу Манчини на определение иммуноглобулинов.
Миеломная болезнь – анализ крови
При подозрении на диагноз миеломная болезнь врач назначает общий и биохимический анализы крови. Характерны для заболевания следующие показатели:
- гемоглобин – менее 100 г/л;
- эритроциты – менее 3,7 т/л (женщины), менее 4,0 т/л (мужчины);
- тромбоциты – менее 180 г/л;
- лейкоциты – менее 4,0 г/л;
- СОЭ – более 60 мм в час;
- белок – 90 г/л и выше;
- альбумин – 35г/л и ниже;
- мочевина – 6,4 ммоль/л и выше;
- кальций – 2,65 ммоль/л и выше.
Миеломная болезнь – рентген
Важнейших этап исследования при миеломной болезни – рентген. Диагноз множественная миелома диагностика с помощью рентгенографии может полностью подтвердить или оставить под вопросом.
Опухолевые очаги при рентгене видны отчетливо, а кроме того – врач получает возможность оценить степень поражения и деформации костных тканей.
Диффузные поражения на рентгене выявить сложнее, поэтому врачу могут потребоваться дополнительные методы.
Миеломная болезнь – лечение
В настоящее время для лечения миеломной болезни используется комплексный подход, с преимущественным применением лекарственных препаратов в различных комбинациях. Хирургическое лечение требуется для фиксации позвонков из-за их разрушения. Множественная миелома – лечение препаратами включает:
- таргетную терапию, стимулирующую синтез белков, ведущих борьбу с парапротеинами;
- химиотерапию, тормозящую рост раковых клеток и убивающую их;
- иммунную терапию, направленную на стимуляцию собственного иммунитета;
- кортикостероидную терапию, усиливающую основное лечение;
- лечение бисфосфонатами, укрепляющими костную ткань;
- обезболивающую терапию, направленную на снижение болевого синдрома.
Миеломная болезнь – клинические рекомендации
К сожалению, полностью излечиться от миеломной болезни невозможно, терапия направлена на продление жизни. Для этого следует соблюдать некоторые правила. Диагноз миеломная болезнь – рекомендации врачей:
- Тщательно соблюдать лечение, назначенное врачом.
- Укреплять иммунитет не только лекарствами, но и прогулками, водными процедурами, солнечными ваннами (с использованием солнцезащитных средств и во время минимальной солнечной активности – утром и вечером).
- Для защиты от инфекции – соблюдать правила личной гигиены, избегать мест скопления народа, мыть руки перед приемом лекарств, перед едой.
- Не ходить босиком, так как из-за поражения периферических нервов легко пораниться и не заметить этого.
- Следить за уровнем сахара в продуктах, поскольку некоторые лекарства способствуют развитию диабета.
- Сохранять позитивный настрой, поскольку положительные эмоции оказывают важнейшее значение на ход заболевания.
Химиотерапия при множественной миеломе
Химиотерапия при миеломной болезни может проводиться одним или несколькими препаратами. Этот способ лечения позволяет достичь полной ремиссии примерно в 40% случаев, частичной – в 50%, однако рецидивы болезни случаются очень часто, поскольку заболевание затрагивает многие органы и ткани. Плазмоцитома – лечение химиопрепаратами:
- На первой стадии лечения назначенные врачом химиопрепараты в виде таблеток или инъекций принимаются по схеме.
- На второй стадии, если химиотерапия оказалась эффективной, проводится трансплантация собственных стволовых клеток костного мозга – берут пункцию, выделяют стволовые клетки и подсаживают их обратно.
- Между курсами химиотерапии проводят курсы лечения препаратами альфа-интерферона – для максимального продления ремиссии.
Множественная миелома – прогноз
К сожалению, при диагнозе миеломная болезнь прогноз неутешительный – врачи способны лишь продлить периоды ремиссии.
Часто больные миеломой умирают от пневмонии, смертельных кровотечений, вызванных нарушениями свертываемости крови, переломов, почечной недостаточности, тромбоэмболии.
Хороший прогностический фактор – молодой возраст и первая стадия заболевания, самый плохой прогноз – у людей, старше 65 лет с сопутствующими заболеваниями почек и других органов, множественными опухолями.
Множественная миелома – продолжительность жизни:
- 1-2 года – без лечения;
- до 5 лет – средняя продолжительность жизни при миеломной болезни для людей, проходящих терапию;
- до 10 лет – продолжительность жизни при хорошей реакции на химиотерапию и болезни в легкой стадии;
- более 10 лет могут прожить только больные с одним опухолевым очагом, успешно удаленном врачами.
Источник: https://womanadvice.ru/mielomnaya-bolezn-simptomy-i-prognozy-vseh-stadiy-neduga
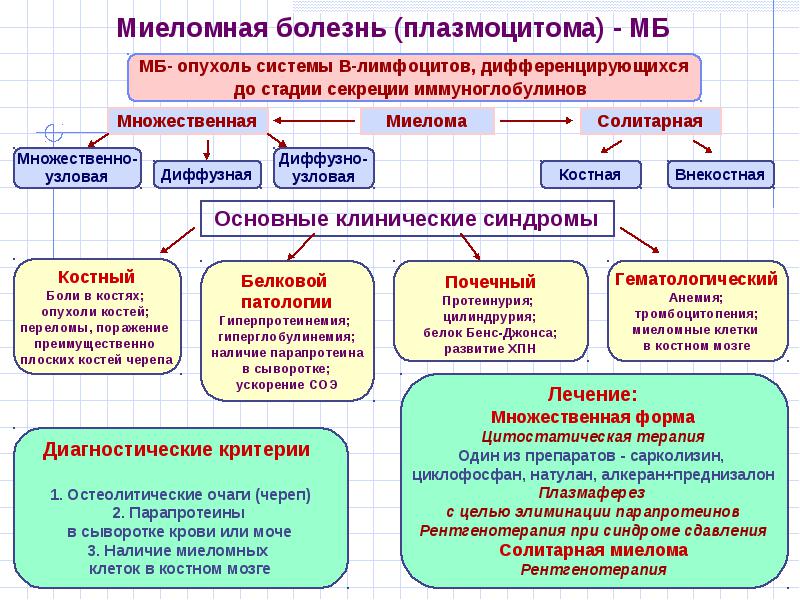
Миеломная болезнь

Миеломная болезнь (болезнь Рустицкого-Калера, плазмоцитома, множественная миелома) – заболевание из группы хронических миелобластных лейкозов с поражением лимфоплазмоцитарного ряда гемопоэза, приводящее к накоплению в крови аномальных однотипных иммуноглобулинов, нарушению гуморального иммунитета и разрушению костной ткани. Миеломная болезнь характеризуется низким пролиферативным потенциалом опухолевых клеток, поражающих преимущественно костный мозг и кости, реже – лимфоузлы и лимфоидную ткань кишечника, селезенку, почки и другие органы.
На миеломную болезнь приходится до 10 % случаев гемобластозов. Заболеваемость миеломной болезнью составляет в среднем 2-4 случая на 100 тыс. населения и увеличивается с возрастом. Болеют, как правило, пациенты старше 40 лет, дети – в крайне редких случаях. Миеломной болезни более подвержены представители негроидной расы и лица мужского пола.
Классификация миеломной болезни
По типу и распространенности опухолевого инфильтрата выделяют локальную узловую форму (солитарную плазмоцитому) и генерализованную (множественную миелому).
Плазмоцитома чаще имеет костную, реже – внекостную (экстрамедуллярную) локализацию.
Костная плазмоцитома проявляется одиночным очагом остеолиза без плазмоклеточной инфильтрации костного мозга; мягкотканная – опухолевым поражением лимфоидной ткани.
Множественная миелома встречается чаще, поражает красный костный мозг плоских костей, позвоночника и проксимальных отделов длинных трубчатых костей. Подразделяется на множественно-узловатую, диффузно-узловатую и диффузную формы.
С учетом характеристик миеломных клеток выделяют плазмоцитарную, плазмобластную, и низкодифференцированные (полиморфно-клеточную и мелкоклеточную) миелому. Миеломные клетки избыточно секретируют иммуноглобулины одного класса, их легкие и тяжелые цепи (парапротеины).
В связи с этим различают иммунохимические варианты миеломной болезни: G-, A-, M-, D-, E- миеломы, миелому Бенс-Джонса, несекретирующую миелому.
В зависимости от клинических и лабораторных признаков определяют 3 стадии миеломной болезни: I – с малой массой опухоли, II – со средней массой опухоли, III – с большой массой опухоли.
Причины миеломной болезни не выяснены. Довольно часто определяются разнотипные хромосомные аберрации. Имеет место наследственная предрасположенность к развитию миеломной болезни.
Подъем заболеваемости связан с влиянием радиоактивного облучения, химических и физических канцерогенов.
Миеломная болезнь часто выявляется у людей, имеющих контакт с нефтепродуктами, а также у кожевенников, столяров, фермеров.
Перерождение клеток лимфоидного ростка в миелому начинается в процессе дифференцировки зрелых B-лимфоцитов на уровне проплазмоцитов и сопровождается стимуляцией определенного их клона. Ростовым фактором миеломных клеток служит интерлейкин-6.
При миеломной болезни обнаруживаются плазмоциты различной степени зрелости с чертами атипизма, отличающиеся от нормальных большим размером (>40 мкм), бледной окраской, многоядерностью (нередко 3-5 ядер) и наличием нуклеол, бесконтрольным делением и длительным сроком жизни.
Разрастание миеломной ткани в костном мозге приводит к деструкции кроветворной ткани, угнетению нормальных ростков лимфо- и миелопоэза. В крови снижается количество эритроцитов, лейкоцитов и тромбоцитов.
Миеломные клетки не способны полноценно выполнять иммунную функцию из-за резкого снижения синтеза и быстрого разрушения нормальных антител.
Факторы опухоли дезактивируют нейтрофилы, снижают уровень лизоцима, нарушают функции комплемента.
Локальная деструкция костей связана с замещением нормальной костной ткани пролиферирующими миеломными клетками и стимуляцией остеокластов цитокинами.
Вокруг опухоли формируются очаги растворения костной ткани (остеолиза) без зон остеогенеза. Кости размягчаются, становятся ломкими, значительное количество кальция выходит в кровь.
Парапротеины, поступая в кровяное русло, частично депонируются в различных органах (сердце, легких, ЖКТ, дерме, вокруг суставов) в виде амилоида.
Симптомы миеломной болезни
Миеломная болезнь в доклиническом периоде протекает без жалоб на плохое самочувствие и может обнаружиться лишь при лабораторном исследовании крови. Симптомы миеломной болезни обусловлены плазмоцитозом костей, остеопорозом и остеолизом, иммунопатией, нарушением функции почек, изменением качественных и реологических характеристик крови.
Обычно множественная миелома начинает проявляться болями в ребрах, грудине, позвоночнике, ключицах, плечевых, тазовых и бедренных костях, самопроизвольно возникающими при движениях и пальпации.
Возможны спонтанные переломы, компрессионные переломы грудного и поясничного отделов позвоночника, приводящие к укорочению роста, сдавлению спинного мозга, что сопровождается радикулярной болью, нарушением чувствительности и моторики кишечника, мочевого пузыря, параплегией.
Миеломный амилоидоз проявляется поражением различных органов (сердца, почек, языка, ЖКТ), роговицы глаза, суставов, дермы и сопровождается тахикардией, сердечной и почечной недостаточностью, макроглоссией, диспепсией, дистрофией роговицы, деформацией суставов, кожными инфильтратами, полинейропатией. Гиперкальциемия развивается при тяжелом течении или терминальной стадии миеломной болезни и сопровождается полиурией, тошнотой и рвотой, дегидратацией, мышечной слабостью, вялостью, сонливостью, психотическими расстройствами, иногда – комой.
Частым проявлением заболевания является миеломная нефропатия с устойчивой протеинурией, цилиндрурией.
Почечная недостаточность может быть связана с развитием нефрокальциноза, а также с AL-амилоидозом, гиперурикемией, частыми инфекциями мочевых путей, гиперпродукцией белка Бенс-Джонса, приводящего к повреждению почечных канальцев.
При миеломной болезни может развиться синдром Фанкони – почечный ацидоз с нарушением концентрирования и подкисления мочи, потерей глюкозы и аминокислот.
Миеломная болезнь сопровождается анемией, снижением продукции эритропоэтина. За счет выраженной парапротеинемии происходит значительный рост СОЭ (до 60-80 мм/ч), увеличение вязкости крови, нарушение микроциркуляции.
При миеломной болезни развивается иммунодефицитное состояние, повышается восприимчивость к бактериальным инфекциям. Уже в начальном периоде это приводит к развитию пневмонии, пиелонефрита, имеющих в 75% случаев тяжелое течение.
Инфекционные осложнения являются одними из ведущих прямых причин летальности при миеломной болезни.
Синдром гипокогуляции при миеломной болезни характеризуется геморрагическим диатезом в виде капиллярных кровоизлияний (пурпуры) и синяков, кровотечений из слизистых десен, носа, пищеварительного тракта и матки. Солитарная плазмоцитома возникает в более раннем возрасте, имеет медленное развитие, редко сопровождается поражением костного мозга, скелета, почек, парапротеинемией, анемией и гиперкальциемией.
При подозрении на миеломную болезнь проводится тщательный физикальный осмотр, пальпацией болезненных участков костей и мягких тканей, рентгенография грудной клетки и скелета, лабораторные исследования, аспирационная биопсия костного мозга с миелограммой, трепанобиопсию. Дополнительно в крови определяют уровни креатинина, электролитов, C-реактивного белка, b2-микроглобулина, ЛДГ, ИЛ-6, индекса пролиферации плазмоцитов. Проводится цитогенетическое исследование плазматических клеток, иммунофенотипирование мононуклеарных клеток крови.
При множественной миеломе отмечается гиперкальциемия, увеличение креатинина, снижение Hb
Главными диагностическими критериями миеломной болезни служат атипическая плазматизация костного мозга >10-30%; гистологические признаки плазмоцитомы в трепанате; присутствие плазматических клеток в крови, парапротеина в моче и сыворотке; признаки остеолиза либо генерализованного остеопороза. Рентгенография грудной клетки, черепа и таза подтверждает наличие локальных участков разрежения костной ткани в плоских костях.
Важным этапом является дифференциация миеломной болезни с доброкачественной моноклональной гаммапатией неопределенного генеза, макроглобулинемией Вальденстрема, хронической лимфолейкемией, неходжкинской лимфомой, первичным амилоидозом, костными метастазами рака толстой кишки, легких, остеодистрофией и др.
Лечение и прогноз миеломной болезни
Лечение миеломной болезни начинают сразу после верификации диагноза, что позволяет продлить жизнь больного и повысить ее качество.
При вялотекущей форме возможна выжидательная тактика с динамическим наблюдением до нарастания клинических проявлений. Специфическая терапия миеломной болезни проводится при поражении органов-мишеней (т. н.
CRAB – гиперкальциемии, почечная недостаточности, анемии, костной деструкции).
Основной метод лечения множественной миеломы – длительная моно- или полихимиотерапия с назначением алкилирующих препаратов в сочетании с глюкокортикоидами. Полихимиотерапия чаще показана при II, III стадиях заболевания, I стадии протеинемии Бенс-Джонса, прогрессировании клинической симптоматики.
После лечения миеломной болезни рецидивы проявляются в течение года, каждая последующая ремиссия менее достижима и короче предыдущей. Для удлинения ремиссии обычно назначаются поддерживающие курсы препаратов a-интерферона. Полная ремиссия достигается не более чем в 10% случаев.
У молодых пациентов в первый год выявления миеломной болезни после курса высокодозированной химиотерапии проводится аутотрансплантации костного мозга или стволовых клеток крови. При солитарной плазмоцитоме применяется лучевая терапия, обеспечивающая многолетнюю ремиссию, при неэффективности назначается химиотерапия, хирургическое удаление опухоли.
Симптоматическое лечение миеломной болезни сводится к коррекции электролитных нарушений, качественных и реологических показателей крови, проведению гемостатического и ортопедического лечения. Паллиативное лечение может включать болеутоляющие средства, пульс-терапию глюкокортикоидами, лучевую терапию, профилактику инфекционных осложнений.
Прогноз миеломной болезни определяется стадией заболевания, возрастом больного, лабораторными показателями, степенью почечной недостаточности и костных поражений, сроками начала лечения. Солитарная плазмоцитома часто рецидивирует с трансформацией во множественную миелому.
Самый неблагоприятный прогноз при III Б стадии миеломной болезни – со средней продолжительностью жизни 15 месяцев. При III А стадии она составляет 30 месяцев, при II и I А, Б стадии – 4,5-5 лет. При первичной резистентности к химиотерапии выживаемость составляет менее 1 года.
Источник: http://www.krasotaimedicina.ru/diseases/hematologic/multiple-myeloma
Причины и лечение множественной миеломы
Множественная миелома, или миеломная болезнь, является одним из самых проблематичных заболеваний в онкологии. Ее лечение отнимает много времени и сил, а также все чаще ей заболевают подростки и дети.
Что это такое
Множественная миелома — это патология, близкая к лейкозу, которая зарождается в костном мозге и наносит непоправимые повреждения плазмоцитам. Может встречаться в разных местах скелета, но самые частые случаи множественной миеломной болезни — в позвоночнике, ребрах, области таза, черепе, реже — в длинных трубчатых костях.
Плазмоциты — это B-лейкоциты, которые развились до той стадии, когда они могут приступить к созданию иммуноглобулинов — белков, использующихся в защитных целях. Такие лейкоциты являются частью организма, отсутствующей в нормальном состоянии.
Важно понимать, что это такое серьезное заболевание, что на последних стадиях множественной миеломы оно может быть неизлечимо. Код миеломы по МКБ-10 — C90.
Существуют разные формы заболевания. Солитарная форма — когда опухоли развиваются отдельно друг от друга, не образуя группы.
Генерализированная форма — сюда входит и множественная миелома, когда пораженные клетки расселяются по внешним и внутренним частям организма, вызывая необратимые повреждения.
Первая форма практически никогда не встречается, а вторая, напротив, достаточно распространена.
Причины
Точных и однозначных причин, по которым возникает множественная миелома, врачи пока не назвали. Но предполагается, что роль в патогенезе множественной миеломы играет неблагоприятный радиационный фон, плохая экология, присутствие канцерогенов в пище.
Однако, это скорее не причины, а факторы риска. Чтобы снизить этот риск, можно соблюдать диету, пища в которой будет максимально экологичной — тогда прогнозы по возникновению множественной миеломы могут стать чуть радужней.
Диагностика
При наличии подозрения на множественную миелому проводится тщательная дифференциальная диагностика, включающая в себя:
- пальпацию беспокоящих участков;
- анализы крови на электролиты, пролиферацию плазмоцитов, креатинина, ЛДГ, С-реактивных белков;
- рентген грудной клетки или целого скелета;
- исследование костного мозга в сочетании с миелограммой;
- исследования плазматических и мононуклеарных кровяных элементов.
Если имеется множественная миелома, то будет обнаружена гиперкальциемия, повышенный креатинин, понижение Hb, а также превышающий 1 процент индекс пролиферации. Если нет повреждений костной ткани, но обнаружен плазмоцитоз>30%, то это сигнализирует, что болезнь протекает в вялой форме.
Формулировка диагноза множественной миеломы включает в себя название болезни, стадию (I, II или III) и дополнительные указания о повреждении костей или обострениях.
Можно оформить инвалидность при множественной миеломе. Она признается по результатам обследования, группа инвалидности зависит от стадии болезни.
Симптомы
Множественная миелома костей может очень долго протекать без симптомов, отследить ее можно только по анализам крови.
По мере развития болезни характерно возникновение таких симптомов множественной миеломы, как болезненные ощущения в костях, резкое похудение, чувство слабости.
Из внутренних изменений можно выделить анемию, изменения в функционировании почек и в увеличении степени вязкости крови.
Наиболее распространенный признак — это боль в костях, особенно в позвоночнике и ребрах, причем наиболее она ощутима во время движения (если же боль не прекращается, это может быть признаком переломов костей за счет роста опухоли).
Синдромы множественной миеломы непосредственно связаны с процессом разрастания, возникающим в опухолевом клоне. Из костей выводится кальций, тем самым они разрушаются. Кроме того, недостаток кальция провоцирует тошноту и рвоту, повышенную сонливость, а в тяжелых случаях человек даже может впасть в кому.
Снижение иммунитета является одним из осложнений множественной миеломы, в результате человек заболевает инфекционными болезнями. Часто больные с этим симптомом склонны к пневмонии и инфекциям органов дыхания. Если болезнь прогрессирует, имеет смысл оформить инвалидность при множественной миеломе.
Лечение
Лечение множественной миеломы заключается, в основном, в поддерживающей терапии с целью как можно дольше сохранить плотную структуру костных тканей. От боли назначают анальгетики и малые дозы лучевой терапии. Однако лучевая терапия при множественной миеломе несовместима с химиотерапией.
Во избежание повреждения почек назначают процедуры гидратации почек. При грамотном назначении даже тяжелые больные могут на долгое время сохранить нормальную работу почек. А слишком малое количество жидкости может спровоцировать резкую почечную недостаточность.
В связи со снижением иммунитета, больного обычно вакцинируют от гриппа и пневмококковой инфекции. Если инфекция уже в организме, назначаются антибиотики — только в этом случае, а не для профилактики. Также риск осложнений значительно снижается при введении иммуноглобулина внутривенно.
Полностью излечить заболевание можно только пересадкой костного мозга, однако, следующие виды терапии помогут длительное время держать опухоль под контролем:
- лучевая терапия;
- альфа2-интерферон;
- цитостатическая терапия.
Самым распространенным методом остается химиотерапия. Это связано с разработанными группами препаратов, которые успешно применялись вместе с преднизолоном еще в 90-х годах. Немного более эффективна полихимиотерапия, хотя существенной разницы в показателях выживаемости нет.
Существуют определенные показания, при которых врач назначает химиотерапию:
- осложнениях с инфекциями;
- сильном снижении уровня гемоглобина — особого вещества, содержащего железо;
- симптомах патологии почек;
- амилоидозе;
- затрагивании костей;
- гиперкальциемии (высокому уровню кальция в кровяной сыворотке).
Хорошие результаты в лечении показывает препарат Талидомид. Он замедляет развитие сосудов опухоли, восстанавливает иммунитет против раковых клеток, уничтожает патологические плазмоциты.
Поэтому назначение данного препарата в сочетании с цитостатическая терапия — это хороший способ избежать длительного курса химических средств, который может спровоцировать тромбоз в точке, где поставлен катетер.
К сожалению, пересадка костного мозга при миеломе пока не очень распространена. Слишком велик риск разного рода осложнений, причем чем старше больной, тем выше шанс неблагоприятного исхода. Обычно стволовые клетки пересаживаются либо от самого пациента, либо от подходящего донора. При этом есть шанс, что при пересадке донорского материала болезнь будет полностью побеждена.
Полной ремиссией считается состояние, когда в моче и сыворотке крови нет M-протеина, что подтвердилось методом иммуноэлектрофореза. Также в костном мозге должно прослеживаться не больше 5 процентов патологических клеток, причем новые очаги уже перестали появляться. Наконец, нет выраженных симптомов заболевания.
Народные средства
Рекомендации, которые приведены ниже — ни в коем случае не панацея. Миеломная болезнь является очень серьезным состоянием, грамотную помощью может оказать только онколог. Народные же средства лишь оказывают влияние на общий тонус организма, что может помочь в борьбе с недугом.
- Целебные свойства растений в борьбе с раком известны давно, но зачастую эти растения ядовиты, поэтому их экстракты сейчас применяются в традиционной медицине в виде таблеток или уколов. Что касается нетоксичных растений, то их человек может принимать и дома. Тем не менее, перед этим лучше проконсультироваться с врачом.
- Болотный сабельник. 100 граммов высушенного корня заливается 1 литром водки. Настаивать в темном месте на протяжении 3 недель, время от времени взбалтывая. В результате должна получиться приятная на вкус и запах настойка коричневатого цвета. Принимать в течение месяца по 1 ст.л. до еды.
- Лекарственный донник. Взять 1 ст.л. измельченной сушеной травки, залить 200 мл крутого кипятка и настаивать на протяжении 60 минут. После этого обязательно процедить. Принимать 3 раза в день перед едой по 50 мл напитка. Курс лечения длится две недели.
- Лекарственная вероника. Чтобы сделать настой из этого растения, необходимо 2 часа заваривать 1 ч.л. высушенных листьев в 200 мл кипятка. Пить по 70 мл три раза в день после еды, примерно через час. Ежедневный прием в течение месяца улучшит состояние почек.
- Вязолистный лабазник. Сушеные цветы измельчить и заварить на час в стакане кипятка, настой пить 3 раза в день по 100 мл. Лабазник способствует борьбе с опухолями, а также снижает болезненные ощущения в костях и налаживает функцию почек.
- Обыкновенный окопник. Чтобы приготовить лекарство из этого растения, понадобится 40 граммов измельченного высушенного корня залить литром горячего молока, после чего парить в духовке примерно 7 часов подряд, не допуская кипения. Пить три раза в день по 200 мл.
- Лекарственный чернокорень. Средство из этого растения применяется наружно. Листья ошпарить кипятком, измельчить и обернуть марлей или бинтом. Прикладывать компресс к больному месту. Он достаточно хорошо облегчает боль.
- Молочай Палласа. Высушить и измельчить 20-30 граммов корня этого растения, залить 500 мл водки. Настаивать от 14 до 21 дня в неосвещенном месте. Сначала настойка будет мутного голубоватого цвета, но затем станет светло-желтой. Принимать по 1-2 мл настойки одновременно с другими лекарственными травами.
Миеломная болезнь требует длительного и качественного лечения. Только следуя всем советам онколога больной сможет максимально продлить свою жизнь. Желательно также ограничить себя в питании — употреблять меньше пищи, насыщенной белком. Иными словами, во время обострений и интенсивного лечения следует избегать потребления мяса и рыбы.
Источник: https://opake.ru/zlokachestvennaya-opuhol/mnozhestvennaya-mieloma
Миеломная болезнь: симптомы, лечение и прогноз, анализ крови, фото, лабораторная диагностика
У миеломной болезни есть множество синонимичных названий. В речи специалистов она может быть обозначена как генерализованная плазмоцитома, ретикулоплазмоцитоз, болезнь Рустицкого-Калера или миеломатоз. Самыми употребимыми из них являются термины миеломная болезнь и миелома.
Что такое миеломная болезнь?
Будучи разновидностью гемобластоза, миелома представляет собой злокачественную опухоль, характеризующуюся ускоренным ростом плазмоцитов – клеток, вырабатывающих парапротеин (патологический белок).
Мутация, поразившая эти клетки, приводит к тому, что их число в тканях костного мозга и в крови неуклонно растёт. Соответственно, растёт и количество синтезируемого ими парапротеина.
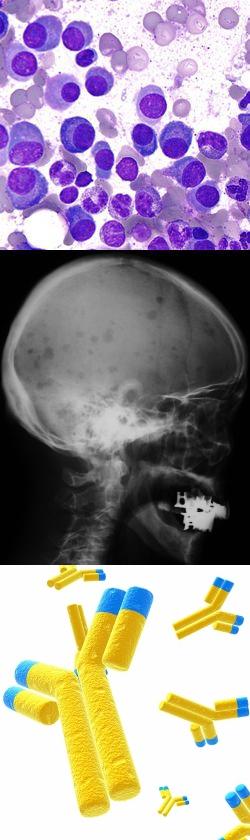
На картинке изображен мазок костного мозга с множественной миеломой и без
Главным критерием злокачественности миеломы является многократно превышающее норму количество трансформированных плазмоцитов.
В отличие от онкологических заболеваний, имеющих чёткую локализацию (например, опухоли кишечника или яичников), миеломная болезнь характеризуется наличием раковых клеток сразу в нескольких внутренних органах, поскольку они могут разноситься вместе с током крови.
- Миеломная болезнь развивается при нарушении процессов правильного развития и преобразования В-лимфоцитов в клетки иммунной системы – плазмоциты. При этом неизбежно нарушается и процесс синтеза вырабатываемых ими иммуноглобулинов (антител, помогающих уничтожать патогенные вирусы и бактерии).
- Миелома – это злокачественная опухоль, образуемая постоянно размножающимися моноклональными плазмоцитами, которые не только не погибают, а бесконтрольно делятся и синтезируют парапротеины. Проникая (инфильтрируя) в ткани и внутренние органы, парапротеины препятствуют их нормальному функционированию.
- Миеломная болезнь развивается в основном у зрелых (старше сорока лет) и пожилых пациентов. Для молодых людей это заболевание не характерно. Чем старше пациент, тем выше у него риск развития миеломы, причём мужчин она поражает несколько чаще, чем женщин.
- Рост миеломы происходит чрезвычайно медленно. Момент образования первых плазмоцитов в тканях костного мозга и начало формирования опухолевых очагов могут разделять два и даже три десятилетия. Но после того как дадут о себе знать клинические проявления миеломной болезни, она начинает резко прогрессировать. Уже через два года после этого подавляющее большинство пациентов погибает от многочисленных осложнений, развившихся в тех органах и системах, которые были поражены парапротеинами.
Основанием для классификации миеломной болезни являются клинико-анатомические особенности нахождения плазмоцитов в тканях костного мозга, а также специфика их клеточного состава. От того, сколько органов или костей поражены опухолью, зависит подразделение миелом на солитарные и множественные.
- Солитарные миеломы отличаются наличием лишь одного опухолевого очага, расположенного либо в лимфатическом узле, либо в кости, имеющей костный мозг.
- Множественные миеломы всегда поражают сразу несколько костей, содержащих костный мозг. От миелом чаще всего страдают ткани костного мозга позвонков, лопаток, крыльев подвздошной кости, рёбер, костей черепа. Злокачественные опухоли нередко образуются в центральной части трубчатых костей верхних и нижних конечностей. Столь же уязвимыми оказываются селезёнка и лимфоузлы.
В зависимости от расположения плазмоцитов в костном мозге миеломы бывают:
- диффузно-очаговыми;
- диффузными;
- множественно-очаговыми.
Клеточный состав миелом позволяет разделить их на:
- плазмоцитарные;
- плазмобластные;
- полиморфноклеточные;
- мелкоклеточные.
Причины возникновения
Как и у большинства онкологических заболеваний, подлинные причины миеломной болезни до сих пор не установлены. Столь же мало изучен характер и степень воздействия патогенных факторов на трансформацию повреждаемых клеток.
Медики предполагают, что основными причинами миеломной болезни можно считать:
- Генетически обусловленную предрасположенность. Этот недуг часто поражает очень близких родственников (им нередко страдают однояйцевые близнецы). Все попытки выявить онкогены, провоцирующие развитие заболевания, пока не имели успеха.
- Длительное действие химических мутагенов (в результате вдыхания паров ртути и бытовых инсектицидов, асбеста и веществ, полученных на основе бензола).
- Воздействие всех видов ионизирующих излучений (протонов и нейтронов, ультрафиолета, рентгеновских и гамма-лучей). Среди населения Японии, пережившего трагедию Хиросимы и Нагасаки, миеломная болезнь встречается чрезвычайно часто.
- Наличие хронических воспалений, требующих от организма пациента продолжительного иммунного ответа.
Стадии
Объём поражения и тяжесть течения позволяют выделить три стадии миеломной болезни. При первой стадии опухолевый процесс укладывается в следующие параметры:
- В крови содержится достаточное количество кальция.
- Уровень концентрации гемоглобина превышает 100 г/л.
- В крови ещё немного парапротеинов.
- Белок Бенс-Джонса в моче присутствует в очень небольшой (не более 4 г за одни сутки) концентрации.
- Общая масса миеломы не превышает 600 г на квадратный метр.
- В костях отсутствуют признаки остеопороза.
- Опухолевый очаг находится лишь в одной кости.
Третья стадия миеломы характеризуется наличием следующих параметров:
- Содержание гемоглобина в крови составляет менее 85 г/л.
- Содержание кальция в 100 мл крови превышает 12 мг.
- Опухолевые очаги захватили сразу три кости (или более).
- В крови очень высоко содержание парапротеинов.
- Очень высокой (свыше 112 г за сутки) является концентрация белка Бенс-Джонса.
- Общая масса раковых тканей составляет более 1,2 кг.
- Рентгенограмма показывает наличие остеопороза в поражённых костях.
Вторую степень миеломы, показатели которой выше, чем при первой, но не дотягивают до третьей, доктор устанавливает методом исключения.
Поражение органов и симптоматика
Миеломная болезнь прежде всего поражает иммунную систему, ткани почек и костей.
Симптоматика определяется стадией недуга. На первых порах она может протекать бессимптомно.
При увеличении количества раковых клеток миелома проявляется следующими признаками:
- Ноющими болями в костях. Раковые клетки приводят к образованию пустот в костных тканях.
- Болями в сердечной мышце, сухожилиях и суставах, обусловленными отложением в них парапротеинов.
- Патологическими переломами позвонков, бедренных костей и рёбер. Из-за большого количества пустот кости становятся настолько хрупкими, что не выдерживают даже незначительных нагрузок.
- Снижением иммунитета. Поражённый болезнью костный мозг вырабатывает такое незначительное количество лейкоцитов, что организм пациента не способен защищать себя от воздействия патогенной микрофлоры. В результате больной страдает от бесконечных бактериальных инфекций – отитов, бронхитов и ангин.
- Гиперкальциемией. Разрушение костных тканей приводит к попаданию кальция в кровь. При этом у больного развиваются запоры, тошнота, боли в животе, слабость, эмоциональные расстройства и заторможенность.
- Миеломной нефропатией – нарушением правильной работы почек. Избытки кальция приводят к образованию камней в почечных протоках.
- Анемией. Повреждённый костный мозг вырабатывает всё меньше эритроцитов. В результате количество гемоглобина, отвечающего за доставку кислорода в клетки, также снижается. Кислородное голодание клеток проявляется в сильной слабости, снижении внимания. При малейших нагрузках больной начинает страдать от сердцебиения, головных болей и одышки.
- В нарушении свертываемости крови. У одних пациентов увеличивается вязкость плазмы, из-за которой спонтанно склеивающиеся эритроциты могут образовать тромбы. Другие пациенты, в крови которых резко снизилось количество тромбоцитов, страдают от частых носовых и дёсенных кровотечений. При повреждении капилляров у таких больных происходят подкожные кровоизлияния, проявляющиеся в образовании большого количества синяков и кровоподтёков.
Лабораторная диагностика
Диагностика миеломной болезни начинается с предварительного врачебного осмотра. Собирая анамнез, специалист подробно расспрашивает пациента о существующих жалобах и особенностях клинической картины, не забывая уточнить время их появления.
После этого следует этап обязательного прощупывания болезненных участков тела с серией уточняющих вопросов о том, не происходит ли усиление боли и присутствует ли её отдача в другие участки тела.
Собрав анамнез и придя к выводу о возможности миеломной болезни, специалист назначает пациенту ряд таких диагностических исследований:
- Рентгеноскопию грудной клетки и скелета.
На фото представлен рентген кости руки, показывающий миеломную болезнь
- Магнитно-резонансную и компьютерную томографию (спиральную).
- Аспирацию тканей костного мозга, необходимую для создания миелограммы.
- Лабораторный анализ мочи (по Зимницкому и общий). Анализ по Зимницкому позволяет проследить суточную динамику утраты белка в урине. Анализ мочи на белок бенс-джонса проводится для того, чтобы убедиться в правильности поставленного диагноза, поскольку моча здорового человека его не содержит.
- Белки бенс-джонса могут быть выявлены и во время процедуры иммуноэлектрофореза.
Анализ крови
- Для оценки общего состояния кроветворной системы проводят общий анализ 1 мл крови, взятой из вены или из пальца. О наличии миеломной болезни будут свидетельствовать: повышение СОЭ, значительное снижение содержания гемоглобина, эритроцитов, ретикулоцитов, тромбоцитов, лейкоцитов и нейтрофилов, а вот уровень моноцитов будет повышенным.
Увеличение общего количества белков достигается за счёт содержания парапротеинов.
- Чтобы оценить функционирование отдельных систем и органов, проводят биохимический анализ крови, взятой из вены.
Диагноз миеломной болезни подтверждает комплекс показателей в крови, среди которых: повышенный уровень общего белка, мочевины, креатинина, мочевой кислоты, кальция при понижении содержания альбумина.
Способы лечения
- Ведущим методом лечения миеломной болезни является химиотерапия, сводящаяся к приёму высоких доз цитостатических препаратов.
- После эффективной химиотерапии пациентам проводят трансплантацию донорских или собственных стволовых клеток.
- При низкой эффективности химиотерапии применяют методы лучевой терапии. Воздействие радиоактивных лучей не исцеляет пациента, но на некоторое время позволяет существенно облегчить его состояние, к тому же, увеличив продолжительность его жизни.
- От мучительных болей в костях избавляются при помощи обезболивающих препаратов.
- Инфекционные заболевания лечат высокими дозами антибиотиков.
- Справиться с кровотечениями помогут гемостатики (типа викасола и этамзилата).
- От опухолей, сдавливающих внутренние органы, избавляются хирургическим путём.
Пересадка стволовых клеток
Если химиотерапия прошла удачно, пациенту пересаживают его собственные стволовые клетки. Для забора костного мозга выполняют пункцию. Выделив из него стволовые клетки, снова подсаживают их в организм пациента. С помощью этой манипуляции удаётся достичь стойкой ремиссии, на протяжении которой пациент ощущает себя здоровым.
Диетическое питание
- Диета при миеломной болезни должна быть низкобелковой. Суточное количество потребляемого белка не должно превышать 60 г.
- В крайне малом количестве следует употреблять фасоль, чечевицу, горох, мясо, рыбу, орехи, яйца.
- Все прочие продукты, хорошо воспринимаемые пациентом, можно смело включать в рацион.
Прогноз
Современные методы лечения позволяют продлить жизнь больного, страдающего миеломной болезнью, почти на пять лет (в очень редких случаях – до десяти). При полном отсутствии терапевтической помощи он может прожить не более двух лет.
Продолжительность жизни пациентов зависит исключительно от их восприимчивости к воздействию цитостатических препаратов. Если цитостатики не оказывают на больного никакого положительного терапевтического эффекта (медики называют это первичной резистентностью), он может прожить не более года.
Если лечение цитостатическими препаратами осуществляется в течение продолжительного времени, у пациента может развиться острый лейкоз (частота таких случаев составляет до 5%). Случаи развития острого лейкоза у пациентов, не получавших такого лечения, чрезвычайно редки.
Ещё одним фактором, влияющим на продолжительность жизни пациентов, является стадия диагностирования заболевания. Причинами летальных исходов могут стать:
- сама прогрессирующая опухоль (миелома);
- заражение крови (сепсис);
- инсульт;
- инфаркт миокарда;
- почечная недостаточность.
О симптомах миеломатоза расскажет данное видео:
Источник: http://gidmed.com/onkologiya/lokalizatsiya-opuholej/krov-i-limfa/mielomnaya-bolezn.html