Рак паращитовидной железы: первые симптомы и методы лечения
Рак паращитовидной железы – это нечастое заболевание, у молодых людей оно вообще практически не встречается. Несмотря на то, что существует утверждение, что опухоли паращитовидных желез у женщин диагностируются чаще, точных научных доказательств этому нет, поэтому можно сказать, что этой онкологии с одинаковой частотой подвержены как мужчины, так и женщины.
Сущность проблемы
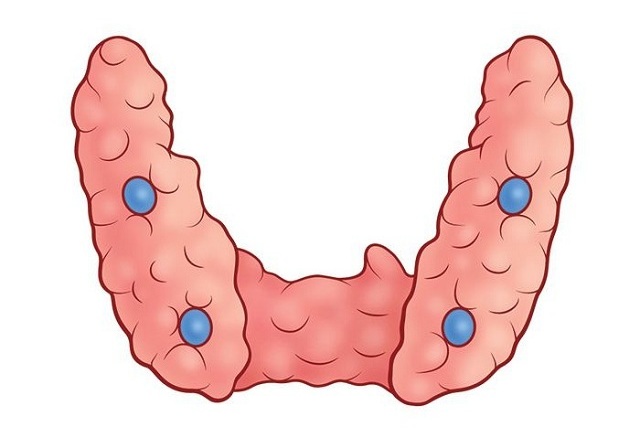
Рассматриваемые железы расположены на щитовидной железе – на ее задней стенке, по-другому они называются околощитовидные железы. Это тоже часть железистой системы организма человека.
Нормальный размер околощитовидных желез 4х4х5 мм, у большинства людей их 4, но в некоторых случаях бывает и больше.
Паращитовидная железа синтезирует специфический гормон, который принимает непосредственное участие в обмене кальция
Патологические процессы в паращитовидных железах долгое время могут протекать бессимптомно, и никаких специфических признаков новообразований не имеется. Опухоль паращитовидной железы – это следствие перерождения здоровых клеток в атипичные, либо результат малигнизации доброкачественного образования железы.
Причины заболевания
Точные причины этого редкого заболевания до конца еще не установлены, есть предположения, что в злокачественном процессе могут играть роль генетические мутации, другие патологии в организме (например, почечная недостаточность), а также перерождение аденомы или кисты в злокачественную опухоль.
В группе риска следующие люди:
- имеющие нехватку в организме йода и кальция;
- больные дистрофией;
- имеющие в анамнезе анорексию;
- с интоксикацией тяжелыми металлами;
- после лучевой терапии;
- возрастная группа старше 50 лет.
Клиническая картина
Злокачественное образование характеризуется достаточно медленным ростом, и признаки заболевания появляются постепенно. Раковая опухоль, прорастая в ткани, начинает давить на трахею и пищевод. Иногда опухоль может сопровождаться гиперпаратиреозом, и тогда наблюдаются почечные изменения и патологические процессы в костной ткани.
Подозревая рак паращитовидной железы, симптомы можно наблюдать следующие:
- слабость в мышцах и высокий уровень утомляемости;
- кашель и сиплость голоса;
- ощущения давления в грудной клетке;
- костные боли;
- боли в области брюшины;
- остеопороз;
- резкое снижение веса при нормальном питании;
- камни в органах мочевыделения.
Как видно из перечисленных симптомов, в основе их лежат признаки гиперпаратиреоза, поэтому они так разнообразны. Из-за этого злокачественный процесс может долгое время оставаться не диагностированным, так как медики ищут причины симптомов в других заболеваниях.
Что касается метастаз, то почти у половины больных онкологией данных желез они проникают в лимфоузлы и легкие, редко метастазы могут быть обнаружены в почках, печени или в костной ткани. Иногда может наблюдаться парез возвратного нерва. Карциномы чаще всего гормонально активны, но бывает, что недуг протекает без гормонального дисбаланса.
Диагностика заболевания
При лабораторных исследованиях можно обнаружить высокий уровень некоторых гормонов в крови, а в моче повышенное выделение фосфора и кальция.
Основным диагностическим методом в обнаружении злокачественного процесса в паращитовидных железах является аппаратный метод – УЗИ, КТ, МРТ, сцинтиграфия.
Что касается селективной ангиографии, то это исследование может не только обнаружить и визуализировать опухоль, но и взять на анализ кровь, чтобы определить в ней уровень гормона. Для того чтобы выяснить морфологию образования, необходима тонкоигольная биопсия.
Чтобы определить размеры патологического процесса и его распространенность на другие органы человека проводится эхокардиография, УЗИ почек и брюшины, рентген грудной клетки, исследование пищевода.
Важно дифференцировать злокачественный процесс от доброкачественных опухолей (аденомы), гиперплазии, схожей симптоматикой характеризуется киста паращитовидной железы.
Кроме эндокринолога и онколога, пациенту рекомендуется обследоваться и проконсультироваться у других узких специалистов.
Лечение недуга
На данный момент единственное эффективное лечение онкологии паращитовидных желез – это хирургическое вмешательство. Насколько масштабной будет операция зависит от диагностических результатов, от размера самого образования, от степени захвата в процесс близлежащих тканей и органов, а также от метастазирования образования.
Говорить о полном выздоровлении можно только тогда, когда опухоль обнаруживается на той стадии, при которой она еще не покидает железу. В этом случае железа удаляется полностью. В случае же когда опухоль уже проросла в шейные лимфатические узлы, необходимо и их удаление, чтобы не допустить распространения злокачественного процесса в другие органы и системы.
В настоящее время злокачественные опухоли паращитовидных желез удаляются при помощи эндоскопа, однако, этот способ имеет один существенный недостаток перед традиционным вмешательством – в очаге могут остаться атипичные клетки, что естественно спровоцирует рецидив.
Если онкологический процесс уже распространился на другие органы – щитовидную железу, пищевод или трахею, то удалить все атипичные клетки становится невозможно, поэтому пациенту назначается химиотерапия или терапия лучами.
После проведенной операции пациентами назначаются препараты кальция и витамин Д, при удалении щитовидной железы в том числе, обязательна пожизненная гормонзаместительная терапия.
Какова продолжительность жизни
Понятно, что давать какие-то прогнозы о продолжительности жизни очень сложно, но в целом они благоприятны. При своевременном обращении к врачу и при условии, что лечение было подобрано правильно, около половины пациентов могут прожить еще 20 лет, десятилетняя выживаемость составляет около 80%, а пятилетняя – 90%.
Другие новообразования паращитовидной железы
Аденомы.
Это доброкачественные опухоли, которые могут стать причиной рака паращитовидной железы. Они развиваются из секреторных клеток, и проявляются следующей симптоматикой:
- функциональность почек снижается;
- появляется постоянная жажда;
- возникновение мочекаменной болезни;
- развитие почечного ацидоза;
- почечная недостаточность.
Кроме того, могут проявляться симптомы патологий желудочно-кишечного тракта, сердечной и нервной системы.
Если аденома переходит в злокачественный процесс, то может измениться внешний вид шеи – при пальпации прощупываются бугорки, а также очаг онкологического процесса – шишка, подвижность которой ограничена.
Киста.
Киста паращитовидной железы может быть гормональной и негормональной. Независимо от причины, повлекшей за собой кистозное образование, киста представляет собой круглую полость, внутри которой имеется жидкое содержимое. Симптомы этого недуга могут быть следующие:
- снижение веса;
- боль в костях;
- мышечная слабость;
- конкременты в почках и мочевыводящих органах;
- расстройства психического характера;
- проблемы с зубами;
- мигрени.
И аденома, и кистозное образование может стать причиной злокачественного процесса в паращитовидной железе. Так как симптоматика этих недугов проявляется на поздних стадиях заболеваний, рекомендуется проходить ежегодный профилактический осмотр у эндокринолога даже при отсутствии патологических признаков.
Источник: http://endokrinologiya.com/anatomiya/rak-parashchitovidnoy-zhelezy-simptomy
Рак паращитовидной железы: симптомы и лечение
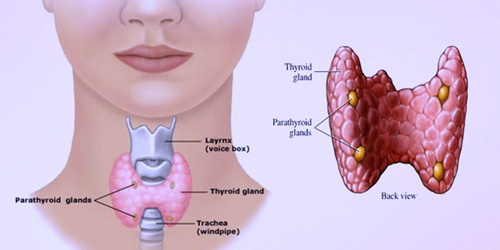
Рак паращитовидной железы – явление совсем нераспространенное, особенно не типичен он для молодых людей. Существует убеждение, что у женщин рак возникает чаще, чем у мужской половины человечества. Основания для подобных утверждений отсутствуют. Частота возникновения болезни у женщин и мужчин – одинакова.
Паращитовидные железы располагаются на задней стенке щитовидной железы, иначе называются — «околощитовидные железы», являются частью желез внутренней секреции. Нормальные размеры – около 4х4х5. Для большинства людей типично – 4 железы, а иногда цифра колеблется от 2 до 8.
Возникновение патологии паращитовидной железы продолжительное время может оставаться незамеченной. При заболевании раком данной этиологии не наблюдаются специфические симптомы.
Злокачественная опухоль паращитовидной железы
Злокачественное поражение паращитовидной железы – множественное скопление раковых клеток, возникающих под влиянием провоцирующих факторов. Патогенез болезни в современной науке изучен не до конца.
Специалисты обозначили людей, попавших в категории повышенного риска:
- старше 50-ти лет;
- перенесшие лучевую терапию. Воздействуя на шею, излучение затрагивает паращитовидные железы, повышая риск малигнизации здоровых тканей;
- перенесшие интоксикацию солями тяжелых металлов;
- страдающие авитаминозом, нехваткой йода и кальция в организме;
- больные анорексией, дистрофией.
Симптомы заболевания
Опухоль медленно прорастает, довольно долго оставаясь бессимптомной. По мере увеличения новообразования, появляются симптомы.
Основные симптомы:
- изменение голоса, осиплость, кашель;
- неконтролируемая жажда;
- катаракта;
- повышенная утомляемость, слабость в мышцах;
- расстройство глотания;
- ощущение сдавливания в груди;
- вздутие, диарея;
- остеопороз;
- почечные колики (движение камней в почках);
- беспричинное похудение.
Признак наличия рака паращитовидной железы – гормональная активность опухоли. Крайне редко эндокринные изменения не наблюдаются.
Клинические симптомы проявляются в виде гиперпаратиреоидизма. По мере увеличения, опухоль начинает давить на трахею, пищевод, иногда смещая органы. Поэтому проявления болезни разнообразны, разнохарактерны, а пациенту часто не могут поставить верный диагноз.
Выявление гиперпаратиреоза служит основанием для комплексного обследования. Дифференцированная диагностика проводится между злокачественной карциномой и доброкачественной аденомой. Злокачественная опухоль уплотнена, слабо подвижна, имеет бугристую поверхность.
Лимфатические узлы могут спаиваться с щитовидной железой, трахеей или пищеводом. Это приводит к потребности удаления лимфоузлов в совокупности с опухолью, осложняя задачу врачам и пациенту.
При подобной патологии рецидивы — не редкое явление, поэтому к диагностике и лечению подходят крайне ответственно.
Как диагностировать?
Выявить и вылечить заболевание — задача эндокринолога и онколога.
Диагностика выполняется при помощи двух методов:
- лабораторного (анализы);
- инструментального (УЗИ, МРТ, сцинтиграфия).
При постановке диагноза между аденомой и раком, в пользу злокачественной опухоли будет говорить три визуализированных фактора:
- диффузно выраженный клеточный атипизм и полиморфизм;
- инфильтрующий внутрисосудистый рост опухоли;
- метастазирование.
Первые подозрения о наличии патологии паращитовидной железы начинаются с показаний кальция в анализах. Затем определяется уровень паратгормона, фосфатов, онкомаркеры.
Биопсия способна дать представление о клеточном составе опухоли.
Гистологический метод выявления болезни достигается при помощи биопсии.
Для подтверждения диагноза, визуального определения места расположения опухоли назначают УЗИ, МРТ. Рентгенологические методы выявляют метостазирование в костях и легких. Причем остеопороз проявляется далеко не сразу.
Компьютерная томография определяет степень распространения метастаз. Применяется при обнаружении патогенного источника в позвоночнике, малом тазу.
МРТ – помогает увидеть пораженные органы, расположенные рядом с пострадавшими лимфатическими узлами.
Сцинтиграфия визуально помогает определить клетки-метостазы.
Как вылечить?
Важно выявить недуг на первой стадии, чтобы оперативно удалить пораженный участок. Если не выявлены метастазы, удаляется только опухоль. Их наличие осложняет процесс хирургического вмешательства.
Если первый случай предполагает малоинвазийную операцию при помощи эндоскопической аппаратуры, то при прорастании клеток опухоли в лимфоузлы проводится лимфаденэктомия, то есть ликвидации подлежат лимфоузлы.
Если метастазы распространились в трахею, пищевод или другие органы, одной только эндоскопической операцией не обойтись. Лечение включает лучевую и химиотерапию. Однако доктора приходят к выводу, что лучевая терапия – малоэффективна. В половине случаев происходит рецидив болезни.
Рак околощитовидных желез поддается лечению лучше, чем другие органы. Прогноз выживаемости, в целом, высок. Но форма, стадия злокачественного новообразования, возраст пациента могут снижать шансы на успешное выздоровление и продолжительность жизни. У женщин наблюдается более высокая выживаемость, потому что они чаще обращаются за помощью к докторам, на ранних стадиях успевают побороть рак.
Источник: http://gormonorm.ru/parashitovidnye-zhelezy/rak-parashitovidnoj-zhelezy-simptomy-i-lechenie.html
Рак паращитовидной железы
Современные медики пока не выяснили точных причин возникновения заболевания. Распространено мнение, что один из центральных факторов риска – ионизирующее облучение. Вторичные факторы риска при этом: авитаминоз, нерациональное питание, отравление солями тяжелых металлов, низкий уровень кальция в организме.
Злокачественные образования на паращитовидных железах встречаются довольно редко – в 2% случаев от общего количества онкологических патологий. Наиболее подвержены заболеванию люди старшего возраста (от 50-60 лет).
Симптомы рака паращитовидной железы
Для злокачественной опухоли, развивающейся в паращитовидных железах, характерно постепенное проявление симптомов, медленный рост. Опухоль прорастает постепенно, сдавливая трахею и пищевод, которые находятся рядом.
Бывает, что заболевание никак не проявляет себя довольно продолжительный период. Факторы, указывающие на развития рака, в основном связаны с нарушениями функциональности желез.
Основными симптомами онкологического заболевания являются:
- повышенная утомляемость и мышечная слабость;
- сиплый голос, частый кашель;
- дисфагия;
- боли в костях и брюшной полости;
- ощущение сдавленности в грудной клетке;
- появление камней в мочевыводящей системе;
- развитие остеопороза;
- потеря веса без видимых причин.
Учитывая разнообразие проявления болезни, очень часто опухоль паращитовидной железы на долгий период остается незамеченной, а больного лечат от проявления других патологий. Выходом из ситуации может стать тщательное комплексное обследование, которого по умолчанию требует большинство перечисленных выше симптомов.
У трети пациентов рак паращитовидной железы прорастает метастазами в региональные шейные лимфатические узлы и в легкие. Очень редко метастазы обнаруживают в костях, почках и печени. Случаются, что злокачественные образования в паращитовидной железе рецидивируют, что требует особо тщательного лечения пациентов.
Лечение рака паращитовидной железы
Данное заболевание можно вылечить только хирургическим путем. На начальной стадии, при оперативном удалении злокачественной опухоли вместе с железой у пациента есть большие шансы на выздоровление.
Если клетки опухоли распространились в региональные лимфоузлы, специалисты проводят лимфаденэктомию. Если опухоль небольшая и не имеет признаков метастазирования, пациенту могут провести малоинвазивную операцию с помощью эндоскопической аппаратуры. Таким образом удаляются только пораженные ткани и не затрагиваются здоровые.
После удаления паращитовидной железы в целях препятствования снижения кальция в организме пациенту вводят препараты кальция и витамина D и назначают заместительную гормональную терапию.
Вовремя диагностировать и вылечить рак паращитовидной железы смогут онколог и хирург. Найти профессиональных специалистов и лучшие центры для комплексной диагностики рака можно с помощью сайта Doc.ua.
Источник: https://doc.ua/bolezn/rak-parashitovidnoj-zhelezy
Какие признаки указывают на болезни паращитовидной железы у женщин
Несмотря на небольшие размеры и вес, паращитовидные железы вырабатывают жизненно важные для человека гормоны, без которых невозможно его нормальное существование.
Особенности строения паращитовидных желез
У большинства людей есть две пары паращитовидных желез, но иногда их число может достигать двенадцати. Они имеют округлую или овальную форму. Размер желез небольшой – длина около 8 мм, ширина 4 мм, толщина 1,5-3 мм. Их вес обычно составляет 0,5 г.
Анатомия паращитовидных желез подразумевает, что каждая из них покрыта тонкой капсулой из соединительной ткани. Также внутри размещаются специальные перегородки, благодаря которым осуществляется кровоснабжение органа.
Гормональная активность паращитовидных желез
Паращитовидные железы состоят из двух типов тканей, которые выполняют разные функции. Выработка гормонов происходит только в клетках, называемых главными темными паратироцитами.
Они синтезируют такое вещество, как паратгормон (ПТГ, кальцитрин, паратиреокрин, паратирин). Также строение паращитовидных желез подразумевает наличие в их составе главных светлых клеток.
Они не имеют такой функциональной активности, как темные.
Регуляция выработки гормонов околощитовидной железы происходит по принципу обратной взаимосвязи. Когда уровень ПТГ в крови снижается, темные главные клетки активируются. Когда количество паратирина увеличивается до нужных показателей, синтез гормона в железах прекращается. При нарушении данного процесса возникают различные заболевания, которые требуют лечения.
Функции паращитовидных желез
Если вас попросят – перечислите функции околощитовидных желез, можно сказать такое:
- активация в почечной ткани витамина Д, который воздействует на стенки кишечника. Там выделяется специальный транспортный белок, что обеспечивает всасывание кальция в кровеносное русло;
- обеспечивают снижение выделения кальция вместе с мочой;
- воздействуют на клетки, которые способствуют разрушению костной ткани. В результате в кровь попадает кальций, который необходим для нормального функционирования организма.
Если анализировать перечисленные функции, данный орган необходим для регулирования концентрации кальция в крови. Это достигается воздействием на костную ткань, почки и т. д. Гормоны щитовидной железы не зависят от паращитовидной, несмотря на то, что данные органы находятся в непосредственной близости.
Гиперпаратиреоз
Гиперпаратиреоз – это заболевание, которое сопровождается повышенной активностью паращитовидных желез. Данное патологическое состояние сопровождается увеличением уровня кальция в крови, на фоне чего развивается гиперкальциемия.
Разновидности гиперпаратиреоза
Принято различать несколько типов гиперпаратиреоза в зависимости от особенностей его развития:
- первичный. Причиной такой патологии обычно выступает рак, гиперплазия паращитовидной железы или аденома. Наличие данных заболеваний часто спровоцировано стрессами, пониженным артериальным давлением или приемом некоторых медикаментозных препаратов. Первичный гиперпаратиреоз сопровождается бесконтрольной секрецией ПТГ;
- вторичный. Развивается в ответ на недостаточное поступление в организм человека кальция, витамина Д, при наличии хронической почечной недостаточности;
- третичный. Появляется, когда человек длительный период страдал от почечной недостаточности. Даже после восстановления работы органа, наблюдается избыточная секреция ПТГ.
Симптомы гиперпаратиреоза
При чрезмерном функционировании паращитовидной железы симптомы данного нарушения следующие:
- происходит размягчение костей, что может проявляться частыми переломами;
- интенсивная боль в конечностях и спине;
- слабость в мышцах;
- быстрая утомляемость;
- появление камней в почках;
- повышение количества мочи. В данном случае она приобретает характерный белесый цвет;
- повышение чувства жажды;
- ухудшение аппетита, что часто сочетается со снижением веса;
- появление болей в животе, тошноты, рвоты;
- усиление выделения соляной кислоты приводит к развитию язвенной болезни;
- наблюдают кальцификацию сосудов, что сочетается с гипертонией и стенокардией;
- ухудшаются интеллектуальные способности, наблюдают нестабильное психоэмоциональное состояние;
- кожа приобретает сероватый оттенок;
- выпадают волосы и зубы.
В зависимости от развивающихся симптомов гиперпаратиреоз может иметь почечную, желудочно-кишечную, костную или другую форму.
Лечение гиперпаратиреоза
Диагноз гиперпаратиреоз ставят на основании исследования крови на определение уровня кальция, паратгормона. Также врачи назначают дополнительные процедуры, чтобы определить причины развития патологии.
Если выявлен первичный гиперпаратиреоз, лечение происходит только оперативным путем. Избавиться от вторичной формы заболевания, можно медикаментозно. Чаще всего назначают специальные препараты, содержащие кальций, после чего витамин Д. В результате такого лечения секреция гормонов паращитовидной железы нормализуется.
Также больным гиперпаратиреозом рекомендуется придерживаться таких рекомендаций:
- ежедневно гулять на свежем воздухе;
- отказаться от всех вредных привычек;
- начать правильно питаться. Желательно включить в рацион продукты, которые богаты на магний, фосфор, железо. К таким относят рыбу, мясо (красное), многие овощи и фрукты.
Гипопаратиреоз
Гипопаратиреозом называют заболевание, которое характеризуется недостаточной функциональной активностью паращитовидных желез.
Оно сопровождается снижением интенсивности выработки паратгормона или уменьшением чувствительности к нему рецепторов, которые находятся в различных тканях.
При гипопаратиреозе наблюдают недостаточную концентрацию в крови кальция, что приводит к увеличению уровня фосфатов.
Причины гипопаратиреоза
Гипопаратиреоз развивается вследствие таких причин:
- удаление паращитовидных желез вместе со щитовидкой;
- травмирование в области шеи, что приводит к кровоизлиянию, нарушающему нормальное функционирование желез;
- наличие аутоиммунных заболеваний, при которых организм вырабатывает антитела к собственным клеткам;
- врожденная недоразвитость паращитовидных желез;
- развитие воспалительных процессов разного рода;
- наличие онкологии, что привело к метастазированию в область размещения желез;
- длительный дефицит витамина Д в организме женщины, что особенно часто наблюдается в период беременности и лактации;
- нарушения, приводящие к неправильному всасыванию кальция из кишечника;
- отравление тяжелыми металлами;
- негативное воздействие радиоактивного излучения.
Симптомы гипопаратиреоза
При наличии данного заболевания паращитовидной железы у женщин симптомы проявляются следующим образом:
- появление спазмов в конечностях;
- развитие неприятных ощущений, которые характеризуются, как ползание мурашек по телу, онемение кожи и т. д.;
- частое появление озноба, который меняется приливами жара;
- головные боли;
- светобоязнь;
- снижение интеллектуальных способностей;
- повышенная потливость;
- тахикардия;
- шелушение кожи;
- выпадение волос;
- разрушение зубов и ногтей.
Лечение гипопаратиреоза
Если гипопаратиреоз сопровождается судорогами, их можно устранить путем внутривенного введения растворов кальция.
Также больным показаны инъекции паратиреоидина, который получают из паращитовидных желез разных животных. После устранения основных симптомов заболевания такое лечение прекращают.
Если длительное время вводить паратиреоидин, в организме человека происходит аутоиммунная реакция, что весьма нежелательно.
В последующем восстановление функционирования паращитовидных желез осуществляется при помощи целого комплекса препаратов:
- витамин Д;
- кальций;
- сульфат магния;
- гидроокись алюминия;
- седативные средства и другие.
Также при гипопаратиреозе необходимо сбалансированно питаться, отказаться от всех вредных привычек, вести здоровый образ жизни и не пренебрегать рекомендациями врачей. Если своевременно не начать лечение, развиваются более тяжелые последствия, с которыми бороться не так просто, как при начальной стадии заболевания.
Источник: https://gormonys.ru/zabolevaniya/parashchitovidnoj-zhelezy.html
Паращитовидная железа – большая роль маленького органа
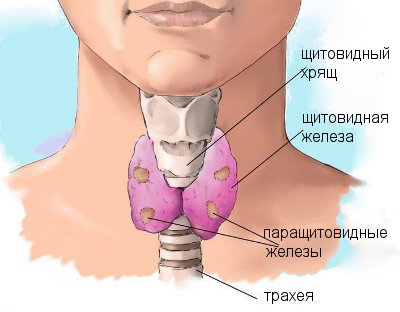
Паращитовидная железа – это важная составляющая эндокринной системы. Ей выделена особая миссия в жизнедеятельности организма. При нарушениях в ее работе происходит изменение гормонального баланса, что вызывает развитие серьезных патологий.
Паращитовидная железа – роль в организме
Внешне этот орган эндокринной системы напоминает «островок». Количество желез разнится. У 80% человек насчитывается 2 пары паращитовидных «островков», а у оставшихся – от 6 до 12 штук. Хотя такие железы разобщены, работают они как единый орган. Эти «островки» состоят из двух типов клеток. Темные ткани продуцируют паратгормон. У светлых клеток малая активность.
Гормоны паращитовидной железы имеют несколько названий:
- паратирин;
- кальцитрин;
- паратиреокрин.
По сути, паращитовидная железа призвана выполнять особое назначение: она контролирует уровень кальция в организме. Регуляция осуществляется по принципу обратного эффекта.
На поверхности «островков» есть особые рецепторы. Они-то и измеряют показатель кальция.
Если эти «контролеры» обнаруживают низкий показатель элемента, тут же подается сигнал о необходимости активизировать работу паращитовидных желез. Они синтезируют паратгормон.
В результате в организме происходят следующие изменения:
- минимизируется количество кальция, которое выводится с мочой (это достигается благодаря тому, что больше данного элемента поглощается в почечных канальцах);
- интенсивнее происходит окисление витамина D, в результате увеличивается уровень кальцитриола, участвующего в производстве белка;
- активизируются клетки, разрушающие костные ткани, поэтому показатель кальция в крови возрастает.
Гипофункция паращитовидной железы
Это патологическое состояние, при котором отмечается недостаточное продуцирование паратгормона либо уменьшается к нему чувствительность тканевых рецепторов. К причинам гипофункции (научное название – гипопаратиреоидизм) относят:
- аутоиммунные болезни, в ходе которых к железистым клеткам вырабатываются антитела;
- хронический дефицит витамина D;
- удаление щитовидки;
- химическое отравление (свинцом, углекислым газом и так далее);
- травмирование шее, ставшее причиной кровоизлияния в эндокринный орган;
- воспалительные процессы, протекающие в организме;
- большая доза радиоизлучения;
- недоразвитая паращитовидная железа;
- метастазы.
Судить о том, что паращитовидная железа функции свои снижает, помогут симптомы. Они разнятся между собой на начальной стадии недуга, при прогрессировании болезни и при хронической нехватке паратгормона. Признаки могут усиливаться при стрессе, из-за переохлаждения либо перегрева. К симптомам начальной стадии гипопаратиреоидизма относят:
- онемение конечностей и покалывание;
- спазмы в ногах или руках;
- озноб, который резко сменяется жаром.
При прогрессировании недуга к вышеперечисленным признакам присоединяются и вот эти симптомы:
- тахикардия;
- раздражительность;
- катаракта и прочие офтальмологические проблемы;
- судороги (они симметричные и протекают болезненно);
- сильные головные боли;
- ухудшение памяти;
- светобоязнь.
Когда патология приобретает хроническую форму, это сопровождается следующими признаками:
- интенсивное выпадение волос;
- повышенная сухость кожи и шелушение;
- разрушается зубная эмаль;
- отмечается ломкость ногтей.
Гиперфункция паращитовидной железы
Для данного состояния характерна особая активность «островков» или отдельных их участков. Повышается продуцирование паратгормона и концентрация кальция в сыворотке крови. Различают первичный и вторичный гиперпаратиреоидизм. Первый провоцируется следующими причинами:
- наследственная патология в работе эндокринной системы;
- аденома;
- гиперплазия;
- карцинома.
Вторичный гиперпаратиреоидизм возникает по таким причинам:
- дефицит кальция и витамина D;
- прием противосудорожных лекарственных средств;
- расстройства в работе пищеварительного тракта;
- почечная недостаточность.
Гиперфункция паращитовидных желез на ранней стадии сопровождается следующими симптомами:
- ухудшение памяти;
- боль в костях;
- сильная утомляемость;
- головная боль.
Гиперпаратиреоидизм может иметь разные формы:
- почечную;
- желудочно-кишечную;
- костную;
- нервно-психическую.
Паращитовидная железа – симптомы заболевания у женщин
Любая болезнь легче поддается лечению на начальной стадии.
По этой причине, если женщина замечает у себя один или несколько признаков развития патологии, нужно незамедлительно обращаться к эндокринологу.
Медлить нельзя – это опасно! Паращитовидная железа симптомы заболевания иметь может разные: это во многом зависит от формы недуга, который атаковал организм. Все они сигнализируют о серьезной проблеме.
Гиперплазия паращитовидной железы
Данный недуг – это патология в работе эндокринной системы, которая сопровождается избыточной секрецией паратгормона. Эта болезнь связана с увеличением паращитовидных желез в размере. Диагностируется как у взрослых, так и в детском возрасте. На ранней стадии недуг протекает бессимптомно. Только медицинское обследование выявляет данное заболевание.
Когда гиперплазия паращитовидных желез приобретает хроническую форму, пациенты жалуются на такое состояние:
- сонливость;
- сильную боль в суставах;
- сбои в работе пищеварительного тракта;
- упадок сил;
- тошноту.
Чем больше в размерах увеличивается паращитовидная железа, тем ярче проявляются все перечисленные выше симптомы. Разрастание «островков» приводит к гиперкальциемии, которая сопровождается:
- анемией;
- отложением минерала на роговице с последующим развитием катаракты;
- нарушениями кровообращения;
- почечной недостаточностью;
- артритами и так далее.
Аденома паращитовидной железы
Это гормональная опухоль доброкачественного характера, провоцирующая избыточную выработку паратгормона. У женщин данный недуг диагностируется в 2, а то и в 3 раза чаще, чем у мужчин. В зоне повышенного риска дамы в возрасте 20-50 лет. Аденома паращитовидных желез сопровождается следующей симптоматикой:
- резкое похудение;
- артралгии;
- тошнота;
- судороги;
- потеря аппетита;
- боли в костях;
- депрессия;
- потеря зубов;
- гипертония;
- повышенное потоотделение;
- учащение сердечного ритма.
Паращитовидная железа – диагностика
Чтобы подтвердить наличие болезни эндокринного характера, доктор назначает полное обследование. Паращитовидные железы обследуются разными методами. Такая диагностика необходима в следующих случаях:
- судороги и прочие проявления возрастающей нервной возбудимости;
- онемение конечностей;
- камни в почках;
- остеопороз неизвестной этиологии.
Сцинтиграфия паращитовидной железы
Данный метод исследования на сегодняшний день считается самым точным. Сцинтиграфия паращитовидных желез выполняется с использованием радиоактивных изотопов.
Они вводятся в организм пациенту, а потом при помощи специального оборудования регистрируется их излучение.
Однако данный метод диагностики не приемлем для беременных, кормящих и слишком полных женщин (если их вес превышает 150 кг).
УЗИ паращитовидной железы
Данная диагностическая процедура не требует дополнительной подготовки. УЗИ паращитовидных желез выполняется следующим образом:
- Пациента укладывают спиной на кушетку.
- Под плечи ему подкладывают валик.
- На исследуемый участок наносится гель, и проводят обследование.
- Отражение этих ультразвуковых волн фиксирует специальный прибор (он выводит их на экран).
Анализы паращитовидной железы
Такая диагностическая процедура показывает полную и достоверную картину. Так как паращитовидная железа гормоны продуцирует, анализ крови помогает выявить показатель этого вещества в сыворотке.
Одновременно может назначаться несколько исследований. Кровь на паратгормон сдают совместно с анализом на фосфор и кальций.
Развернутое обследование позволяет эндокринологу получить полную информацию о состоянии обмена веществ.
Паращитовидная железа – лечение
После тщательного обследования, подтверждающего диагноз, эндокринолог прописывает оптимальный метод борьбы с патологией. Лечение паращитовидной железы может проводиться двумя способами:
- медикаментозный – направлен на коррекцию гормона;
- хирургический – предусматривает полное или частичное удаление паращитовидных желез.
Прогноз течения заболевания зависит от различных факторов: типа дисфункции, стадии болезни и прочих особенностей организма пациента. При гиперпаратиреозе в период приступов женщинам могут назначаться такие препараты:
- спазмолитические средства;
- витамин D;
- гидроокись алюминия;
- седативные средства;
- сульфат магния;
- хлорид или глюконат натрия.
Последний препарат вводят медленно внутривенно. Инъекции выполняют несколько раз в сутки. Одновременно назначается аптечное средство, содержащее экстракт животных паращитовидных желез.
Однако длительное время терапию проводить данными препаратами нельзя, поскольку они продуцируют выработку антител к паратгормону.
В период медикаментозного лечения доктор контролирует показатели фосфора, кальция и магния в организме пациента.
Если паращитовидная «капсула» недоразвита, такая железа нуждается в стимуляции извне. Для этого эндокринолог может прописать следующее лечение:
- внутривенное введение паратгормона;
- прием кальция и витамина D.
Операция на паращитовидной железе
Если состояние эндокринной системы запущенное или диагностирована аденома, без хирургического вмешательства не обойтись. Все заболевания паращитовидной железы требуют незамедлительного лечения, поэтому эндокринолог посоветует пациенту не медлить с операцией. Хирургическое вмешательство проводится под общим наркозом. Его длительность может варьировать от одного до нескольких часов.
Удаление паращитовидной железы
В ходе операции хирург оценивает состояние «островков» и степень их поражения. Он сделает все для того, чтобы исключить вероятность будущего рецидива. Хирургическое вмешательство может проводиться следующими способами:
- Тиреоидэктомия.
- Операция по удалению паращитовидной железы (одной или нескольких пар).
- Устранение пораженного опухолью участка.
Лечение паращитовидной железы народными средствами
При дисфункции эндокринной системы могут использоваться и методы нетрадиционной медицины. Они применяться должны только после согласования с эндокринологом. Самолечение опасно, поскольку может привести к необратимым последствиям. Если, например, диагностирована аденома паращитовидной железы, лечение народными средствами эффективно лишь на начальной стадии патологии.
Овсяный отвар при гиперфункции
Ингредиенты:
- неочищенный овес – 2 ст. ложки;
- 2,5%-ной жирности молоко – 1 л;
- вода – 1 л.
Приготовление, применение:
- Зерна заливают водой и доводят овес до кипения.
- Сбавляют огонь до малого и томят отвар 3-3,5 часа.
- Вливают молоко, доводят смесь до кипения.
- Снимают посуду с огня и настаивают отвар 8-10 часов.
- Процеживают снадобье и пьют равными порциями в течение дня.
Источник: https://womanadvice.ru/parashchitovidnaya-zheleza-bolshaya-rol-malenkogo-organa
Лечение рака паращитовидных желез в Израиле
Паратериодный рак развивается в клетках паращитовидных желез. Он достаточно редкий, опухоль характеризуется медленным ростом.
Паращитовидные железы являются частью эндокринной системы, которая синтезирует гормоны. У большинства людей – 4 паращитовидных железы, 2 – на каждой стороне щитовидной железы. У некоторых людей отмечается большее количество паращитовидных желез в других частях шеи или в области груди. Они синтезируют паратгормон, контролирующий уровень кальция в крови.
Большинство больных с таким диагнозом – люди среднего возраста, в равной степени мужчины и женщины.
Наша компания, медицинский сервис «TheBestMedic», предлагает услуги организации диагностики и лечения рака паращитовидных желез в ведущих медицинских центрах Израиля:
- Точный и индивидуальный подбор высокопрофессиональных врачей и клиники, возможность получить «второе мнение».
- Высокая скорость организации всего процесса лечения и пребывания в стране.
- Стоимость услуг аналогична расценкам при самостоятельном обращении пациента.
-
Комфортные условия пребывания в Израиле, организация поддержки после лечения.
Причины рака паращитовидной железы
Исследователи выделяют следующие факторы риска, способствующие развитию болезни:
- Множественная эндокринная неоплазия – группа наследственных генетических заболеваний, влияющих на эндокринную систему. Неоплазия может стать причиной опухолей в эндокринных железах, что повлияет на гормоны в организме. Последние контролируют определенные функции – обмен веществ, рост и репродукцию. К этому виду онкологии более склонны люди с типом 1 множественной эндокринной неоплазии.
- Синдром гиперпаратиреоза с опухолью в нижней челюсти – редкое наследственное заболевание. Оно провоцирует развитие нескольких опухолей паращитовидных желез. В основном это доброкачественные новообразования, но встречаются и злокачественные.
- Семейный изолированный гиперпаратиреоз – редкая генетическая болезнь, при которой на паращитовидных железах формируются опухоли. Они вызывают гиперпаратиреоз, что приводит к избытку гормона ТТГ.
К возможным факторам риска относят:
- Генетические мутации – в гене CDC73, который сообщает организму о необходимости создания белка парафибромина. Он важен для роста и деления клеток. Мутации в гене CDC73 вызывают изменения в количестве и качестве парафибромина, что приводит к аномальному росту клеток паращитовидных желез. Также известно о генетической мутации в гене BRCA 2.
- Лучевая терапия в области головы и шеи может стать причиной опухолей паращитовидных желез.
Симптомы рака паращитовидных желез
Признаки злокачественной опухоли развиваются вследствие избытка синтеза гормона желез. Это состояние называется гиперпаратиреоз. Повышенное содержание вещества вызывает гиперкальциемию, которая проявляется в следующих симптомах:
- усталость;
- мышечная слабость;
- повышенная жажда;
- проблемы с мочеиспусканием;
- учащенное мочеиспускание;
- чрезмерное количество мочи (полиурия);
- боли в костях;
- плохой аппетит;
- тошнота, рвота;
- потеря веса;
- обезвоживание;
- запор;
- проблемы с ясностью мышления;
- переломы костей;
- опухоль в области шеи;
- изменения голоса (хрипота, к примеру);
- проблемы с глотанием;
- нарушения в работе почек – камни, болезни почек;
- язвенная болезнь желудка;
- воспаление поджелудочной железы.
Обратиться к врачам клиники
Диагностика рака паращитовидных желез в Израиле
Клиники Израиля оснащены современным медицинским оборудованием, высокопрофессиональные врачи обеспечат точную и достоверную диагностику заболевания.
Возможные тесты, необходимые для подтверждения диагноза злокачественной опухоли паращитовидных желез:
- Врач начинает обследование со сбора анамнеза, опрашивает по поводу симптомов заболевания, факторов риска, других болезней, семейного анамнеза.
- Биохимический анализ крови требуется для диагностики рака паращитовидных желез. Уровень кальция в крови выше 14 мг/дл и количество паратиреоидного гормона в 2 раза выше обычного – предполагают онкологию.
- Сцинтиграфия – наиболее распространенный инструмент визуализации для оценки состояния паращитовидных желез. Он является самым чувствительным и обнаруживает изменения в метаболической активности. Сцинтиграфию применяют для определения размера и расположения желез, проверки их функционирования. Данный тест может быть проведен с эмиссионной однофотонной компьютерной томографией (ОФЭКТ), которая добавляет трехмерное изображение.
- Ультразвук используется, чтобы исследовать шею и лимфатические узлы; выявить опухоли, вторгшиеся в окружающие ткани.
- КТ применяется для оценки состояния средостения, выявления отдаленных метастаз.
- МРТ оценивает центральную часть грудной полости, используется для поиска вторичных очагов.
- Катетеризация вен с селективным забором крови предполагает забор крови из вены возле каждой паращитовидной железы. Измеряется количество паратиреоидного гормона, таким образом, определяются гиперактивные железы.
- Рентгеновское исследование применяют, чтобы проверить легкие или наличие метастазов в костях.
-
ПЭТ позволяет выявить изменения в метаболической активности тканей организма. Используется для диагностики рецидива заболевания.
Заказать бесплатный звонок
С пациентом работает команда высокопрофессиональных онкологов, которые специализируются в различных областях – хирургии, лучевой терапии, химиотерапии. При разработке программы лечения принимаются во внимание уникальные потребности каждого организма, стадия заболевания и уровень кальция в крови.
Варианты лечения данного вида рака:
- Хирургия – основной метод терапии, направленный на удаление опухоли и близлежащих тканей.
- Поддерживающая терапия, основная задача которой – управлять гиперкальциемией.
- Лучевая терапия может быть рекомендована после операции для лечения рецидива или метастатического рака.
- Химиотерапия также предлагается при возврате заболевания и наличия вторичных очагов.
Операции на паращитовидных железах при раке
Хирургия – это базовый метод терапии. Показания к нему:
- Вылечить рак с помощью полного удаления желез и окружающих тканей.
- Удалить рецидив заболевания.
- Резецировать метастазы.
Резекция единым блоком – операция на паращитовидных железах при раке
Это предпочтительный вид оперативного вмешательства при данном заболевании. Резекция снижает риск местного рецидива в большей степени, чем паратиреоидэктомия (удаление только паращитовидной железы).
Рак паращитовидной железы часто поражает щитовидную железу на стороне, где располагается опухоль. Резекция единым блоком предполагает удаление части щитовидной железы, мышцы около шеи, тканей вокруг трахеи и возвратного гортанного нерва.
Врачи принимают меры, чтобы не привести к разрыву капсулы опухоли во время операции из-за высокого риска распространения опухолевых клеток в области шеи.
Повторное хирургическое иссечение – операция на паращитовидных железах при раке
Применяется при местном рецидиве в области шеи, обеспечивая долгосрочный контроль заболевания.
Источник: https://thebestmedic.com/onkologiya/rak-parashchitovidnyh-zhelez.html
Опухоли паращитовидных желез
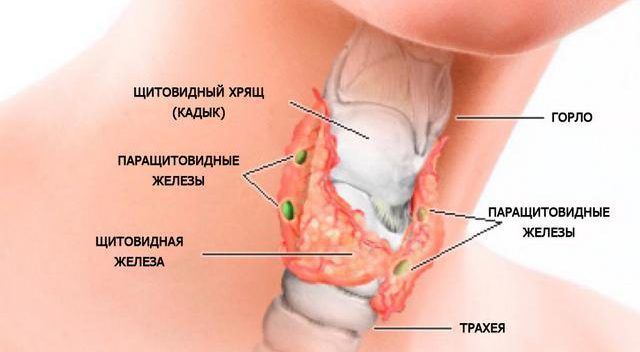
Опухоли паращитовидных желез — это новообразования околощитовидных желез, представленные доброкачественными аденомами и злокачественными карциномами.
Околощитовидные железы находятся в области шеи под щитовидной железой. Они снабжаются кровью из щитовидных артерий. Гормон околощитовидных желез относится к биохимическим веществам, регулирующим усвоение кальция в организме. Его выработка зависит от необходимости этого важного элемента в организме.
Опухоли паращитовидных желез возникают в пожилом возрасте. При их воспалении процесс кальцинирования нарушается и начинается гиперкальциемия.
Развитие опухоли паращитовидных желез опасно для человека, потому что процесс кальцинации очень важен для многих жизненно важных органов.
Это очень редкое заболевание, которое обнаруживается у пожилых людей в возрасте после 50 лет. Оно связано с процессами естественного старения или генетической предрасположенностью. Биохимические процессы к этому времени начинают угасать, и выходящие из строя органы эндокринной системы начинают таким образом разлагаться.
Исследователи этого заболевания отмечают, что развитие опухоли паращитовидных желез носит наследственный характер аутосомно-доминантного типа.
Существует гипотеза, что причиной может стать рафинированное питание, из-за которого происходит хронический недостаток жизненно важных аминокислот, витаминов и минералов.
Также появление опухолей связывают с тяжелой экологической обстановкой и хроническим отравлением, вызванным накоплением в организме солями тяжелых металлов.
В начале воспалительного процесса начинают страдать почки. Это происходит из-за гиперкальциемии. Развитие почечного синдрома при этом заболевании характеризуется такими явлениями как:
- полиурия;
- жажда;
- развитие мочекаменной болезни;
- развитие почечного тубулярного ацидоза;
- диффузный нефрокальциноз;
- почечная недостаточность.
Затем начинаются необратимые изменения в различных системах организма: страдают от гиперкальциемии или гипокальциемии костно-мышечная, сердечно—сосудистая и желудочно-кишечная системы. Со стороны органов желудочно-кишечного тракта развиваются следующие заболевания:
- язвенная болезнь желудка и двенадцатиперстной кишки;
- панкреатит;
- запор;
- диарея;
- анорексия;
- рвота;
- отрыжка.
Костно-мышечная система страдает от постоянных судорог. Обызвествление сердечно-сосудистой системы приводит к артериальной гипертензии и аритмиям. Начинается развитие кератита, катаракты из-за отложения кальция в поверхностных слоях роговицы. Наблюдаются поражения, связанные с работой центральной нервной системы.
Больной человек быстро утомляется, испытывает слабость. Его постоянно мучает головная боль. При наличии любых видов опухоли развивается депрессия, и начинаются психозы. Для рака паращитовидных желез свойственно изменение в очертаниях шеи. Метастазы, развивающиеся на последней стадии рака, могут находиться в лимфатических узлах, расположенных на шее и легких.
Они распространяются в костях, могут поражать печень и почки.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Первичный осмотр щитовидной железы и сопутствующие заболевания могут заставить эндокринолога подозревать развитие опухоли, развивающейся на околощитовидных железах. При подозрении назначаются анализы на определение уровня гормона, вырабатываемого паращитовидными железами.
Увеличение в крови процентного содержания парагормона, наличие в мочи кальция и фосфора указывает на наличие патологических процессов, происходящих в организме человека. Все это определяют с помощью анализа крови и мочи.
Для подтверждения диагноза проводится:
- аппаратная диагностика;
- УЗИ;
- субтракционная сцинтиграфия паращитовидных желез;
- компьютерная томография;
- селективная ангиография;
- аспирационная биопсия.
Примененные методики обследования будут направлены на подтверждение диагноза и уточнение вида опухоли паращитовидных желез, которая может иметь доброкачественный или злокачественный характер.
Для оценки общего состояния больного проводятся консультации узких специалистов. Чтобы картина была полной, потребуется:
- УЗИ брюшной полости и почек;
- рентгенография;
- фиброгастродуоденоскопия;
- эхокардиография.
Лечение любого вида опухоли паращитовидных желез проводится только хирургическим путем. Злокачественное образование удаляется вместе с железой. Если онкологический процесс был определен в начальной стадии, то такой вид лечения приводит к выздоровлению.
Небольшие опухоли без метастазов оперируют с помощью эндоскопа, чтобы удалить пораженные ткани, и не повредить здоровые.
После оперативного вмешательства пациенту назначают препараты кальция и витамина D вместе с заместительной гормональной терапией. Облучение не проводится, потому что оно не эффективно при таком виде рака.
Удаление хирургическим путем аденомы, то есть доброкачественной опухоли, является самым эффективным способом, направленным на устранение гиперпаратиреоза и всех осложнений, связанных с этим заболеванием.
Операция при аденоме проходит с применением различных методик.
Традиционным способом является хирургическое вмешательство с проведением двусторонней ревизии шеи: хирург выделяет все паращитовидные железы, определяет место локализации аденомы и удаляет ее.
Метод относится к эффективному виду, но он очень травмоопасный и требует опытного хирурга. Осложнением после проведения такой операции становится:
- нарушение кровоснабжения желез;
- понижение функции паращитовидной железы;
- снижение уровня ионизированного кальция.
При таком осложнении больной будет страдать неприятными ощущениями «бегания мурашек» по коже, онемением конечностей и судорогами.
Уменьшить риск может проведение односторонней ревизии шеи. При этом предполагается удаление аденомы паращитовидной железы и осмотр второй железы, расположенной со стороны развития опухоли. Такая операция требует, чтобы при диагностике были получены точные сведения о местонахождении аденомы.
Селективная паратиреоидэктомия — современная методика удаления аденомы без осмотра остальных паращитовидных желез. Эта операция проходит с использованием медицинской видеокамеры, помогающей ввести малотравматичный инструмент для удаления в разрез небольшой величины.
Такие операции проводятся в хорошо оборудованных специализированных клиниках, имеющих лаборатории, современное дорогостоящее оборудование для диагностики и щадящих операций, аппараты для проведения гемодиализа.
Для лечения гиперкальциемии назначаются препараты, предназначенные для восстановления эластичности сосудов и костей.
Лечение, проводящееся у пациентов в пожилом возрасте, в половине случаев дает различные осложнения, и после операции потребует специальной гормонозаменяющей терапии.
Остались вопросы?
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Эндокринологические заболевания
Источник: http://www.MedCentrServis.ru/disease/opuholi-parashchitovidnyh-zhelez/