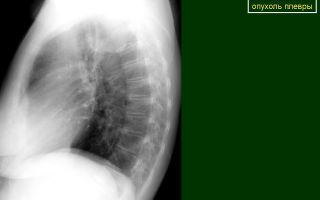
Рак плевры легкого: основные симптомы, причины возникновения, лечение, продолжительность жизни и прогноз
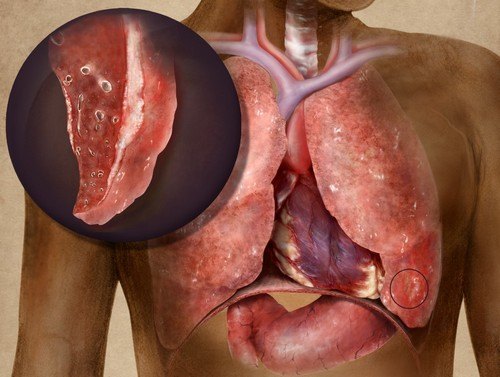

Рак плевры (мезотелиома) носит злокачественный характер. Опухоль отличается агрессивным развитием и рано дает метастазы. Развитие онкологической патологии в легком сопровождается выраженной отдышкой и интенсивными болями. При мезотелиоме прогноз крайне неблагоприятный: продолжительность жизни у 90% пациентов составляет 10-15 недель.
Особенности рака плевры
Рак плевры — злокачественная опухоль, прорастающая из тканей париетального и висцерального листка легкого. Опухоль этого типа встречается редко. Рак плевры диагностируется у 15-20 мужчин на миллион человек, у женщин — 3 на миллион. У последних прогноз более благоприятный, чем у первых. Лучшие показатели выживаемости демонстрируют некурящие женщины младше 55 лет.
В группу риска развития рака плевры входят пожилые люди. Рост новообразования не обусловлено генетической предрасположенностью.
Рак плевры бывает первичным и вторичным. В зависимости от характера роста опухоль подразделяется на локализованную и диффузную. Первичный тип встречается редко: новообразование диагностируется у 0,3% пациентов с онкологическими заболеваниями.
Вторичный тип рака развивается из-за метастазирования других опухолей. Злокачественные клетки проникают в плевру с окружающих органов и тканей (имплантационный путь), через кровеносную (гематогенный) или лимфатическую (лимфогенный) системы.
Классификация
Рак плевры классифицируется по размерам и локализации опухоли, количеству уплотнений (такое деление применяется в отношении вторичного новообразования), стадии развития, наличию/отсутствию метастаз.
В отдельную группу выделяют мезотелиомы в зависимости гистологического строения. По этому показателю опухоль бывает эпителиодного (встречается у 50-70% пациентов), мешанного (20-25%) и саркоматозного (7-20%) типов.
Развитие мезотелиомы проходит в течение нескольких стадий, характеризующимися собственными клиническими признаками:
- Стадия 0 (Тх-Т0). Рост раковой опухоли не сопровождается симптомами.
- Стадия 1 (Т1). Злокачественные клетки распространяются по тканям париетальной плевры.
- Стадия 2 (Т2). Раковая опухоль поражает ткани диафрагмальной, медиастинальной, париетальной и висцеральной зон. На этом этапе возможно прорастание мезотелиомы в легкое.
- Стадия 3 (Т3). Раковая опухоль распространяется на ткани медиастинальной клетчатки, внутригрудной фасции, перикарда, мышцы грудной стенки и в межреберное пространство.
- Стадия 4 (Т4). Злокачественные клетки поражают противоположную сторону легких и проникают в отдаленные органы и ткани. На этой стадии рак плевры неоперабелен.
Тактика лечения мезотелиомы зависит от текущей стадии развития опухолевого процесса.
Ввиду того что рак плевры растет стремительно, временной промежуток между Т1 и Т4 редко превышает 1 год.
Причины
Установлена взаимосвязь между ростом рака плевры и вдыханием асбестовой пыли. Этот фактор вызывает появление опухоли у 70% пациентов. Особенно опасен контакт с кроцидолитом, амозитом и хризолитом.
Асбестовая пыль не сразу провоцирует трансформацию клеток. Злокачественные опухоли развиваются в течение 20-50 лет после контакта с раздражителем. В группу риска возникновения мезотелиомы входят лица, работающие в горнодобывающей, строительной и иных сферах промышленности, в которых используется асбест.
К числу возможных причин развития рака плевры относится курение и вирус SV40. Последний ранее входил в состав вакцины против полиомиелита.
У большинства пациентов отмечается диффузный рост мезотелиомы, вследствие чего раковые клетки распространяются по плевре и проникают в лимфатическую систему.
Развитие опухоли сопровождается образованием множественных узлов, которые поражают листки легкого. Последние из-за воздействия злокачественных клеток сращиваются между собой, что вызывает облитерацию плевральной полости.
В отсутствии указанного процесса происходит накопление серозного экссудата (возникает серозный плеврит).
Симптомы
В отличие от других раковых опухолей при мезотелиоме выраженные симптомы возникают рано. На начальных стадиях развития новообразования пациента беспокоят ноющие и постоянные боли при дыхании. Дискомфорт ощущается со стороны пораженного легкого.
Со временем болевой синдром иррадирует в надплечье и лопатку. В этот период развиваются миоз, птоз, а зрачки перестают нормально реагировать на свет (синдром Горнера).
По мере накопления серозного экссудата и роста опухоли легкое смещается в сторону. Из-за этого нарушается проходимость в бронхах, что проявляется в виде одышки и непродуктивного кашля. Развитие опухолевого процесса приводит к смещению трахеи в другую сторону. Серозный экссудат приобретает геморрагический характер, из-за чего после удаления жидкости последняя быстро возвращается.
Смещаясь, легкое сдавливание ткани и органы, расположенные в грудной клетке. Это приводит к развитию синдрома верхней полой вены. Также компрессия провоцирует тахикардию (учащенный пульс) и появление сгустков крови в отделяемой при кашле жидкости.
Развитие опухолевого процесса также сопровождается ухудшением общего состояния пациента, резким снижением массы тела, повышением температуры. Из-за смещения трахеи возникают проблемы с проглатыванием пищи.
Характер клинической картины при вторичном раке плевры дополняется симптомами, которые определяются в зависимости от расположения других опухолей.
Диагностика
При подозрении на мезотелиому важным диагностическим мероприятием считается составление анамнеза. Первые предположения о характере опухоли врач выдвигает, если пациент заявляет о наличии контактов с асбестом в прошлом.
Рак плевры диагностируется на основании результатов, полученных в ходе комплексного обследования. Рентгенография грудной клетки позволяет выявить опухоль, расположение и характер новообразования.
Компьютерная томография назначается для более детальной оценки мезотелиомы. С помощью КТ уточняется степень распространенности рака. Эту процедуру дополняет МРТ, посредством которого удается выявить наличие метастаз в соседние ткани и органы.
УЗИ позволяет диагностировать плевральный выпот. В отсутствии последнего на мезотелиому указывает наличие бугристого утолщения пораженных тканей.
Более точные результаты дает биопсия плеврального выпота (плевроскопия). После процедуры материал подвергается морфологическому исследованию, с помощью которого выявляется раковая опухоль.
Мезотелиому дифференцируют с новообразованиями в бронхах. Для этого назначается бронхоскопия и бронхоальвеолярный лаваж (помогает выявить частицы асбестовой пыли).
Лечение
Лечение при мезотелиоме преимущественно комплексное, в состав которого чаще включают хирургическое вмешательство. Однако даже правильно подобранная терапия не способна оградить пациента от рецидивов.
При локализованных опухолях применяется плевропневмоэктомия. К этому методу прибегают редко ввиду низкой результативности. В ходе плевропневмоэктомии хирург удаляет пораженное легкое, часть тканей перикарда и дифрагмы. Прогноз выживаемости в первые 2 года после такого вмешательства составляет 85-90%.
Более эффективным методом лечения считается экстраплевральная пневмоэктомия (ЭЭП). Такая операция отличается малой травматичностью. При ЭЭП врач удаляет пораженную часть париетальной плевры и ткани легкого, в которые распространились злокачественные клетки. После операции у 98% пациентов снижается объем серозного экссудата и исчезают симптомы раковой опухоли.
Чтобы улучшить состояние пациента и облегчить развитие новообразования, назначается лучевая терапия. Метод помогает восстановить глотательную функцию, снять болевые ощущения и подавить сильную одышку. Однако лучевая терапия не способна приостановить развитие опухолевого процесса. Поэтому продолжительность жизни после такого лечения не меняется.
При неоперабельных раках плевры (на 4 стадии развития) применяется тальковый плевдорез. Этот метод паллиативной терапии предусматривает удаление части серозного экссудата, который накапливается в плевральной полости. Тальковый плеводрез эффективен в 80-100% случаев.
При фиксированном коллапсе легкого или обширном распространении раковых клеток показано шунтирование. Процедура дает положительный результат в 95% случаев.
Химиотерапия при мезотелиоме применяется как отдельно, так и в составе комплексного лечения. Современные технологии позволяют оказывать таргетированное воздействие на раковую опухоль.
Для этого вводятся в плевральную полость препараты, с помощью которых снижается объем серозного экссудата.
В лечении мезотелиомы также применяются лекарства на основе платины, которые замедляют рост злокачественного новообразования.
При эпителиальном раке плевры и в отсутствии метастазов химиотерапия дает положительные результаты. Продолжительность жизни пациентов при таких условиях составляет 5 лет.
К числу менее распространенных методов лечения мезотелиомы относится фотодинамическая терапия. Последняя дает множество побочных эффектов.
Иногда в состав комбинированного лечения включают иммунотерапию, которую сочетают с внутриплевральной химиотерапией. Положительный исход такого вмешательства наблюдается в 55% случаев.
Среди современных методов лечения рака плевры выделяется генная терапия. Способ предусмаривает вакцинацию пациентов против вируса CV-40.
При неоперабельном раке плевры назначается прием обезболивающих и иных препаратов, снижающих интенсивность общей симптоматики.
Прогноз
Прогноз при раке плевры крайне неблагоприятный вне зависимости от способов лечения. Большинство пациентов погибает в течение нескольких месяцев после обнаружения опухоли в легком. Столь высокая смертность объясняется ранним метастазированием мезотелиомы.
Комбинированное лечение, сочетающее хирургическое вмешательство, лучевую и химиотерапию, дает положительные результаты в 17-25% случаев. При неоперабельном раке плевры полное восстановление пациента невозможно.
Профилактика
В целях профилактики развития мезотелиомы необходимо исключит контакт с асбестовой пылью. Для этого необходимо сменить профессиональную сферу деятельности. Данный способ позволяет предотвратить появление раковой опухоли в плевре в 70% случаев.
Лицам, которые прошли вакцинацию против полиомиелита в 60-х годах прошлого века, рекомендуется регулярно проводить обследование легочной ткани на предмет выявления новообразований.
Профилактика рака — это комплексный процесс. Чтобы снизить вероятность образования мезотелиомы, необходимо отказаться от курения, нормализовать режим сна и бодрствования, придерживаться здорового образа жизни и избегать переутомления. Соблюдение этих мер позволяет повысить шансы на выживаемость пациентов с раком плевры.
В целях профилактики развития новообразований рекомендуется регулярно (раз в год) делать флюроографию легких. Одновременно с этим следует скорректировать ежедневный рацион в пользу правильного питания.
Рак плевры — это злокачественное новообразование, отличающееся стремительным развитием. Пациенты с мезотелиомой живут не более одного года после выявления опухоли. Новообразование рано дает метастазы в соседние и отдаленные ткани. Лечение мезотелиомы обычно комбинированное, предусматривающее удаление пораженной области и легкого, а также сочетание лучевой и химиотерапии.
Источник: https://onkologia.ru/onkologiya/onkopulmonologiya/vse-chto-nuzhno-znat-o-rake-plevryi/
Рак плевры
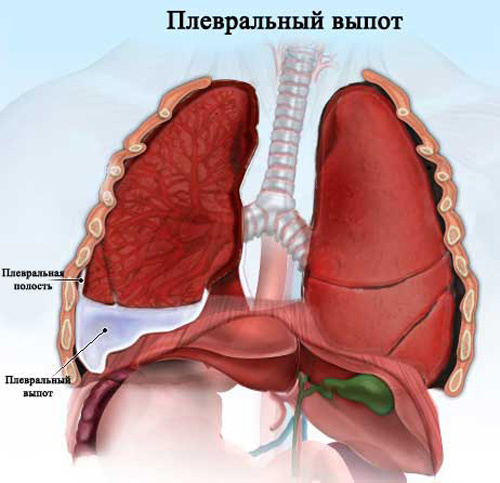
Рак плевры (другое название — мезотелиома) — это злокачественное новообразование ткани, выстилающей плевральную полость. В истории описание патологии специалистами по эпидемиологии впервые было дано в 1937 году.
Заболеваемость этой разновидностью онкологии невысока. Шанс заболеть не передается по наследству, поэтому наследственность (предрасположенность) в образованиях на плевре не играет роли. У мужчин частота такой онкопатологии составляет 15–20 раз на миллион человек, у женщин — 3 на миллион.
Женское заболевание имеет более благоприятный прогноз: наивысшая выживаемость без рецидивов наблюдается у прооперированных некурящих женщин младше 55 лет. Развивается рак плевры чаще у людей пожилого возраста, хотя подростки, юноши и девушки, тоже могут им страдать, но такие случаи единичны.
Патология чаще всего оканчивается смертельным исходом из-за позднего обнаружения и стремительной динамики протекания болезни: человек в 90% случаев умирает через 10–15 недель после определения. Но даже при такой высокой смертности рак плевры излечим.
Рак плевры разделяется по преобладанию эпителиальной или фиброзной формы. Выделяют две разновидности недуга: первичную и вторичную. Первый тип встречается редко. Вторичный рак плевры может появиться тремя путями:
Международная TNM классификация объединяет группы по таким характеристикам патологии, как:
Начало развития рака протекает бессимптомно, но быстро прогрессирует. У многих пациентов первые признаки и симптомы появляются только на 3–4 стадии патогенеза. На ранних же фазах предвестники замечаются только как пятна и шишки на рентгенограмме. На коже никаких высыпаний нет, специфических внешних признаков патология не имеет. Отклонений психосоматики при раке плевры не наблюдается.
При этой разновидности онкопатологии происходит чрезмерное выделение экссудата в плевральной полости, а также сдавливание в грудной клетке, с чем и связана вся симптоматика. Начальными проявлениями считают:
- • болевые ощущения при дыхании со стороны патологического процесса (в это время болит еще не непрерывно);
- • жжение в груди;
- • сухой кашель;
- • одышку;
- • повышенную температуру;
- • жалобы больного на слабость и хроническую усталость;
- • потерю массы тела.
Это характерные первичные симптомы заболевания, хотя протекание его у разных людей может выражаться специфично, различается и скорость распространения процесса. Самые видимые начальные знаки онкозаболевания плевры часто остаются без внимания вследствие их распространенности, пока в организме не начнутся явные изменения. К поздним относятся такие проявления:
- • кашель с примесью крови;
- • частый пульс;
- • тупая, ноющая боль постоянного характера;
- • затрудненное глотание.
Несмотря на симптоматику, похожую на воспаления в дыхательной системе, раковая опухоль не заразна и не передается ни воздушно-капельным, ни любым другим путем — даже при заборе крови из пальца. Хотя иногда ослабленный иммунитет провоцирует развитие воспаления легких.
Причины рака плевры
Основные причины возникновения онкологии известны — главным фактором появления недуга является контакт с асбестом, при этом онкология образуется только спустя промежуток в 20–50 лет. В России пик добычи и применения асбеста наблюдался в 1970–90-х годах, так что актуальность проблемы будет возрастать еще 10–20 лет.
Вызывающими раковые новообразования могут быть и другие химические канцерогены, облучение радиацией. Как возбудитель также рассматривается вирус SV40 — его гены обнаруживались у 60% больных. Сейчас заразиться им нельзя, но еще в 1960-х годах он входил в состав сыворотки от полиомиелита.
Стадии рака плевры
Рак плевры имеет стремительное течение. Между нулевой и четвертой стадией продолжительность едва ли один–два года, поэтому нужно вовремя выявить распад здоровых клеток и превращение их в видоизмененные. Обследование на ранних этапах и своевременное лечение способствовали бы выздоровлению, но онкопатология плевры долго развивается абсолютно бессимптомно.
Фазы патогенеза:
- • Нулевая (0) — поражение отсутствует. Снимки рентгена и флюорографии в этом периоде будут демонстрировать полное здоровье.
- • Первая (1) — появляется очаг, но его расположение ограничено пристеночной поверхностью.
- • Вторая (2) — онкоклетки прорастают внутрь серозной оболочки. В этот срок появляются первые неспецифичные симптомы, которые не вызывают тревоги ни у самого человека, ни у окружающих его людей, ни у врачей.
- • Третья (3) — рак плевры распространяется вглубь организменных систем. Обычно именно в это время ставится точный диагноз. Рак еще операбельный, тем не менее его последствия уже необратимы.
- • Четвертая (4) — степень поражения организма такова, что рак плевры считается запущенным, неоперабельным и уже неизлечимым. В отдаленных частях тела обнаруживаются множественные метастазы. Это — последняя стадия, в течение которой медики только стремятся облегчить болевой синдром. Медицина здесь бессильна — пациента ждет летальный исход.
Диагностика рака плевры
Выявить рак плевры можно, получив и сопоставив данные лабораторных исследований (цитологическую картину) с клинической картиной, а также проверив профессиональный анамнез.
Начальная диагностика состоит из:
- • плевральной пункции с УЗИ — проявляет наличие образований;
- • прицельной биопсии и осмотра, которые производятся в процессе плевроскопии.
Эти тесты определяют, является ли симптоматика результатом рака плевры или же речь о доброкачественной опухоли. Если цитология дает положительный результат, назначаются рентген и томография:
- • рентгенография легких обнаруживает неравномерные утолщения;
- • томография (КТ, МРТ, ПЭТ-КТ) дает трехмерные фотографии, на которых можно определить точную локализацию онкоткани.
В ходе диагностирования иногда выполняют бронхоскопию для исключения подозрения на онкопатологию бронхов, а также проверку на наличие асбестовой интоксикации. Только всестороннее обследование и своевременная врачебная помощь дадут точное заключение.
Лечение рака плевры
Радикальные меры выступают как эффективное средство только при условии, что разрушительный процесс не охватил большую часть близлежащих тканей. Радикальные методы — это хирургия, химио- и лучевая терапия.
Хирургическое вмешательство позволяет избавиться как от дегенеративных тканей и плевры, так и от части пораженных организменных систем. На некоторых этапах патогенеза предпринимать столь радикальные действия оправдано, хотя после них нередко требуется протезирование.
Химиотерапия — воздействие различными препаратами, которое приводит к уничтожению онкоклеток. Химиотерапия опасна для здоровья, после нее нужен долгий восстановительный период.
Лучевая терапия означает использование прицельного воздействия радиации, которое останавливает рост клеток рака, а затем уменьшает их размер.
Максимального результата достигают пациенты, в отношении которых использовалась комбинированная тактика. Она показала наименьший процент рецидивов, когда часть пропущенных хирургом онкоклеток запускает процесс повторно. Но применим метод не ко всем: некоторые люди имеют противопоказания к отдельным видам воздействия.
Паллиативная терапия применяется тогда, когда онкоклетки захватили большую часть легких, сердечной сумки, желудка и активно метастазируют.
Она включает в себя дренирование плевральной полости, замедление экссудации и обезболивание, что должно в значительной степени помочь облегчить состояние. Паллиативная медицина не ставит целью выздоровление, так как оно уже невозможно.
Такая терапия лишь замедляет рост онкотканей, но если отказаться от медицинской поддержки и не лечить, последние дни пациента пройдут в агонии. Ремиссия чаще всего отсутствует, рак не остановить.
Поздняя постановка верного диагноза ведет к тому, что больной лишается шанса выжить, и поддерживающие мероприятия против его болезни заключаются в необходимости принимать обезболивающие средства до самой смерти. Бороться с раком нужно начинать сразу, как только диагноз был поставлен, пока онкообразование еще можно победить.
Профилактика рака плевры
Так как этиология рака плевры в 70% случаев зависит от контакта с асбестом, его рекомендуется исключить.
Это главная мера предосторожности, которая должна предотвратить возникновение измененных клеток в организме.
Если избежать работы с асбестосодержащей продукцией нельзя, стоит озаботиться тем, чтобы исключить попадание асбестовой пыли в легкие. От этого защищает противогаз или респиратор.
Общие рекомендации пульмонологов — придерживаться нормального режима сна и бодрствования, здорового образа жизни, отказаться от курения и излишнего переутомления.
Даже при постановке положительного диагноза у некурящих прогноз более позитивный и больше шансов на полное излечение рака плевры на ранних порах.
Флюорография, регулярное посещение лечащего доктора, следование его рекомендациям, обязательные медосмотры и правильное питание в том числе являются профилактикой появлений раковых недугов.
Источник: https://www.med-kvota.ru/oncologya/rak_plevry
Рак плевры: симптомы, делать ли операцию и продолжительность жизни пациентов с 4 стадией, лечение опухоли в Москве
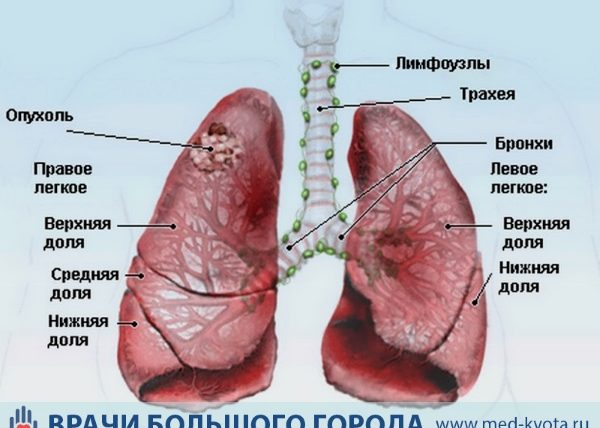
Рак плевры является онкологическим заболеванием, для которого характерны интенсивные симптомы на ранней стадии.
Стремительное развитие патологического процесса и позднее обращение больного к врачу-онкологу снижают вероятность благоприятного исхода.
Достижения современной медицины, применяемые в Юсуповской больнице, позволяют проводить раннюю диагностику рака плевры и увеличивать продолжительность жизни пациентов.
Симптомы рака плевры
При раке плевры патологический процесс поражает висцеральный или париетальный листок серозной оболочки легкого. На ранних стадиях рак может развиваться бессимптомно, при проведении рентгеновского исследования на снимке обнаруживаются темные участки.
Рак плевры у больных имеет следующие проявления:
- боль в грудной клетке со стороны развития опухоли;
- жжение в груди;
- одышка и сухой кашель, усиливающиеся при физических нагрузках;
- чрезмерная утомляемость;
- анемия;
- повышенная температура тела;
- резкое снижение массы тела без видимых причин.
Данные симптомы появляются при различных заболеваниях органов дыхательной системы, поэтому для установления их причин следует обратиться в Юсуповскую больницу для прохождения диагностики. Врачи-онкологи обращают внимание пациентов на то, что рак плевры, в отличие от воспаления дыхательных органов, не передается воздушно-капельным путем, при заборе крови у больного.
Рак плевры 4 стадии
Злокачественная опухоль плевры при отсутствии адекватной терапии развивается в пять стадий, для которых характерны различные проявления болезни. Рак плевры стремительно прогрессирует, поэтому развитие опухоли от нулевой до четвертой стадии может происходить менее чем за три года.
Четвертая стадия является терминальной, хирургическое удаление опухоли невозможно, так как раковые клетки поражают легкие и распространяются в отдаленные ткани и органы. На данной стадии рак неизлечим, поэтому врачи-онкологи стараются облегчить состояние больного и снизить интенсивность болевых ощущений.
Пациентам с 4 стадией рака плевры в Юсуповской больнице оказывается паллиативная помощь, направленная на повышение качества жизни больного, уменьшение проявлений заболевания. В клинике онкологии Юсуповской больницы работают опытные сиделки и медицинские сестры, обеспечивающие качественный уход.
Паллиативная помощь в Юсуповской больнице представлена не только поддерживающими мероприятиями, но и хирургической помощью, медикаментозной терапией, переливанием крови и другими процедурами, позволяющими увеличить продолжительность жизни остановить распространение раковых клеток.
Рак плевры: продолжительность жизни
Вопрос о продолжительности жизни актуален для всех онкобольных. Если диагностирован рак на плевре, делать операцию необходимо для прекращения распространения опухоли, что позволит увеличить продолжительность жизни.
При раке плевры прогноз крайне неблагоприятен. Однако при эпителиальном раке и отсутствии метастазов продолжительность жизни после химиотерапии достигает 5 лет. При комбинированной терапии положительный исход отмечается врачами-онкологами в 55% случаев.
Специалисты центра онкологии Юсуповской больницы используют новейшие разработки и традиционные методы лечения опухоли для увеличения продолжительности жизни больных. Врачи-онкологи оказывают помощь всем обратившимся вне зависимости от стадии рака. В Юсуповской больнице не отказываются от тяжелобольных пациентов, специалисты оказывают им экстренную помощь.
Лечение рака плевры в Москве
Больным, у которых диагностирована солитарная фиброзная опухоль плевры требуется экстренное лечение, позволяющее увеличить продолжительность жизни.
Врачи-онкологи Юсуповской больницы получают положительные результаты лечения за счет многолетнего опыта лечения онкологических заболеваний и глубоких знаний, позволяющих эффективно использовать традиционные и инновационные методы лечения рака плевры.
Сотрудничество с ведущими научными центрами позволяет получать редкие препараты и проводить сложнейшие исследования.
Если у больного выявлен рак на плевре, делать операцию или нет определит высококвалифицированный врач-онколог на основе результатов исследований. Радикальными методами лечения рака плевры являются: хирургическое удалении пораженной ткани, химиотерапия и облучение.
Сервис европейского уровня, обеспечиваемый персоналом Юсуповской больницы, способствует созданию положительного эмоционального настроя. С пациентами клиники онкологии ежедневно работает квалифицированный психолог, который помогает осознать особенности заболевания и необходимость его лечения, научиться преодолевать страхи и сформировать положительные установки.
Если у Вас или близких людей возникла необходимость высокоточной диагностики и эффективного лечения рака плевры, врачи-онкологи Юсуповской больницы позаботятся об организации данных мероприятий.
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
| Наименование услуги | Стоимость |
| Консультация врача-химиотерапевта | Цена: 5 150 рублей |
| Проведение интратекальной химиотерапии | Цена: 15 450 рублей |
| МРТ головного мозга | Цена от 8 900 рублей |
| Химиотерапия | Цена от 50 000 рублей |
| Комплексная программа ухода за онкологическими больными и ХОСПИС | Цена от 9 690 рублей в сутки |
| Программа онкодиагностики желудочно-кишечного тракта | Цена от 30 900 рублей |
| Программа онкодиагностики легких | Цена от 10 250 рублей |
| Программа онкодиагностики мочевыделительной системы | Цена от 15 500 рублей |
| Программа онкодиагностики “женское здоровье” | Цена от 15 100 рублей |
| Программа онкодиагностики “мужское здоровье” | Цена от 10 150 рублей |
Скачать прайс на услуги
Источник: http://yusupovs.com/articles/oncology/rak-plevry/
Плеврит легких при онкологии (метастатический плеврит)
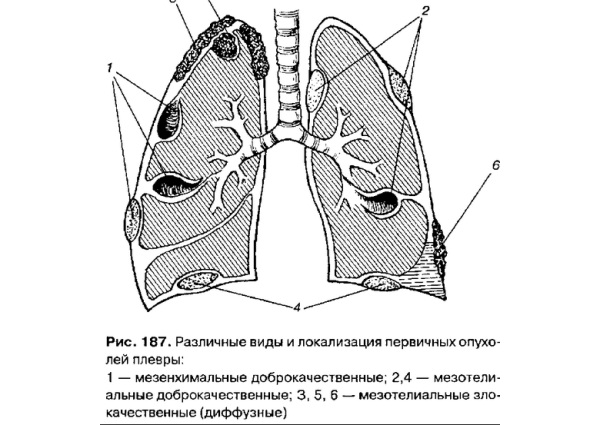
При раковом поражении легких у пациентов развиваются воспалительные процессы в плевре (пленка, покрывающая легкие и внутреннюю стенку грудной полости).
Это вторичная патология, следствие развития метастазов и структурных изменений паренхимы.
Плеврит легких при онкологии – это осложнение, которое нарушает функциональность органа и сопровождается такими симптомами, как боль и дыхательная недостаточность.
Почему при онкологических процессах развивается плеврит
Воспаление плевры развивается на фоне злокачественного поражения внутренних органов. Чаще это легкие, лимфоидная ткань и лимфоциты, яичники и молочные железы у женщин.
Начальные стадии рака легкого протекают бессимптомно. На 3-4 стадии в патологический процесс вовлекается плевра и другие близлежащие органы. Оболочка легких воспаляется тогда, когда компенсаторные функции исчерпаны, а организм пациента истощен.
Метастатический плеврит развивается вследствие таких факторов:
- распространение метастазов в региональные лимфатические узлы (шейные, подключичные, надключичные, подмышечные, средостенные), что затрудняет отток жидкости, она накапливается в плевральной полости;
- высокая проницаемость листков плевры из-за истончения и нарушения целостности сосудистых стенок;
- снижение давления в плевральной полости и увеличение в ней экссудата, происходит из-за перекрытия опухолью просвета крупных ветвей бронхов;
- снижение онкотического давления, в результате чего нарушаются физиологические процессы образования межклеточной жидкости, так экссудат накапливается в тканях и приводит к отекам;
- плеврит как осложнение после лучевой терапии или операции по удалению части легкого.
Механизм развития патологии
Плевра представляет собой листки, покрывающие органы грудной клетки. В норме между ними содержится небольшое количество жидкости, которое обеспечивает движение оболочек во время дыхания. В норме объем экссудата не превышает 2 мл.
При раковом поражении нарушается проницаемости стенок плевры, нарушается внутриклеточная циркуляция, жидкость накапливается в тканях и полостях. Между листками плевры появляется выпот, который состоит из лимфы, эритроцитов. При этом происходят потери солей и белков в крови.
Скопление больших объемов жидкости сдавливает легкое, оно уменьшается в размерах и не может полноценно участвовать в дыхательном процессе. Оно смещается ближе к грудине и кверху. В этот процесс вовлекаются органы средостения – сердце, аорта, что провоцирует развитие опасных сердечно-сосудистых осложнений.
Так как выпот при раковом воспалении плевры – это признак запущенного патологического процесса, то у пациента следует заподозрить двухсторонний плеврит, раковое поражение брюшины (пленка, покрывающая органы брюшной полости) и околосердечной сумки (перикард).
Клиническая картина плеврита при онкологии
Раковый плеврит проявляется в виде дыхательной недостаточности. Выраженность симптомов зависит от стадии болезни.
На начальных этапах развития патологии, когда количество выпота в плевральной полости умеренное, у человека отмечаются такие признаки:
- одышка при средних физических нагрузках;
- кашель бывает сухой или с выделением небольшого количества мокроты;
- повышенная утомляемость, усталость.
Так как легкое постепенно сдавливается и теряет свою анатомическую форму, автоматически присоединяются функциональные нарушения. Основное из них – развитие хронической дыхательной недостаточности. Ее признаки:
- нарушение глубины и частоты актов дыхания;
- ощущение нехватки воздуха, неполный вдох;
- в процессе дыхания задействованы вспомогательные мышцы;
- снижение уровня кислорода в крови – гипоксемия;
- бледность кожи, иногда с синим оттенком, особенно губы и ногтевые ложа.
При кислородной недостаточности нарастает избыток углекислого газа, который негативно влияет на состояние нервной системы. У пациента появляется бессонница, головные боли, снижение качества сна, сонливость в дневное время.
Со временем, при нарастающем накоплении экссудата в плевральной полости, появляются более тяжелые симптомы. Одышка становится выраженной, она не проходит даже в состоянии покоя, когда человек сидит, лежит. Из-за неполноценного дыхания человеку трудно разговаривать, он постоянно вынужден прерывать свою речь, чтобы сделать глубокий вдох. Голос ослабевает, появляются хрипы.
Присоединяются признаки нарушения работы сердца. Появляется тахикардия (учащенное сердцебиение), незначительно падает артериальное давление.
На последней стадии дыхание аритмичное, его частота может снизиться до 12 в минуту, при норме 16-20 в состоянии покоя. Внешние признаки тяжелых нарушений дыхательной функции:
- напряжение мышц и вен шеи;
- раздувание крыльев носа;
- для осуществления выдоха участвуют брюшные мышцы.
Больные испытывают болевые ощущения в области поражения плевры. Они бывают разной интенсивности. Но также патология часто протекает безболезненно.
Диагностика заболевания
Плеврит при онкологии диагностируется с помощью инструментальных методов исследования.
После сбора анамнеза пациенту назначают такие обследования:
- рентген грудной клетки – позволяет увидеть общую картину патологических изменений;
- компьютерная томография – детальная визуализация органов грудной клетки;
- УЗИ грудной полости.
Изучение состояния плевры с помощью компьютерной томографии проводят для уточнения рентгенологических и ультразвуковых показателей. При КТ можно оценить такие параметры:
- количество и локализация выпота;
- состояние плевральных листков (утолщение);
- очаговые и метастатические образования;
- состояние органов грудной клетки и средостения.
При наличии экссудата и метастазов в обязательном порядке пациенту делают плевральную пункцию для лабораторного и цитологического исследования. Процедура осуществляется под местной анестезией путем прокола задней стенки грудной клетки между 7 и 8 ребрами. Манипуляцию проводят в положении сидя, если состояние больного тяжелое, то лежа.
Лечение метастатического воспаления плевры
Лечение плеврита при раковых заболеваниях проводится в двух направлениях – удаление патологического экссудата и борьба с раком внутренних органов.
Для выведения жидкости из плевральной полости делают плевральную пункцию. За одну манипуляцию можно удалить до 2 литров выпота.
Для того чтобы уменьшить или приостановить продуцирование жидкости, используют паллиативные методы лечения – введение в ткани плевры специальных растворов, проведение внутривенной химиотерапии и склерозирование плевральных листков склеивание с целью ликвидации полостей и препятствия наполнения их экссудатом.
Применение склерозирующих средств
Метастатический плеврит лечат путем введения в полость листков плевры специальных растворов. Эти препараты вызывают неспецифическое воспаление тканей (не связанное с инфекционными агентами), что приводит к отеку и постепенному склеиванию (сращению) плевральных оболочек. В дальнейшем накопление в них жидкости невозможно. Сама манипуляция называется химический плевродез.
Для этой манипуляции используют такие средства:
- тальк – выводят выпот из плевральной полости и распыляют препарат, терапевтический эффект – 50%, побочные эффекты – сильные боли, гипертермия;
- хлорохин;
- доксициклин.
Клинический эффект не является постоянным, со временем полости плевры возобновляются. Время склерозирования зависит от индивидуальных особенностей организма, чувствительности тканей к препаратам. Если раковый выпотной плеврит рецидивирует, используют антибактериальные средства группы тетрациклинов. Эффективность их применения составляет от 50 до 90%.
Системная и внутриплевральная химиотерапия
Системная химиотерапия – это лечебные мероприятия, направленные на борьбу с основным заболеванием. Препараты вводятся внутривенно. Такой метод применяют при опухолях, чувствительных к цитостатикам (препараты для борьбы с раковыми клетками).
При своевременном назначении лечения терапевтический эффект наступает в 70% случаев, причем 40% из них удается полностью устранить выпот.
У остальных пациентов количество жидкости уменьшается настолько, что не требует ее механического удаления.
Внутриплевральную терапию проводят в комплексе с другими методами.
Препараты-цитостатики:
- Фторурацил;
- Митоксантрон;
- Цисплатин;
- Тиотепа.
Частичный эффект наступает у 70-80% больных, полный – у 30-40%. Если перед химиотерапией не осушить плевральную полость, то качество лечения снижается за счет уменьшения концентрации цитостатика. Недостаток метода – высокая токсичность всего организма, нарушение кроветворения, боли в грудной клетке.
Скопление жидкости в полости грудной клетки – это признак последних стадий злокачественной опухоли. Прогноз при метастазах в плевре неблагоприятный. Однолетняя выживаемость составляет 80%, трехлетняя 25-30%, пятилетняя не превышает 15%.
Источник: https://pulmono.ru/legkie/plevrit/plevrit-legkih-kak-vtorichnyj-priznak-pri-zlokachestvennyh-opuholyah
Редкие опухоли плевры
А. В. Богданов, В. Д. Стоногин, С. А. Макарова
3-я кафедра клинической хирургии (заведующий – профессор Тимофей Павлович Макаренко) Центрального института усовершенствования врачей на базе Центральной клинической больницы МПС (нач. В.Н. Захарченко), Москва, Россия.
Публикация посвящается памяти Василия Дмитриевича Стоногина (1933-2005)
RARE PLEURAL TUMOURS
A. V. Bogdanov, V. D. Stonogin, K. A. Makarova
Summary
Over a period of 20 years the authors had to deal with 12 cases of pleural tumours, this representing but 2.2% of the total number of patients with tumours of the lungs.
Among patients under observation 8 had malignant mesothelioma, 2 – benign mesothelioma, 1- teratoma and yet another one – reticulosarcoma. Five patients were operated upon and in the remaining ones the diagnosis was confirmed at autopsy.
The Clinical picture of pleural tumours is described, diagnostic difficulties are underlined and the authors' personal clinical observation presented.
Первичные, опухоли плевры встречаются довольно редко. Так, по данным Б. М. Сергеева, на материале Института грудной хирургии АМН СССР, среди 1639 больных с патологией лёгких наблюдалось всего 7 с первичными опухолями плевры, причем доброкачественная опухоль имела место лишь у 1 больного. Сообщения других авторов включают 1-2 наблюдения опухолей плевры (П. И. Шамарин; Г. В. Шор, и др.).
В Центральной клинической больнице МПС за 20 лет (с 1948 по 1968г.) наблюдалось 12 больных с опухолями плевры.
В 3-й хирургической клинике Центрального института усовершенствования врачей с 1954 по 1968 г. было произведено 224 операции по поводу опухолей лёгких и 5 (2,2%) по поводу опухолей плевры.
В настоящее время все первичные опухоли плевры принято подразделять на 2 группы в зависимости от того, какая ткань является источником опухолевого роста (родоначальником опухоли): 1) мезенхимальные, если источником роста её служит субмезотелиальный слой плевры, и 2) мезотелиальные, когда таковым является мезотелий, соединительнотканная строма плевры и её сосуды, т.е. элементы мезодермы. Первые, как правило, доброкачественные, вторые чаще бывают злокачественными.
У наблюдавшихся нами больных ретикулосаркома была у 1, тератома – у 1, доброкачественная мезотелиома – у 2, злокачественная мезотелиома – у 8 человек.
Тератома – наиболее редко встречающееся новообразование плевры. Среди 7 наблюдавшихся В. М. Сергеевым больных тератома была лишь у 1. Приводим наше наблюдение.
Больная Ц., 56 лет, поступила в клинику 1.VII.1968 г. с жалобами на боли в правой половине грудной клетки, сухой кашель, одышку в покое, усиливающуюся при ходьбе. Больна в течение 11 лет. Впервые в 1957 г.
в правом нижнем лёгочном поле у неё была обнаружена овальной формы тень, которую тогда трактовали как осумкованный плеврит. Была проведена противовоспалительная терапия. С 1957 г. больше не лечилась.
Состояние больной постепенно ухудшалось и особенно заметно в по¬следние месяцы, появились слабость, быстрая утомляемость, усилилась одышка.
При поступлении общее состояние больной удовлетворительное, правильного телосложения, пониженного питания, отмечаются цианоз губ, одышка в покое – 22 дыхания в 1 минуту. В акте дыхания правая половина грудной клетки отстает. Перкуторно над всем правым лёгким звук резко притуплен, слева ясный лёгочный звук. Аускультативно справа дыхание ослаблено, слева везикулярное.
На рентгенограмме диффузное затемнение почти всей правой половины грудной клетки (рис. 1), за исключением небольшого участка верхней доли.
Рисунок 1 – Рентгенограмма грудной клетки больной Ц. в прямой проекции. Диффузное затемнение почти всей правой половины клетки.
Правый купол диафрагмы не дифференцируется. Верхняя граница затемнения представлена довольна четкой вогнутой линией. С внутренней стороны дополнительная тень сливается с тенью средостения.
На томограммах, произведенных через корень лёгкого, определяется, что главный и промежуточный бронхи оттеснены кнутри.
При бронхоскопии обнаружено, что промежуточный бронх и его ветви оттеснены кнутри, к средней линии.
Слизистая оболочка бронхиального дерева не изменена, устья сегментарных бронхов справа сближены между собой.
На скеннограмме, выполненной после внутривенного введения макроальбумина, меченного I131, определяется нормальное накопление изотопа в левом лёгком и резкое уменьшение в правом, где он почти совсем не накопился, имеется лишь небольшой участок радиоактивности в виде полосы шириной 6-7см (рис. 2).
Рисунок 2 – Скеннограмма лёгких той же больной. Уменьшение накопления изотопа в правом лёгком.
По скеннограмме создается впечатление, что лёгкое поджато каким-то образованием. При исследовании функции внешнего дыхания обнаружено, что все лёгочные объемы снижены до 40-50% от должных. Анализы крови, мочи, биохимические показатели без значительных отклонений от нормы.
На основании анамнеза, данных клинического обследования, рентгенографии, бронхологического исследова¬ния, а также сцинтиграфии высказано предположение о наличии у больной доброкачественной опухоли плевры.
8.VIII.1968 г. под эндотрахеальным наркозом с раздельной интубацией бронхов произведена правосторонняя торакотомия в шестом межреберье из бокового доступа (проф. В.Л. Маневич). Обнаружена большая опухоль, исходящая из париетальной плевры и оттесняющая лёгкое к средостению. Опухоль выделена из сращений и удалена, вес ее 4кг 500 г (рис. 3).
Рисунок 3 – Макропрепарат опухоли, удаленной у той же больной. Размер 30*24см.
При гистологическом исследовании обнаружена картина, характерная для тератомы (рис. 4).
Рисунок 4 – Микропрепарат той же опухоли. Переплетающиеся пучки соединительнотканных и мышечных волокон зрелого вида.
Послеоперационный период протекал без осложнений. Больная выписана из клиники через 4 недели после операции в удовлетворительном состоянии.
Данное наблюдение иллюстрирует длительный рост тератомы плевры, однако, несмотря на это, опухоль не перешла в злокачественную.
По данным литературы (А. И. Абрикосов; И. В. Давыдовский; П. Массой, и др.), доброкачественные мезотелиомы чаще возникают из париетальной плевры и локализуются справа. У наших 2 больных доброкачественная мезотелиома исходила из парие¬тальной плевры и в обоих случаях находилась слева.
Эти опухоли, как правило, сопровождаются резкими болями в грудной клетке. До операции правильный диагноз удается поставить лишь после пункции опухоли и последующего цито- и гистологического исследования полученного материала. В обоих наших наблюдениях диагноз был поставлен во время операции, в результате которой оба больных выздоровели.
Злокачественные или диффузные мезотелиомы (рак плевры) встречаются редко (их отношение к опухолям легких – 1:1000) и наблюдаются одинаково часто как справа, так и слева и у мужчин, и у женщин. Одна из характерных особенностей злокачественной мезотелиомы – инфильтрирующий рост с образованием папиллярных структур и быстрое лимфогенное распространение.
Процесс, как правило, сопровождается фибринозно-геморрагическим выпотом, а париетальная плевра значительно утолщается, приобретая свойства ригидного каркаса. Наиболее частым кли¬ническим признаком злока¬чественной мезотелиомы является боль на стороне поражения, которая возникает довольно рано. Несколько реже наблюдаются одышка, приступы удушья.
Рентгенологически для диффузной мезотелиомы характерно наличие патологической тени различной величины и формы, чаще всего плоской, без четких границ, расположенной в периферических отделах грудной клетки. Большинство исследователей указывает на симптом смещения тени сердца в здоровую сторону, не ликвидируемого после удаления внутриплеврального выпота.
Но все эти и другие симптомы характерны для терминального периода развития первичного рака плевры. Большое значение в постановке диагноза злокачественной мезотелиомы имеют данные цитологического исследования плевральной жидкости. Но и этот метод дает положительные результаты лишь у 20-30% больных (В. М. Сергеев).
Аналогично было в одном из наших наблюдений.
Больной П., 62 лет, поступил в клинику 24.V.1968 г. с жалобами на боли в правой половине грудной клетки, сухой кашель, одышку.
Впервые стал отмечать боли в грудной клетке 5 месяцев назад, затем к ним присоединились одышка, быстрая утомляемость.
Был диагностирован экссудативный плеврит и проведено лечение пункциями, антибиотиками, однако улучшения не наступило. Через 2 месяца больной был направлен в нашу клинику.
При поступлении кожные покровы и видимые слизистые оболочки бледной окраски. Перкуторно справа спереди от IV ребра до ключицы определяется тимпанит, в подлопаточной области – выраженная тупость.
Дыхание справа не выслушивается. При рентгенографии грудной клетки в правой плевральной полости обнаружено большое количество жидкости с горизонтальным уровнем.
Лёгкое коллабировано полностью, средостение заметно не смещено (рис. 5).
Рисунок 5 – Рентгенограмма грудной клетки больного П. в прямой проекции, В плевральной полости большое количество жидкости. Средостение не смещено.
Произведена пункция правой плевральной полости и эвакуировано 1500мл мутноватой кровянистой жидкости и 1500мл воздуха.
При рентгенографии после пункции обнаружено, что количество жидкости в правой плевральной полости значительно уменьшилось, но легкое остается коллабированным, средостение не изменило своего положения. 28.V.1968 г.
произведена поднаркозная диагностическая бронхоскопия, во время которой началось профузное кровотечение из бронхов правого лёгкого и больной погиб.
На вскрытии в правой плевральной полости обнаружено около 300мл кровянистой жидкости. Вся париетальная плевра резко утолщена, местами до 1см, плотна, желтоватого цвета, хрящевой плотности. Правое лёгкое уменьшено в объеме, расположено у корня, покрыто белесоватой плеврой, ткань легкого темно-синего цвета, на разрезе безвоздушна.
Анатомический диагноз: мезотелиома плевры справа с резким утолщением париетальной плевры; компрессионный ателектаз правого лёгкого. Микропрепарат (рис. 6): в плевре правого лёгкого резко выраженный склероз, утолщение её и круглоклеточная инфильтрация; среди этой ткани беспорядочное разрастание атипичных клеток в виде тяжей и небольших полей.
Рисунок 6 – Микропрепарат плевры того же больного. Среди фиброзной стромы тяжи опухолевых округлых клеток. Мезотелиома плевры.
При злокачественной мезотелиоме, когда процесс еще не зашел слишком далеко, единственно радикальным методом лечения является хирургический.
Рекомендуется париетальная плеврэктомия, которая считается более радикальной, если одновременно производится ещё и пневмонэктомия.
К сожалению, к оперативному лечению приходится прибегать очень редко, так как диагноз ставят поздно, когда опухоль уже не может быть удалена. Из 8 наших больных со злокачественной мезотелиомой ни один не был радикально оперирован.
Таким образом, злокачественные и доброкачественные первичные опухоли плевры встречаются очень редко, диагностика их возможна, но она трудна.
В сомнительных случаях необходимо шире прибегать к диагностическим пункциям, торакоскопии с последующей биопсией, а в некоторых – и к диагностической торакотомии.
Только данные цито- и гистологического исследования, полученного при всех этих диагностических процедурах материала, позволят поставить правильный диагноз.
ЛИТЕРАТУРА
1) Абрикосов А. И. Частная патологическая анатомия. М.- Л., 1947, т. 3.
2) Давыдовский И. В. Арх. пат. анат., 1940, т. 6, в. 3, с. 3.
3) Сергеев В. М. Патология и хирургия плевры. М., 1967.
4) Шамарин П. И. Клин, мед., 1958, №4, с. 48.
5) Шор Г. В. Первичный рак бронхов, лёгких и плевры в патологоанатомическом отношении. Дисс. СПб., 1903.
6) Массой П. Опухоли человека. М., 1965.
Данные об авторах:
| Аркадий Васильевич Богданов – доцент 2-й кафедры хирургии ЦОЛИУв, кандидат медицинских наук. |
| Василий Дмитриевич Стоногин – доцент 2-й кафедры хирургии ЦОЛИУв, заведующий учебной частью кафедры, кандидат медицинских наук. E-mail: [email protected] |
Источник: http://www.rusmedserv.com/misc/redkie-opuholi-plevry.html
Плеврит легких при онкологии симптомы и лечение
Плеврит легких при онкологии является достаточно распространенным явлением. Особенно часто развивается данное заболевание, как побочный эффект на последней или предпоследней стадии рака легких, либо других органов, соседствующих с грудной полостью. В целом же плевритом принято считать развитие воспалительного процесса плевральных листков.
Как правило, воспаляются сразу два участка плевры: листок, окутывающий легкие, и листок, выстилающий поверхность грудной полости. Развитие воспаления плевры зависит от того, какая именно часть полости грудной клетки поражается раковыми клетками. В связи с этим плеврит разделяют на два типа, которые характеризуются рядом различий в части течения заболевания:
- Экссудативный плеврит. Именно данный вид воспаления плевры развивается при наличии онкологического заболевания легких. Происходит оно в тех случаях, когда поражение легких злокачественным образованием настолько обширно, что оно распространяется на всю полость грудной клетки. Течение экссудативного плеврита выражается острой клинической картиной. В плевральной полости активно скапливается жидкость, убрать которую удается лишь оперативным методом, путем хирургической операции с установлением дренажной системы. Скопление жидкости внутри грудной клетки обусловлено нарушением процесса лимфооттока. Возникает оно на той стадии, когда лимфоузлы, находящиеся в средостении, поражаются раковыми клетками, и больше не могут выполнять свои прежние функции.
- Фиброзирующий плеврит. Более известен под названием сухой плеврит. Отличается от экссудативного типа воспаления плевры тем, что при его развитии не наблюдается образование жидкости в грудной полости. При данном заболевании уплотняются лишь листки плевры, а внутри грудной клетки идет накопление фибрина.
Причины развития онкологического плеврита
Во всех случаях, и без исключений — онкологический плеврит берет свое начало из-за метастазирования злокачественных клеток за пределы легочной системы.
Распространение метастаз за пределы легких усложнено спецификой строения данного органа.
После увеличения количества раковых клеток внутри легких, плевра становится естественным барьером на пути дальнейшей экспансии опухолью здоровых тканей организма.
По мере развития онкологического заболевания, усугубляется и состояние плевральных листков. При несвоевременной диагностике или неадекватной медицинской терапии, воспаление плевры переходит в начальную стадию рака плевральной ткани. В таком случае все стадии онкологии полости грудной клетки протекают в несколько раз быстрее, чем это можно наблюдать при развитии первичной онкологии.
Достаточно часто даже опытным врачам онкологам тяжело диагностировать стадию опухолевого процесса, происходящего в плевральных листках. Причиной этому являются сразу несколько факторов:
- Организм уже ослаблен в ходе борьбы с первичным онкологическим заболеванием.
- Идет постоянное метастазирование грудной полости, поэтому клиническая картина развития рака плевры выглядит смазано из-за слишком большого количества раковых клеток, которые увеличиваются ежедневно со значительной интенсивностью.
- Большая площадь поражения полости грудной клетки.
Онкологические заболевания, которые способствуют развитию плеврита легких
В медицинской практике зафиксировано, что наиболее часто плеврит легких развивается в условиях, когда больной страдает от онкологии:
- Молочной железы. В данном случае опухоль находится очень близко к плевральной полости. В процессе метастазирования, гематогенным путем раковые клетки очень быстро достигают легких и плевральных листков.
- Легких. Данный вид онкологического заболевания является лидером среди причин развития воспалительных процессов в плевре. Практически всегда летальный исход при раке легких сопровождается плевритом.
- Яичников. Плеврит при раке яичников возникает у женщин, которые больны последней стадией онкологического заболевания. Попадают раковые клетки в плевру вместе с кровеносным руслом по магистральным сосудам.
Намного реже наблюдается развитие плеврита легких при злокачественных образованиях в следующих органах:
- Желудке.
- Толстой кишке.
- Поджелудочной железе.
- При раковом поражении кожных покровов (меланоме).
Симптомы плеврита легких
Изначально симптомы плеврита легких могут быть незначительными по своему проявлению. Больного начинает беспокоить сухой затяжной кашель.
При этом содержимое из легких не откашливается.
Далее, по мере развития воспаления плевральных листков и накопления жидкости, кашель усиливается, появляется одышка, которая может возникать внезапно, когда человек находится в спокойном состоянии.
Также прерывистое дыхание наблюдается и в моменты активной физической нагрузки.
Когда объем жидкости в плевральной полости достигает своего пика, больной чувствует сдавливание легких. В таких условиях одышка становится постоянным ощущением. Особенно остро это чувствуют больные, находящиеся в горизонтальном положении, поэтому большинство из них стараются даже спать в полусидячем состоянии.
Данная симптоматика сопровождается постоянной болью в области грудной клетки. При этом болевые ощущения нарастают по мере увеличения объема жидкости внутри плевральной полости. Все эти симптомы указывают лишь на то, что плевральный рак прогрессирует.
Информативное видео
Источник: https://oncologypro.ru/rak-legkih/plevrit-legkih-pri-onkologii-simptomy-i-lechenie.html