Лучевая терапия – показания для лечения, проведение процедуры, последствия и осложнения

Когда больному поставлен диагноз рак, для борьбы с ним применяются самые современные методики.
Одна из них – лучевая терапия – широко используется в онкологии после проведения хирургического лечения и, хотя имеет побочные последствия, помогает справиться с проблемой.
Кому назначаются такие процедуры, какие появляются осложнения, есть ли противопоказания – об этом подробно в обзоре лечения злокачественных опухолей облучением.
Что такое лучевая терапия
Суть метода терапии заключается в воздействии на патогенные раковые клетки ионизирующей радиацией, к которой они проявляют повышенную чувствительность. Особенность лучевого лечения – радиотерапии – здоровые клетки не подвергаются изменениям. Основные задачи, которые решает облучение при раке:
- ограничение роста опухоли;
- повреждение злокачественных клеток;
- профилактика развития метастазов.
Методика при раке выполняется с помощью линейного ускорителя совместно с хирургическим вмешательством и химиотерапией, используется для лечения костных наростов. Во время проведения процедуры происходит облучение пораженных тканей. При ионизирующем воздействии на раковые клетки:
- изменяется их ДНК;
- происходит повреждение клеток;
- начинается их разрушение из-за изменений метаболизма;
- происходит замещение тканей.
Облучение при онкологии используется как воздействие радиации на опухоли с высокой радиочувствительностью, быстрой степенью распространения. Лучевое воздействие назначают при появлении злокачественных новообразованиях в различных органах. Терапия показана при лечении рака молочных желез, женских половых органов, а так же:
- головного мозга;
- желудка, прямой кишки;
- предстательной железы;
- языка;
- кожи;
- легких;
- гортани;
- носоглотки.
Радиотерапия в онкологии имеет показания как:
- самостоятельный метод полного удаления опухоли, когда хирургическое вмешательство неосуществимо;
- паллиативное лучевое лечение объема новообразования, когда невозможно ее полное удаление;
- составляющая комплексной терапии рака;
- метод снижения боли, предотвращения распространения опухоли;
- облучение перед проведением операции.
Виды
В современной онкологии практикуется несколько разновидностей лучевого воздействия. Они отличаются источником излучения радиоактивных изотопов, способом влияния на организм. В установках, применяемых клиниками для лечения рака, используются:
- альфа-излучение;
- бета-терапия;
- рентгеновское облучение;
- гамма-терапия;
- нейтронное воздействие;
- протонная терапия;
- пи-мезонное облучение.
Лучевое лечение рака подразумевает два вида проведения процедуры – дистанционный и контактный. В первом случае аппарат находится на расстоянии от пациента, выполняется статическое или подвижное облучение. Контактные лучевые способы работают иначе:
- аппликационный – действует через специальные накладки на зону опухоли;
- внутренний – препараты вводятся в кровь;
- внутритканевой – на зоне опухоли помещают нити, наполненные изотопами;
- внутриполостное облучение – прибор вставляют внутрь пораженного органа – пищевод, матку, носоглотку.
Побочные эффекты
Применение методов радиотерапии при терапии онкологических заболеваний зачастую вызывает неприятные последствия. После сеансов у больных, кроме лечебного эффекта, наблюдаются системные побочные действия. Пациенты отмечают, что:
- снижается аппетит;
- появляется отек на месте облучения;
- возникает слабость;
- изменяется настроение;
- преследует хроническую усталость;
- выпадают волосы;
- снижается слух;
- ухудшается зрение;
- уменьшается вес;
- нарушается сон;
- меняется состав крови.
При проведении процедур в радиологии пучки излучения оказывают локальное негативное влияние на кожные покровы. При этом наблюдаются побочные явления:
- образуются лучевые язвы;
- меняется цвет кожных покровов;
- появляются ожоги;
- повышается чувствительность;
- развивается повреждение кожи в виде волдырей;
- возникает шелушение, зуд, сухость, покраснение;
- возможно инфицирование мест поражения.
Противопоказания
Облучение при онкологических заболеваниях имеет ограничения для применения. Это должны учитывать доктора, назначающие процедуры после операции. Сеансы терапии противопоказаны при случае:
- беременности;
- тяжелого состояния пациента;
- наличия признаков интоксикации;
- лихорадки;
- лучевой болезни;
- выраженной формы анемии;
- сильного истощения организма;
- злокачественных новообразований с кровотечением;
- сопутствующих заболеваний тяжелой формы;
- резкого снижения лейкоцитов, тромбоцитов в крови.
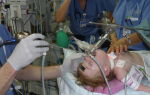
Проведение лучевой терапии
Перед выполнением процедуры определяют точное расположение и размеры опухоли. Количество сеансов, дозы облучения, подбираются индивидуально в зависимости от габаритов новообразования, вида клеток, характера патологии. Процесс лечения переносится легко, но требует последующего отдыха. После лучевого воздействия не исключены побочные явления. Во время терапии:
- пациент находится в положении лежа;
- для защиты соседних тканей используются специальные приспособления;
- сеанс продолжается до 45 минут – зависит от метода;
- курс составляет от 14 дней до семи недель.
Последствия
Врачи предупреждают пациентов, что результаты облучения могут быть непредсказуемы. Это зависит от состояния больного, течения заболевания, вида рака. Не исключено полное излечение и отсутствие результатов лучевого воздействия. Последствия процедур могут проявиться через несколько месяцев. В зависимости от места дислокации опухоли, возможно развитие:
- в области головы – чувства тяжести, выпадение волос;
- на лице, шее – сухости во рту, проблем с глотанием, хрипоты;
- в брюшной полости – диареи, рвоты, потери аппетита, похудения;
- на молочной железе – боли в мышцах, кашля.
Когда в результате развития раковой опухоли удаляют матку и проводят лучевое воздействие, прежде всего это становится психологической травмой. Женщина боится, что произойдут изменения в отношениях, возникнут проблемы с сексуальной жизнью. Врачи рекомендуют начать половые контакты через два месяца после проведения терапии. Не исключено появление последствий лучевого лечения:
- расстройства пищеварения;
- интоксикации организма;
- рвоты;
- боли в области желудка;
- зуда, жжения на коже;
- сухости во влагалище, на половых органах.
Восстановление после лучевой терапии
Чтобы процесс возвращения к нормальной жизни после процедур прошел быстрее, а риск возникновения побочных эффектов уменьшился, врачи рекомендуют соблюдать ряд правил. При выявлении вновь появившихся неприятных ощущений необходимо обратиться к врачу. Для ускорения восстановления советуют:
- нормализацию показателей крови;
- лечение ожогов;
- диетическое питание;
- полноценный сон;
- умеренную физическую активность;
- прогулки на свежем воздухе;
- дневной отдых;
- положительные эмоции;
- употребление воды для выведения токсичных веществ;
- отказ от курения, алкоголя.
Лечение ожогов
При лучевых повреждениях кожных покровов, вызванных максимальной дозой излучения, появляются ожоги, похожие на солнечные. Они могут возникнуть сразу после процедуры или обнаруживаются спустя некоторое время. Процесс лечение бывает длительным и трудным. При оказании первой медицинской помощи применяют салфетки с антибактериальным составом. Для терапии ожогов кожи рекомендуют:
- строгую диету;
- обильное питье;
- применение мази Тенон;
- нанесение бальзама Шостаковского;
- повязки с облепиховым маслом;
- компрессы с соком листьев подорожника, алоэ.
Диетическое питание
После проведения лучевого действия на раковую опухоль необходимо придерживаться строгой диеты. Из рациона следует исключить алкоголь, маринады, консервированные продукты, пищу, богатую холестерином. Нельзя есть сдобу, сладости, крепкий чай, соления. При облучении полости рта, пища должна быть теплой, жидкой, мягкой. После проведения терапии рекомендуется употреблять:
- взбитые сливки;
- яйца;
- орехи;
- мясные бульоны;
- натуральный мед;
- нежирную рыбу;
- картофель;
- зелень;
- каши;
- капусту;
- кисломолочные продукты;
- фрукты;
- морковь;
- горошек;
- свеклу;
- фасоль.
Что делать при температуре
При выполнении процедуры лучевого воздействия на раковые опухоли не исключено повышение температуры. Оно может свидетельствовать о начале выздоровления – вещества из разрушенных клеток поступают в кровь, действуют на центр теплорегуляции. Возможные факторы – инфицирование организма, расширение сосудов в месте облучения. Только врач:
- определит причину высокой температуры;
- назначит медикаментозную терапию;
- пропишет постельный режим.
Как поднять лейкоциты после радиотерапии
Часто встречающееся осложнение после лучевого лечения – изменение в худшую сторону показателей крови. Происходит падение гемоглобина, тромбоцитов, лейкоцитов. Это вызывает снижение иммунитета, развитие инфекций. Чтобы поднять лейкоциты, врачи назначают специальные лекарственные препараты и рекомендуют:
- пить в небольших количествах красное вино;
- употреблять морепродукты;
- есть орехи, мед;
- пить сок свеклы, граната;
- ввести в рацион морскую, белую рыбу, красную икру;
- питаться гречкой, геркулесом;
- употреблять в пищу свежие фрукты.
Сколько стоит лучевая терапия в Москве
Лечение при помощи изотопного излучения проводят в специализированных клиниках, онкологических центрах. Стоимость терапии зависит от уровня медицинского учреждения, применяемого оборудования, квалификации персонала, расходных материалов. Цена курса лечения составляет:
| Название процедуры | Вид оборудования | Цена, тыс. р. |
| Стереоскопическая радиотерапия | Гамма-нож | 230 |
| Лучевое воздействие на опухоли головного мозга | Кибер-нож | 260 |
| Интенсивная направленная терапия | TrueBeam STx | 300 |
| Моделируемое трехмерное облучение | Clinac 2100 CD | 390 |
Видео
Отзывы
Источник: https://vrachmedik.ru/634-luchevaya-terapiya.html
Радиотерапия при раке: последствия лучевой терапии, реабилитация
Лучевая терапия (радиотерапия) злокачественных опухолей — это метод лечения раковых заболеваний с применением радиоактивных свойств некоторых химических элементов.
Чаще всего при этом используют изотопы радия, иридия, цезия, кобальта, фтора, йода и золота.
Хорошие результаты при таком лечении достигаются благодаря тому, что луч целенаправленно действует на ДНК опухолевой клетки, из-за чего она теряет способность к размножению и гибнет.
Лучевая терапия при раке: лечение опухолей
Для того, чтобы использовать данный метод лечения необходимо также учесть ряд факторов, таких как:
- картина крови
- структура опухолевой ткани
- распространение по организму
- противопоказания
- общее состояние пациента
- сопутствующие заболевания
Важным аспектом в успешном лечении онкологии является правильно подобранный курс лучевой терапии. При котором будет учтена доза облучения, состояние больного, правильная диагностика стадии заболевания.
Явление радиоактивности было открыто в 1896 году А. Беккерелем, после чего процесс активно исследовался П. Кюри. Почти сразу изучения были направлены в медицинское русло. Ведь процесс имел биологическое действие.
Уже в 1897 году радиоактивность впервые применили в целях лечения пациентов врачи из Франции. Тогда же были замечены первые результаты и развитие направления пошло по нарастающей. На сегодняшний день лучевая терапия заняла прочное место в лечении онкозаболеваний.
Разработаны эффективные методы лучевой терапии.
Радиотерапия, лучевая терапия — лечение ионизирующей радиацией
С учетом цели лечения делят на:
- радикальная лучевая терапия — полное устранение опухоли с последующим выздоровлением;
- паллиативная лучевая терапия — замедление роста и размножения опухолевых клеток с целью продления жизни человека;
- симптоматическая лучевая терапия — устранение боли и дискомфорта, для уменьшения физических страданий пациента.
Наиболее распространенные виды радиотерапии по типу частиц:
- Альфа-терапия — при этом активно применяют радон в виде ванн, микроклизм, орошений и ингаляций;
- Бета-терапия — источником данного излучения служат большинство радиоактивных элементов(фтор, цезий, стронций). На опухоль действуют искусственно ускоренные частицы, которые останавливают ее развитие и рост;
- Гамма-терапия — или кюри-терапия, основное действие заключается в дозе поглощения лучей раковой опухолью, особенность в том, что минимально повреждаются здоровые ткани;
- Пи-мезонная терапия — действие отрицательно заряженных ядерных частиц, отличается высокой биодоступностью, т.е. наименьшей эффективной дозой;
- Рентгенотерапия — воздействие на объект рентгеновским излучением. Благодаря тому, что эти лучи проникают не глубоко в ткани, чаще применяют при лечении опухолей, которые находятся на поверхностных слоях органа;
Рентгенотерапия — один из методов лучевой терапии
- Протонная терапия — влияние ускоренных частиц на опухоли, которые расположены близко к здоровым тканям или в труднодоступных местах, как, например, лечение гипофизарных новообразований, благодаря высокой избирательности частиц;
- Нейтронная терапия — проводится внутриполостным, внутритканевым и дистанционным методом. Активнее всего работает в условиях пониженного содержания кислорода.
Основные факторы для применения лучевой терапии
Прежде всего, для использования данного метода лечения определяют способность излучения вызывать биологические изменения в тканях, органах и организме целом. Т.е. насколько эффективно выбранный метод способствует уменьшению роста и гибели клеток опухоли. При этом учитываются показания к лучевой терапии.
Чувствительность пораженной ткани к излучению, насколько ярко выражены изменения раковых клеток, каким образом они реагируют на лечение и смену дозы облучения. Очень важно наблюдение за процессом распада опухоли и то, каким образом он выражен — в виде воспаления, дистрофии или некроза. На основании этих данных подбирают методы лучевой терапии.
Важным фактором является ответ организма. Насколько быстро он способен восстановить функцию поврежденного органа. Ведь при неправильно выбранной дозе излучения можно получить необратимые изменения, в таком случае, поврежденные лучевой терапией участки будут замещены соединительной тканью, которая не способна выполнять функции поврежденной ткани.
Типы лечения по способу воздействия по общей классификации
- внутреннее воздействие. Осуществляется с помощью введения в организм радиоактивного компонента, в зависимости от органа, в котором расположены опухолевые клетки. После чего вещества начинают испускать заряженные частицы изнутри.
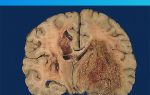
Радиотерапия головного мозга
- внешнее воздействие. Может быть общим и местным. В последнее время чаще выбирают местное лечение, т.к. оно действует непосредственно на опухоль и меньше влияет на окружающие ткани. Также данный вид воздействия применяют на различных расстояниях от органа. Глубоколежащие опухоли облучают на значительном расстоянии, называют дистанционная лучевая терапия (30-120 см), тогда как, например, рак кожи лечат на близком расстоянии (3-7 см от источника излучения)
Более подробно данные методы разделяют на:
- аппликационная или контактная терапия — относится к внешним воздействиям, при этом источник облучения максимально контактирует с кожей;
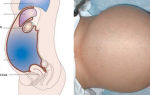
- внутриполостная лучевая терапия — относится к внутренним воздействиям, облучение производят в трубчатых и полых отверстиях тела (матка, влагалище, прямая кишка, мочевой пузырь);
- дистанционная лучевая терапия — применение источника излучения на значительном расстоянии от поверхности тела, относится к внешнему типу;
- внутренняя терапия — используется способность радиоактивных частиц накапливаться в определенном органе;
- внутритканевое лечение — когда опухоль подвергается непосредственному воздействию излучающего компонента, который вводится внутрь нее.
Для успешного устранения любых новообразований параллельно с радиотерапией применяют:
- химиотерапию (лечение медикаментами);
Проведение химиотерапии после радиотерапии увеличивает выживаемость
- хирургическое лечение (иссечение поврежденного участка или органа);
- диета (путем ограничения некоторых продуктов).
Подготовка к лечению
Он состоит из нескольких этапов:
- объемные топографические исследования органа;
- подбор и расчет оптимальной дозы облучения;
- оценка технологических ресурсов лечения;
- контроль радиологических данных перед началом лечения и в процессе.
При топографическом исследовании с помощью таких методов как рентгенограмма, УЗД, томография, лимфография определяют точное расположение органа, его размеры, объемы опухоли, степень поражения и соотношение здоровой и больной тканей.
На основе этого анализа составляют анатомическую карту участка, определяют центральное положение опухоли.
Как правило, больной при таком обследовании находится в положении максимально приближенном к положению, в котором будет проводиться лечение.
Оптимальная доза излучения рассчитывается с учетом расположения органа, проникающих способностей луча, а также поглощающих свойств раковой ткани. На основании этих данных выбирают аппаратуру, изотоп и способ действия на орган. Полученную информацию наносят на анатомическую карту.
Помимо дозы облучения на данном этапе определяют и степень распределения облучения. Эту задачу выполняет специалист инженер-физик. Расчеты проводятся на основе специальных атласов, при этом учитываются все данные по объему и месту опухоли, по отклонению пучка излучения различных элементов.
Лишь после скрупулезных измерений и фиксации всех данных, врач принимает решение о лечении тем или иным способом.
Подготовка к проведению радиотерапии при раке
На этапе оценки технологических ресурсов делаются соответствующие отметки на коже больного, описывают направление действия пучка излучения, движение головки датчика по отношению к органу-мишени. При необходимости, также изготавливают специальные защитные элементы индивидуально под каждого пациента. Подбирают все необходимые для работы инструменты, приводят их в надлежащее состояние.
В последнюю очередь проводится расчет толщины пучка по отношению к мишени. Также с помощью гаммаграммы или рентгенограммы получают последние данные о необходимой дозе облучения.
При первом сеансе терапии изучают полученную дозу и эффективность ее воздействия. В процессе лечения периодически контролируют и меняют ширину пучка излучения.
Таким образом стараются предотвратить возможные негативные последствия лучевой терапии.
Противопоказания и побочные эффекты радиотерапии
Лучевая терапия противопоказана при:
- Общее тяжелое состояние больного с симптомами интоксикации;
- Состояние лихорадки, высокая температура, артериальная гипертензия;
- Истощение (кахексия);
- Большое количество метастазов, распад опухоли, прорастание в крупные сосуды или органы, обширное распространение процесса по всему организму;
- Лучевая болезнь;
- Наличие тяжелых заболеваний — инфаркт миокарда, диабет 2-го типа, коронарная недостаточность, активный туберкулез легких, почечная недостаточность;
- Сниженное количество основных клеток крови — лейкопения, тромбоцитопения, анемия.
Побочные эффекты, как правило делят на общие (те, которые распространены при любой радиотерапии) и специфические, которые делят относительно мишеней терапии:
Побочные эффекты радиотерапии
- Терапия костей, таза, конечностей и позвоночника — остеопороз, миалгии (мышечные боли), резкое изменение состава крови;
- Лицо, шея — боль во время еды, сиплость в голосе, головные боли, снижение аппетита, появление ощущения сухости во рту;
- Голова — алопеция (сильное выпадение волос с появлением лысин), снижение слуха, шум в ушах, головокружения и ощущения тяжелой головы;
- Органы грудной клетки — кашель, одышка, миалгия, боль в молочных железах, затруднение глотания;
- Брюшная полость — резкое снижение веса, боли, диарея, рвота, потеря аппетита, тошнота;
- Органы малого таза — нарушение менструального цикла, интенсивные влагалищные выделения, боль и жжение при мочеиспускании, непроизвольное мочеиспускание.
К общим побочным эффектам относят:
- слабость
- нервозность
- аритмии
- боль в области сердца
- изменения картины крови
- после процедуры пациент отдыхает не менее 3-х часов;
- строго соблюдается диета, для того, чтобы избежать потери веса;
- облученную область необходимо защищать от воздействия ультрафиолета;
- одежда, постель и нижнее белье только из мягких и натуральных тканей, чтобы кожа была защищена от раздражающих факторов;
- полоскать горло и рот отварами трав для устранения и предотвращения сухости во рту;
- избегать применения кремов, мазей, косметики и парфюмерных средств;
- не курить и не употреблять алкоголь;
- перед лечением привести в порядок зубы (избавиться от кариеса, гингивита, стоматита, пульпита и пр.);
- по показаниям врача делать дыхательную гимнастику;
- по возможности, проводить больше времени на свежем воздухе;
- применять защиту здоровых зон, которые не должны подвергаться радиации.
Что касается химиотерапии, то данный метод лечения также многими врачами используется как основной, тогда как, например, дистанционная лучевая терапия или аппликационная используются параллельно, дополнительно. Основная разница между данными методами — в средствах воздействия.
Так, при химиотерапии применяют мощные медицинские препараты, а при радиотерапии используют физическое явление — излучение. Применяя одну лишь химиотерапию довольно сложно излечить заболевание полностью, основная проблема — приобретение устойчивости к препаратам раковыми клетками.
Именно поэтому большинство специалистов берут за основу лучевую терапию.
Источник: http://DocHaus.ru/radioterapiya-protiv-raka.html
Гамма-нож: показания, эффективность, лечение и последствия после операции :
В этой статье мы хотим вам представить инновационный инструмент, что на качественно ином уровне позволяет бороться с доброкачественными и злокачественными опухолями головного мозга. Это гамма-нож.
Мы познакомим читателя с принципом работы устройства, его ролью в радиохирургии, с областями применения инновации, показаниями к подобной операции.
Приведем также сравнение с кибер-ножом и обычным хирургическим вмешательством.
Что это?
Гамма-нож – специальный аппарат для проведения одномоментных высокоточных облучений различных патологических образований в области головного мозга.
В устройстве используется энергия гамма-излучения (отсюда и название) радиоактивного элемента – кобальта-60. Но есть и значимое отличие от других медицинских установок, основа которых – воздействие Со60. В гамма-ноже используется метод стереотаксического наведения на объект для облучения. Само оно (облучение) производится с 201 определенным образом сфокусированного источника.
Чем это хорошо для пациента? Излучение от каждого из источников не будет оказывать патогенного воздействия на головной мозг. Лучи сходятся в одной точке – изоцентре, давая при этом сильное суммарное излучение. Его достаточно для биологического разрушения желаемого объекта – доброкачественной или злокачественной опухоли, артериальной, венозной мальформации.
Радиохирургия и радиотерапия
Гамма-нож – это средство радиохирургии. Дело в том, что для разрушения нежелательного образования порой достаточно всего одной процедуры. Радиотерапия же – более длительный метод лечения. Может включать в себя как несколько, так и 30-40 сеансов облучения.
Каков эффект операции “Гамма-нож”? Мощное излучение приводит к разрушению ДНК патогенных клеток, их клеточных мембран. Этот факт останавливает их безудержный рост в организме больного.
После гамма-воздействия в стенках кровеносных сосудов наблюдаются нарушения пролиферации эндотелия (внутренних слоев кровеносного сосуда), из-за чего их просветы сужаются, закрываются. Итог – кардинальное изменение схемы кровоснабжения или кровенаполнения опухоли.
В результате последняя уменьшается или полностью исчезает через некоторое время.
Точность аппаратуры
В отзывах о гамма-ноже специалисты прежде всего отмечают высокую точность подобной аппаратуры. Прибор, согласно этой характеристике, считается “золотым стандартом” всей радиохирургии.
Производители отмечают погрешность своей техники в 0,5 мм. Как заявляют хирурги, на практике этот показатель не превышает 0,2 мм. Такая точность пока что недоступна аналоговым установкам.
Это качество гамма-ножа играет огромную роль при близком расположении патологического очага около функционально важных областей головного мозга, а также около зон, чувствительных к радиочастотному излучению – ствол мозга, глазной нерв и пр.
Точность дополнительно обеспечивается жесткой фиксацией головы пациента в раме. Последняя будет неотъемлемым атрибутом как стереотаксического отделения хирургии, так и радиотерапии в общем.
Преимущества подобной установки
Большое преимущество радиохирургии – подобные операции можно делать даже детям. Достаточно дождаться момента, когда закончится минерализация костей черепа – обычно это происходит к 5-7 годам. По всемирной статистике, 10-20 % пациентов из тех, кто был прооперирован гамма-ножом, именно дети.
Еще один плюс процедуры – ее безболезненность. Большую роль играет и продолжительность. В зависимости от тяжести патологического процесса, операция занимает от нескольких минут до 4 часов.
Достоинство заключается и в отсутствии осложнений. После проведения операции ребенок или взрослый может в скором времени отправиться домой. Некоторые пациенты уезжают из клиники даже на собственном автомобиле.
Сравнение с обычным хирургическим вмешательством
Стоимость гамма-ножа оправдывается и иными его достоинствами по сравнению с обычными хирургическими вмешательствами:
- После традиционной нейрохирургической операции (раскрытия, разреза тканей) велик шанс инфекционного заражения, возникновения венозного тромбоза.
- Опасность обычной операции и в последствиях воздействия на организм наркоза. Особенно это касается пожилых людей. Гамма-нож (в силу безболезненности процедуры) – это операция без анестезии.
- Перед обычной нейрохирургической операцией больному нужно пробыть на обследовании в больнице 3-7 дней. Затем до 10 дней после вмешательства отводится на восстановление. Не все больные после выписки сразу возвращаются к привычной жизни. С гамма-ножом ни одного из этих последствий нет.
- Для обычной хирургии требуется трепанация черепа, обязательное бритье головы. Многие больные остро воспринимают такую необходимость.
- Неэстетичными будут и рубцы после обычного хирургического вмешательства. Гамма-нож не оставляет после себя следов на теле человека.
Сравнение с кибер-ножом
Различия этих способов проведения операции:
- Разновидность излучения. Гамма-нож – это гамма-излучение, а кибер-нож – фотонное.
- Области применения. Гамма-нож – только внутричерепные патологии. Кибер-нож – “мишенью” может стать любая локализация как в области головы, так и всего тела.
- Фиксация больного. Гамма-нож – металлическая краниальная рама. Кибер-нож – вакуумный “матрас”, термопластические маски.
- Вопрос анестезии. Гамма-нож – может потребоваться на этапе надевания краниальной рамы фиксации. Кибер-нож – анестезия не требуется вообще, ведь как сама операция, так и подготовка к ней безболезненна. В некоторых случаях необходимая имплантация специальных золотых маркеров (например, для предстательной железы или печени). В подобных ситуациях требуется местная анестезия.
- Количество фракционных облучений. Гамма-нож – одна фракция. Кибер-нож – любое количество.
- Точность воздействия. В обоих случаях – субмиллиметровая.
- Площадь облучаемой области. Гамма-нож – 3-4 см. Кибер-нож – 3-6 см.
Показания к гамма-операции
Показаниями для применения этого вида радиохирургии будут следующие патологии:
- Доброкачественные образования головного мозга.
- Невриномы черепно-мозговых нервов (в частности, слухового).
- Менингиомы – любая локализация новообразования.
- Опухоль гипофиза.
- Рак шишковидной железы.
- Невралгия тройничного нерва.
- Первичные внутримозговые опухоли (от первой до последней стадии злокачественности). В случаях продолжительного роста после проведения химио-, лучевой терапии, хирургического вмешательства.
- Метастазы рака в головной мозг (до 10).
- Кавернозные ангиомы.
- Артерио-венозные мальформации.
Противопоказания к операции
Есть и определенные противопоказания к операции, проводящейся при помощи гамма-ножа:
- Большие размеры патологических очагов (более 3-3,5 см). Из-за облучения большой опухоли велик риск возникновения локальных постлучевых осложнений.
- Быстро развивающиеся симптомы сдавливания сфер головного мозга (например, слишком большая опухоль).
Индивидуальные особенности и противопоказания к операции может определить только квалифицированный специалист-радиолог с соответствующей подготовкой или врач-нейрохирург.
Как проводится операция?
Подготовка больных к операции проходит согласно индивидуальному плану. Первыми проводятся диагностические исследования.
В день операции больному устанавливают стереотаксическую раму – металлическое кольцо, необходимое для обеспечения точности облучения. Затем проводится магнитно-резонансная томография.
Специалисты задействуют для этого сверхвысокопольный томограф класса “эксперт”. Для планирования длительности облучения проводятся и следующие исследования:
- Электроэнцефалография (на магнитно-резонансном томографическом устройстве).
- Компьютерная томография.
- Церебральная ангиография.
Сама операция проходит в амбулаторных условиях – госпитализация для пациента в данном случае не нужна. Действия, проводимые гамма-ножом, полностью безболезненны для человека.
Как мы уже говорили, под действием точечного облучения больной находится от нескольких минут до 4 часов. Для большинства случаев достаточно одного такого сеанса.
После процедуры пациент получает рекомендации по дальнейшему лечению у специалистов. В этот же день он отправляется домой.
Где проводится операция?
В России центры “Гамма-нож” пока открыты только в Москве. В столице их два:
- В структуре НИИ скорой помощи имени Склифосовского.
- В структуре НИИ нейрохирургии имени Бурденко.
На сегодняшний день через эту радиохирургическую процедуру прошли уже десятки тысяч пациентов только в России.
Первая операция в клинике “Гамма-нож” НИИ им. Склифосовского была проведена сравнительно недавно – в феврале 2016 года. Оборудование центра – одна рабочая станция и две стереотаксические рамы.
Это позволяет оказывать помощь 200-300 пациентам в год. В перспективе планируется расширение возможностей. Центр сможет принимать до 1-2 тысяч больных каждый год.
А по статистике в РФ в подобной операции нуждаются до 60 тысяч человек ежегодно.
Сколько стоит “Гамма-нож”?
Средняя стоимость операции в России – 250 тысяч рублей. На нее в первую очередь влияет диагноз пациента. Для сравнения – это в 10 раз дешевле аналогичной процедуры, что проводится за рубежом.
Цена операции для многих россиян кажется огромной. Однако у больных есть шанс получить подобную помощь бесплатно – до 100 человек в год оперируют за счет государственного бюджета.
Для направления на бесплатную радиохирургическую операцию у пациента должна быть постоянная московская прописка, полис ОМС и показания на необходимость процедуры “Гамма-нож” – это направление от терапевта или от нейрохирурга по форме 057-У.
Однако у бесплатной помощи есть существенный недостаток – большая очередь пациентов. Порой люди ждут и несколько месяцев. Но специфика патологий не дает разбрасываться временем, поэтому многие соглашаются на альтернативные варианты – эндоваскулярную микрохирургию.
Штык-нож – элемент игры
Подобное средство для проведения высокоточных операций по удалению злокачественных опухолей и патологических образований в головном мозге следует отличать от штык-ножа “Гамма”. Это оружие, используемое в популярной виртуальной игре Counter-Strike: Global Offensive.
В мире CS штык-нож “Гамма-волны” предназначается как для установки на винтовку, так и для применения в ближнем бою. Как утверждают создатели игры, он использовался еще во время Второй мировой войны, но популярен и для практики современных боев.
Теперь вы знаете об инновационном методе радиохирургии, что такое гамма-нож. Подобную помощь реально получить и в России. Более того, в ряде случаев сделать то можно совершенно бесплатно.
Источник: https://www.syl.ru/article/382012/gamma-noj-pokazaniya-effektivnost-lechenie-i-posledstviya-posle-operatsii
Лучевая терапия в онкологии: что это такое, и какие последствия

Радиотерапия — метод лечения онкологических заболеваний, основанный на использовании ионизирующего излучения. Впервые он был применен в 1886 году в отношении австрийской девочки. Воздействие оказалась успешным.
После процедуры пациентка прожила более 70-и лет. Сегодня рассматриваемый способ лечения широко распространен.
Итак, лучевая терапия — что это такое, и какие последствия может иметь человек, подвергшийся действию радиации?
Лучевая терапия — что это такое?
Классическая лучевая терапия в онкологии проводится с помощью линейного ускорителя и представляет собой направленное воздействие радиации на клетки опухоли. В основе ее действия лежит способность ионизирующего излучения влиять на молекулы воды, образуя свободные радикалы. Последние нарушают структуру ДНК измененной клетки, и делает невозможным ее деление.
Очертить границы действия радиации столь точно, чтобы во время процедуры не затрагивались здоровые клетки, невозможно. Однако нормально функционирующие структуры делятся медленно. Они менее подвержены влиянию излучения и намного быстрее восстанавливаются после радиационного поражения. Опухоль на такое не способна.
Классификация и доза облучения
Радиотерапия классифицируется по виду излучения и по способу его подачи к тканям новообразования.
Излучение может быть:
- Корпускулярным — состоит из микрочастиц и в свою очередь подразделяется на альфа тип, бета тип, нейтронное, протонное, образованное ионами углерода.
- Волновым — образовано лучами рентгена или гамма-излучением.
По способу подачи радиации к опухоли терапия делится на:
- дистанционную;
- контактную.
Дистанционные методики могут быть статическими или подвижными. В первом случае излучатель располагается неподвижно, во втором — вращается вокруг больного. Подвижные способы внешнего воздействия являются более щадящими, так как меньше поражают здоровые ткани. Щадящий эффект достигается за счет меняющихся углов падения луча.
Контактная лучевая терапия может быть внутриполостной или внутрираневой. При этом излучатель вводится в тело пациента и подводится непосредственно к патологическому очагу. Это позволяет значительно снизить нагрузку на здоровые ткани.
За время лечения больной получает определенную дозу радиации. Лучевая нагрузка измеряется в греях (Гр) и подбирается до начала терапии.
Этот показатель зависит от множества факторов: возраста пациента, его общего состояния, вида и глубины залегания опухоли. Конечная цифра различается в каждом конкретном случае.
Например, нагрузка, необходимая для лечения рака груди, варьирует от 45 до 60 Гр.
Высчитанная доза является слишком большой и не может быть дана одномоментно. Чтобы сделать нагрузку допустимой, специалисты проводят фракционирование — деление необходимого объема излучения на предполагаемое количество процедур. Обычно курс проводится в течение 2-6 недель по 5 дней в неделю. Если пациент плохо переносит лечение, дневную дозу делят на две процедуры — утреннюю и вечернюю.
Показания к назначению в онкологии
Общим показанием к назначению лучевой терапии является наличие злокачественных новообразований. Радиацию считают почти универсальным методом лечения опухолей. Воздействие может быть самостоятельным или вспомогательным.
Вспомогательную функцию лучевая терапия выполняет, если назначается после оперативного удаления очага патологии. Цель облучения — ликвидация оставшихся в послеоперационной зоне измененных клеток. Метод применяют совместно с химиотерапией или без нее.
В качестве самостоятельной терапии радиологический способ используют:
- для удаления небольших, интенсивно растущих опухолей;
- неоперабельных опухолей нервной системы (радионож);
- в качестве метода паллиативного лечения (уменьшение размеров новообразования и облегчение симптомов у безнадежных пациентов).
Помимо сказанного, назначается лучевая терапия при раке кожи. Этот подход позволяет избежать появления шрамов на месте опухоли, что неизбежно, если используется традиционных хирургический способ.
Как проводится курс лечения
Предварительное решение о необходимости радиотерапии принимает врач, занимающийся лечением онкологии. Он направляет больного на консультацию радиолога. Последний выбирает метод и определяет особенности лечения, объясняет пациенту возможные риски и осложнения.
После консультации человек проходит компьютерную томографию, с помощью которой определяется точная локализация опухоли и создается ее трехмерное изображение. Пациенту следует запомнить точное положение своего тела на столе. Именно в этом положении будет проводиться терапия.
В радиологический зал больной поступает в свободной больничной одежде. Располагается на столе, после чего специалисты выставляют аппаратуру в необходимое положение и ставят на теле пациента отметки. При последующих процедурах с их помощью будет настраиваться оборудование.
Сама по себе процедура не требует от больного каких-либо действий. Человек лежит в заданном положении 15-30 минут, после чего ему разрешают встать. Если состояние не позволяет этого сделать, транспортировку проводят на каталке.
Последствия лучевой терапии и побочные действия
Как правило, доза облучения подбирается таким образом, чтобы минимизировать воздействие на здоровые ткани. Поэтому негативные последствия терапии возникают только при многократных продолжительных сеансах.
Одним из распространенных при этом осложнений являются радиационные ожоги, которые могут иметь 1-ю или 2-ю степень тяжести.
Лечение неинфицированных ожогов проводится с использованием регенерирующих мазей (Актовегин, Солкосерил), инфицированных — с помощью антибиотиков и местных средств, обладающих противомикробным действием (Левомеколь).
Еще одним распространенным побочным эффектом радиотерапии является тошнота, обусловленная действием высоких доз излучения. Уменьшить ее можно, если выпить горячий чай с лимоном. Медикаментозным средством коррекции состояния является Церукал. Другие последствия встречаются реже.
Больные жалуются на:
- утомляемость;
- аллопецию (выпадение волос);
- отечность;
- раздражение кожи;
- воспаление слизистых оболочек.
Побочные эффекты, приведенные в списке, слабо поддаются лечению, если оно проводится на фоне незаконченного курса радиотерапии. Они самостоятельно проходят через некоторое время после того, как лечение будет закончено.
Питание при лучевой терапии
Воздействие радиации приводит к постепенному разрушению тканей опухоли. Продукты распада попадают в кровь и становятся причиной интоксикации. Чтобы снять ее, а также минимизировать негативное воздействие процедур, необходимо правильно питаться.
Питание при лучевой терапии должно осуществляться в соответствии с принципами здоровой еды. Больному следует употреблять до 2 литров жидкости (компоты, соки, морсы) в сутки. Пищу потребляют дробно, до 6 раз в день. Основу рациона должны составлять белковые продукты и блюда, богатые пектином.
К числу рекомендованных яств относится:
- яйцо;
- семечки;
- морская рыба;
- творог;
- фрукты и овощи;
- ягоды;
- зелень.
Период реабилитации
Период восстановления обычно проходит без использования лекарственных средств.
Если лечение прошло успешно, и опухоль была удалена полностью, пациенту рекомендуется вести здоровый образ жизни: отказ от вредных привычек, психологически комфортная обстановка, достаточное время отдыха, полноценное питание, умеренные физические нагрузки. В таких условиях реабилитация занимает несколько месяцев. За это время человек несколько раз посещает врача и проходит обследование.
Если терапия проводилась с паллиативной целью, речи о восстановлении как таковом не идет. Больному назначают антибактериальные средства, анальгетики, обеспечивают его полноценным питанием. Лучше, если человек будет находиться в окружение близких и родных, а не в больнице.
Лучевая терапия — современный и высокоэффективный способ лечения опухолей. При раннем обнаружении патологического очага радиация может удалить его полностью, при неоперабельных новообразованиях — облегчить состояние больного. Однако к рассмотренному методу следует относиться с осторожностью. Его неправильное применение негативно отражается на самочувствии пациента.
Источник: https://attuale.ru/luchevaya-terapiya-v-onkologii-chto-eto-takoe-i-kakie-posledstviya/
Гамма-терапия
Гамма-терапия — это лучевая терапия гамма-излучением радиоактивных изотопов (Со60, Cs137, Ra226, Ta182, Ir192 и др.); применяется при лечении злокачественных, реже — доброкачественных опухолей.
Основной задачей при гамма-терапии является создание таких условий облучения, при которых достигается или непосредственное разрушение опухолевых клеток, или стойкое прекращение размножения облученных клеток с обязательным сохранением регенераторной способности окружающих нормальных тканей.
В зависимости от локализации, распространения и гистологического строения опухоли могут быть применены контактные методы, при которых радиоактивные препараты (см.) непосредственно соприкасаются с тканями или находятся от них на расстоянии не более 1—2 см, и дистанционные методы, при которых облучение производится с расстояния от 6 см до 1 м.
Контактные методы. Гамма-терапия аппликационная— метод, при котором радиоактивные препараты, расположенные в определенном порядке на аппликаторе, образуют излучающую поверхность. Аппликатор готовят для каждого больного индивидуально из пластмассы или другого подобного материала. Пластинку толщиной 1 см опускают в горячую воду (t° около 40°) на 5—10 мин.
для размягчения, после чего ее вынимают, обсушивают, накладывают на подлежащую облучению область и тщательно моделируют так, чтобы аппликатор точно повторил все изгибы облучаемой поверхности тела.
После изготовления аппликатор затвердевает и на нем соответственно локализации опухоли укладывают и фиксируют радиоактивные препараты цилиндрической или шаровидной формы активностью 2—10 мг-экв Ra (см. Грамм-эквивалент радия). В целях защиты от излучения радиоактивные аппликаторы сверху прикрывают свинцовыми полыми полуцилиндрами со стенками толщиной 3—4 мм.
Готовый аппликатор накладывают на опухоль и прочно фиксируют на теле больного. Облучение проводят ежедневно по 3—12 час. в течение 7—12 дней. Дозное поле при аппликационном методе характеризуется быстрым падением мощности дозы по мере прохождения излучения в тканях.
Необходимая для лечения доза излучения создается в первом сантиметре тканей, и подлежащие ткани не повреждаются. Аппликационный метод показан при лечении рака кожи, губ, кавернозных ангиом и других опухолей, инфильтрирующих ткани на глубину не более 1 —1,5 см.
Гамма-терапия внутритканевая — метод,- при котором радиоактивные препараты с линейной плотностью 0,3—1 мк на 1 см вводят в опухоль и непосредственно прилегающие нормальные ткани. Препараты — радионосные иглы — имеют цилиндрическую форму; один конец их заострен, другой имеет ушко для продергивания нити.
Помимо этого, Со60, Ir192, Ta182 применяют в виде отрезков проволоки длиной 3—4 мм, которыми заполняют тонкие найлоновые трубочки, используемые как нити для прошивания опухоли. Препараты стерилизуют кипячением. Введение их производят под местной или регионарной анестезией в операционной с соблюдением правил асептики.
Препараты извлекают по получении необходимой дозы. Внутритканевой метод показан при лечении ограниченных дифференцированных опухолей диаметром не более 5 см при раке кожи, лица, века, губы, языка, заднего прохода, рецидивах рака после лучевого и хирургического лечения.
Дозное поле при внутритканевом методе характеризуется неравномерностью и быстрым падением мощности дозы на расстоянии 1 см от препарата.
Гамма-терапия внутриполостная — метод, при котором радиоактивные препараты цилиндрической или шаровидной формы вводят в пораженную полость в резиновых зондах, баллонах или специальных аппликаторах. Общая активность препаратов варьирует в пределах 20—60 мк. Правильность расположения введенных препаратов контролируется рентгенографически.
Внутриполостной метод может проводиться с помощью аппаратов с источником излучения большей активности, позволяющих автоматически вводить радиоактивные препараты в предварительно фиксированные аппликаторы. Применяется при лечении рака пищевода, носоглотки, шейки и тела матки, мочевого пузыря и прямой кишки. Как самостоятельный метод применяется при поражении только слизистой оболочки.
Во всех остальных случаях сочетается с дистанционным облучением.
Гамма-терапия дистанционная — метод облучения с расстояния одним источником большой активности при помощи гамма-аппаратов. Метод показан при лечении глубоко расположенных опухолей.
Различают статическую гамма-терапию, при которой источник и больной во время облучения фиксированы в выбранном положении, и гамма-терапия движущимся пучком, при которой облучение фиксированного в необходимой позиции больного проводится перемещающимся по кругу или дуге источником.
Фиксация больного осуществляется специальными приспособлениями, муляжами или в крайнем случае мешочками с песком.
Выбор локализации и размера полей облучения основан на данных клинико-рентгенологического обследования и так называемого поперечного, или сагиттального, «среза», соответствующего центру опухоли, по которому подсчитывают дневную и общую очаговую дозу как в опухоли, так и в нормальных тканях. Поля облучения очерчивают на коже больного.
Угол падения центрального луча, выбранный по поперечному срезу, устанавливают по угломеру аппарата, диафрагмой выходного окна аппарата ограничивают поле облучения. Необходимое расстояние от поверхности тела до источника устанавливают специальной измерительной линейкой. Дозное поле при дистанционной гамма-терапии характеризуется медленным, на расстоянии 10 -15 см, падением мощности дозы. См. также Гамма-излучение, Лучевая терапия.
Источник: http://www.medical-enc.ru/4/gamma-therapy.shtml
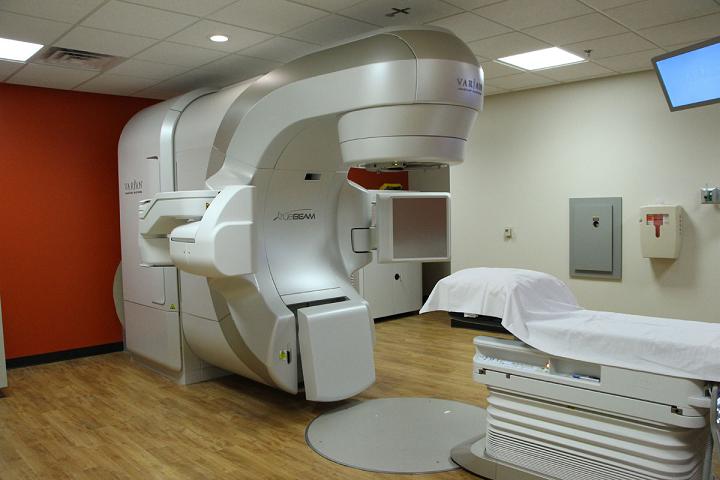
Как проводится лучевая терапия?
- 03-04-2016
- 6812 Просмотров
- 27 Рейтинг
Лучевая терапия злокачественных опухолей является одним из основных способов лечения онкологических заболеваний. При ряде заболеваний (к примеру, лимфогранулематоз) она наравне с хирургическим и медикаментозным методами позволяет добиться полного выздоровления.
В некоторых случаях лучевая терапия значительно улучшает результаты химиотерапии и хирургического вмешательства (рак молочной железы, прямой кишки, легкого и т. д), так как и химия, и облучение направлены на уничтожение быстроделящихся клеток.
Эффективность лучевой терапии зависит от локализации, стадии и размера опухоли. Большое значение имеют возраст пациента и общее состояние организма. В некоторых же случаях возможно лечение исключительно с помощью лучевого излучения.
Так, достаточно часто встречаемым сегодня является рак носоглотки, слизистых рта. В этих случаях применение лучевой терапии позволяет добиться пятилетней выживаемости в 80% случаев, а при лечении опухолей головного мозга — до 90%.
Помимо этого, сеансы лучевой терапии избавляют пациента от мучительных симптомов заболевания.
Лучевая диагностика и терапия
Чаще всего к этому виду лечения прибегают после хирургического вмешательства, чтобы устранить остатки злокачественных клеток. Лучевая терапия представляет собой способ лечения при помощи ионизирующего излучения. Здоровые клетки более устойчивы к излучению и не подвергаются патологическим изменениям.
Но назвать ионизирующее излучение абсолютно безопасным для здоровых тканей нельзя, поэтому облучение проводится в течение нескольких сеансов. В раковых клетках аппараты для лучевой терапии с радиоактивным источником развивают большое число мутаций, в результате которых эти клетки погибают.
Способствует гибели опухоли и специальная методика, при которой лучи воздействуют на опухоль с разных сторон, концентрируя в ней максимальную дозу.
Подготовка к лучевой терапии всегда начинается с планирования. Для этого выполняется ряд рентгенологических исследований, которые позволяют определить место точной локализации опухоли. С помощью такой методики удается направить ионизирующее излучение точно на новообразование, затрагивая хорошие клетки по минимуму.
Виды лучевой терапии можно разделить на несколько категорий:
- По виду излучения (рентгенотерапия и гамма-терапия).
- По расположению источника относительно тела человека (дистанционное, контактное, внутриполостное, внутритканевое облучение).
- По целям: радикальная (достижение полной регрессии опухоли и метастазов), паллиативная (продление и улучшение качества жизни), симптоматическая (устранение отдельных симптомов) и профилактическая (предупреждение отдаленного распространения опухоли).
Во время облучения больной не испытывает болевых и других неприятных ощущений. Сеансы проводятся в специально оборудованных помещениях. Медицинские работники помогают больному занять положение, выбранное во время разметки (планирования). С помощью специальных блоков здоровые органы и ткани защищают от облучения.
Процедура проходит под наблюдением доктора и длится от 1 до 5 минут. Обычно курс дистанционного облучения продолжается около 1 месяца. Внутриполостное облучение занимает меньший период. Существуют методики, которые за один сеанс дают увеличенную дозу. При этом общая необходимая доза за курс при равном эффекте значительно уменьшается.
В таких случаях облучение проводится в течение 3-4 дней.
Источник: https://onkoved.ru/lechenie/luchevaya-terapiya.html