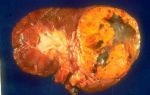
Облучение базалиомы: последствия

Метод лечения одной из самых распространенных форм рака кожи, базалиомы, определяется несколькими факторами. Это локализация опухоли, ее размер и степень распространения на расположенные под эпидермисом ткани хрящей, мышц, сухожилий и костей.
Лучевая терапия подходит для пожилых людей, пациентов с противопоказаниями к удалению опухоли другими способами, слишком большом ее размере. К недостаткам такого метода терапии относят побочные действия и осложнения, возникающие после облучения.
Облучение базалиомы
Показания для проведения
Базалиома принадлежит к так называемым пограничным типам рака. Рост опухоли происходит за счет ее прорастания вглубь кожи. Изначально новообразование формируется на самом нижнем слое эпидермиса — базальном.
Однако со временем оно затрагивает подкожную клетчатку, а затем хрящи или даже кости. «Излюбленным» местом локализации базалиомы является лицо, шея, реже другие открытые участки тела.
Учитывая особенности течения такого типа рака особо опасны опухоли, расположенные на крыльях носа, около глаз или ушей.
Лучевая терапия при базалиоме возможна практически на любой стадии заболевания. Однако, с развитием лазерной и радиоволновой методик удаления опухоли этот способ лечения отошел на второй план.
Кроме того, врачи подчеркивают, что рост базалиомы происходит медленно, поэтому при прохождении регулярных профилактических осмотров высок шанс обнаружения заболевания на раннем этапе.
На начальных стадиях базально-клеточного рака кожи можно обойтись медикаментозным лечением либо малоинвазивной хирургической операцией. Но онкологи рекомендуют лучевую терапию в таких случаях:
- большой размер базалиомы;
- распространение злокачественных клеток глубоко под кожу;
- возраст пациента старше 65 лет;
- наличие заболеваний, служащих противопоказаниями к другим средствам лечения;
- особенности локализации базалиомы, препятствующие ее хирургическому удалению.
Также облучение широко применяется в составе комплексной терапии. Например, сеансы ионизирующего воздействия необходимы после операции в том случае, если полное устранение патологических клеток невозможно.
Кроме того, лучевое воздействие является вариантом так называемого паллиативного лечения. Это означает, что сеансы терапии помогают облегчить боль и другие симптомы заболевания в неоперабельных случаях.
Методы лучевой терапии базалиомы, их преимущества и недостатки
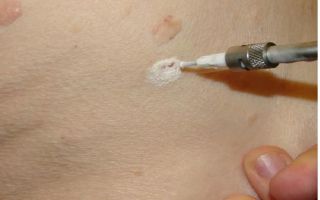
При контактном γ-облучении изотопами кобальта Со60, радия Ra226, иридия Ir192 доза должна быть подобрана так, чтобы добиться гибели злокачественных клеток или стойкого прекращения их деления. Процедуру проводят при помощи специальных аппликаторов, изготавливающихся индивидуально под каждого пациента из пластичного материала.
Пластина имеет толщину 1 см, ее окунают в кипяток, потом прикладывают к коже носа или другого участка лица, шеи и тела. Затем аппликатор моделируют таким образом, чтобы повторить каждый изгиб. На него наносят радиоактивные элементы и защитные свинцовые пластинки. Преимуществом подобного метода служит падение интенсивности излучения по мере прохождения через ткани.
Именно поэтому его широко используют для лечения рака кожи.
Эффект близкофокусной рентгенотерапии с расстояния до 7,5 см достигается путем облучения с мощностью от 10 до 250 Вт. В зависимости от этого меняется глубина воздействия – от нескольких миллиметров до 7 – 8 см.
Для фокусировки лучей на аппарат надевают специальную трубку, а область воздействия ограничивается при помощи фильтров из алюминия или латуни толщиной до 3 мм. Степень поглощения тканями излучения зависит от стадии базалиомы и общего состояния больного.
Поэтому дозировка и кратность сеансов рассчитывается индивидуально для каждого пациента.
“На приеме у врача” Выпуск 14 – БазалиомаКак лечить и вылечить рак кожиБазалиома рак кожи самоисцеление
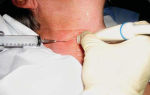
Внутритканевое β-облучение проводится при помощи радиоактивных изотопов фосфора Р32 или таллия Tl204. Перед этим в ткани базалиомы вводят коллоидные растворы золота Au188, серебра Ag111 в виде гранул, обработанных нитей кетгута.
По отзывам онкологов, этот метод лучевой терапии сложнее, чем остальные, а оборудование для проведения доступно не в каждой клинике из-за дороговизны.
Его применяют для лечения форм базально-клеточного рака кожи, устойчивых к другим способам лучевого воздействия.
Побочные эффекты, развивающиеся непосредственно во время терапии
Лучевое лечение базалиомы всегда сопровождается поражением окружающих ее тканей. От этого не уйти даже при соблюдении правил подобного метода терапии. Чувствительность кожи к излучению зависит от множества факторов. Это:
- локализация опухоли, передняя поверхность шеи более восприимчива к радиационному воздействию, чем кожа крыльев носа и других участков лица, затылка;
- температура воздуха, в жаркую погоду кровоснабжение эпидермиса улучшается, что повышает риск развития последствий лечения, в холода такая вероятность снижается;
- лишний вес, было доказано, что кожа тучных людей в большей степени восприимчива к действию излучения;
- трещины, царапины увеличивают проницаемость эпидермиса;
- возрастные изменения.
В большинстве случаев лучевое лечение базалиомы не вызывает системных последствий. Большая часть побочных эффектов обусловлена реакцией кожи, которая проявляется в виде эпидермита.
Сначала во время каждого сеанса возникает отек, покраснение, зуд.
По мере продолжения лечения симптомы становятся более выраженными и достигают максимума к третьей неделе терапии и проходят через 1 – 1,5 месяца после ее окончания.
На пораженном участке кожи образуются пузырьки, заполненные экссудатом. Они лопаются, открывая воспаленный эпидермис ярко-красного цвета. Это служит воротами для патогенной флоры, и при несоблюдении рекомендаций врача присутствует развития бактериальной инфекции. Также отмечают появление ранок, покрытых корками.
Опасным последствием такого лечения базалиомы служит лучевая язва. Под воздействием радиоактивных изотопов нарушается микроциркуляция в кровеносных сосудах, расположенных под кожей. Риск осложнений возрастает пропорционально глубине проникновения патологического процесса и силе облучения. О начале язвенных изменений в коже свидетельствуют такие симптомы:
- сухость и шелушение;
- исчезновение поверхностного рисунка эпидермиса;
- появление сосудистых «звездочек»;
- нарушение пигментации.
Если базалиома расположена возле слизистых оболочек носа или рта, может возникнуть их воспаление – мукозит. Для него характерны сухость эпителия, появление жжения и болезненности при касании. Однако такие последствия встречаются нечасто. При лучевом лечении опухоли в области глаз отмечают рецидивирующий конъюнктивит.
Долгосрочные осложнения лучевой терапии
Со временем кожа, попавшая под воздействие излучения, становится тоньше, под ней заметна сосудистая сетка. Через год – полтора после окончания лечения возможно появление более светлых или, наоборот, темных участков эпидермиса.
Выраженность этих признаков зависит от продолжительности лечения, полученной в итоге терапии дозы облучения, площади воздействия.
Стоит отметить, что лучевая язва, о которой шла речь выше, может также появиться спустя несколько месяцев после окончания курса лечения.
При лечении опухолей, расположенных на коже лица вблизи глаз, может возникнуть катаракта.
Насколько высок риск подобного заболевания неизвестно, так как на сегодняшний день пороговая доза облучения хрусталика не установлена.
Из-за рубцевания тканей после разрушения клеток новообразования ограничивается их подвижность, что оказывает влияние на мимику. Также происходят изменения в работе сальных и потовых желез в области воздействия излучения.
Профилактика осложнений
Основное правило лучевого лечения базалиомы состоит в предварительном обследовании пациента, сборе анамнеза, выявление сопутствующих патологий. Эта информация поможет правильно рассчитать дозу, кратность и продолжительность терапии. В зависимости от размера опухоли при проведении процедуры захватывают 1 – 2 см окружающей здоровой ткани. Это делают для предотвращения рецидива болезни.
Для защиты других расположенных рядом клеток используют свинцовые пластины. В них вырезают отверстие, которое точно повторяет форму базалиомы, прикладывают при каждом сеансе лучевой терапии. Больного предупреждают, что перед началом курса лечения (также и во время него) следует беречь кожу от повреждений. Кроме того, врачи рекомендуют придерживаться таких правил:
- защищаться от прямых солнечных лучей, не посещать солярий, выходить на улицу в одежде с длинным рукавом, лицо закрывать широкополой шляпой, открытые участки кожи мазать специальным кремом;
- нельзя растирать кожу, попавшую под облучение, массировать, ставить банки, прикладывать горчичники, обрабатывать антисептиками и спиртовыми растворами (йодом, зеленкой, перекисью) без назначения доктора;
- гигиенические процедуры следует проводить с осторожностью, чтобы не смыть нанесенные врачом отметки, определяющие область лучевого воздействия;
- запрещено делать компрессы, ставить грелку;
- перед применением ароматизированного мыла или геля для душа, пены для ванн, дезодоранта, крема следует в обязательном порядке проконсультироваться с врачом, средства декоративной косметики (если они разрешены) необходимо смывать за 4 часа до сеанса лучевого лечения базалиомы;
- для профилактики бактериальной инфекции стоит ограничить посещение таких общественных мест, как бассейны или бани.
Доктора подчеркивают, что лучевая терапия – это серьезная нагрузка на организм. Поэтому при появлении любых беспокоящих симптомах необходимо обратиться за консультацией к своему лечащему врачу или медсестре. Также лучше согласовывать с ними изменения в питании, климате. Стоит помнить, что опасность последствий лучевого лечения базалиомы сохраняется всю оставшуюся жизнь.
Лекарственные препараты, применяемые для облегчения побочных эффектов
Для профилактики лучевого дерматита кожу вокруг базалиомы регулярно смазывают вазелином, метациловой эмульсией или обрабатывают ватным тампоном, смоченным смеси Бальзама Шостаковского и растительного масла (готовят ее в соотношении 1:4).
Причем делать это следует с первого сеанса облучения. Если, несмотря на предпринятые меры образовались язвы, необходимо предотвратить бактериальное воспаление.
Для этого на пораженные участки кожи делают примочки с растворами серебра или диоксидина, для скорейшего заживления применяют гели Солкосерил, Актовегин, Ируксол, метилурациловую мазь.
Стоит отметить, что при лучевом лечении базалиом, расположенных на лице, риск рецидивов выше, чем на других участках кожи. По данным онкологических клиник России и зарубежных стран такая вероятность составляет до 30%.
Особую сложность представляет воздействие на опухоли, локализованные на рельефной поверхности, так как облучение поглощается клетками неравномерно. Тяжелые последствия лучевой терапии отмечают почти в 17% случаев.
Поэтому большое значение имеет своевременное обращение в клинику, когда площадь и глубина поражения позволяет провести удаление базалиомы без выраженных осложнений.
Источник: http://kakiebolezni.ru/kozhnyie-zabolevaniya/bazalioma/obluchenie-bazaliomy.html
Базалиома: формы, прогноз, методы лечения
Содержание:
Базалиома (базальноклеточная эпителиома, базальноклеточный рак кожи, базальноклеточная карцинома) — злокачественная опухоль, являющаяся одной из наиболее распространенных опухолей эпителиальной природы и находящаяся на третьем месте (после рака легких и желудка) среди всех заболеваний опухолевой природы. В числе всех эпителиальных немеланомных образований кожи злокачественного характера ее частота составляет от 75 до 96%.
Общая характеристика новообразования
В соответствии с определением Комитета Всемирной организации здравоохранения базалиома — это местно инфильтрирующее (прорастающее) образование, которое формируется из эпидермальных клеток или волосяных фолликулов и характеризуется медленным ростом, очень редким метастазированием и неагрессивными свойствами. Характерным для нее является и частое рецидивирование после удаления. Ее периферические клетки гистологически имеют сходство с клетками базального слоя эпидермиса, благодаря чему она и получила свое название.
Это кожное заболевание возникает преимущественно на открытых участках кожных покровов, максимально подвергающихся воздействию солнечных лучей.
Таковыми являются, в первую очередь, кожа на голове, преимущественно в лобно-височной зоне, и шее. Базалиома кожи лица особенно часто локализуется на носу, в области носогубных складок и на веках.
В среднем у 96% больных она единичная, у 2,6% — множественная (2-7 и более очагов).
Основные факторы риска развития базальноклеточной эпителиомы:
- Хронический и интенсивный характер влияния ультрафиолетового облучения. При этом в отличие от меланомы, значительно большее значение имеет именно хроническое воздействие. Поэтому меланома чаще возникает на защищенных одеждой от солнца участках тела даже через несколько лет после солнечного ожога, а базалиома — на открытых. Этот факт подтверждается различной географической частотой заболевания (в южных климатических зонах оно встречается гораздо чаще, чем в северных) и является ответом на частый вопрос «можно ли загорать?».
- Возрастной фактор. Частота заболеваемости значительно выше у пожилых людей, причем она растет в зависимости от увеличения возраста. Более 90% случаев базальноклеточного рака кожи зарегистрировано среди лиц старше 60 лет.
- Половая принадлежность. Мужчины болеют базалиомой в два раза чаще женщин. Однако этот показатель не очень убедительный, поскольку может быть связан с различным характером трудовой деятельности. В связи с изменением образа жизни и моды в последние десятилетия, наметился рост заболеваемости среди женщин. Некоторые авторы пишут об одинаковой частоте заболеваемости среди обоих полов.
- Склонность к появлению веснушек в детстве и очень светлый и светлый типы кожи (I и II типы). Люди с более темной кожей болеют значительно реже.
- Различные генетические заболевания, связанные с повышенной чувствительностью к ультрафиолетовым лучам.
- Наличие базалиомы у других членов семьи.
- Хронические воспалительные заболевания кожи, ожоги и наличие келоидных рубцов, трофических изменений.
- Постоянное химическое воздействие канцерогенных веществ (нефтепродукты, мышьяковистые соединения, смолы) и частое механическое повреждение одних и тех же участков кожи.
- Влияние рентгеновского и радиоактивного видов излучения, проводимая ранее лучевая терапия.
- Снижение иммунной защиты организма при: заражении ВИЧ, приеме цистостатических препаратов в связи с заболеваниями крови или трансплантацией органа.
Чем опасна базалиома и нужно ли ее удалять?
В процессе длительного роста она постепенно проникает в глубокие слои, разрушая мягкие, хрящевые и костные ткани. Отмечено предрасположение клеток опухоли к распространению по ходу нервных стволов и нервов, по надкостнице и между слоями тканей. Если ее своевременно не удалить, то разрушение тканей приведёт не только к косметическим дефектам.
Базально-клеточная карцинома приводит к разрушению хрящей и костей носа и ушной раковины, к деформации и обезображиванию носа и уха, к постоянно гноящейся ране из-за присоединения вторичной инфекции.
Опухоль способна переходить с крыльев носа на слизистые оболочки носа, полости рта, разрушать кости черепа, в том числе и формирующие глазницу, к расстройству зрения и снижению слуха, повреждению глазного яблока.
Но чем опасна она особенно — это распространением в полость черепа (интракраниально) через естественные полости и отверстия в нем с поражением головного мозга и со смертельным исходом. Кроме того, хотя и крайне редко, но базалиома, все же, метастазирует (описано около 200 случаев).
Клинические признаки и стадии
Учитывая крайне редкое метастазирование базальноклеточного рака, в основу его классификации по стадиям положены площадь распространения и глубина проникновения в подлежащие ткани с их деструкцией (разрушением) без учета вовлечения лимфатических узлов. В зависимости от этого различают 4 стадии развития новообразования, которое может иметь вид опухоли или язвы:
- I ст. — размер не более 2 см, локализацияв пределах собственно дермы без распространения на окружающие ткани.
- II ст. — размеры превышают 2 см, прорастание всех слоев кожи без перехода на подкожный жировой слой.
- III ст. — значительные размеры — 3 см и больше или любых размеров, но с распространением на все подлежащие мягкие ткани (до костной).
- IV ст. — прорастание опухоли в костную ткань и/или в хрящи.
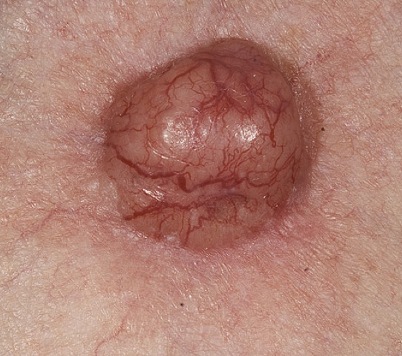
Начальная стадия базалиомы (I и II стадии) представляет собой небольшой бледновато-розовый или телесной окраски бугорок размером от нескольких миллиметров до 1 см и с пологими краями.
Часто он похож на пузырек или жемчужину. Таких бугорков может быть несколько, и они постепенно сливаются, в результате чего образуется бляшка с дольчатой поверхностью.
Нередко на поверхности опухоли формируются сосудистые «звездочки» (телеангиоэктазии).
Впоследствии вокруг нее образуется валик из пузырьков, а затем замкнутый плотный валик (характерный симптом), который хорошо заметен при растяжении кожи, и красноватое «кольцо», представляющее собой постоянный воспалительный процесс.
Из-за распада тканей на вершине бугорка формируется язва или небольшая эрозивная поверхность, которые находятся на уровне поверхности окружающей здоровой кожи и покрыты корочкой телесной окраски. При удалении последней открывается неровное дно эрозии или кратерообразные края язвы, которые вскоре вновь покрываются корочкой.
Язвенная или эрозивная поверхность может подвергаться частичному рубцеванию, но размеры ее постепенно увеличиваются. В местах изъязвления окраска новообразования со временем меняется. Кроме того, при любой форме опухоли на ее поверхности может появиться хаотично распределенная пигментация, которая ни о чем не свидетельствует.
Базалиома медленно увеличивается в размерах, не вызывая никаких болезненных или неприятных ощущений. Однако со временем могут появляться выраженные боли и нарушение чувствительности, связанные со сдавлением тканей и разрушением нервных ветвей и стволов.
Чем значительнее пораженная площадь, тем глубже распространена опухоль. Именно медленный ее рост, в среднем до 0,5 см в 1 год, позволяет в 80% выявить болезнь в течение 1-2 лет от появления первых симптомов.
Своевременная диагностика на ранних стадиях делает прогноз при базалиоме благоприятным.
В 95-98% случаев заболевания удается осуществить радикальное иссечение с достаточно хорошим косметическим результатом и достигнут стойкого излечения.
На поздних стадиях (III и IV) у всех больных, подвергнутых лечению, остаются значительные косметические дефекты, трудно поддающиеся коррекции, и в среднем у половины больных (46-50%) — наблюдается рецидив опухоли после удаления. Главные причины развития «запущенных» стадий:
- преклонный возраст, в котором у многих людей возникает безразличие к своей внешности;
- психические, интеллектуальные и личностные расстройства;
- отсутствие внимания близких родственников;
- проживание в сельской местности в отдалении от медицинских учреждений;
- врачебные диагностические ошибки и отсутствие адекватного лечения.
Основные формы базальноклеточного рака
Солидная базалиома (крупноузелковая, нодулярная)
Форма рака кожи, который растет преимущественно не в глубину тканей, а наружу, имеет вид одиночного узла по типу полусферы размером от миллиметров до 3 см с легко кровоточащей поверхностью. Кожа над образованием светло-розовая или желтоватая с телеангиоэктазиями.
Эта форма составляет 75% всех базально-клеточных эпителиом. Наиболее характерная локализация (в 90%) — верхние зоны лица и шея.
Инфильтрационное распространение в глубину незначительно, благодаря чему удаление базалиомы хирургическим путем эффективно даже при ее размерах в 2 см.
Узелковая или узелково-язвенная форма
Рассматривается как дальнейшее развитие нодулярной формы. В центре опухоли происходит разрушение ткани, в результате которого формируется язва с краями в виде валика и дном, покрытым гнойными некротическими корками.
Наиболее излюбленная локализация данной формы базалиомы — кожа носогубных складок, век и внутренних углов глаз.
Величина язвы может быть от миллиметров до значительных размеров с глубоким прорастанием и повреждением окружающих тканей, что угрожает жизни больного.
Поверхностная базалиома
Составляет около 70% всех первично диагностированных форм этого заболевания. Она начинается с появления пятна розовой окраски диаметром до 4 см с «жемчужными» или восковидными краями, несколько приподнятыми над поверхностью здоровой кожи.
Она характерна локализацией на груди и конечностях (60%), реже — на лице. Очаги нередко бывают множественными. Инфильтративный рост не выражен.
Увеличение происходит преимущественно за счет поверхностного расширения площади опухоли, имеющей доброкачественный характер с длительным (десятки лет) течением.
Плоская базалиома
Встречается в 6% всех случаев и представляет собой образование в виде бляшки телесной окраски. Ее края приподняты в виде валика с перламутровым блеском. Локализация в 95% — кожные покровы головы и шеи.
При этой форме редко бывает кровоточивость и почти никогда не образуются язвы. Характерным является относительно агрессивное течение с распространением глубоко в подкожную жировую клетчатку и мышечную ткань.
Бородавчатая форма
Характерна наружным ростом небольших многочисленных полусферических плотных узелков, которые возвышаются над поверхностью кожи и сходны с цветной капустой. Окраска их более светлая, чем окружающей кожи, сосудистые «звездочки» отсутствуют.
Признаки рецидива заболевания те же, но они отличаются значительно более высокой агрессивностью, более быстрым развитием и нередко появлением опухолей в других областях тела. Рецидивы наиболее вероятны в случаях локализации заболевания на лице.
Диагностика
Она основана на клинических признаках, гистологическом и цитологическом исследовании материала, взятого способом соскоба или мазка с язвенной или эрозивной поверхности или биопсии из зоны опухоли. Высокой информативностью обладает дерматоскопия.
Она является эффективной методикой, особенно в тех случаях, когда необходима дифференциальная диагностика базалиомы и меланомы, поскольку первая может содержать пигмент меланин, а вторая может представлять собой беспигментный вариант.
Для пигментного базальноклеточного рака специфичные дерматоскопические морфологические признаки, отличающие от меланомы — это наличие:
- множественных скоплений серо-голубого цвета (в 55%);
- крупных овоидной формы серо-голубых гнезд (в 27%);
- «спицевых колес» — радиальных коричневатых или серо-коричневых полос (в 17%);
- листовидных зон (в 10%).
В поверхностных формах базалиомы эти структуры определяются в меньше проценте случаев.
Основными признаками беспигментного базальноклеточного рака при дерматоскопии являются равномерные ярко окрашенные белые или/и красные зоны, изъязвления, тонкие телеангиоэктазии, древовидное ветвление коротких и тонких капиллярных ветвей.Также могут содержаться вышеперечисленные структуры темной окраски, но в значительно меньшем количестве, а структуры листовидного характера чаще имеют бежевую или коричневую окраску.
Для меланом наиболее типичным и основным признаком является пигментная «сеточка», которая у базалиом встречается крайне редко и имеет асимметричный характер. Кроме того, для беспигментных и с низкой степенью пигментации меланом характерны сосуды, представляющие собой неровные линии, иголки, красные точки.
Большое значение в диагностике имеет и ультразвуковое исследование, позволяющее точнее определить границы, объем и глубину распространения опухоли, что немаловажно для решения о выборе метода лечения и объема хирургического вмешательства в целях снижения вероятности рецидива.
Методы лечения базалиомы
Выбор лечебной тактики основан на определении локализации, степени распространенности опухолевого процесса, его формы, стадии и морфологической структуры.
- Хирургический метод заключается в иссечении опухоли с соседними тканями на ширину 1-2 см от границ очага поражения. При вовлечении в процесс костей и хрящей их также резецируют. Этот метод больше подходит для опухолей в области туловища или конечностей, в связи со сложностью последующих пластических операций на лице. Противопоказания для хирургического метода — отсутствие возможности радикального удаления базалиомы в случае локализации на носу, ушной раковине, в области глаза, а также старческий возраст, тяжелые сопутствующие заболевания, наличие противопоказаний к наркозу.
- Удаление базалиомы жидким азотом (криодеструкция), представляющая собой разрушение тканей образования охлаждением до 90-150°C аппликационным или контактным методом. При этом замораживание и оттаивание тканей проводят неоднократно в несколько циклов. Метод используется при локализации новообразования диаметром от 20 мм и меньше преимущественно на конечностях. Противопоказания — значительные размеры, глубокая инфильтрация, локализация на лице.
- Лечение базалиомы лучевой терапией — один из наиболее часто применяемых методов как самостоятельно, так и в сочетании с другими видами воздействия. Лучевая терапия используется при начальных стадиях болезни в случае наличия поверхностного очага, диаметр которого составляет не более 5 см, а также при локализации в периорбитальной зоне, на носу или ушной раковине и для лечения пациентов пожилого возраста.
Кроме того, ее используют и у пациентов с запущенными формами, иногда в комбинации с химиотерапевтическими средствами, в паллиативных целях. Однако последние годы лучевая терапия применяется все реже в связи с тем, что излучение само по себе является фактором риска в возникновении базалиом.
- Лазерное удаление базалиомы осуществляется посредством неодимового или углекислотного лазера. Эффективность в среднем составляет около 85,5%
- Фотодинамическая терапия, основанная на воздействии лазерного излучения на опухоль после приема больным специального фотосенсибилизатора, который селективно накапливается в тканях патологического образования. Под влиянием лазера в присутствии сенсибилизатора происходит развитие фотохимической реакции с фотодинамическим повреждением опухолевой ткани в виде ее некроза и апоптоза раковых клеток без повреждения коллагеновых волокон. По мнению многих авторов этот метод наиболее эффективен как при первичном, так и рецидивном кожном раке, и особенно подходит в случаях локализации его на лице.
Лечение базалиомы представляет собой серьезную практическую проблему, в связи со сложностью определения четких ее границ до операции, трудностью достижения границ иссечения, особенно на лице и шее, а также в связи со сложностью восстановления значительного послеоперационного дефекта. Эти факторы несут в себе высокую степень опасности рецидива заболевания с внутричерепным распространением опухоли.
Источник: https://BellaEstetica.ru/dermatologiya/bazalioma.html
Базалиома криодеструкция что это |
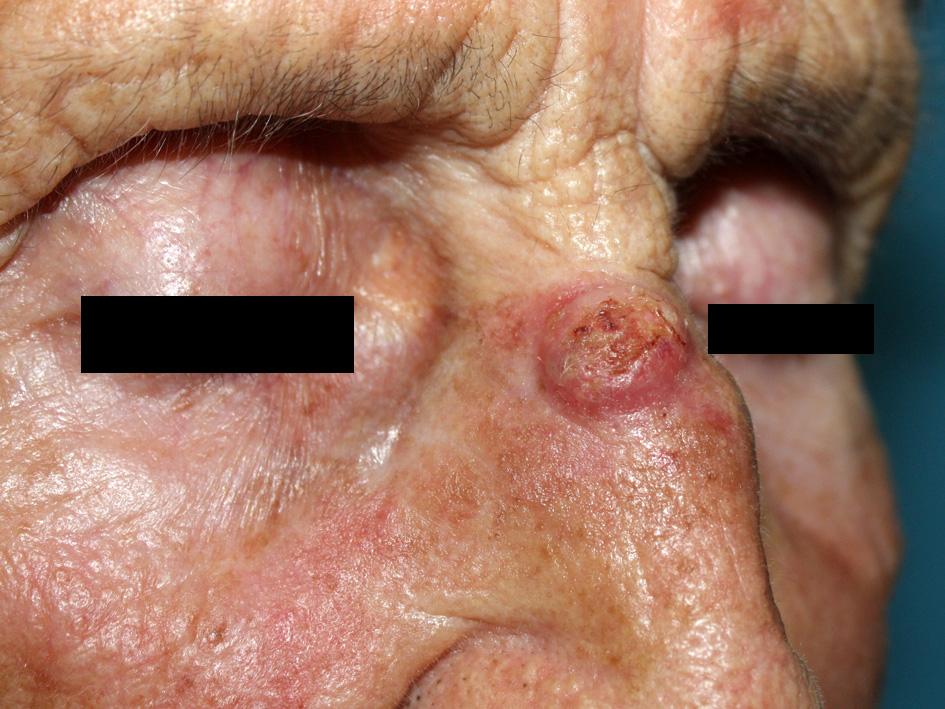
Криодеструкия, как метод, появился в 1890 году. Для лечения базалиомы и плоскоклеточного рака кожи начал использоваться лишь в 1960 году. За прошедшее время криодеструкция базалиомы усовершенствовалась достигла максимума эффективности (всего 7,5% рецидивов), появилась специальная аппаратура и методики.
Ныне криодеструкция базалиомы — это безопасный и эффективный метод лечения.
Криодеструкция базалиомы, ее преимущества
Частота рецидивов при правильном исполнении техники криодеструкии базалиомы не превышает 7,5 %, что ниже, чем у обычного хирургического удаления — 10.1%, и лучевой терапии — 8.7%,
Основные преимущества: 1) криодеструкция базалиомы дает отличные косметические результаты (см.
фото), 2) лечение опухоли на коже любой области тела и любого размера, 3) выполняется амбулаторно, то есть — не надо ложиться в больницу, 4) сразу после того, как криодеструкция базалиомы осуществлена, пациент может отправиться домой или на работу, больничный требуется лишь для редких случаев, 5) кридеструкция базалиомы не требует наркоза, выполняется под местным обезболиванием, 6) возможно выполнение во время беременности, 7) может быть использована у людей в преклонном возрасте и при наличии множества сопутствующих заболеваний (для которых любая операция опасна для жизни), 8) не дает кровопотери.
Криодеструкция базалиомы, показания для применения
Наиболее показана криодструкция базалиомы в случае множественных базалиом, запущенной опухоли крупных размеров, базалиом с прорастанием в кости черепа (для уменьшения объема поражения), в случае пациентов с ослабленным иммунитетом, пациентам, склонным к образованию грубых (келоидных) рубцов, имеющих кардиостимулятор, получающих варфарин и другие антикоагулянты. Следует помнить, что пациентам до 65 лет лучевую терапию делать не стоит из-за разрушения ДНК клеток окружающей кожи и усиления риска образования нового рака кожи (базалиомы и плоскоклеточного) в этой области в течение жизни. Напротив, криодеструкция базалиомы не приводит к разрушению ДНК окружающих клеток, а выделяющиеся вещества усиливают противоопухолевый иммунитет и снижают риск образования новой базалиомы не только в этой области, но и на всей поверхности кожи. Это очень важно, ибо, у 30-40% пролеченных пациентов в течение жизни появятся новые базалиомы в других местах (не рецидив).
Иммунитет против базалиомы после криодеструкции. Основы метода
Криодеструкция базалиомы, как метод, основан на ряде физических и физиологических принципов. Тепло движется от горячих объектов к холодным поэтому, когда прикасаются холодным объектом к теплому (базалиоме), за счет разницы температур холодных объект забирает все тепло себе.
После замерзания и образования кристаллов льда, дальнейшая термическая проводимость увеличивается, процесс ускоряется. Жидкий азот имеет температуру −196°C, разница температур значительная. Жидкий азот является наиболее предпочтительным для криодеструкции базалиомы, так как способен заморозить клетки рака на достаточную глубину.
В то время как глубина замораживания менее важна при доброкачественных опухолях, она имеет решающее значение в лечении базалиомы.
Если ткань замораживали слишком медленно — в первую очередь образуются внеклеточные кристаллы льда, быстрое охлаждение приводит к образованию внутриклеточного льда, который наиболее разрушителен при криодеструкции базалиомы и плоскоклеточного рака. Максимальный эффект развивается при быстрой заморозке и медленном оттаивании.
Во время оттаивания множество кристалликов льда закупоривают сосуды, клетки опухоли не успевают получить нужное количество кислорода с кровью, и погибают.
Примечательно, что клетки базалиомы и плоскоклеточного рака при криодеструкции гораздо хуже переносят закупорку сосудов льдом, чем клетки здоровой кожи, этим достигается избирательность действия. Криодеструкция базалиомы ведет к выделению множества веществ, вызывающих воспаление, усиливающих иммунитет против клеток базалиомы.
Ведь организму теперь самостоятельно придется избавляться от оттаявшей опухоли, пускай даже и мертвой, отсюда и появление иммунитета против базалиомы, на подобном действии основан эффект множества вакцин.
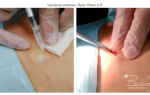
Криодеструкция базалиомы, описание процедуры
Во время, или перед тем, как криодеструкция базалиомы будет осуществлена, берется кусочек ткани на биопсию с последующим подтверждением под микроскопом. Зачастую это нужно просто для юридического обоснования диагноза.
В целом, криодеструкция базалиомы — малоболезненная процедура. Для уменьшения неприятных ощущений возможно применение местных анестетиков (2% лидокаин и др.) перед процедурой и/или обезболивающую таблетку (100 мг кетонал и др.) за час до криодеструкиции.
Приемлемы варианты криодеструкции базалиомы при помощи спрея и металлического аппликатора. Применение спрея осложнено способностью жидкого азота растекаться. Наибольшую глубину и точность криодеструкции обеспечивает применение металлического аппликатора, охлажденного жидким азотом.
Заморозка с помощью тампона с жидким азотом, либо таких средств, как Вартнер Крио или Криофарма, приемлема для доброкачественных папиллом, кератом, но никак не подходит для лечения базалиомы или плоскоклеточного рака кожи.
Связано это с тем, что такими методами кожа замораживается на глубину лишь в 2-3 мм, что недостаточно для полного уничтожения клеток базалиомы.
Категорию пациентов — экстремалов, решивших пролечить себя средством Криофарма или Вартнер Крио (такие были, и еще будут) хочу предупредить, что если криодеструкция базалиомы неполная, опухоль может сверху покрыться рубцом, а в глубине могут сохраниться остатки.
Чем это чревато — можно посмотреть на фотографиях с других страниц этого сайта. За одну криодеструкцию базалиомы продолжительностью до 30 минут достигается полное излечение от опухоли. Это выгодно отличает метод криодеструкции от облучения продолжительностью около 1 месяца.
Криодеструкция базалиомы
Базалиома – один из видов злокачественных кожных опухолей, которые развиваются из эпидермиса. Название получено по причине схожести опухолевых клеток с клеточной структурой базального кожного слоя.
У заболевания имеются все признаки злокачественного образования: она способна прорастать в соседние ткани, разрушая их, после верного лечения возможно появление рецидивов. Криодеструкция базалиомы как метод лечения начал применяться в 1960 г.
Отличие от других видов опухолей у базалиомы заключается в практически полном отсутствии метастазов. Вылечить можно хирургическим путем, криодеструкцией, с помощью лучевой терапии и лазера. Вид лечения подбирается индивидуально, зависит от степени развития заболевания, его характеристик.
Преимущества криодеструкции
Метод криодеструкции получил большое распространение. Лечат им эпитальные кожные новообразования. Имеется 2 вида проведения криотерапии:
Аэрозольная – воздействие осуществляется на глубине меньше 10 мм. Использоваться может только для удаления кожных новообразований с поверхности. Аппликационная – проникновение здесь глубокое, ткани захватывается, по сравнению с первым способом, больше.
Клетки опухоли гибнут из-за образования ледяных кристаллов, которые приводят к некрозу тканей. Наиболее эффективно метод работает при скорой заморозке и плавном отогревании обрабатываемых тканей. При быстрых заморозках ткани тела повреждаются сильней, чем при заморозках медленных.
Используется для охлаждения жидкий азот. Это вещество единственное, способное обеспечить глубокое разрушение ненужной ткани. Воздействие проходит с помощью разных по размеру зондов, используются ватные тампоны. Метод с применением аэрозоли всего этого не требует, здесь разбрызгивание проходит через специальные термосы, наконечники.
Преимущества метода заключаются в следующем:
- возможность разрушения опухолей; безболезненность процедуры; мгновенная активизация защиты организма на месте поврежденной ткани; исключение развития опухолевых клеток; удовлетворительный внешний вид обрабатываемого места; возможность лечения как доброкачественных, так и злокачественных опухолей.
По времени процедура может длиться до 5 минут, если требуется удалить язвенные или кистные опухоли, при которых были поражены подлежащие ткани. Новообразования на поверхности кожи минимального размера лечатся приблизительно за 30 секунд.
Показания и противопоказания
Показания к применению данного метода лечения при базалиоме следующие:
Наличие множественных базалиом. Наличие большой, запущенной опухоли. При выявлении прорастания базалиомы в клетки черепа. Использование метода целесообразно для уменьшения размера пораженных тканей. Если у пациента сильно ослаблен иммунитет. При склонности к образованию келоидных рубцов. Если пациент пользуется кардиостимулятором.
При использовании варфанита и прочих антикоагулянтов. Возрастные ограничения. После наступления 65 лет у людей во время лучевой терапии сильней разрушается ДНК клеток, которые находятся вокруг базалиомы. Потому увеличен риск появления нового злокачественного образования через некоторое время.
Разрушений в случае использования метода криодеструкции не возникает.
Вещества, которые выделились, понижают риск образования новых нежелательных клеток. Этот момент очень важен, так как у 40% пациентов через некоторое время возникают новые образования в других местах на теле.
Метод достаточно эффективен, но его применение в некоторых случаях ограничивается. Причины ограничения в применении следующие:
При наличии острых заболеваний, характеризующихся наличием воспалительного процесса во внутренних органах человека. При патологиях в развитии тканей. Наличие эндометриоза, миом. При наличии острых инфекционных болезней. При соматических заболеваниях, которые находятся на стадии декомпенсации.
Период заживления раны после применения метода может длиться до 3 недель, что заставляет некоторых отказаться от проведения по причине длительности восстановительного периода. Еще одним недостатком является невозможность проведения операции на больших новообразованиях, в труднодоступных местах.
Предварительных анализов для криодеструкции базалиомы практически никаких не требуется. Обязательна предварительная консультация у дерматолога, обследование места проведения операции. При необходимости проводится биопсия операционной области, зачастую, чтобы подтвердить диагноз.
Проведение процедуры
Криодеструкция базалиомы не является болезненной. Неприятные ощущения, если требуется, можно убрать путем применения местных анестезирующих средств. Принимается обезболивающая таблетка, раствор лидокаина и другого средства.
Выполняться может с помощью спрея и аппликатора из металла. Сложность выполнения в том, что жидкий азот способен растекаться с большой скоростью.
Глубина и точность операции обеспечивается охлаждением металлического стержня с помощью жидкого азота.
Для лечения базалиомы не используются средства охлаждения, которые применяются для доброкачественных папиллом или кератом. Там часто применяют тампоны, смоченные в жидком азоте либо средства заморозки типа «Вартнетр Крио». Причина неиспользования в способности средств заморозить кожу на глубину не более, чем на 3 мм. Этого не хватит, чтобы удалить клетки базалиомы.
Процесс лечения у всех одинаков. Кожа должна покраснеть после воздействия веществом. Это свидетельство эффективности процедуры. Через некоторое время появляется небольшой пузырь, который не следует пробивать, оказывать какое-либо воздействие. После криодеструкции покраснение – нормальное явление.
Не следует лечить базалиому средствами типа «Криофарма» или «Вартнер Крио», потому что сверху опухоль покрывается рубцом, который свидетельствует о замораживании, вылечивании, но внутри остаются живые ткани базалиомы. Они в дальнейшем развиваются и опухоль появляется снова.
Возможные последствия
После проведения процедуры у больного остаются неприятные ощущения. Самый большой дискомфорт, из практики, вызывается при криодеструкции базалиомы на ушах, пальцах и висках.
Если прижигание происходит на лбу или в волосах, может случаться головная боль, выпадение волос. Наиболее распространенная проблема после данного лечения – сильная пигментация в обрабатываемой области.
Нервные окончания зачастую остаются целыми, но чувствительность их понижается примерно на год.
В случае отсутствия воспалительного процесса после проведения заморозки, мази использовать не нужно. Срезать кожу с появившегося пузырька на месте проведения процедуры не следует. Заживление в таком случае будет проходить медленней, будут появляться трещины.
Иногда пузырь вообще не появляется, в основном, если воздействие было коротким, а азот проморозил только верхний слой кожи. Если от образования не получилось избавиться с первого раза, процедура выполняется через некоторое время второй раз. В большинстве случаев криодеструкция базалиомы со второго раза вылечивается полностью.
Источники:
Http://skinoncology. ru/skin-basalioma/basalioma-treatment/basalioma-cryosurgery
Http://orake. info/kriodestrukciya-bazaliomy
Источник: http://imedic.club/bazalioma-kriodestrukciya-chto-eto/
Базалиома
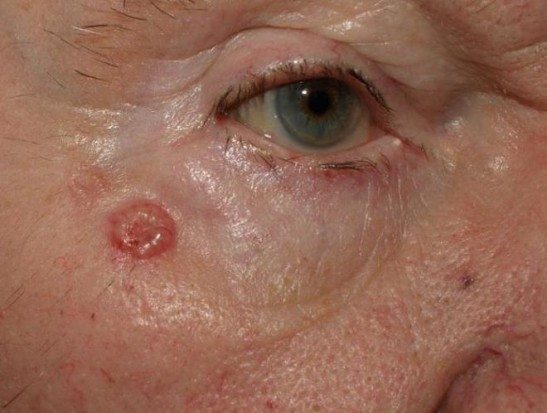
Базалиома (базально-клеточный рак) — злокачественная опухоль кожи, развивающаяся из клеток эпидермиса. Она получила свое название из-за сходства клеток опухоли с клетками базального слоя кожи.
Базалиома обладает основными признаками злокачественного новообразования: прорастает в соседние ткани и разрушает их, рецидивирует даже после правильного выполненного лечения.
Но в отличие от других злокачественных опухолей базалиома практически не дает метастазов.
В отношении базалиомы возможно хирургическое лечение, криодеструкция, лазерное удаление и лучевая терапия. Лечебная тактика подбирается в индивидуальном порядке в зависимости от характеристик базалиомы.
Базалиома (базально-клеточный рак) — злокачественная опухоль кожи, развивающаяся из клеток эпидермиса. Она получила свое название из-за сходства клеток опухоли с клетками базального слоя кожи.
Базалиома обладает основными признаками злокачественного новообразования: прорастает в соседние ткани и разрушает их, рецидивирует даже после правильного выполненного лечения.
Но в отличие от других злокачественных опухолей базалиома практически не дает метастазов.
Причины возникновения базалиомы
Базалиома встречается в основном у людей старше 40 лет. К факторам, способствующим ее развитию, относят частое и длительное пребывание под прямыми солнечными лучами. Поэтому жители южных стран и люди, работающие на солнце, более подвержены заболеванию базалиомой. Люди, имеющие светлую кожу, болеют чаще, чем темнокожие.
Контакт с токсическими веществами и канцерогенами (нефтепродукты, мышьяк и др.), постоянное травмирование определенного участка кожи, рубцы, ожоги, ионизирующее излучение также являются факторами, повышающими риск возникновения базалиомы.
К факторам риска относится снижение иммунитета на фоне терапии иммунодепрессантами или длительно протекающего заболевания.
Возникновение базалиомы у ребенка или подростка маловероятно. Однако встречается врожденная форма базалиомы — синдром Горлина–Гольца (необазоцеллюлярный синдром), сочетающий в себе плоскую поверхностную форму опухоли, кисты нижнечелюстной кости, пороки развития ребер и другие аномалии.
Классификация базалиомы
Выделяют следующие клинические формы базалиомы:
- узелково-язвенная;
- прободающая;
- бородавчатая (папиллярная, экзофитная);
- нодулярная (крупноузелковая);
- пигментная;
- склеродермиформная;
- рубцово- атрофическая;
- плоская поверхностная базалиома (педжетоидная эпителиома);
- опухоль Шпиглера (“тюрбанная” опухоль, цилиндрома)
Чаще всего базалиома располагается на лице или шее. Развитие опухоли начинается с возникновения на коже небольшого узелка бледно-розового, красноватого или телесного цвета. В начале заболевания узелок может напоминать обычный прыщик. Он медленно растет, не вызывая никаких болезненных ощущений.
В его центре появляется сероватая корочка. После ее удаления на коже остается небольшое углубление, которое вскоре опять покрывается корочкой. Характерным для базалиомы является наличие вокруг опухоли плотного валика, хорошо заметного при растягивании кожи.
Мелкие зернистые образования, из которых состоит валик, похожи на жемчужины.
Дальнейший рост базалиомы в ряде случаев приводит к образованию новых узелков, которые со временем начинают сливаться друг с другом. Расширение поверхностных сосудов приводит к появлению в области опухоли “сосудистых звездочек”.
В центре опухоли может происходить изъязвление с постепенным увеличением размера язвы и ее частичным рубцеванием.
Увеличиваясь в размерах, базалиома может прорастать в окружающие ткани, в том числе хрящи и кости, вызывая при этом выраженный болевой синдром.
Узелково-язвенная базалиома характеризуется появлением выступающего над кожей уплотнения, имеющего округлую форму и похожего на узелок.
Со временем уплотнение увеличивается и изъязвляется, его очертания приобретают неправильную форму. Вокруг узелка образуется характерный «жемчужный» пояс.
В большинстве случаев узелково-язвенная базалиома располагается на веке, в области носогубной складки или во внутреннем углу глаза.
Прободающая форма базалиомы возникает в основном в тех местах, где кожа постоянно травмируется. От узелково-язвенной формы опухоли ее отличает быстрый рост и выраженное разрушение окружающих тканей.
Бородавчатая (папиллярная, экзофитная) базалиома своим внешним видом напоминает цветную капусту. Она представляет собой плотные узлы полушаровидной формы, разрастающиеся на поверхности кожи.
Особенностью бородавчатой формы базалиомы является отсутствие деструкции и прорастания в окружающие здоровые ткани.
Нодулярная (крупноузелковая) базалиома — это одиночный выступающий над кожей узел, на поверхности которого видны «сосудистые звездочки». Узел растет не в глубь тканей, как узелково-язвенная базалиома, а наружу. Пигментная форма базалиомы имеет характерный внешний вид — узелок с окружающим его «жемчужным» валиком.
Но темная пигментация центра или краев опухоли делает ее похожей на меланому. Склеродермиформная базалиома отличается тем, что характерный узелок бледной окраски по мере увеличения превращается в плоскую и плотную бляшку, края которой имеют четкий контур.
Поверхность бляшки шероховатая и со временем она может изъязвляться.
Рубцово-атрофическая форма базалиомы также начинается с образования узелка. По мере роста опухоли в ее центре происходит деструкция с образованием язвы. Постепенно язва увеличивается и подходит к краю опухоли, при этом в центре язвы происходит рубцевание. Опухоль приобретает специфический вид с рубцом в центре и изъязвленным краем, в области которого продолжается опухолевый рост.
Плоская поверхностная базалиома (педжетоидная эпителиома) представляет собой множественные новообразования величиной до 4см, которые не прорастают в глубь кожи и не возвышаются над ее поверхностью.
Образования имеют различную окраску от бледно-розоватого до красного цвета и приподнятые «жемчужные» края. Такая базалиома развивается в течении нескольких десятилетий и имеет доброкачественное течение.
Опухоль Шпиглера (“тюрбанная” опухоль, цилиндрома) — это множественная опухоль, состоящая из покрытых телеангиоэктазиями розово-фиолетовых узлов размером от 1 до 10 см. Базалиома Шпиглера локализуется на волосистой части головы, имеет длительное доброкачественное течение.
Хотя базалиома является одним из видов рака кожи, она отличается относительно доброкачественным течением, поскольку не дает метастазов. Основные осложнения базалиомы связаны с тем, что она может распространяться на окружающие ткани, вызывая их разрушение. Тяжелые осложнения вплоть до летального исхода возникают, когда процесс затрагивает кости, уши, глаза, оболочки головного мозга и т. п.
Диагностика базалиомы
Диагностика проводится путем цитологического и гистологического исследования соскоба или мазка-отпечатка, взятых с поверхности опухоли. В ходе исследования под микроскопом обнаруживают тяжи или гнездовидные скопления клеток округлой, веретенообразной или овальной формы. По краю клетки окружены тонким ободоком цитоплазмы.
Однако гистологическая картина базалиомы бывает также разнообразна, как и ее клинические формы. Поэтому немаловажную роль имеет ее клиническая и цитологическая дифференциальная диагностика с другими кожными заболеваниями.
Плоскую поверхностную базалиому дифференцируют от красной волчанки, красного плоского лишая, себорейного кератоза и болезни Боуэна. Склеродермиформную базалиому дифференцируют от склеродермии и псориаза, пигментную форму — от меланомы.
При необходимости проводят дополнительные лабораторные исследования, направленные на исключение схожих с базалиомой заболеваний.
Лечение базалиомы
Способ лечения базалиомы подбирается индивидуально в зависимости от размеров опухоли, ее расположения, клинической формы и морфологического вида, степени прорастания в соседние ткани. Имеет значение первичное это возникновение опухоли или рецидив. Учитываются результаты проводившегося ранее лечения, возраст и сопутствующие заболевания пациента.
Хирургическое удаление базалиомы является эффективным и наиболее распространенным способом ее лечения. Операция проводится при ограниченных опухолях, расположенных в относительно безопасных для хирургического вмешательства местах.
Резистентность базалиомы к лучевой терапии или ее рецидивирование также является показанием для хирургического удаления. При склеродермиформной базалиоме или рецидивах опухоли иссечение проводят с применением хирургического микроскопа.
Криодеструкция базалиомы жидким азотом — быстрая и безболезненная процедура, однако она эффективна только в случаях поверхностного расположения опухоли и не исключает возникновение рецидива.
Лучевая терапия базалиомы при небольшом размере процесса I-II стадии проводится путем близкофокусной рентгенотерапии пораженного участка. В случае обширного поражения последняя комбинируется с дистанционной гамма-терапией.
В сложных случаях (частые рецидивы, большой размер опухоли или ее глубокое прорастание) рентгенотерапия может сочетаться с хирургическим лечением.
Лазерное удаление базалиомы хорошо подходит пожилым людям, у которых хирургическое лечение может вызвать осложнения. Оно применяется также в случае локализации базалиомы на лице, поскольку дает хороший косметический эффект. Местная химиотерапия базалиомы проводится путем нанесения аппликаций из цитостатиков (фторурацил, метатрексат и др.) на пораженные участки кожи.
Прогноз базалиомы
В целом, благодаря отсутствию метастазирования, прогноз заболевания благоприятный. Но в запущенных стадиях и при отсутствии адекватного лечения прогноз базалиомы может быть очень серьезным.
Большое значение для выздоровления имеет раннее лечение базалиомы. Из-за наклонности базалиомы к частому рецидивированию, опухоль более 20 мм уже считается запущенной.
Если лечение проведено пока опухоль не достигла таких размеров и не начала прорастать подкожную клетчатку, то в 95-98% наблюдается стойкое излечение.
При распространении базалиомы на подлежащие ткани после лечения остаются значительные косметические дефекты.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_dermatologia/basalioma