Медуллярный рак щитовидной железы: основные симптомы, причины возникновения, лечение, прогноз после операции

Медуллярный рак щитовидной железы — это редко встречающаяся разновидность рака. Чаще всего он развивается у женщин после 50 лет. Этот тип рака протекает незаметно, дает следующие симптомы: охриплость голоса, трудности при глотании, увеличение лимфатических узлов на шее.
Появляется болезненность в шее и самой щитовидной железы на ощупь. Лечение медуллярной карциномы заключается в удалении щитовидной железы. Прогноз зависит от возраста и типа опухоли.
Заболеваемость
Медуллярный рак щитовидной железы (МРЩЖ) является редкой формой опухоли щитовидной железы, который формируется из клеток особого рода. Они называются клетками C и представляют собой всего лишь 1/1000 массы всей щитовидной железы.
Несмотря на то что их мало, они отвечают за основную часть производства гормона.
Кроме того, ими могут выделяться и другие вещества, например, сосудоактивный кишечный пептид, адренокортикотропный гормон, канцероэмбриональный антиген, серотонин, простагландины и многое другое.
Эти вещества являются частью очень сложной нейроэндокринной системы, все функции которой еще не полностью изучены. При данном заболевании может наступить чрезмерное выделение каждого из перечисленных веществ.
Выделяется два типа МРЩЖ:
- Спорадический, то есть возникающий без различимых причин (70-80% случаев).
- Как следствие мутации в гене ret, которая может привести к возникновению изолированного (когда других опухолевых заболеваний не отмечается) или множественной эндокринной неоплазии типа 2, так называемой men 2a или men 2b (захват других желез, например, надпочечников, паращитовидных желез).
Медуллярная карцинома – это болезнь с высокой степенью злокачественности, которая составляет около 25% всех случаев. Его развитие может быть обусловлено генетически (синдром MEN2A – в результате эмбриональной мутации прото-онкогенов в части гена RET, а MEN2B – связан с мутацией гена RET918).
Причины
Заболевание встречается крайне редко – оно составляет около 1% всех злокачественных опухолей. Частота возникновения МРЩЖ варьируется географически.
Россия относится к региону, в котором уровень заболеваемости относительно низкий. Данная опухоль может возникнуть в любом возрасте, но наиболее часто диагностируется у людей старше 40 лет.
Генетические факторы
Генетическая предрасположенность играет важную роль в развитии рака щитовидной железы. Если в роду кто-то перенес медуллярный (в том числе фолликулярный и папиллярный) вид онкологического заболевания, риск его развития повышается примерно в 4 раза.
Примерно 25% случаев заболеваемости МРЩЖ — это наследственные опухоли.
Ионизирующее излучение
Лучевая терапия области шеи в детском возрасте (чаще всего из-за лимфомы) спустя 10-20 лет значительно увеличивает риск развития одного из видов рака щитовидной железы.
Запас йода в рационе
Было отмечено, что фолликулярный рак щитовидной железы чаще встречается в областях с дефицитом йода, в то время как в районах с хорошим обеспечением йодом преобладает медуллярно-папиллярный вид.
Женский пол болеет чаще
Для женщин существует больший риск развития рака щитовидной железы (касается всех видов), по крайней мере, в 3-4 раза чаще по сравнению с мужчинами.
Симптомы
МРЩЖ развивается, как правило, скрыто и первый симптом, с которым больные обращаются к врачу — это ощутимая, но безболезненная, одиночная опухоль на шее.
Конечно, она может быть проявлением другого заболевания (например, более частых разновидностей рака щитовидной железы или увеличенным лимфатическим узлом и даже изменением воспалительного заболевания). В любом случае при появлении такого симптома следует немедленно обратиться к врачу.
Другими симптомами, увеличивающими вероятность диагностики МРЩЖ, являются:
- болезненность щитовидной железы на ощупь;
- трудности при глотании;
- охриплость;
- диарея (вызванная избытком кальцитонина);
- синдром Кушинга (симптомы избытка гормонов коры надпочечников – тонкие конечности при абдоминальном ожирении, горб буйвола на шее, растяжки);
- увеличение шейных лимфатических узлов (признак, указывающий на возможность метастазов).
Медуллярная карцинома может давать метастазы, в основном, в печени, легких и костях. Реже затрагиваются надпочечники и гипофиз.
Диагностика
Наиболее важным исследованием в диагностике медуллярного рака щитовидной железы служит обозначение концентрации кальцитонина в крови.
Измерение может быть сделано напрямую (в любой момент) и после приема препарата, который увеличивает секрецию кальцитонина.
Этот гормон назначают также после оперативного лечения (чтобы убедиться в том, что были удалены все клетки секреторного кальцитонина), а также при подозрении на повторную малигнизацию.
Концентрация кальцитонина в нормальных условиях должна быть меньше 10 пг/мл. Что важно, она, как правило, повышена у людей с большой ощутимой опухолью. Но показатель не должен превышать границы нормы, особенно если изменение небольшое. Из-за этого рекомендуется выполнение теста, стимулирующего секрецию кальцитонина (так называемая провокационная проба).
Провокационный тест заключается в быстром внутривенном введении одного из трех веществ:
- Пентагастрин (наиболее часто используемый препарат, после приема могут возникать побочные эффекты – боли в грудной клетке, приливы, тошнота, рвота, боли в животе);
- 10% раствор кальция;
- Омепразол.
После 2-5 минут после приема одного из перечисленных препаратов определяется результат. Врач интерпретирует его следующим образом – если наблюдается двух или трехкратное превышение концентрации кальцитонина по отношению к выходному, результат попытки определяется как отрицательный.
Визуальное исследование
Важным исследованием является УЗИ шеи. Обследование выполняется опытным врачом, который осуществляет поиск подозрительных изменений и проводит оценку лимфатических узлов. Когда клинические признаки показывают большой срок заболевания (например, очень высокая концентрация кальцитонина, опухоль сильно увеличена), целесообразно дополнить диагностику томографией или МРТ грудной клетки.
Подозрение на метастазы требует выполнения сцинтиграфического исследования щитовидной железы с применением одного из трех доступных радиоизотопов.
Окончательное подтверждение заболевания достигается при гистопатологическом исследовании материала, полученного путем проведения биопсии изменения. Этот метод в 50% случаев не подтверждает диагноз. Врач должен наблюдать полную клиническую картину (увеличение концентрации кальцитонина, увеличение лимфатических узлов и другие существенные признаки).
Перед выполнением операции следует дополнительно определить концентрацию катехоламинов или метанефринов в моче (при суточном сборе) – это позволит исключить возможное сосуществование опухоли и феохромоцитомы надпочечников.
В настоящее время, в эпоху все большего доступа к современным методам визуализации в ядерной медицине, для точной диагностики возможно проведение позитронно-эмиссионной томографии.
Лечение
В последние годы наблюдается большой прогресс в методиках лечения медуллярного рака щитовидной железы, однако основным способом по-прежнему остается хирургическая операция – удаление щитовидной железы и лимфатических узлов шеи.
В зависимости от тяжести заболевания и риска заражения раком лимфатических узлов нередко принимается решение по увеличению объема операции. В случае большого риска рецидива заболевания, врач может дополнительно назначить облучение выбранных областей шеи.
В случаях более сложных форм заболевания может быть проведено удаление лимфатических узлов по обе стороны шеи. Рецидивы местные и единичные отдаленные метастазы медуллярного рака также лечат хирургическим путем. После операции по удалению щитовидной железы больные должны получать L-тироксин в замещающих дозах, то есть обеспечивающих поддержание ТТГ на уровне нормы для здоровых людей.
Когда при МРЩЖ нет возможности провести операцию или заболевание слишком сложное (например, возникновение метастазов в других органах) возможно применение современных целевых препаратов – моноклональных антител под названием Caprelsa или Cometriq.
Изотопная терапия рассматривается при раке щитовидной железы как паллиативное лечение. В таком случае используется изотоп йода 131 на носителе мета-йод-гуанидин бензил (131I-mIBG). Однако использовать этот метод лечения имеет право только 30-40% больных, то есть те, у которых показано накопление маркера. Положительная реакция на лечение достигается примерно у половины этих людей.
Лучевая терапия и химиотерапия применяются только в качестве вспомогательной терапии, применяемой главным образом на поздних стадиях болезни и только в некоторых случаях.
Облучение иногда назначают пациентам, у которых после операции по удалению метастазов в лимфатические узлы концентрация кальцитонина не нормализуется, и в то же время у них не определяется наличие отдаленных метастазов (облучение проводится в области шеи и средостения).
Химиотерапия может быть рассмотрена после других неудачных методов лечения, но ее эффективность, как правило, небольшая (реакция на клиническое лечение составляет меньше 20%).
Больным, у которых возникло объединение опухолевых процессов и развитых метастазов в печени, приводящее к тяжелой диарее и сильным болям в животе, иногда проводится эмболизация печеночной артерии, цель которой — уменьшение массы опухоли.
Для уменьшения симптомов, таких как диарея, покраснения, снижение массы тела, боли в костях, вызываемых производством гормона в опухолях, применяют аналоги соматостатина. Эффективность этих аналогов лучше всего описана в случаях лечения диареи, сопровождающих сводный вид RRT.
В настоящее время большие надежды в лечении медуллярного рака щитовидной железы положено на применение ингибиторов тирозинкиназы — они противоречат возможностям фармакологической терапии. Ингибиторы тирозинкиназы работают таким образом, что блокируют активность ферментов (Tyrosine Kinases) в определенных рецепторах (например, VEGF, MET и RET) на поверхности клеток (включая раковые клетки).
Они активируют несколько процессов, включая деление клеток и рост новых кровеносных сосудов. Путем блокирования этих рецепторов в раковых клетках препарат снижает их рост и распространение.
Прогноз
Прогноз МРЩЖ будет зависеть от типа и степени его стадии на момент постановки диагноза и применения соответствующего лечения.
При правильно подобранной терапии прогнозы очень хорошие. 10-летнее продление жизни с медуллярно-папиллярным раком составляет более 90%, при фолликулярном раке 85-90%. В случае пациентов с раком не высокой степени тяжести (небольшие изменения) возможно полное излечение.
При отсутствии надлежащего лечения, заболевание характеризуется агрессивным протеканием и весьма неблагоприятным прогнозом. МРЩЖ прогрессирует с большой скоростью, и заканчивается летальным исходом, как правило, в течение нескольких лет с момента постановки диагноза.
После лечения
Все больные раком щитовидной железы любого вида после хирургической операции и лечения должны находиться под постоянным наблюдением врача и проходить регулярные обследования.
Оценить эффективность лечения рекомендуется в первые 6-12 месяцев после лечения радиоактивным йодом.
В этом случае выполняется ультразвуковое исследование щитовидной железы, определяется концентрация тиреоглобулина и проводится сцинтиграфия всего тела в условиях стимуляции ТТГ (с помощью альфа тиреотропина или прекращения приема левотироксина).
Если результаты исследования дали хороший результат, в последующие проверки (каждые 6 месяцев) будет входить ультразвуковое исследование (УЗИ) щитовидной железы, определение концентрации ТТГ и тиреоглобулина, а через 5 лет — раз в год.
У больных МРЩЖ для оценки эффективности лечения и мониторинга ремиссии заболевания после операции исследуется также концентрация кальцитонина.
Для каждого больного медуллярной карциномой проводятся генетические исследования, направленные на поиск мутации генов, характерных для наследственных видов медуллярного рака. В случае подтверждения, генетические исследования в этом направлении выполняются у членов семьи больного.
Источник: https://onkologia.ru/onkologiya/onkoendokrinologiya/vse-o-medullyarnom-rake-shhitovidnoy-zhelezyi/
Сколько живут после операции при раке щитовидной железы?
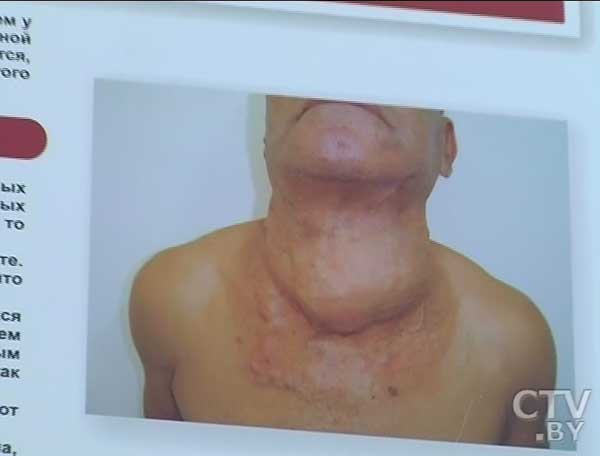
Какие прогнозы дает рак щитовидной железы, сколько живут после операции больные с таким диагнозом? Пациенты, перенесшие онкологические заболевания, имеют разные шансы на дальнейшую жизнь. Зависит такой прогноз от типа опухоли, стадии ее обнаружения, места расположения, темпов роста новообразования и т.д.
Злокачественные новообразования в щитовидной железе относятся к наиболее излечимым видам рака, при своевременной диагностике выживаемость больных составляет почти 100%.
Как зависит продолжительность жизни пациента от вида опухоли?
Рак щитовидной железы – это злокачественная опухоль, которая развивается в железе из ее клеток. Встречается он нечасто, по сравнению с другими онкологическими заболеваниями, примерно в 1% случаев.
У людей, имеющих эндокринные патологии или страдающих заболеваниями щитовидной железы, риск заболеть раком щитовидной железы значительно выше. Женщины подвержены этому заболеванию чаще мужчин.
Эндокринная онкология поражает людей в любом возрасте, но зачастую ее диагностируют после 40 лет.
Какие существуют виды рака щитовидной железы и сколько живут пациенты после операции? В медицине различают несколько гистологических форм злокачественных новообразований в щитовидной железе. Примерно 75% случаев опухолей приходится на папиллярный рак (папиллярную карциному).
Этот вид заболевания редко вызывает образование метастазов в других органах, легко поддается лечению и имеет хороший прогноз выживаемости. Шанс полностью излечиться от него есть у 85% пациентов.
Статистика говорит, что продолжительность жизни пациентов, которые перенесли операцию по удалению папиллярной карциномы, составляет:
- 5-10 лет – 97%;
- свыше 10 лет – 90%;
- свыше 15 лет – 75%.
Фолликулярный рак (карцинома) – более агрессивная форма, чем предыдущая. Возникает примерно в 20% случаев. Характеризуется тем, что тяжелее поддается лечению, более активно дает метастазы. Выживаемость при этом виде опухоли составляет около 90%.
Медуллярный рак – диагностируется в 5-8% случаев. Особенность этой формы рака – быстрое течение заболевания, приводящее к нарушениям функций глотания и дыхания. Однако при ранней диагностике можно побороть и эту форму заболевания, выживаемость после операции составляет примерно 80%.
Анапластический рак щитовидной железы – это редко встречающаяся форма опухоли. Новообразование быстро растет и нарушает дыхательные функции. Имеет самый неблагоприятный прогноз для жизни, менее 5% выживших пациентов.
Очень редко встречаются недифференцированные карциномы и лимфомы, приводящие к смерти пациента в течение нескольких месяцев.
Какие факторы влияют на продолжительность жизни после операции?
Одним из факторов, влияющих на продолжительность жизни после операции по удалению карциномы, является послеоперационное наблюдение. После завершения противораковой терапии пациент должен периодически проходить осмотры у онколога. Больному необходимо делать анализы крови, сканирование шейной области и другие исследования, позволяющие врачу вовремя выявить возможный рецидив опухоли.
Источник: https://pro-rak.ru/organy/shitovidka/skolko-zhivut-posle-operatsii-bolnye-rakom-shhitovidki.html
Какой прогноз при медуллярном раке щитовидной железы?
Медуллярная форма рака отличается тем, что в соединительной ткани новообразования содержится гораздо меньшее количество клеток, чем в самой опухоли. Медуллярный рак агрессивен, быстро метастазирует, длительное время может никак не проявляться.
Причины медуллярного рака
Стоит отметить, что основной процент заболеваемости МРЩЖ приходится на возраст 40–50 лет. Эта форма рака не имеет полового предпочтения, поэтому с одинаковой интенсивностью поражает женщин и мужчин. К счастью, поражение детей практически не встречается.
До 50 лет прогнозы лечения медуллярного рака имеют благоприятный характер, а вот у людей в старшем возрасте эта форма рака протекает агрессивно и быстро метастазирует.
В медицине выделяют факторы, которые чаще всего вызывают МРЩЖ:
- прохождение лучевой терапии по причине других опухолей;
- опасность экологической среды, что связано с чрезмерным ионизирующим облучением;
- пожилой возраст, что является причиной повышенного риска соматических мутаций;
- вредные профессии;
- пагубные привычки.
Стоит также отдать должное наследственному фактору, однако, это вовсе не значит, что если в роду не было медуллярного рака, то опасности не существует. Но так же как и наличие в семье случаев этой патологии не гарантирует её появление у других членов семьи.
Кроме этого, существуют заболевания, которые повышают риск развития медуллярного рака. К таким патологиям относятся:
- заболевания половых женских органов и опухолевидные процессы в молочных железах, что нарушает гормональный фон;
- новообразования щитовидки доброкачественного характера;
- полипы или онкология прямого кишечника;
- эндокринная неоплазия.
Основные признаки, статистика выживаемости
Залогом успешного лечения и благоприятного прогноза медуллярного рака является обращения пациента до того, как опухоль начнёт метастазировать. Следует сразу же обратиться за медицинской помощью, когда начнут проявляться следующие признаки:
- изменения голоса, особенно если наблюдается хрипота;
- проблемы с глотанием (в медицине это состояние называется дисфагией);
- болевые ощущения в области щитовидки;
- сухой кашель.
В случае распространения опухоли в участки гортани, прибавятся следующие признаки:
- затруднение дыхания, которое усиливается лёжа на спине;
- наличие постоянной одышки, которая наблюдается как при физической активности, так и в состоянии покоя;
- боль, возникающая при глотании.
Симптомами медуллярного рака щитовидной железы также являются уплотненные участки на шее, которые могут говорить о метастазировании в лимфатические узлы. При этом уплотненный участок будет слегка болезненный при пальпации. Больной может жаловаться на чувство дискомфорта, усиливающееся при ношении платка, шарфа или высокого воротника.
Если медуллярный рак был выявлен на ранней стадии, прогноз довольно благоприятный: 10-летняя выживаемость превышает 75%.
Однако если онкологический процесс распространился на лимфатические узлы, ситуация куда более сложнее. В таком случае 10-летняя выживаемость составляет около 40%.
После того как модулярный рак распространится за область шеи, вылечить его уже невозможно.
Диагностика патологии
Ранняя диагностика медуллярного рака имеет первостепенное значение в лечении болезни и дальнейших прогнозах. Важно отметить, что если в роду были случаи рака щитовидной железы, обследовать щитовидку необходимо с раннего возраста и не реже 1 раза в год. Эндокринолог обследует железу методом пальпации, а затем назначает дополнительные методы обследования.
Существует множество методов диагностики МРЩЖ, способных поставить точный диагноз:
- УЗИ щитовидной железы. С помощью этого метода можно получить необходимое изображение как щитовидки, так и лимфатических узлов, что даёт возможность определить процесс метастазирования. Ультразвуковое исследование уже давно зарекомендовало себя как недорогой и точный способ определения отклонений во внутренних органах. Однако этот метод может только определить наличие новообразования, но не установить его природу.
- Анализ на онкомаркер (кальцитонин). Эта процедура является наиболее оперативной и информативной для анализа состояния щитовидной железы. Медуллярный рак вызывает повышение концентрации кальцитонина.
- Биопсия – самый точный вид исследования для определения злокачественности или доброкачественности образования. Специальной тонкой иглой берётся забор образования и рассматривается под микроскопом. На основании биопсии выносится точный диагноз. Ошибка в этом случае составляет не более 2%.
- КТ или МРТ. Эти виды исследований назначаются в случае выявления МРЩЖ. Объёмное и цветное изображение щитовидки, получаемое таким способом, поможет чётко установить область метастазирования.
Классификация
Медуллярная карцинома щитовидной железы имеет этиологию, позволяющую разделить патологию на два типа:
- спорадический тип;
- наследственный тип.
Примерно 80% МРЩЖ приходится на спорадический тип. Остальной процент возникает в результате наследственности.
Исходя из данных двух типов медуллярного рака существует общепринятая классификация, которая различает 4 вида МРЩЖ:
- МЭН II-A (именуемый также синдромом Сиппла) является наследственной формой. На этот синдром приходится более 90% всех случаев наследственного МРЩЖ.
- МЭН II-B (именуемый как синдром Горлина). Этот вид также относится к врожденной форме, но в редких случаях может развиваться и спорадически.
- Спорадический рак – основной процент заболеваемости приходится именно на этот вид онкологии.
- Врожденный МРЩЖ. Этот вид рака также относится к врожденной форме. Главной его особенностью является отсутствие других патологических процессов эндокринной системы.
Лечение
Самым высокоэффективным методом лечения МРЩЖ является хирургическое вмешательство, предполагающее удаление всего объёма опухоли. Удалению также подлежит щитовидная железа и пораженные лимфоузлы.
Медуллярный рак щитовидной железы на 1 и 2 стадии, пока опухоль имеет небольшие размеры, предполагает полное удаление щитовидки с последующей химиотерапией или лучевой терапией. Если же патология прогрессировала дальше, то удалять приходится яремную вену, мышечные ткани, а также структуры лимфоузлов, в которые распространились метастазы.
Когда онкологический процесс продвинулся уже до 4 стадии, удаляются все очаги метастазирования, в том числе и отдаленные органы. После операции показана системная химиотерапия несколькими курсами.
При МРЩЖ облучение применяется только в целях подготовки перед операцией или же для уничтожения раковых клеток после проведения операции. В некоторых случаях её применение проводится в целях паллиативного лечения, когда случай неоперабельный. Если говорить в целом, то применение лучевой терапии при медуллярном раке малоэффективно.
Чтобы снизить риск распространения метастаз после операции, больному назначается применение радиоактивного йода. Однако стоит отметить, что этот вид рака является наиболее устойчивым к радиоактивному йоду. Пациентам, которым полностью удалили щитовидку, показан приём препаратов на основе щитовидных гормонов, принимать которые необходимо в течение всей жизни.
Химиотерапию при МРЩЖ проводят с помощью противораковых средств: Капрелса и Пазопаниб. Однако такие препараты имеют множество побочных эффектов. Основными из них являются
- чувство тошноты;
- резкие скачки давления;
- головные боли и сильные головокружения;
- диарея;
- сильная утомляемость;
- стремительная потеря веса.
Несмотря на это в медицинской практике отмечается множество случаев, когда химиотерапия переносилась без побочных явлений.
Очень важно после операции соблюдать диету. Изначально в рационе должна находиться пища, содержащая умеренное количество йода. В дальнейшем употребление йодсодержащих продуктов и витаминов должно увеличиваться.
Как уже говорилось, благоприятный прогноз зависит от стадии диагностирования опухоли. Медуллярный рак щитовидной железы, лечение которого начато на 1 или 2 стадии успешно лечится.
В таком случае больной может рассчитывать на полное выздоровление и полноценную жизнь. Хотя есть случаи, когда такой благоприятный исход случается и в более тяжёлых стадиях.
Все зависит от положительного настроя и боевого духа.
Источник: https://gormonys.ru/zabolevaniya/onkologiya/medullyarnyj-rak-shchitovidki.html
Рак щитовидной железы, сколько живут после операции, осложнения и прогнозы
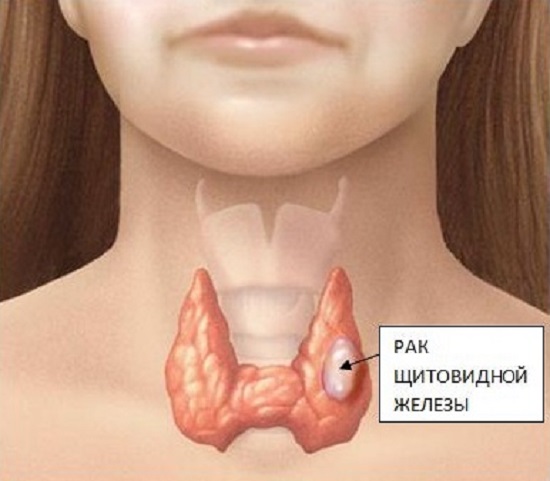
Рак щитовидной железы (ЩЖ) – это злокачественные образования в органе, которые, как правило, образуются из кист или узлов. Однако при таком диагнозе прогнозы в большинстве случаев благоприятные.
Сущность проблемы
Онкологические заболевания щитовидной железы делятся на следующие виды:
- папиллярная карцинома; поражает только клетки в области горла, поражает в основном людей 30-50-летнего возраста;
- фолликулярный рак – более опасный, но наблюдается в 15% из всех видов рака щитовидки, поражает в большинстве случаев людей пожилого возраста. Распространяется на кровеносные сосуды, клетки легких и костные ткани;
- медуллярный рак;
- анапластический рак, очень редкая форма патологии, встречается чаще у людей после 65 лет, поражает весь организм;
- другие опухоли (раковая опухоль лимфоузлов, саркома фибропластов, саркома, рак кожи и др.).
Карцинома – злокачественная опухоль, которая поражает кожные клетки эпителия различных органов. Наиболее распространены папиллярная и фолликулярная формы рака ЩЖ.
Эти виды онкологической патологии считаются высоко дифференцированными, то есть хорошо реагируют на химиотерапию и менее подвержены метастазам.
Как правило, чем меньше дифференциация рака, тем хуже прогноз истечения болезни.
Раковая опухоль развивается в 4 стадии:
- На первой стадии образуется небольшая, диаметром до 1 см, опухоль без деформаций и метастаз.
- При 2 стадии начинается опухоль увеличивается до 2 см, активно питается кровью через кровеносные сосуды, может распространяться в близлежащие лимфоузлы.
- На 3 стадии карцинома достигает 4 см, опухоль прорастает в другие органы.
- 4 стадия характеризуется метастазами в ткани ЩЖ.
Симптоматика онкологических патологий
Стандартные симптомы для всех видов рака:
- ухудшение аппетита;
- постоянная слабость;
- быстрое измождение;
- жар;
- резкое похудение;
- нарушение деятельности сердечно-сосудистой системы и ЖКТ;
- неустойчивая психика;
- подавленность и раздражительность.
Специфические признаки рака щитовидки:
- регулярные боли в области горла и шеи;
- першение и хрипота;
- трудности с глотанием и дыханием;
- увеличение размеров лимфоузлов;
- постоянное ощущение наличие комка в горле.
Прогнозы рака щитовидной железы
Многих онкологических больных беспокоит один вопрос, если удален рак щитовидной железы, сколько живут после операции? Медицинская статистика свидетельствует о том, что на сегодняшний день онкологические заболевания щитовидной железы являются самыми излечимыми из всех раковых патологий. Выздоровление при грамотном лечении составляет 95% из всех случаев.
Основным методом лечения является частичное или полное удаление пораженного органа. Больной с удаленной ЩЖ при правильном образе жизни и сопутствующем лечении может прожить еще до 10 лет. Средняя продолжительность жизни вследствие хирургического удаления пораженного опухолью эндокринного органа зависит вида раковой патологии:
- Папиллярный рак щитовидной железы 1 и 2 стадии прогноз выживаемости 100%. Продолжительность жизни на 1 и 2 стадии заболевания 97% больных – более 5 лет, 88% — свыше 10 лет, 75% — более 15 лет.
- Раковая опухоль фолликулярного типа 1 и 2 степени вылечивается на 100%, 3 степень – до 5 лет проживают 71% пациентов; однако пожилые люди тяжелее переносят заболевание. Летальный исход при этой форме рака случается при прорастании опухоли и в стенки сосудов и распространении по ним по всему организму.
- Медуллярная форма онкологии встречается у 10% больных, довольно агрессивная форма из-за наследственного фактора болезни. Как правило, злокачественное новообразование сопровождается другими патологиями эндокринных органов. Опухоль часто разрастается в трахею, легкие, ЖКТ, печень. Вероятность летального исхода достаточно велика.
- После удаления рака щитовидной железы анапластической формы прогноз самый неблагоприятный – до 7% случаев. Это обусловлено тем, что метастазы распространяются по всему организму и тяжело поддаются лечению. Продолжительность жизни зависит от индивидуальной переносимости больным курса химиотерапии. В связи с тем, что болезнь чаще поражает пожилых, прогноз крайне неблагоприятный.
Оперативное лечение
Основной причиной хирургического вмешательства является то, что традиционная терапия при раковых опухолях не имеет должного эффекта. Удаление ЩЖ увеличивает вероятность благоприятного исхода. Размеры удаления щитовидного органа зависят от участка поражения.
При небольшой опухоли удаляют часть ЩЖ. Как показывает практика, для исключения риска рецидива рекомендуется полное удаление органа. При этом удаляются также ближайшие лимфоузлы.
Это обусловлено свойством раковых клеток перемещаться в другие ткани и через некоторый период вновь активироваться.
Возможные последствия и осложнения после операции
Щитовидная железа является одним из самых важных органов эндокринной системы, отвечающая за синтез основных гормонов (трийодтиронина и тироксина), белка тиреоглобулина, которые участвуют в построении всей скелетно-мускульной системы человека.
Последствия хирургического удаления пораженной опухолью железы чаще возникают не из-за онкологических процессов, в основном они связаны с отсутствием щитовидки, как главного производителя гормонов.
Возможные последствия:
- удаление соседних с щитовидной железой лимфатических узлов провоцируют дисфункцию плечевых суставов;
- спазматические судороги и онемение верхних конечностей;
- изменение тембра голоса или его потеря;
- развитие гипотиреоза из-за гормональной недостаточности.
Для стабилизации уровня гормонов назначается прием гормонов, которые нужно принимать регулярно по утрам.
Уход за больным после удаления рака щитовидки
Послеоперационные больные всю оставшуюся жизнь должны стоять на учете у онколога, который проводит регулярный плановый осмотр пациента путем анализа крови и рентгенологического сканирования области шеи радиоактивным йодом. При удалении ЩЖ с целью предупреждения гормонального дефицита и развития гипотиреоза, пациенту назначается пожизненное употребление гормонозамещающих препаратов и йода.
При любом лечении рака пациент должен употреблять препараты, содержащие йод. После полного излечения люди ведут прежний образ жизни, создают семьи и рожают детей.
Главное – придерживаться всех врачебных рекомендаций и избегать нервного раздражения и стрессовых ситуаций, обеспечить себе полноценное питание и здоровый сон.
Приветствуется активный отдых на природе, длительные ежедневные прогулки.
Питание
Особое внимание больные, перенесшие удаление злокачественного образования в ЩЖ, должны уделять организации правильного питания. Питание после удаления щитовидной железы должно быть дробным, по 5-6 раз в день небольшими порциями.
Пример диетического меню на ранних стадиях послеоперационного периода:
- бульоны из постного говяжьего и куриного мяса;
- рисовый отвар с добавлением сливочного масла и соли;
- напитки – компот из сухофруктов, морс, кисель;
- через 3 дня – яйца, сваренные всмятку, с 5 дня – жидкие каши и яичные омлеты;
- парные блюда – котлеты из мяса и рыбы;
- в небольших количествах запеченные в духовке фрукты, нежирный творог, овощные и фруктовые пюре, кефир и ряженка.
В первые дни во избежание попадания остатков пищи в рану назначают только жидкости и кисели. Через 2-3 дня после операции пациенту с осторожностью дают хорошо разваренные жидкие каши и измельченную вареную рыбу, пюре и омлеты. Не рекомендуется употреблять кисломолочные продукты, сырые фрукты и изделия из теста.
Из-за нарушения метаболических процессов при недостаточности гормонов вероятно увеличение веса при традиционном питании. Чтобы избежать этого необходимо пересмотреть рацион питания.
Основную часть меню должны составлять рыба и морепродукты. Они богаты йодом, жиросодержащими омега-кислотами, фосфором (горбуша, сёмга, кета, морская капуста). Также необходимо употреблять продукты, богатые клетчаткой – овощи и фрукты.
Пациентам придется отказаться от спиртного, сигарет, газированных напитков, крепкого кофе и чая. Каждый день перед сном необходимо пить 1 ст. ряженки, нежирного кефира, йогурта. Как уже отмечалось выше, онкология ЩЖ при своевременном лечении на ранних стадиях развития недуга, имеют вполне благоприятные прогнозы.
Продолжительность жизни после удаления опухоли высокодифференцированных видов рака (папиллярный, фолликулярный) при благоприятном стечении обстоятельств может быть более 15 лет. Все зависит от индивидуальных особенностей организма и состояния опухоли. Ранняя диагностика – залог излечения болезни. [
Источник: http://endokrinologiya.com/shhitovidka/zabolevaniya/rak-shchitovidnoy-zhelezy-skolko-zhivut-posle-operacii
Медуллярный рак щитовидной железы
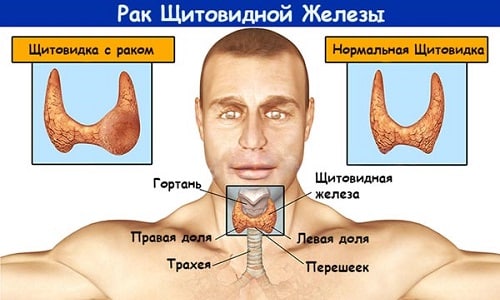
Тиреоидный, или медуллярный, рак щитовидной железы — злокачественный процесс, при котором на фоне гормональных нарушений начинается перерождение парафолликулярных клеток.
Заболевание занимает 3 место среди онкологических поражений щитовидной железы, может сочетаться с формированием злокачественных опухолей в других органах и системах. Отличается быстрым развитием и распространением метастазов. Нарушение эндокринных функций возникает только на последнем этапе, на IV стадии. Более трети пациентов — женщины старше 45 лет.
Тиреоидный рак щитовидной железы — это злокачественный процесс, при котором на фоне гормональных нарушений начинается перерождение парафолликулярных клеток.
Причины
Точные причины перерождения клеток щитовидной железы не выявлены.
Факторы, увеличивающие возможность возникновения заболевания:
- наследственная предрасположенность, связанная с генетическими мутациями;
- пожилой возраст, соматические мутации на фоне снижения выработки половых гормонов;
- вредные привычки, вызывающие нарушения обменных процессов;
- профессиональная вредность, из-за которой возникает хроническая интоксикация;
- лечение онкологии агрессивными методами — лучевой и химиотерапией.
На частоту появления заболевания влияют стрессовые факторы.
Симптомы медуллярного рака щитовидной железы
Симптомы поражения зависят от стадии онкологического процесса. Латентный период длительный. На I стадии заболевания ощущения дискомфорта не возникает. Незначительно увеличиваются подчелюстные лимфоузлы, а при пальпации отмечают уплотнение отдельных участков тканей щитовидной железы.
Общие симптомы усугубления состояния:
- затруднение при проглатывании сначала твердой пищи, а затем жидкости;
- становятся видны увеличенные шейные лимфоузлы;
- меняется тембр голоса, возникает постоянная осиплость;
- на II стадии поражения появляются расстройства пищеварения, не связанные с изменением рациона. Возникают: метеоризм, спазмы кишечника, стул становится постоянно жидким. Из-за хронической диареи снижается вес;
- повышается артериальное давление, часто возникают головные боли, появляется гипергидроз, кожа бледнеет;
- синтез кальцитонина — гормона, отвечающего за кальциевый обмен, — нарушается. Прогрессирует остеопороз, кости истончаются, меняются пропорции тела.
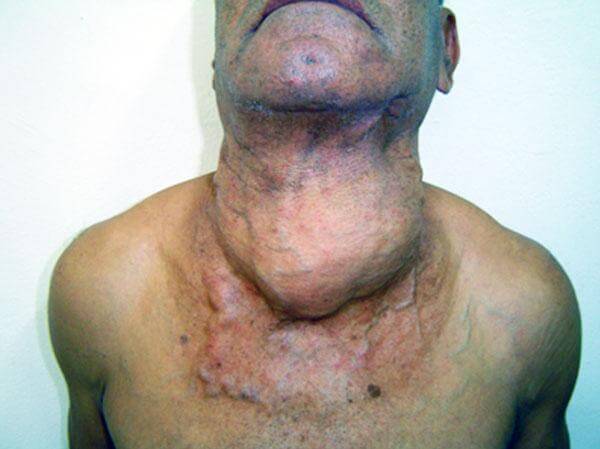
На последней стадии появляется зоб, или струма, — нарост на передней поверхности шеи. Метастазы могут формироваться в печени, в органах мочевыделительной и дыхательной систем. Функции пораженных органов нарушаются.
Диагностика
Для подтверждения онкологии проводятся диагностические и лабораторные исследования:
- УЗИ;
- компьютерная или магнито-резонансная томография щитовидной, КТ или МРТ;
- ларингоскопия — визуальная диагностика гортани с помощью рефлекторного или носоглоточного зеркала/фиброларингоскопа;
- биопсия с помощью тонкоигольной аспирации уплотнений с дальнейшим гистологическим обследованием.
Необходимо сдать кровь на онкомаркеры и уровень кальцитонина.
Терапевтические мероприятия назначаются после подтверждения диагноза.
Лечение
Консервативное лечение медуллярного рака неэффективно. Использование гормональной терапии приносит кратковременное облегчение на I-II стадии заболевания и позволяет подготовить пациента к хирургическому вмешательству.
Лучевая терапия при лечении медуллярного рака щитовидной железы применяется редко, при неоперабельных образованиях. Метод малоэффективный.
При операции на ранних стадиях рака рекомендуется тотальная тиреоидэктомия. Так называют операцию по удалению опухолей, тканей щитовидной железы и регионарных лимфоузлов.
При операции на ранних стадиях рака щитовидки рекомендуется тотальная тиреоидэктомия.
На 3-4 стадии заболевания поражаются мышцы шеи, яремная вена, группы лимфоузлов в области щитовидной железы, ключиц, подмышечных впадин.
Необходимо иссечение всех злокачественных новообразований и онкологических очагов с метастазами. Реабилитационный период продолжается от 4 до 6 недель. Затем для уничтожения оставшихся онкологических клеток назначают радионуклидный йод-131. Может быть принято решение о необходимости химиотерапии.
Дозировку ингибиторов протеинкиназы и количество курсов определяют индивидуально на основании клинической картины.
Радиотерапию после операции используют только при возможности рецидива. Облучают область щитовидной железы.
Прогноз при медуллярном раке
Прогноз к выздоровлению при медуллярном раке щитовидной железы неблагоприятный. Объясняется это длительным латентным периодом заболевания и поздней постановкой диагноза.
Поскольку характерные признаки патологии практически отсутствуют, больной не испытывает дискомфорта и обращается к врачу на II-III стадии, при распространении метастазов за область щитовидной железы.
Это уменьшает шансы на выживание после оперативного лечения и терапевтических мероприятий.
При выявлении метастазов удается отсрочить летальный исход у 20-25% прооперированных. Выживаемость с медуллярным раком щитовидной железы IV стадии составляет всего 4-7% случаев.
Более благоприятный прогноз у пациентов с наследственной формой заболевания, при метастазировании шейных лимфоузлов с одной стороны. При наличии онкоочагов в отдаленных органах прогноз к выздоровлению отрицательный.
При наличии онкоочагов в отдаленных от щитовидки органах прогноз к выздоровлению отрицательный.
Осложнения
Несмотря на прогрессивные методы, снижающие риск возможных осложнений, после тотальной тиреоидэктомии могут появляться:
- сбои в работе паращитовидных желез, которые приводят к нарушению кальциевого обмена;
Источник: https://ProSchitovidku.ru/bolezni/opuhol/zlokachestvennaya/rak/klassifikatsiya/medullyarniy
Медуллярный рак щитовидной железы — симптомы, причины, прогноз
Медуллярный рак щитовидной железы — злокачественное заболевание щитовидной железы, которое встречается достаточно редко, при этом формируется новообразование из парафолликулярных клеток. Болезнь имеет агрессивный характер и склонна к лимфогенному и гематогенному метастазированию.
Своевременная диагностика этой формы рака затрудняется поздним проявлением симптоматики. Во время лечения болезни возможно полное удаление щитовидки. Детально разобраться, что собой представляет медуллярный рак щитовидки можно, если подробнее изучить общую информацию, симптоматику, причины и способы лечения болезни.
Что такое медуллярный рак щитовидной железы
В онкологии медуллярным раком щитовидной железы называется опухоль, формирующаяся из парафолликулярных клеток, продуцирующих гормон щитовидной железы — кальцитонин. Среди возможных онкологических патологий щитовидной железы, это форма наиболее распространенная, и занимает третье место по частоте диагностирования.
Обычно эта форма заболевания не вызывает дисфункцию органа и может быть как одиночной, так и сочетаться с другими опухолями органов, например в случае наличия множественной эндокринной неоплазии.
Медуллярный рак чаще диагностируется у людей пожилого возраста, чаще у женской половины населения. Лечением больных медуллярным раком щитовидной железы занимаются в эндокринологии.
Диагностика в эндокринологии подразумевает проведение ряда специфических исследований, необходимых для выявления стадии развития и области поражения патологией.
Причины развития болезни
Несмотря на многолетние исследования образования медуллярной формы рака, причины патологии до сих пор остаются не доказанными, но все же удалось определить, что медуллярный рак щитовидной железы может передаваться наследственно аутосомно-доминантной формой.
Вследствие генных мутаций возникают синдромы множественной неоплазии, которые после проявляются в виде онкологии МРЩЖ. К основным факторам, которые связаны с развитием медуллярных злокачественных образований, относят:
- облучение, возможное в процессе лечения других онкологических заболеваний;
- негативное воздействие экологической обстановки, например, ионизирующее солнечное облучение;
- соматические мутации, возникающие в пожилом возрасте;
- вредные привычки, в частности алкогольная зависимость и пристрастие к табачным изделиям;
- профессиональная деятельность, связанная с вредными веществами.
Рекомендуем к прочтению Рак трахеи – симптомы, причины, признаки, лечение
Подобные патологии передаются по наследству, поэтому в группу повышенного риска развития болезни попадают люди, у которых имеются родственники с онкологическими заболеваниями. При любых других болезнях щитовидки медуллярный рак может развиться быстрее.
Классификация
Медуллярная форма рака щитовидки разделяется на несколько видов:
- Наследственный — болезнь не сопряжена с другими эндокринными патологиями и обычно выявляется в пожилом возрасте. Наследственная форма медуллярного рака характеризуется мирным течением.
- Часть синдрома множественных эндокринных неоплазий типа 2В — МЭН-2В — этот вид чаще проявляется вместе с феохромоцитомой, нейрофиброматозом и кишечным дивертикулезом.
- Медуллярная карцинома щитовидной железы типа 2А — МЭН-2А — этот вид медуллярного рака щитовидки обычно сопровождается феохромоцитомой и гиперпаратиреозом.
- Спорадический вид — наиболее часто встречающаяся болезнь, которая не передается наследственным путем и характеризуется одиночными очагами.
Каждый вид опухолей нуждается в определенных способах терапии, которые подбираются после проведения детальной диагностики и изучения результатов выполненных исследований.
Симптомы заболевания
Если у человека возникает модулярный рак, он развивается латентно, не проявляя клинической симптоматики. В процессе развития злокачественных клеток, симптомы возникают разнообразные.
Одним из первых признаков является увеличение регионарных лимфатических узлов.
По мере прогрессирования опухоли возникает давление и прорастание новообразования в соседние органы, при этом у пациента можно наблюдать такие признаки рака:
- охриплость голоса;
- трудности во время принятия пищи;
- одышка;
- тяжелое дыхание;
- сухой кашель.
Увеличенные лимфатические узлы, которые могут быть малоподвижными или вообще неподвижными, являются одним из признаков этой формы рака. Признаки могут быть разными, в зависимости от формы медуллярного рака. Примерно в половине случаев рака щитовидной железы с диагностированными синдромами МЭН-2, развитие новообразования проявляется такими признаками:
- головные боли;
- чрезмерное потоотделение;
- психические расстройства.
В запущенных случаях, при данном заболевании, можно наблюдать повышение артериального давления. Также у пациентов с медуллярным раком щитовидной железы нередко наблюдаются и другие клинические проявления:
- большой рост;
- астеническое строение тела;
- тонкие конечности;
- длинная нижняя половина туловища.
Все формы медуллярного рака щитовидной железы способны метастазировать, при этом у 35% пациентов метастазы в первую очередь поражают легкие. Также метастазы могут распространяться в кости, головной мозг, плевру, печень и почки. Все люди, столкнувшиеся с симптомами патологии, должны пройти тщательное обследование.
Диагностика
При подозрениях на медуллярный рак щитовидной железы, диагностика проводится онкологами в специальных учреждениях. При этом врачи могут основываться на собранном анамнезе, клинических проявлениях и результатах проведенных диагностических исследований.
Чтобы определить предрасположенность человека к онкологическим новообразованиям в щитовидной железе, проводится специальный метод исследования — RET-протоонкогена.
Это исследование не позволяет выявить опухоль, но вместе с другими исследованиями позволяет определить причину появления онкологии.
Для постановления точного диагноза применяются и другие исследования:
- Анализ на содержание кальцитонина — если показатель кальцитонина в организме превышает 100 пг/мл, то это точно указывает на рак щитовидной железы. Если уровень не достигает предела 100 пг/мл, проводится предварительная стимуляция.
- Ультразвуковое исследование (УЗИ) — позволяет оценить локализацию и структуру неоплазии.
- Аспирационная биопсия с гистологическим исследованием — необходима для постановки точного диагноза. У пациента извлекают биологические образцы опухоли для полноценного исследования.
- Рентгенография легких — необходима для определения распространения метастазов.
Также специалисты во время диагностики медуллярного рака должны дифференцировать опухоль от других возможных онкологических новообразований. Раннее диагностирование позволяет провести более результативное лечение и увеличивает шансы пациента на благополучный исход.
Лечение
Самым результативным методом при лечении медуллярного рака щитовидной железы является оперативная терапия, предусматривающая полное иссечение новообразования с железой и пораженными лимфоузлами.
Если была проведена ранняя диагностика, когда новообразование еще не достигло больших размеров, рекомендуется полностью удалить щитовидку.
После проведения хирургических манипуляций лечить пациента необходимо при помощи химиотерапии или лучевой терапии.
Рекомендуем к прочтению Симптомы рака миндалины, его лечение и прогноз
Если же опухоль уже на 3-ей стадии, то при ее иссечении захватываются мышцы и другие ткани, пораженные метастазами.
В запущенном случае, когда наблюдается 4 стадия (самая тяжелая) развития опухоли, необходимо полностью удалять все патологические очаги с дальними органами пораженными метастазами.
После проведения операции назначается курс химиотерапии.
В послеоперационный период, чтобы уменьшить вероятность метастазирования, больному вводят радиоактивный йод. Пациентам с таким заболеванием, после лечения необходимо на протяжении всей оставшейся жизни использовать медикаментозные средства, в основу которых входят щитовидные гормоны.
Осложнения
Если уже диагностирован медуллярный рак щитовидной железы, осложнения наблюдаются в редких случаях, обычно в послеоперационный период. К подобным осложнениям относятся:
Источник: https://rakuhuk.ru/vidy/medullyarnyj-rak-shchitovidnoj-zhelezy
Медуллярный рак
Медуллярный рак щитовидной железы – это онкологическое заболевание, которое считается одним из наиболее тяжелых и агрессивных форм опухолей щитовидной железы. К счастью, эта патология является довольно редкой, на долю ее приходится не более 5-8% от всех случаев онкологических заболеваний щитовидки.
Оглавление:
Медуллярные формы онкологических заболеваний – это патологии, при которых количество клеток опухоли значительно превосходит число клеток соединительной ткани новообразования.
Щитовидная железа – это сложный орган, который состоит из клеток, что весьма сильно отличаются по своему морфологическому строению, имеют гистохимические особенности и выполняют различные функции.
Разные формы онкологических недугов щитовидной железы различаются, в том числе и по своей гистопатологии, то есть тем, какие именно клетки они поражают.
Сегодня известно четыре вида онкологических заболеваний щитовидки: анапластический, медуллярный, папиллярный и фолликулярный.
Последние формы заболевания встречаются наиболее часто, но при этом они относятся к высокодифференцированным и имеют хороший прогноз на выздоровление. Из всех карцином щитовидки медуллярная форма заболевания является одной из наиболее агрессивных.
Медуллярный рак образуется из парафолликулярных C-клеток, что отвечают за синтез гормона кальцитонина и входят в состав так называемой APUD-системы (или диффузной эндокринной системы). К этой системе относятся огромное количество органов, тканей и даже отдельных клеток, вырабатывающих различные активные вещества.
Открыто данное заболевание было сравнительно недавно: в 1932 году H. Wallenstein и A. Eisenberg описали необычное сочетание карциномы щитовидной железы и феохромоцитомы надпочечника.
Только в 1959 году J. Hazard провел исследования и ввел в научный оборот термин «медуллярный рак щитовидной железы». А в 1989 году C.
Mathew описал мутации в протоонкогене, которые вызывают развитие этого заболевания.
Микроскопическое изображение единичной опухоли медуллярного типа
С-клетки синтезируют кальцитонин – гормон, который управляет обменом кальция в организме. Клетки опухоли также синтезируют и выделяют в кровоток кальцитонин, более того, они делают это в больших количествах, чем здоровые клетки. Поэтому уровень гормона у больных в несколько раз превышает норму.
Причины развития патологии
Причины развития заболевания не слишком хорошо изучены, но, вероятно, мы имеем дело с самыми различными факторами. Однозначно, одним из главных факторов, который влияет на вероятность развития заболевания, является наследственность.
В основе развития медуллярного рака щитовидки лежит мутации протоонкогена RET, которые расположен на хромосоме 10q12.2. Этот ген участвует в развитии нейроэндокринных клеток, к которым относится клетки мозгового вещества надпочечников, а также С-клетки щитовидной железы. Разные мутации этого гена вызывают различные синдромы, всего их пять, три из которых относятся к МРЩЖ.
Этот же ген принимает участие в развитии и других видов онкологических заболеваний щитовидки.
Кроме того, одним из факторов, который, вероятно, влияет на развитие данной патологии, является ионизирующее излучение. Ниже представлен список факторов, что повышают вероятность развития заболевания:
- Ионизирующее излучение. Существуют исследования, которые показывают всплеск количества онкологических заболеваний щитовидки, что произошел после аварии на ЧАЭС. Некоторые виды опухолей данного органа стали встречаться чаще в 15 раз, увеличилось количество случаев и медуллярной карциномы.
- Лучевая терапия головы и шеи. Этот вид терапии может приводить к развитию данной патологии даже спустя много лет после ее окончания. Облучение нарушает структуру генома клеток и способствует увеличению количества мутаций.
- Возраст больше сорока лет. Данный вид злокачественных опухолей может развиваться даже у маленьких детей, но вероятность его появления увеличивается после сорока лет. Вероятно, это вызвано с большим количеством сбоев при делениях клеток, которые характерны для старших людей.
- Наследственность. Некоторые из видов медуллярного рака напрямую связаны с наследственностью. Еще в прошлом веке был обнаружен ген, мутация в котором ведет к развитию этой патологии. При диагностике этой патологии следует провести генетическое исследование ближайших родственников больного. Если данный ген существует, то вероятность заболеть карциномой составляет почти 100%. Поэтому человеку предлагают удалить щитовидную железу.
- Еще одним фактором риска является образ жизни человека. Велика вероятность заболеть этим недугом у людей, которые работают с излучением, на производствах, где используют тяжелые металлы. Также она выше у тех, кто подвергает частым стрессам, злоупотребляет вредными привычками.
Также существуют заболевания, которые, вероятно, повышают риск медуллярного рака щитовидки. Вот эти болезни:
Клиническая картина
Коварство подобных опухолей заключается в том, что в начале своего развития они практически незаметны. Первыми симптомами этого заболевания обычно являются увеличенные лимфатические узлы, а также появление небольших плотных узелков на самой железе. Первое время они не доставляют беспокойства.
С течением времени узлы на щитовидке становятся больше, к этому добавляются и другие характерные симптомы:
Следует еще отметить тот факт, что при разных формах болезни (о них ниже) клиническая картина сильно отличается, так же как и течение патологии. При наследственной форме заболевания к симптомам медуллярного рака щитовидки могут добавляться признаки поражения других органов диффузной нейроэндокринной системы (Синдром Иценко — Кушинга и другие).
На последних стадиях недуга появляется внушительный зоб, а метастазы проникают в печень, легкие и почки, что нарушает работу этих органов, с появлением соответствующей симптоматики.
Типы недуга
Медуллярный рак щитовидки разделяют на типы, в зависимости от этиологии этого заболевания. Существует два вида данной патологии:
В большинстве случаев медуллярная форма рака является спорадическим (75-80%) и только 20-25% случаев этого заболевания определяется наследственностью. Существует три вида (синдрома) наследственной формы медуллярной карциномы щитовидки.
Классификация патологии
Исходя из двух типов медуллярного рака, была разработана классификация этого заболевания, которая является на сегодняшний день общепринятой.
Всего различают четыре вида этого онкологического заболевания:
- спорадический;
- МЭН II-A (синдром Сиппла);
- МЭН II-B (синдром Горлина);
- врожденный медуллярный рак щитовидной железы.
Последние три вида заболевания относятся к наследственным формам.
МЭН II-A относится к синдромам множественной неоплазии, для которых характерны сразу несколько заболеваний различных органов диффузной нейроэндокринной системы. На синдром Сиппла приходится более 90% всех случаев наследственной формы этого заболевания. Этот недуг является врожденным и характеризуется следующими патологиями:
- медуллярным раком (в двухсторонней форме);
- опухолью надпочечников (феохромоцитомой);
МЭН II-B также является множественной неоплазией, для которой характерны следующие патологии:
Кроме того, при этом заболевании характерно развитие небольших опухолей в ротовой полости. Данная болезнь также является врожденной, она передается по доминантному типу, но иногда (очень редко) может возникать и спорадически.
Врожденный медуллярный рак щитовидки также является наследственным заболеванием, он не сопровождается другими патологиями эндокринной системы. Этот тип заболевания является самым неагрессивным и легче всего поддается лечению.
Диагностика
Для диагностики онкологических заболеваний щитовидной железы обычно используют ультразвуковую диагностику (УЗИ). Это довольно дешевый, но весьма эффективный метод исследования. Он очень быстр, процедура проходит безболезненно для пациента.
УЗИ позволяет увидеть состояние щитовидной железы, понять, не увеличена ли она, есть ли на ней узлы, где именно они расположены.
Узи показало медуллярный тип рака
Однако этот метод позволяет получить только общие результаты. Недостаточно увидеть узлы на органе, необходимо еще понять их природу. Проводить дифференциальную диагностику для точного определения медуллярного рака довольно сложно. Мало выявить онкологическое заболевание, еще необходимо понять к какому виду оно относится.
Чтобы точно установить вид новообразования лучше всего провести биопсию. В настоящее время применяется биопсия, которая производится с помощью тонкой иглы. Данная манипуляция проходит под контролем УЗИ, она является весьма быстрой и малотравматичной. Используя добытый таким образом клеточный материал, можно точно определить вид опухоли и ее потенциальную опасность.
Биопсия при контроле УЗИ
В настоящее время все более популярным методом диагностики становится клиническая онкогенетика. Сегодня наследственные формы медуллярной опухоли все чаще определяют с помощью генетического анализа RET-протоонкогена.
Этот метод еще называется скринингом. Пациенту просто нужно сдать кровь из вены. Затем происходит исследование RET-протоонкогена в лимфоцитах крови.
В западных клиниках этот метод уже давно стал привычным, у нас же он появился только недавно.
Также для точной диагностики заболевания проводятся и другие анализы. В частности, изучается уровень кальцитонина в крови, при развитии МРЩЖ его количество обычно в несколько раз превышает норму.
Нужно отметить, что в каждом случае необходимо проводить несколько анализов, потому что генетические исследования не дают 100% гарантии. В некоторых случаях количество генетических маркеров увеличено и у здоровых людей.
Лечение
Основным и самым эффективным методом лечения данной формы рака является оперативное вмешательство. Если основные методы диагностики показывают наличие злокачественных клеток, то опухоль однозначно следует удалять.
Если опухоль имеет небольшой размер и локализована в одной из половин железы, то можно удалить ее, но такой прием не дает полной гарантии выздоровления. Весьма высока вероятность рецидива заболевания.
Обычно пациенту рекомендуют полное удаление щитовидной железы. Если поражены и окружающие лимфатические узлы, то их также следует удалить.
Данная операция в большинстве случаев переносится пациентами нормально, после нее человек может жить полноценной жизнью, женщины могут иметь детей.
Однако после удаления щитовидной железы человеку всю оставшуюся жизнь придется принимать гормональные препараты, которые вырабатывает этот орган.
Также первое время после операции вводится радиоактивный йод для устранения риска появления метастаз.
Кроме того, пациенту необходимо принимать препараты, подавляющие выработку тиреотропного гормона.
Лучевая терапия при лечении медуллярного рака щитовидки считается неэффективной и применяется редко.
Прогноз при лечении
Медуллярная форма карциномы является весьма агрессивным видом онкологических заболеваний. Она очень активно испускает метастазы, поражает соседние и находящиеся в отдалении ткани и органы.
Прогноз лечения этого заболевания зависит от стадии, на которой оно началось. Медицинская статистика для этого недуга такова:
Самый неблагоприятный прогноз для вида МЭН II-В, а самый благоприятный – для МЭН II-A. Спорадическая форма заболевания находится примерно посередине.
Источник: http://oshhitovidke.ru/zabolevaniya/medullyarnyj-rak/
Медуллярный рак щитовидной железы
Щитовидная железа – орган, состоящий из клеток, которые сильно отличаются по своему строению.
Их химические и гистологические свойства имеют свои особенности и осуществляют разнообразные функции.
Новые клетки щитовидной железы вырабатываются для того, чтобы заменить отмершие или поврежденные. Временами клетки начинают расти и размножаться неконтролируемо. Такие клетки создают ткань, которая называется узлом. Узел будет злокачественным, если он состоит из раковых клеток.
Существуют разные виды онкологической болезни щитовидной железы. Они различаются по тому, какие клетки поражаются. Имеются анапластический, медуллярный, папиллярный и фолликулярный рак щитовидной железы.
Фолликуллярная и папиллярная форма болезни встречаются чаще, и у них хороший прогноз выздоровления. Самый агрессивный и тяжелый – медуллярный рак щитовидной железы, хотя встречается он реже других форм.
При медуллярном раке число злокачественных клеток превышает количество клеток соединительной ткани новообразований.
Причины развития болезни
Можно назвать несколько причин заболеваемости медуллярным раком. Одной из основных является наследственность. Ученые давно обнаружили ген, мутация которого приводит к развитию рака.
Поэтому, если у кого-то из родственников был медуллярный рак щитовидной железы, то обязательно надо пройти генетическое обследование на его выявление. Если такой ген обнаружен, то вероятность заболеть очень высокая. Тогда человеку предлагают удалить щитовидную железу.
Причиной развития медуллярного рака щитовидной железы является также повышенная выработка С клетками кальцитонина. Клетки С вырабатывают больше нормы гормона кальцитонина, который отвечает за обмен кальция.
Злокачественные клетки также производят в большом количестве и выделяют в кровь кальцитонин. Так что у больных уровень гормона увеличен.
Влияют на развитие медуллярного рака щитовидки повышенные дозы ионизирующего излучения после лучевой терапии при других онкологических заболеваниях или продолжительное пребывание на загрязненной радиацией территории.
Люди пожилого возраста также входят в группу риска заболеваемости на медуллярный рак. Это связано, возможно, с возрастным сбоем деления клеток.
Данная патология увеличивает риск заболевания людей, которые сталкиваются по роду своей деятельности с излучением на производстве при соприкосновении с тяжелыми металлами, а также тех, кто имеет вредные привычки или подвержен частым стрессам.
Имеются некоторые болезни, которые, по всей видимости, влияют на возникновение медуллярного рака. Это опухоль молочной железы, болезни женских половых органов, которые оказывают влияние на гормональное равновесие, полипы и рак прямой кишки, эндокринная неоплазия.
Симптомы заболевания
На начальных стадиях болезни человек никаких симптомов не ощущает или ошибочно принимает их за другую болезнь. В то время, когда больной обращается к врачу, опухоль бывает уже больших размеров, которую видно при осмотре, и она хорошо пальпируется.
Источник: http://pipdecor.ru/medulljarnyj-rak/