Паранеопластический синдром: развитие, виды, симптомы, лечение


Содержание:
Паранеопластический синдром – совокупность клинических признаков и лабораторных показателей онкопатологии, которые не связаны с метастазированием и ростом первичной опухоли.
Проявления синдрома обусловлены нарушениями, происходящими в органах-мишенях. Патология развивается в ответ на выброс в кровь биологически активных веществ раковыми клетками.
При этом поражаются органы эндокринной и иммунной систем, кожа, сердце и сосуды, нервные волокна, мышечная ткань, почки, ЖКТ.
Специфические антитела появляются в крови, когда в организме развивается злокачественная опухоль. Они вступают в перекрестную реакцию с нормальными тканями и повреждают их, что также приводит к развитию паранеоплазии. Формируется противоопухолевый иммунитет, который мало влияет на течение уже развившейся опухоли, но становится основной причиной развития данного синдрома.
Паранеопластический синдром проявляется нарушениями со стороны различных органов и систем и носит вторичный характер. Он встречается преимущественно у пожилых лиц, становится неспецифическим маркером новообразования и частым спутником лимфомы, рака легких, яичников, молочной железы.
Паранеоплазии нередко мешают распознать истинную опухоль, маскируя ее проявления. У некоторых больных клинические признаки паранеопластического синдрома предшествуют симптомам злокачественного новообразования. Иногда они опережают на годы проявления онкозаболевания.
Особенно это заметно при кожных проявлениях, неврологических расстройствах, полимиозите, лихорадке.
Впервые о данном недуге заговорили в конце 19 века, и только в середине 20 века термин «паранеоплазия» был официально утвержден. Многообразие системных проявлений и вовлечение в процесс практически всех жизненно важных органов — признаки, создающие определенные трудности в диагностике паранеопластических реакций.
Классификация
Этиопатогенетическая классификация:
- Эндокринные паранеоплазии подразделяют на два основных вида: гиперкортицизм при раке легкого и гипертиреоидизм при раке органов ЖКТ. Гормонопродуцирующие опухолевые клетки выделяют биосоединения в избыточном или недостаточном количестве, что приводит к развитию эндокринного симптомокомплекса. Чаще всего эндокринные паранеоплазии встречаются при раке бронхов с эктопической гормонопродукцией.
- Паранеопластический синдром при поражении кроветворной системы — редкое явление. Часто встречающиеся формы патологии: анемии, полицитемия, тромбозы вен. Паранеоплазии основаны на гиперплазии лимфоидной ткани с пролиферацией, естественном разрушении красных кровяных телец, вторичном эритроцитозе, нарушении работы системы гемостаза.
- Неврологические паранеоплазии встречаются при раке легкого у мужчин и проявляются периферическими невритами или поражением ЦНС.
- Паранеопластические поражения мышц протекают в виде миопатии, миастении, миозита и часто приводят сначала к их гипотрофии, а затем и к полной атрофии.
- Суставные паранеоплазии: гипертрофическая остеоартропатия с поражением пальцев рук наблюдается при раке бронхов и опухолях плевры.
- Паранеопластический дерматологический синдром — самая частое проявление рака органов брюшной полости и малого таза. У больных развивается хронический дерматоз и папилломатоз. Их кожа на определенных участках тела утолщается и гиперпигментируется. Дерматомиозит часто сочетается со злокачественными заболеваниями кожи. Этот коллагеноз протекает на фоне рака или саркомы различных органов, лейкоза, лимфомы. Описаны случаи черного акантоза кожи, мигрирующей эритемы, приобретенного ихтиоза, гангренозной пиодермии, опоясывающего герпеса, висцерального полипоза, пойкилодермии всего тела.
- Желудочно-кишечные проявления рака — белок-теряющая энтеропатия, анорексия и кахексия.
- К неклассифицируемым паранеопластическим синдромам относятся: лихорадка неизвестной этиологии, уменьшение массы тела, болевой синдром, психические нарушения.
различные паранеоплазии
Краткая классификация паранеоплазий по морфологическому принципу:
- Обменные нарушения — повышение концентрации кальция или фибриногена в крови.
- Эндокринные расстройства — доброкачественное увеличение молочных желез у мужчин.
- Сосудистые нарушения — образование пристеночных тромбов в полостях сердца, миграция тромбов по венам.
- Аутоиммунно-аллергические расстройства — васкулиты, дерматомиозиты, миокардиты, нефрозонефриты.
- Неврологические нарушения — мозжечковая дегенерация, поражение периферических нервов.
- Более редкие формы — анемия, избыточное оволосение, жир в кале.
Этиология
Этиология большинства паранеопластических синдромов остается неизвестной. Этиологические факторы развития паранеоплазий:
- Выделение в кровь биологически активных веществ раковыми клетками.
- Образование антител в ответ на онкоантигены.
- Генетически обусловленная восприимчивость к развитию аутоиммунных процессов.
Причины развития основных видов паранеопластического синдрома:
- Неврологические паранеоплазии развиваются в результате атаки противораковых антител или Т — лимфоцитовов и нормальных нейронов.
- Неспецифические синдромы в виде лихорадки обусловлены продукцией пирогенов и дисфункцией печени; нарушение вкуса связано с дефицитом определенных микроэлементов в организме; кахексия — с выбросом в кровь биологических соединений.
- Ревматологический синдром обусловлен продукцией антинуклеарных антител и экспрессией антигенов.
- Нефрологический синдром — отложение ЦИК в нефронах почек с нарушением процесса фильтрации и реабсорбции.
- Желудочно-кишечный синдром — образование веществ, влияющих на моторную и секреторную функции пищеварительного тракта.
- Гемосиндром — гиперпродукция гемопоэтина, нарушение его расщепления и выведения, склонность к кровотечениям из-за различных нарушений свертываемости крови.
- Дерматологический синдром обусловлен гиперэозинофилией и иммуносупрессией, которые имеются у каждого онкобольного.
Патогенез
Существует два основных механизма развития паранеопластического синдрома. Первый связан с секрецией гормонов раковыми клетками, а второй — с образованием онкоантигенов.
Патогенетические звенья паранеоплазии при железистой карциноме легкого или почки:
- эктопическое выделение паратиреоидного гормона или протеинов, связанных с ним,
- гипокальциемия,
- быстрое разрушение костей,
- усиленный опухолевый рост,
- распространение метастазов.
Онкогенный путь развития синдрома обусловлен избыточной выработкой аутоантител. Клиническая роль большинства антигенов в настоящее время остается неизвестной.
В группу риска входят:
- лица старше 40 лет,
- больные, у которых системные клинические признаки устойчивы к проводимому лечению,
- пациенты, у которых лабораторные показатели не соответствуют клиническому диагнозу,
- лица с быстропрогрессирующей висцеральной патологией,
- пациенты с осложненным семейным анамнезом по развитию онкопроцесса,
- больные, у которых выраженность клинических симптомов уменьшается по мере нарастания опухолевой интоксикации.
Факторы, способствующие развитию паранеопластических синдромов:
- изменение внутренней среды организма,
- кахексия,
- наличие гормонопродуцирующей опухолевой ткани,
- аутоиммунизация,
- трофические расстройства,
- генетическая предрасположенность.
Симптоматика
Клинические признаки заболевания развиваются за короткое время: на протяжении нескольких недель или месяцев. Симптоматика патологии зависит от вида паранеопластического синдрома и пораженного органа. К общим симптомам патологии относятся: потеря аппетита, истощение, лихорадка, недомогание.
- Основными симптомами паранеоплазии являются миопатия и артропатия. У больных постепенно нарастает миастения, появляются кожные высыпания, опущение века, двоение в глазах. При гипертрофической форме увеличиваются и болят пальцы рук и ног, возникают артралгии и миалгии, суставы конечностей становятся асимметричными.
- Неврологический паранеопластический синдром проявляется типичной неврологической симптоматикой вплоть до развития деменции. При поражении мозжечка у больных нарушается походка и процесс глотания, возникает головокружение, тошнота, атаксия, дизартрия. Синдром может протекать в виде энцефалита, неврозов, деменции, энцефаломиелопатии, ганглионита, фуникулярного миелоза.
- Эндокринные паранеоплазии проявляются явлениями гормонального дисбаланса и метаболических расстройств. При раке легкого у больных развивается патология, клинически напоминающая синдром Иценко-Кушинга. Гиперкортицизм сопровождается нарушением основного обмена, развитием иммунодефицита, появлением экхимозов, миастении, половых расстройств. У больных развивается гипергликемия, гипертония, атипичное ожирение, гирсутизм, лицо становится лунообразным. Они жалуются на мышечную слабость и отечность. В крови и моче повышается концентрация кортикостероидов. Гиперсекреция антидиуретического гормона и паратиреоидного гормонов проявляется гипонатриемией и гиперкальциемией соответственно. У больных появляется слабость, вялость и прочие признаки астении, диспепсические явления и психические расстройства, приводящие к помрачению сознания и коме.
- Признаками гематологического синдрома являются: нормохромная анемия, лейкоцитоз со сдвигом формулы влево, агранулоцитоз, тромбоцитоз, ДВС-синдром, лейкемоидная реакция, эозинофилия.
- Основными проявлениями кожного синдрома являются: зуд, избыточное ороговение кожи, выпадение волос или их чрезмерный рост, пигментная и сосочковая дистрофия. Кожа поражается преимущественно на шее, в подмышках, на бедрах. Больные жалуются на интенсивное ночное потовыделение и пигментные изменения эпидермиса.
- Ревматологический синдром протекает по типу полиартрита, остеоартропатии, деформации ногтевых пластин, полимиалгии. Он наблюдается у больных с миеломной болезнью, раком крови и кишечника. Рак органов средостения и малого таза сопровождаются развитием аутоиммунных заболеваний соединительной ткани: волчанки, амилоидоза, склеродермии.
- Желудочно-кишечные синдромы проявляются тошнотой, рвотой, водянистой диареей, обезвоживанием и астенизацией организма, помрачением сознания.
Появление неспецифических синдромов у больных расценивается специалистами-онкологами как неблагоприятный прогностический фактор. У пациентов повышается температура тела, нарушается вкус, развивается анорексия, возникает отвращение к привычной пище и запахам.
Видео: пример паранеопластической нейромиотонии
Диагностика
Диагностикой и лечением паранеоплазий занимаются онкологи, дерматологи, иммунологи и прочие узкие специалисты. Они выслушивают жалобы больных, собирают анамнез жизни и болезни, осматривают и назначают ряд дополнительных диагностических процедур.
Лабораторная диагностика заключается в проведении:
- гемограммы,
- анализа крови на онкомаркеры,
- общего анализа мочи,
- анализа ликвора.
Инструментальная диагностика позволяет обнаружить место расположения исходной опухоли. Для этого используют сцинтиграфию и различные виды томографии: компьютерную, позитрон-эмиссионную, магнитно-резонансную. Биопсия и эндоскопия — наиболее информативные методы диагностики при локализации образования в полых органах.
Лечение
Консервативная терапия заключается в назначении медикаментов, подавляющих иммунные процессы, которые способствуют развитию паранеоплазии.
Лечение иммунных расстройств проводится с помощью иммуносупрессии — путем введения больному иммуноглобулинов, кортикостероидов, других иммунодепрессантов или плазмафереза.
Наиболее распространенные и эффективные иммуносупрессоры — «Циклоспорин», «Метатрексат», «Талидомид».
Дополнительно назначают следующие группы препаратов:
- Глюкокортикостероиды — «Преднизолон», «Бетаметазон»,
- Стимуляторы нейромышечной проводимости — «Калимин», «Местинон»,
- Противосудорожные средства — «Финлепсин», «Амизепин», «Конвулекс»,
- Витаминотерапию.
Физиотерапевтические процедуры, которые назначают больным врачи-онкологи: ультрафиолетовое облучение, диадинамотерапия, электросон, электростимуляция мышц, ультразвуковое воздействие, электрофоретическое введение лекарств в организм, гидротерапия, магнит, бальнеотерапия.
Народное лечение паранеопластического синдрома без традиционной терапии не является эффективным. Они лишь дополняют друг друга и применяются исключительно после посещения врача.
Народное лечение заключается в регулярном приеме настойки прополиса с медом; смеси из алоэ, меда, коньяка и барсучьего жира; отвара из вишневых листьев.
Фитотерапия паранеоплазии — использование настоев и отваров из шалфея, тысячелистника, аниса, подорожника, девясила, солодки, ромашки.
Паранеопластический синдром в онкологии — осложнение рака, которое нередко приводит к необратимой органной недостаточности и часто заканчивается смертью. Своевременное и качественное лечение исходного ракового процесса делает прогноз заболевания относительно благоприятным.
Видео: о паранеопластических синдромах и ревматологии
Источник: http://sindrom.info/paraneoplasticheskij/
Проявления и методы лечения паранеопластического синдрома

Паранеопластический синдром представляет собой комплекс симптомов опухолевого заболевания, напрямую не связанных с ростом и метастазированием злокачественного новообразования.
Такое состояние объясняется реакцией организма на неоплазию и на вещества, продуцируемые опухолью. Проявления синдрома могут стать первым признаком невыявленной онкологии, что позволяет диагностировать её на ранней стадии.
Симптомокомплексу подвержены люди среднего и пожилого возраста.
Причины возникновения
- Паранеопластические синдромы в онкологии бывают выражены сердечно-сосудистыми аномалиями, расстройствами работы желудочно-кишечного тракта, нефрологическими, эндокринными, нейромышечными, дерматологическими и другими отклонениями. В некоторых случаях наблюдается включение в процесс одновременно нескольких органов.
- Чаще всего описываемая патология – реакция организма на опухоль, но есть и исключения:
- Паранеопластический синдром в ревматологии. Новообразования различной локализации до проявления специфических симптомов могут проявляться комплексом признаков, не связанных напрямую с поражённым органом. Это препятствует постановке верного диагноза: часто симптомокомплекс принимают за самостоятельную ревматологическую патологию. Ревматоидный синдром, ревматическая полигамия – частые формы паранеопластического синдрома.
- Хронические неспецифические болезни лёгких. Затяжной бронхит, пневмосклероз, бронхиальная астма, бронхоэктатическая болезнь, эмфизема лёгких и некоторые другие заболевания дают ту же клиническую картину, что и описываемая патология.
- Эндокринные заболевания в силу специфики работы органов могут проявляться в схожем с синдромом симптомокомплексе.
- Поражения сердечно-сосудистой системы.
- Патологии плотных органов: селезёнка, печень, поджелудочная железа.
В клинике внутренних болезней каждый из описанных выше случаев проявления синдрома имеет собственные специфические этиологию и патогенез.
Основные причины аномалии, развивающейся на фоне опухолевого новообразования, следующие:
- Выработка клетками новообразования веществ (ферментов, иммуноглобулинов, биологически активных белков, гормонов, простагландинов, цитокинов), которые прямо или косвенно влияют на работу внутренних органов, вызывая соответствующие дисфункции.
- Поглощение новообразованием необходимых для его роста и развития веществ вызывает дисбаланс и нарушает работу систем органов.
- Противоопухолевый иммунный ответ – реакция защитных сил организма на новообразование, которое перерастает в чрезмерное, вызывая описываемый симптомокомплекс.
Классификация и характеристика паранеопластических синдромов
Симптомы и степень их выраженности определяются локализацией опухоли. Наиболее распространённая патология – паранеопластический синдром при раке легкого. Часто симптомокомплекс провоцируется такими заболеваниями, как рак яичников, молочной железы, желудка, поджелудочной железы, почки, шейки и тела матки.
Существует четыре основные классификационные категории, объединяющие наиболее характерные симптомы и механизмы развития. Кроме того, есть ряд синдромов, которые не относятся ни к одной из четырёх групп, но встречаются во врачебной практике часто. Наиболее крупные категории:
- эндокринные;
- гематологические;
- кожно-слизистые;
- неврологические.
Эндокринные паранеопластические синдромы
Механизмы развития этой группы патологий – выработка эктопического адренокортикотропного гормона или веществ, подобных ему, выработка инсулина, серотонина и брадикинина, атриопептина.
Такого рода патогенез сопровождает развитие опухолевых образований, локализующихся на следующих органах:
- лёгкие;
- молочная железа;
- желудок;
- поджелудочная железа;
- почка;
- бронхи;
- яичники.
Также в этой категории синдром вызывают лимфома, тимома, опухоли центральной нервной системы, фибросаркома, гепатоцеллюлярная карцинома.
Проявления синдрома в группе эндокринных факторов различны, в зависимости от патогенеза и локализации опухолей:
- Гиперкальциемия.
- Гипокальциемия.
- Рост числа эритроцитов.
- Синдром гиперкортицизма.
- Синдром Пархона.
На практике эндокринопатии проявляются в расстройствах обмена веществ, гормональном сбое, половых нарушениях, увеличении веса, признаках астении, психических отклонениях.
Гематологические паранеопластические синдромы
Патогенез заболеваний основан на выработке гемопоэтина (почечный гормон), мукопротеинов, гранулоцитарного колониестимулирующего фактора, гиперкоагуляции.
Провоцируют описываемый комплекс симптомов опухоли, локализующиеся на таких органах:
- тимус;
- почка;
- мозжечок;
- печень;
- поджелудочная;
- лёгкие.
Гематологические проявления выражаются в следующих состояниях:
- Увеличение содержания в крови гранулоцитов и эритроцитов.
- Тромбозы вен с мигрирующими частичками.
- Неинфекционный эндокардит.
- Малокровие.
Клинически эти патологии проявляются в шумах в сердце, бледности кожных покровов, повышенной утомляемости, головокружениях, одышке.
Кожно-слизистые синдромы
Механизмы развития патологий этой категории – иммунологический, а также продуцирование эпидермального фактора роста.
Симптомы наблюдаются при раке:
- желудка;
- молочной железы;
- бронхов;
- лёгких;
- матки;
- поджелудочной железы.
Вышеописанные опухоли провоцируют развитие таких состояний:
- Дерматомиозит.
- Чёрный акантоз.
- Болезнь Лезера-Трела.
- Нейтрофильные дерматозы (синдром Свита).
- Некролитическая мигрирующая эритема.
- Пемфигоидный герпес.
- Гангренозная пиодермия.
Зуд, избыточное ороговение кожных покровов, пигментация, выпадение волос – основные симптомы кожно-слизистых патологий.
Неврологические проявления рака
Клинически самая тяжёлая категория паранеопластических расстройств.
Нарушения деятельности центральной нервной системы, которые не были обусловлены ростом и метастазированием опухоли, имеют иммунный механизм или могут быть вызваны воспалительными процессами в спинном или головном мозге.
Рак симпатической нервной системы, яичника, молочной железы, лёгких – вот основные заболевания, порождающие соответствующие симптомы.
Проявления болезней неврологической категории:
- Миастенический синдром Ламберта-Итона.
- Мозжечковая атрофия.
- Стволовой энцефалит.
- Энцефаломиелит.
- Полимиозит.
- Опсоклонус-миоклонус-синдром.
Нарушения координации и произношения, головокружения, деменция – основные проявления патологий этой группы.
Диагностика
Симптоматика синдрома, предшествующая возникновению специфических проявлений опухолевого образования, может стать первым признаком, благодаря которому онкология будет своевременно диагностирована.
В случае когда паранеопластический синдром развивается параллельно с непосредственными симптомами онкологии, диагностика значительно осложняется.
Постановке диагноза предшествуют:
- Сбор анамнеза, в частности, информация о случаях опухолевых заболеваний у близких кровных родственников.
- Ультразвуковые исследования органов, которые могут быть поражены опухолью.
- Магнитно-резонансная или компьютерная томография с использованием контрастного вещества для определения локализации новообразования.
- Развёрнутый анализ крови. При наличии онкологического заболевания или инфекции обнаруживаются увеличенные показатели СОЭ. Если раком поражена костная, мышечная система или органы желудочно-кишечного тракта, анализ показывает повышение уровня аланинаминотрансферазы и аспартатаминотрансферазы, а также щелочной фосфатазы.
- Исследование спинномозговой жидкости. Отклонения концентрации альбумина, бета и гамма-глобулинов характеризуют наличие аутоиммунного заболевания.
При анализе данных, полученных с помощью различных методов обследования, важно произвести дифференциальную диагностику синдрома с самостоятельными заболеваниями.
Лечение
Терапия патологии должна быть направлена на устранение первопричины – опухоли. Производится путём хирургического удаления, облучения и химиотерапии.
Препараты
Для того чтобы эффективно лечить синдром, воздействие на новообразование и на организм должно проводиться параллельно по таким направлениям:
- Угнетение иммунитета в случае если иммунный ответ организма способствует развитию синдрома. Используются кортикостероиды, иммуноглобулины, плазмаферез.
- Глюкокортикостероиды. Оказывают цитотоксическое воздействие на лимфоциты и угнетают их деление.
- Стимуляторы нейромышечной проводимости. Используются в терапии миастений, сопутствующих паранеопластическому синдрому.
- Противосудорожные средства. Применяются при паранеопластической невропатии для купирования болевого синдрома.
- Витаминно-минеральные комплексы для поддержания нормального функционирования систем организма.
Физиотерапия
Для снятия некоторых симптомов и нормализации работы органов врач может назначить такие физиотерапевтические процедуры:
- ультрафиолетовое облучение;
- диадинамотерапия;
- синусоидально-моделированные токи;
- ультразвук;
- магнитотерапия;
- мышечная электростимуляция.
На участке, где локализуется опухоль, запрещено применение высокочастотных и тепловых процедур. Противопоказан массаж этой зоны.
Народные методы
Нетрадиционные средства не оказывают выраженного терапевтического эффекта в лечении паранеопластического синдрома.
Для устранения некоторых симптомов параллельно с препаратами традиционной медицины после консультации с врачом можно применять отвары трав (мелисса, ромашка, мята), прополис и его сочетание с мёдом, барсучий жир.
Гомеопатия
Гомеопатические средства не имеют клинически доказанной эффективности и не могут применяться для лечения синдрома.
Профилактика и прогноз
Единственный метод профилактики – своевременное удаление раковой опухоли и применение соответствующей терапии.
Прогноз заболевания при вовремя удалённом новообразовании может быть благоприятным при отсутствие рецидивов.
Отсутствие лечения может повлечь за собой смерть.
(1
Источник: https://ProSindrom.ru/neurology/paraneoplasticheskij-sindrom.html
Паранеопластический синдром: симптомы и лечение
 Категория: Прочие заболевания и состоянияПросмотров: 1928
Категория: Прочие заболевания и состоянияПросмотров: 1928
Паранеопластический синдром (ПНС) — проявления злокачественного новообразования, подтвержденные клинически и лабораторно. Состояние не связано непосредственно с раковым очагом и пролиферацией (разрастанием) патогенной ткани, а обусловлено нетипичным ответом организма на выделяемые онкоочагом биоактивные вещества и соединения.
ПНС — комплекс различных расстройств, как реакция на раковые токсины. Больше страдают люди средней и пожилой возрастной категории. Развивается чаще при злокачественной опухоли легкого, яичника, молочной железы, желудка, почки, лимфоме.
При активном росте злокачественный очаг выделяет в организм биоактивные элементы:
- Белки — высокомолекулярные вещества (полипептиды, протеины), способные катализировать биохимические реакции в организме.
- Энзимы — ферменты, молекулы белка, имеющие способность ускорять реакции.
- Простагландины — гормоноподобные вещества из группы липидов, обладающие выраженным физиологическим эффектом.
- Иммуноглобулины — белковые соединения (антитела), образующиеся в качестве иммунного ответа на провоцирующие факторы, которыми в случае ПНС выступают раковые токсины.
- Факторы роста — стероидные гормоны или пептиды, стимулирующие рост живых клеток.
- Цитокины — пептидные молекулы, способствующие запуску дальнейшей реакции в клетке.
- Интерлейкины — разновидность цитокинов, участвующих в активации иммунного ответа и во взаимодействии иммунокомпетентных клеток.
Активные вещества, выделяющиеся в больших количествах при онкологическом процессе, провоцируют возникновение неспецифической иммунной реакции со стороны человеческих органов и систем, в результате чего развиваются аутоиммунные нарушения.
Вероятность их развития, выраженность, характер ПНС зависят от морфологического типа раковых клеток, локализации первичного очага, способности новообразования выделять биоактивные вещества, склонности организма к аутоиммунным реакциям.
Эти же вещества, обладающие высокой физиологической активностью, вызывают усиленный рост опухоли, появление вторичных очагов (метастазов). Поэтому, например, рак желудка или легкого протекает стремительно и быстро приводит к летальному исходу при отсутствии грамотного лечения на ранних стадиях.
Есть и другая гипотеза возникновения паранеопластического синдрома в онкологии. Согласно данной гипотезе, развитие синдрома обусловлено выработкой здоровыми тканями организма онкомаркеров.
Здоровые органы пытаются защитить организм, давая иммунитету «подсказку» в виде выработки и выброса в системный кровоток онкомаркеров.
Задача иммунной системы — обнаружить атипичные клетки с помощью антител и точечно уничтожить раковые клетки (таргетная эрадикация).
К сожалению, в большинстве случаев иммунная система дает недостаточно выраженный ответ, чтобы противостоять раку. Вместо здоровой реакции иммунитета развивается аутоиммунный ответ, негативно воздействующий не на новообразование, а на здоровые ткани и органы.
Паранеопластический синдром подразделяется на четыре группы:
- Эндокринный — возникает при гипогликемии (развивается при фибросаркоме, гепатоцеллюлярной карциноме), гиперкальциемии (развивается при раке легких, почки, молочной железы, яичника, лимфоме), карциноидном синдроме (бывает при раке желудка, поджелудочной железы, бронхиальной аденоме), СНАДГ (развивается при опухолях ЦНС, мелкоклеточной опухоли легкого), синдроме гиперкортицизма (развивается при опухолях ЦНС, тимоме, опухоли поджелудочной железы, мелкоклеточном раке легкого).
- Неврологический — возникает при миастеническом синдроме Ламберта-Итона (характерен для мелкоклеточного рака легкого), энцефаломиелите, паранеопластической мозжечковой дегенерации (развивается при раке легкого, молочной железы, яичника), лимбическом энцефалите, стволовом энцефалите, опсоклонусе (развивается при нейробластоме), анти-NMDA-рецепторном энцефалите (встречается при тератоме яичника).
- Кожно-слизистый — возникает при полимиозите, черном акантозе (развивается при опухолях легкого, желудка, матки), дерматомиозите (развивается при бронхогенном раке, онкоопухоли молочной железы), симптоме Лесела-Трела, синдроме Свита, некролитической мигрирующей эритеме (характерна для глюкагономы), гангренозной пиодермии, цветущем папилломатозе, дерматите Дюринга.
- Гематологический — возникает при гранулоцитозе, полицитемии (развивается при раке почки, гепатоцеллюлярной карциноме, гемангиоме мозжечка), анемиях (развивается при опухолях тимуса), синдроме Труссо (бывает при бронхогенном раке, опухолях поджелудочной железы), тромботическом эндокардите небактериальной этиологии (развивается на поздних стадиях онкозаболевания).
Паранеопластический синдром может быть при остеомаляции (размягчение кости), мембранозном гломерулонефрите — при состояниях, не связанных с онкологией.
Паранеопластический синдром может возникнуть еще до появления клинических признаков онкопроцесса. Проявления синдрома становятся своеобразным маркером злокачественного новообразования. Это может усложнять или искажать клинические признаки онкозаболевания и затруднять диагностику.
Симптомы зависят от того, к какой категории относится ПНС и какой патологический процесс лежит в основе развития синдрома. Если говорить об общих признаках, можно выделить следующие:
- нарушение аппетита, отвращение от еды, как следствие — резкое похудение;
- изменение вкусовых ощущений;
- непереносимость определенных запахов;
- диспепсические расстройства;
- кишечная непроходимость;
- депрессия;
- нервно-мышечная возбудимость;
- тромбофлебит;
- повышенное или пониженное артериальное давление.
Дерматологические ПНС проявляются преходящей эритемой, ихтиозом (наследственная болезнь, по клинике напоминающая дерматоз), пузырчаткой (хроническое аутоиммунное заболевание), другими видами высыпаний на коже.
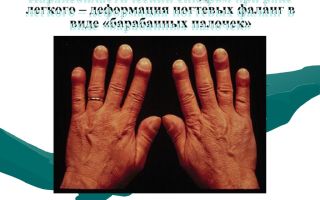
Самое характерное проявление паранеопластического синдрома в ревматологии — гипертрофическая остеоартропатия, при которой ногтевые фаланги пальцев верхних и нижних конечностей утолщаются и видоизменяются по типу «часовых стекол» или «барабанных палочек».
Симптом барабанных палочек и часовых стекол
Наиболее тяжелая клиническая картина наблюдается при неврологических ПНС, которые проходят с поражением нервной системы (как центральной, так и периферической).
Синдром может сопровождаться психозами, дегенеративными расстройствами, деменцией (слабоумием), головокружением, слабостью мышечного тонуса, нарушением координации (атаксией), проблемами с речью (дизартрией), ухудшением зрения, расстройством глотания и дыхания, другими симптомами.
Паранеопластический синдром либо затрудняет, либо облегчает процесс диагностики заболевания, на фоне которого возник. Зачастую требуется консультация не только онколога, но и гастроэнтеролога, дерматолога, невролога, эндокринолога, психотерапевта.
Диагностика ПНС включает такие варианты:
- Лабораторные анализы крови и мочи. В крови при онкозаболевании обнаруживают повышенное содержание лейкоцитов, пониженное — эритроцитов, низкий гемоглобин (анемию), тромбоцитопению, высокую СОЭ и так далее.
- Исследование цереброспинального ликвора (спинномозговая жидкость) макро- и микроскопическим, биохимическим, бактериоскопическим методами. Определяют цвет ликвора, прозрачность, давление, ферментные элементы, иммунные реакции и другие показатели.
- Исследование на онкомаркеры поможет установить вид онкозаболевания до характерных клинических проявлений.
- Магнитно-резонансная и компьютерная томографии необходимы для определения места расположения первичного очага, выявления метастазов, оценки размеров, формы и границ опухоли.
- Сцинтиграфия — рентгенография с использованием радиоизотопов, позволяющая получить двумерное статическое изображение щитовидной железы, костных структур или/и динамическое изображение почек, желчного пузыря, печени, других органов.
- Эндоскопическое обследование проводится при новообразованиях или подозрении на рак органов пищеварения и дыхания.
- Биопсия — морфологическое исследование полученного фрагмента патологической ткани позволяет определить тип опухоли и поставить окончательный диагноз.
В качестве дифференциальной диагностики применяют позитронную эмиссионную томографию (ПЭТ) или ПЭТ/КТ, представляющую радионуклидный метод обследования.
Лечебная программа при ПНС подбирается индивидуально и зависит от основной патологии. При раннем выявлении, отсутствии метастатического процесса и хорошей операционной доступности онкоочаг удаляется с участками здоровой ткани, чтобы минимизировать риск появления вторичных очагов.
Возможны варианты с дооперационной (неоадъювантная) и/или послеоперационной (адъювантная) химиотерапией и облучением.
Использование цитостатиков позволяет уменьшить размеры очага, сделать его хирургически доступным для успешного удаления, уничтожить атипичные микроклетки, оставшиеся после операции, замедлить пролиферацию, не допустить генерализацию процесса. В некоторых случаях эффективна химиолучевая терапия — сочетание лучевой терапии и химиотерапии.
Для лечения паранеопластического синдрома назначают кортикостероидные препараты (гормоны преднизолонового ряда), иммуносупрессоры (угнетают иммунитет), противосудорожные препараты, стимуляторы нейромышечной проводимости.
Физиотерапевтические процедуры назначаются в реабилитационном периоде. Эффективна магнитотерапия, УФО (дозировано), электросон, электрофорез, мышечная электростимуляция. Противопоказаны массаж, тепловые процедуры, высокочастотное воздействие.
ПНС развивается у онкобольных в 15 % случаев, в то время как те или иные признаки синдрома могут наблюдаться у 65 % пациентов на протяжении развития патологического процесса. В трети случаях ПНС обусловлен гормональным дисбалансом.
Паранеопластический синдром затрагивает разные системы организма, имеет различные проявления, поэтому и прогнозы разные.
Зависит исход синдрома от основной патологии, ее формы и стадии, степени распространенности процесса, возраста пациента, состояния его здоровья на момент выявления болезни.
При высокоэффективном лечении признаки ПНС могут исчезнуть и появиться вновь при обострении заболевания.
Более благоприятные прогнозы у синдромов, не связанных со злокачественным образованием. Например, при гипертрофической артропатии можно рассчитывать на относительно благоприятный исход при условии своевременного выявления и адекватного лечения.
При паранеопластическом синдроме как осложнении рака пациенты погибают от тяжелых нарушений функций того или иного органа или системы. Летальный исход чаще наступает от дыхательной, сердечной, почечной недостаточности.
Единственная профилактическая мера паранеопластического синдрома — ранняя диагностика и грамотно подобранное лечение. Чем раньше выявлен онкопроцесс, чем быстрее начато лечение, тем меньше риск развития ПНС. Нужно регулярно проходить профосмотры и выполнять все рекомендации врача.
Заболевания со схожими симптомами:
Атеросклероз (совпадающих симптомов: 6 из 20)
Атеросклероз является достаточно распространенным хроническим заболеванием, характеризующимся собственным прогрессированием.
Атеросклероз, симптомы которого проявляются на фоне поражения средних и крупных артерий из-за накопления холестерина в них (что определяет причину возникновения этого заболевания), становится причиной нарушения кровообращения и ряда серьезных рисков, этим нарушением провоцируемых.
…Нейроциркуляторная дистония (совпадающих симптомов: 6 из 20)
Нейроциркуляторная дистония, или невроз сердца представляет собой нарушение в работе сердечно-сосудистой системы, которое связано с нарушением физиологической нейроэндокринной регуляции. Чаще всего проявляется у женщин и подростков из-за влияния сильных стрессов или больших физических нагрузок. Намного реже проявляется у людей младше пятнадцати и старше сорокалетнего возраста.
…Дискинезия желчевыводящих путей (совпадающих симптомов: 6 из 20)
Дискинезия желчевыводящих путей – заболевание ЖКТ, вследствие прогрессирования которого нарушается функционирование жёлчных протоков.
В результате этого жёлчь поступает в двенадцатипёрстную кишку неправильно, отчего подвергается дисбалансу работа органов ЖКТ.
В теле человека недуг прогрессирует обычно второстепенно, на фоне поражения другими воспалительными процессами жёлчного пузыря. Примечателен тот факт, что он может проявляться от неустойчивого психического состояния человека.
…Предменструальный синдром (совпадающих симптомов: 6 из 20)
Предменструальный синдром – комплекс болезненных ощущений, которые возникают за десять дней до начала менструации. Признаки проявления данного расстройства и их совокупность имеют индивидуальный характер.
У одних представительниц женского пола могут выражаться такими симптомами, как головная боль, резкая смена настроения, депрессия или плаксивость, а у других – болезненные ощущения в молочных железах, рвота или постоянные боли внизу живота.
…Аскаридоз у детей (совпадающих симптомов: 6 из 20)
Аскаридоз у детей – патология, относящаяся к паразитарным недугам, которая наиболее часто диагностируется у малышей. В подавляющем большинстве случаев, болезнь обнаруживается у малышей, которым не исполнилось 5 лет.
Провокатором заболевания выступает гельминт, а именно аскарида человеческая (лат. Ascaris lumbricoides).
Проникнуть в детский организм паразит может несколькими путями, но наиболее частым механизмом передачи является контактный.
…
Источник: http://SimptoMer.ru/bolezni/other/3432-paraneoplasticheskij-sindrom
Паранеопластический синдром: что это такое, основные симптомы, причины возникновения, лечение и прогноз
Паранеопластический синдром сочетает симптомы и лабораторные результаты онкологических патологий, не относящихся к образованиям первоначальных опухолей и метастазов.
Это неспецифическая ответная реакция человеческого организма на растущие опухолевые новообразования и вырабатываемые раковыми клетками продукты биоактивных соединений.
Патология характеризуется множественными поражениями таких органов, как сердце, нервы, мускулатура, сосудистые и эндокринные системы, органы кровообращения и пищеварения, кожные покровы.
Могут развиваться как отдельно, так и дополняя друг друга.
Что это такое
Паранеопластический синдром характеризуется образованием неметастатических системных проявлений онкопатологии. Преимущественно наблюдается у больных в пожилом и среднем возрасте.
В большинстве случаев проявлению синдрома способствуют лимфома, рак легких, молочной железы и яичников. Кроме этого, может выступать в качестве признака наличия ранее не установленной онкологической болезни.
Данным синдромом страдают не все пациенты, имеющие раковые образования. Согласно статистическим данным, в это число входят лишь 10 процентов онкобольных.
Один человек из 3-х страдает паранеопластическим синдромом в результате нарушений гормонального фона. В остальных случаях, причинами развития становятся неврологические, ревматические и гематологические патологии.
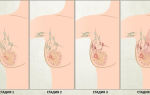
Стадии
Патологический процесс злокачественного характера проходит несколько стадий:
- трансформативная – в результате здоровые клетки начинают преобразовываться в раковые;
- активная – перерожденные клетки начинают размножаться;
- прогрессивная – период, когда злокачественные новообразования активно разрастаются.
На конечной стадии отмечается исход онкологического процесса.
Причины проявления
Основным фактором, провоцирующим паранеопластический синдром, считается нахождение опухоли в активном состоянии.
Патогенные клетки начинают вырабатывать такие вещества, как биоактивные протеины, ферменты, цитокины, ПГ, ИГ, гормоны роста.
Они отмечаются негативным воздействием на функционирование какого-либо органа или систем. В результате контактирования здоровой ткани с опухолевой происходит реакция защитной системы, что способствует развитию аутоиммунных расстройств.
В группу риска входят люди, имеющие рак:
- легких;
- молочных желез;
- яичников;
- лимфатической системы;
- яичек.
Следует также заметить, что провокатором паранеопластического синдрома способен стать любой вид злокачественного образования.
Причины большинства видов синдромов до сих пор остаются неизвестными. Характерный фактор патологии удалось выявить лишь в некоторых из них.
- Синдромы неспецифического типа. Даже при отсутствии причин лихорадки, фактором осложнения является выделение пирогенов эндогенного характера. Кроме этого, спровоцировать ее могут некротически-воспалительные опухолевые процессы или сбои в работе печени. Вкусовые нарушения в большей степени связаны с изменениями количества цинка и меди в организме.
- Нефрологические. Провокаторами выступают отложенные иммунные комплексы и повторная форма амилоидоза почек.
- Ревматологические. Факторы, способствующие образованию гипертрофической остеоартропатии, так пока и не изучены. Образованию склеродермии способствует синтез антинуклеарных антител
- Гематологические. Развитие эритроцитоза происходит на фоне повышения эритропоэтина, что обусловлено гипоксией или нарушенным катаболизмом. Данная патология возникает при раке печени, легких, почек, ЦНС, при гинекологических опухолях. Устранение злокачественных образований нормализует уровень эритроцитов.
- Эндокринные и нейромышечные. Основу патогенеза составляет синтез аберрантного типа, возникающий под воздействием опухолевых гормонов. Развитие нейромышечного паранеопластического синдрома обуславливается повышенной вирулентностью вируса и формированием аутоантител, которые приводят к нарушению функции нервной системы.
- Желудочно-кишечные. К ним относятся расстройства ЖКТ, причинами которых стал синтез веществ.
- Дерматологические. В результате опухолевых патологий поджелудочной в кровоток выделяются липазы и ферменты, которые провоцируют очаговый некроз жировой клетчатки под кожей.
В зависимости от того, какую форму имеет опухоль, что стало местом ее локализации, в какой степени она способна к выделению различных активных веществ, и будет зависеть степень риска возможного образования и характер интенсивности синдрома.
Симптоматика
Первые характерные симптомы паранеонластического синдрома проявляются довольно быстро. Редко когда это занимает несколько недель или месяцев. Симптомы зависят, в первую очередь, от типа синдрома и пораженного органа.
Изначально отмечается артропатия и миопатия совместно с неспецифическими проявлениями:
- Миастенический тип – сопровождается диплопией и опущенными веками.
- Дерматомиозитный и полимиозитный — сыпь на коже, возрастание миастении.
- Для параканкрозного – несимметричная форма артрита.
- Волчаночновидный – воспалением легких, перикарда суставов.
- Симпатико-дистрофический проявляется болями в руках, полиартритом, трофическими нарушениями, фасциитом.
- Амилоидозный – кожные узелки, ослабленные мышцы, слабость суставов, пурпура.
- Для гипертрофической артропатии характерно проявление периостита, болевые ощущения и увеличение пальцев верхних и нижних конечностей, сопровождающееся болями.
При паранеопластическом синдроме неврологического типа отмечается поражение периферических отделов и ЦНС. Также наблюдаются энцефалит, деменции и неврозы. Во многих случаях развитию болезни может способствовать синдром Гийена-Барре.
При наличии мелкоклеточного опухолевого образования в легком происходит развитие синдрома Кушинга и нарушения водно-электролитного обмена.
В случае эндокринного типа возможны сбои гормонального и обменного процессов. Рак щитовидной железы сопровождается гипокалициемией. Для которой характерно скрытое течение развития повышенная нейромышечная возбудимость.
Гематологический тип паранеопластического синдрома диагностируется гораздо чаще остальных. При этом наблюдается слабовыраженная или умеренная анемия. Общий анализ крови показывает повышенную СОЭ, также завышен показатель содержания лейкоцитов. При этом отчетливо виден сдвиг лейкоцитарной формулы влево.
При желудочно-кишечном синдроме наблюдается водянистая диарея, приводящая к астении, истощению и помутнению сознания.
Для кожного синдрома характерным является дерматологический симптом в виде зуда. Кроме этого, образуется герпес, гипертрихоз, ихтиоз приливы. При меланозе кожа пигментируется черным цветом. Такое явление можно наблюдать у больных, имеющих меланому или опухолевые образования в поджелудочной железе.
Дегенерация мозжечка сопровождается нарушением походки, тошнотой и диплопией, головокружением.
Диагностика
При подозрении на наличие паранеопластического синдрома в обязательном порядке назначают такие анализы, как:
- крови;
- мочи;
- спинно-мозговой жидкости.
Общий анализ крови может показать анемию, которая обуславливается различными формами рака или доброкачественными патологиями. При онкологическом или инфекционном заболевании уровень СЭ у больного будет повышенным. Благодаря использованию микроскопии лейкоцитов, диагностируется лейкоз или лимфома. При подозрении на ДВС определяют уровень тромбоцитов
При наличии злокачественных опухолей желудочно-кишечного тракта, мышечной или костной ткани будет отмечаться завышенный уровень АСТ, АЛТ и щелочной фосфатазы. Электрофорез спинномозговой жидкости и белка сыворотки крови показывает измененный уровень альбумина. Электрофорезограмма жидкости спинномозгового канала может содержать олигоклональные белковые полосы.
Проведение анализа крови на онкомаркеры способствует установлению имеющейся опухоли при отсутствии клинических признаков поражения.
Инструментальные методы диагностики применяют с целью определения расположения первоначального ракового новообразования. Как правило, делают исследования при помощи компьютерной и магнитно-резонансной томографии. В случае имеющихся эндокринных патологий, может назначаться сцинтиграфия.
При раке пищеварительных и дыхательных органов наиболее информативными будут эндоскопия и биопсия.
Позитрон-эмиссионная томография способствует разделению поражений нервной системы на паранеопластические и непаранеопластические.
Лечение
Все лечебные мероприятия, в первую очередь, должны быть направлены на устранение начального ракового новообразования. Иногда дополнительно могут быть назначены препараты, направленные на подавление иммунитета, что является провокатором к проявлению синдрома.
Лекарственные средства применяют в качестве дополнительных к химиотерапевтическим процедурам. В зависимости от имеющегося вида синдрома, могут быть применены лекарства таких групп:
- кортикостероиды;
- подавляющие судорожное состояние;
- иммуносупресорные;
- стимулирующие нейромышечную проводимость.
Среди таких препаратов выделяют:
- Метилпреднизолон;
- Азатиоприн;
- Циклофосфамид;
- Карбамазепин;
- Пиридостигмин.
Совместно с химиотерапией и лечением лекарственными препаратами рекомендуют прием различных групп витаминов:
- А – относится к группе антиоксидантов и репаративно воздействует на раковые клетки;
- В – способствуют нормализации процессов обмена, также восстановлению работы центральной нервной системы и периферических отделов;
- С – подавляет побочные эффекты, возникшие в результате химиотерапии, защищает ткани и клетки от отрицательного воздействия свободных радикалов;
- Д – улучшает кальциевый обмен;
- Е – за счет высокой антиоксидантной активности препятствует вторичному появлению опухолевых образований.
После проведения осмотра врачом-онкологом могут рекомендовать и физиотерапевтические процедуры, такие как:
- ультразвук;
- ДДТ;
- ультрафиолетовое облучение;
- магнитотерапию;
- минеральные воды;
- электрофорез;
- гидротерапию.
Применение теплового воздействия, массажа и процедур, обладающих высокой звукочастотностью, противопоказано на самом месте локализации опухоли.
Гомеопатическая терапия может применяться только в сочетании с основными методами лечения и имеет несколько основных преимуществ:
- способствует повышению качества и продлению жизни больного;
- значительно подавляет выраженность побочных действий, возникающих после использования химиотерапии;
- приостанавливает размножение злокачественных образований;
- не вызывает побочных явлений;
- предупреждает возможные рецидивы.
Среди таких препаратов назначают:
- Лахезис – при опухолях половой системы;
- Гидрастит – в пищеварительном отделе;
- Гекла-лава – поражения костных тканей;
- Лилиум тигринум – рак половой сферы;
- Алоэ – в прямой кишке и кишечнике;
- Барита карбоника – опухоли слизистых.
Длительность приема и дозировка подбираются строго индивидуально, основываясь на стадии течения патологии, места локализации и выраженности симптомов.
Прогноз
Поскольку паранеопластический синдром проявляется не одинаково и затрагивает разные органы и их системы, то и прогнозирование будет для каждого случая соответствующее. В первую очередь, это будет зависеть от степени опухолевого образования и типа синдрома.
Возможные осложнения
Неопластический синдром уже выступает в качестве осложнения раковой опухоли. Именно поэтому единственное неблагоприятное последствие, возникающее в этом случае, — это смерть пациента в результате нарушения функционирования систем и органов.
Часто летальный исход провоцирует сердечная или почечная недостаточность.
Источник: https://nevralgia.ru/simptomy-i-sindromy/prochee/chem-opasen-paraneoplasticheskiy-sindrom/