После мастэктомии: сколько дней больничного до инвалидности, обследование, осложненя и послеоперационный период
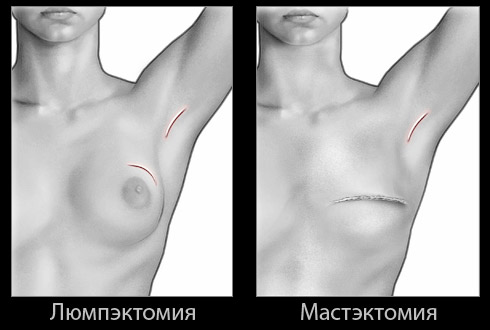

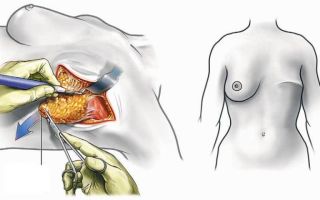
Мастэктомия – это хирургическая операция по частичному или полному удалению тканей молочной железы, пораженных раком. Пациентке требуется длительный период восстановления после подобного вмешательства. Обычно он продолжается около двух месяцев для физического восстановления и полгода для психологического.
Послеоперационная реабилитация
Если в течение дня после мастэктомии не возникло каких-либо осложнений, больную помещают в палату интенсивной терапии. Уже наследующий за операцией день можно и нужно вставать.
Чем раньше женщина начнет выполнять реабилитационные мероприятия, тем меньше риск развития таких осложнений, как лимфостаз, рожистое воспаление, и восстановление будет проходить быстрее.
Если же реабилитация будет начата поздно, то этот процесс растянется во времени и пройдет более болезненно.
У прошедших операцию почти сразу возникают интенсивные боли в области груди. Для их уменьшения лечащий врач должен прописать обезболивающие препараты. Употреблять их рекомендуется умеренно, желательно только при острой боли.
Перед этим составляется анамнез с информацией об аллергиях и реакциях на лекарства. Запрещается в это время употребление алкоголя и управление транспортным средством. Могут присутствовать боли в гортани после общей анестезии.
Первое время также может быть лихорадка и незначительное повышение температуры тела, но такая реакция не должна вызывать опасения, это вполне нормально при хирургическом вмешательстве, если,конечно,негативные симптомы не усиливаются и не развиваются такие серьезные побочные эффекты, как рожистое воспаление, лимфостаз и т.д.
Временными побочными проявлениями при удалении молочной железы являются отеки и гематомы, для их устранения советуют использовать грелки со льдом в области подмышек и зонах лимфодиссекции.
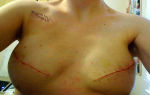
Разрезы зашиты особым материалом, а сверху накрыты стерильными повязками, поэтому поправлять и убирать их самостоятельно запрещается.
Повязку снимают по прошествии недели, а швы – спустя две недели, если они к тому времени сами не рассосутся.
Женщине устанавливается специальный дренаж для оттока излишней жидкости, он выполнен из пластиковой трубки, вводимой подкожно с одной стороны, и мешочка для ее принятия с другой.Через день после снятия дренажа пациентке разрешается принимать душ. Нужно быть осторожной при вытирании зоны швов, их следует аккуратно промакивать полотенцем, избегая перемещения стерильных повязок.
Часто пациенток волнует вопрос, сколько дней нужно находиться после мастэктомии в клинике. Как правило,операция и несколько дней после нее протекают без осложнений, а на третьи сутки пациентку выписывают из больницы домой, не вынимая дренажных трубок.
Медработники должны обучить, как правильно обращаться с дренажной системой.
В случае подкожной мастэктомии с реконструкцией молочной железы период пребывания в стационаре увеличивается до шести дней, во избежание отторжения имплантата и развития рожистого воспаления.
Боли начинают утихать после третьего дня.Женщина должна вставать с постели спокойно, без резких движений, избегать ношения тяжестей и не поднимать руки над головой.
Около четырех недель нужно будет посещать клинику, делать перевязки и удаление серозной жидкости, которая образуется после снятия дренажа под кожей.
Далее, опираясь на показания анализов и обследований, врач назначает последующее лечение. Это может быть:
- химиотерапия;
- терапия гормональными препаратами;
- облучение;
- комбинированное лечение.
Все процедуры проводятся только при согласии больной, заставить принимать химию или облучаться не может никто. Возвращение к прежнему способужизни происходит примерно через два месяца, если не возникает осложнений.
Осложнения, трудности и рекомендации после вмешательства
Послеоперационные осложнения определяются объемом хирургического вмешательства и являются посттравматическими.
Самые типичные – смещение показателей свертываемости крови, рожистые воспаления, лимфостаз. Также характерны фантомные боли и состояние астении.
Поскольку у пациентки присутствует послеоперационный стресс, то может ухудшиться заживление раны и увеличиться период лимфореи и формирования рубца.
Таблица 1 – Осложнения и реабилитационные меры после мастэктомии
| Постмастэктомический дефект |
|
| Лимфатический отек |
|
| Ухудшение осанки |
|
| Депрессия | Психотерапия |
Итак, обозначим трудности, с которыми сталкиваются пациентки после проведения хирургического вмешательства по удалению молочной железы, а также в процессе лечения и после него:
- Самая частая проблема – это депрессия,что затрудняет весь процесс выздоровления после рака. Она усугубляет состояние пациентки, увеличивая усталость и снижая защиту организма. Нужна поддержка родных людей и общение с теми, кто уже прошел эти процедуры и вернулся к полноценной жизни. В тяжелых случаях рекомендуется обращаться к психотерапевтам, чтобы не затягивать с периодом психологической адаптации.
- После мастэктомии обязательно нужно приобрести хороший экзопротез, правильно подобрать белье, чтоб женщина не комплексовалаиз-за отсутствия молочной железы.
- Пациентке требуется обучиться самостоятельному уходу за рубцом во избежание его воспаления. Быть осторожной с поднятием тяжестей, в течение трех лет нельзя поднимать вещи, превышающие по весу 1 килограмм.Ограничить работу по дому, особенно если она предусматривает наклонное положение. Это очень важно, если присутствует застой лимфы в руке со стороны операции.
- Быть аккуратной при работах на садовом участке, выполнять все в печатках во избежание занесения микробов в маленькие раны. В связи с ухудшением оттока лимфы существует угроза рожистого воспаления. Все порезы и царапины следует обрабатывать антисептиками!
- При удалении рака молочной железы не рекомендуется беременеть, так как гормональный скачок может спровоцировать повторение болезни.Правильное питание играет большую роль в выздоровлении. Диета отличается простотой и эффективностью. Копчености и консервы лучше исключить полностью. Сладкое при этой диете рекомендуется ограничить. В рационе питания, сколько возможно,нужно увеличить количество витаминов, а жиров – сократить. Естественно, нельзя курить и употреблять алкоголь. Главные принципы:
- не переедать,
- поддерживать в норме свой вес,
- употреблять свежую и здоровую пищу.
- Также помогают восстановиться специальные упражнения. Делать их необходимо еще при нахождении в стационаре. Разрабатывать руку при помощи гимнастики и массажа для предотвращения лимфедемы следует начинать как можно раньше, постепенно увеличивая нагрузку. В этом надо быть аккуратным и выполнять упражнения регулярно. Следить за осанкой также важно, потому что изменяется нагрузка на позвоночник.
- Благотворно влияют на выздоравливающий организм плавание и физкультура. А принятие ванны рациональнее заменить душевыми процедурами. Полезно купаться на море, но при этом запрещается находиться на солнце. Важно также знать, что смена климатического пояса неблагоприятна, так как может спровоцировать повторение рака молочной железы.
- Постоянное наблюдение у врача в течение первого года раз в 3 месяца, в последующие пять лет – раз в полгода. Необходимо консультироваться с онкологом при назначении лечения другими докторами, будь то иммунотерапия или физиопроцедуры.
- Частичное освобождение от работы или инвалидность. Непосредственно после операции выписывается десятидневный больничный с продлением, при необходимости, еще на месяц. Если имеют место осложнения, то оформляется он на весь период лечения.Но этот промежуток времени не должен превышать 4 месяца.Через некоторое время после мастэктомии женщина проходит врачебную комиссию, выносящую заключение о необходимости пролонгации больничного листа, либо МСЭ, которая присваивает пациентке группу инвалидности. Один только факт удаления молочной железы не является поводом для получения инвалидности в Российской Федерации. Ее могут дать временно для продолжения лечения, либо постоянно в случае угрозы возникновения метостазов. В любом случае, вопрос предоставления группы инвалидности решает медико-социальная экспертиза, на которую направляет лечащий врач.
В целом прогноз после мастэктомии достаточно благоприятный, особенно в случаях раннего выявления и грамотного лечения рака молочной железы.
Выживаемость при первой стадии болезни составляет немногим меньше 100%, при второй – до 80%. Влияет на это еще и вид злокачественности новообразования.
Появление серьезных осложнений(рожистое воспаление, лимфостаз)обуславливает более негативные прогнозы.
Своевременное удаление опухоли и курс последующей терапии могут сохранить нормальную жизнь пациенту на продолжительный срок. Без лечения эта болезнь прогрессирует крайне быстро и ведет к инвалидности и летальному исходу.
Рак молочной железы на сегодня один из самых позитивных касательно прогноза выживаемости. Важно помнить, что жизнь после мастэктомии продолжается.
Женщина должна настраиваться на хороший исход, это очень помогает в борьбе с недугом.
Статья помогла вам?
Дайте нам об этом знать – поставьте оценку
(16 votes, average: 3,94
Источник: http://DlyaGrudi.ru/opuxol/terapiya-02/zhizn-posle-mastektomii.html
Рак молочной железы – наблюдение после лечения – Likar.Info
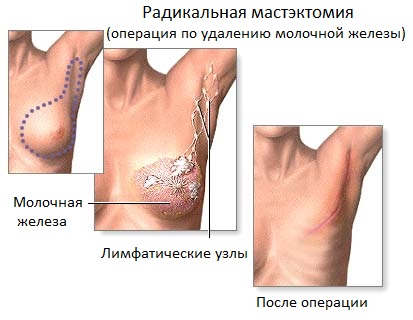
После того, как лечение окончено, очень важно проходить контрольные осмотры. Во время этих визитов врач будет задавать Вам вопросы о симптомах заболевания и может провести осмотр, а также контрольное лабораторное исследование или контрольный снимок.
Контроль необходим, чтобы определить, не возвращается ли опухоль и не распространяется ли она, а также для контроля побочных эффектов лечения.
Осмотр врача – это возможность для Вас задать ему любые вопросы, на которые Вам необходим ответ, и обсудить все, что вызывает у Вас сомнение.Почти каждый метод лечения рака имеет побочные эффекты.
Некоторые из них могут длиться в течение нескольких недель или месяцев, но остальные временны.
Не стесняйтесь сообщать врачу о любых симптомах или побочных эффектах, которые беспокоят Вас, чтобы он мог помочь Вам справиться с ними.
Визиты к врачу в первое время после окончания лечения придется проходить каждые 4-6 месяцев. Чем больше времени проходит с момента окончания лечения, тем реже Вам необходимо проходить контрольный осмотр.
Спустя 5 лет с момента окончания лечения, контроль необходимо будет проходить всего раз в год. Если Вы перенесли операцию, сохраняющую грудь, Вам необходимо ежегодно проходить маммографию.
Если Вы принимаете тамоксифен, Вам необходимо ежегодно обследовать тазовую область. Обязательно сообщайте врачу, если у Вас появились необычные влагалищные выделения, поскольку это лекарство может повысить риск развития рака матки.
Если Вы принимаете ингибиторы ароматазы, врач может проверить у Вас плотность костной ткани.
Если что-либо указывает на то, что опухоль рецидивировала, врач назначит Вам дополнительные обследования. Если рецидив действительно произошел, лечение будет зависеть от места расположения опухоли и того, какое лечение применялось прежде.
Лечение может включать хирургическое вмешательство, радиотерапию, гормонотерапию или химию.
Лимфедема
Лимфоедема – это отек и/или следствие скопления лимфы. Она может возникнуть в любое время после лечения рака молочной железы – как сразу после операции, так и через месяцы и даже спустя годы. Определить, у кого разовьется лимфедема, а у кого нет, невозможно.
При надлежащем уходе, лимфедемы можно избежать или держать ее под контролем. Травма или инфекция руки с пострадавшей стороны может вызвать лимфедему или усугубить ее. Сразу же сообщайте своему врачу о любых отеках, уплотнениях на руке или травмах руки. Существуют способы предотвратить проблему.
Например, большинство врачей предполагает, что у женщин нарушается циркуляция крови в конечности с той стороны, где проводилось хирургическое удаление лимфоузлов или их облучение.
Качество жизни
Женщинам, которые прошли лечение от рака молочной железы, следует знать, что после окончания лечения у них сохранится нормальное качество жизни. Это доказано многими исследованиями. Однако женщины, которые принимали химиотерапию, могут отмечать некоторое снижение определенных функций.
Авторы некоторых исследований предполагают, что более молодые женщины имеют больше проблем со стрессом от диагностирования у них рака молочной железы и его лечением. Некоторые чувствуют себя изолированными от общества. Также, химиотерапия может вызвать раннюю менопаузу, за чем необходимо следить.
Также у женщин, перенесших лечение, могут возникнуть сексуальные проблемы. Таким женщинам могут помочь консультации и группы поддержки, организованные для тех, кто пережил рак молочной железы.
Эмоциональные аспекты
Возможно, вам придется проходить столько лечебных процедур, что Вы не сможете сосредоточиться ни на чем другом. Когда лечение окончится, Вы можете обнаружить, что Вы просто перегружены эмоциями. Так происходит со многими женщинами.
Это наилучшее время поискать поддержки у окружающих. Вам необходимы люди, на которых Вы можете опереться и которые позаботятся о Вас. Поддержка может быть оказана с разных сторон: от семьи, друзей, групп поддержки по раку, церковных или духовных общин, групп поддержки онлайн, индивидуальных консультантов.
Принадлежность к онкологическим больным может вызывать у Вас сильное чувство одиночества, однако Вы не должны переживать это в одиночку.
Внешность
Выбор женщиной метода лечения зависит от её возраста, имиджа, надежд и страхов.
Например, некоторые женщины могут выбрать вместо мастэктомии операцию, сохраняющую молочную железу, за которой следует облучение, заботясь о своем внешнем виде.
С другой стороны, некоторые женщины выбирают мастэктомию, не обращая внимание на то, как это повлияет на их внешний вид. Они больше переживают за эффективность лечения, чем за то, как будет выглядеть их грудь после лечения.
Многие женщины с раком молочной железы должны мириться с тем фактом, что лечение несколько изменило их внешность. Некоторые изменения , такие, как потеря волос, краткосрочны.
Однако даже краткосрочные эффекты могут иметь сильное влияние на то, как женщина себя чувствует. Есть много способов помочь женщине справиться с потерей волос, например, парики, шарфы, шляпы и пр.С другой стороны, некоторые женщины принимают решение не скрывать свое облысение, используя это как способ самовыражения человека, победившего рак.
Сексуальность
Сомнения в своей сексуальной привлекательности зачастую причиняют женщинам с раком молочной железы много беспокойства. Кроме изменений во внешности, некоторые виды лечения, например, химиотерапия, могут изменить гормональный фон женщины и снизить ее сексуальное влечение.
Особенно тяжело это может переживаться женщинами 20-40 лет, т.к. в этот период очень важным представляется выбор партнера и рождение детей. Для партнера женщины её диагноз также может быть неутешительным.
Партнеры зачастую переживают, как выражать свою любовь (физически и эмоционально) после лечения, в особенности – после операции.Лечение рака молочной железы может повлиять на ощущения от прикосновений к молочной железы.
После операций на молочной железы удовольствие от прикосновений к соску утрачивается, т.к. восстановленный сосок имеет гораздо меньшую чувствительность. Кожа молочной железы сама по себе также становится менее чувствительной. Однако со временем некоторые ощущения могут восстановиться.
Некоторые женщины продолжают получать удовольствие от прикосновений в области вокруг прооперированного участка; другим это неприятно и они больше не могут получать от этого удовольствие. У некоторых женщин хроническая боль в грудной клетке после радикальной мастэктомии продолжается.
Выйти из положения можно, поддерживая эти участки с помощью подушечек, а также избегая во время секса позиций, при которых основная нагрузка приходится на грудь или руки.
Операция на молочной железы, как и облучение, физически не снижает у женщины сексуальное влечение, и не снижает ее способности вести половую жизнь и достигать оргазма.
Хорошей новостью, по данным последних исследований, является то, что большинство женщин с ранней стадией рака молочной железы хорошо восстанавливаются в течение года, и качество их жизни мало отличается от качества жизни женщин, никогда не болевших раком.
Беременность после рака молочной железы
Ранее многие врачи советовали тем, кто победил рак молочной железы, не беременеть в течение как минимум 2 лет с момента окончания лечения. Хотя было проведено всего несколько исследований, почти все они показали, что беременность не повышает риск рецидива рака после успешного лечения. Если Вы думаете о том, чтобы забеременеть, прежде всего поговорите со своим врачом.
Гормонотерапия в постменопаузе после лечения рака молочной железы
Ранее врачи предлагали женщинам после лечения рака молочной железы гормонозаместительную терапию, чтобы помочь им смягчить симптомы менопаузы. Однако последние исследования показали, что женщины, принимающие ее после лечения от рака молочной железы, более подвержены риску рецидива заболевания или развития нового рака молочной железы.
По этой причине сегодня большинство врачей считают эту методику неразумной. Женщина может обсудить со своим врачом другие способы справиться с симптомами менопаузы.
Смена лечащего врача
После диагностирования у Вас рака и прохождения лечения Вы – по разным причинам – можете обратиться к другому врачу. Важно, чтобы Вы могли дать ему самые подробные сведения о Вашем диагнозе и лечении. Всегда сохраняйте копии следующих документов из Вашей истории болезни:
- гистологического заключения после каждой биопсии или операции;
- копию отчета о ходе операции;
- эпикриз при выписке из больницы;
- заключение о виде и дозе лучевой терапии, месте и времени ее проведения;
- протоколы лечения: список полученных препаратов, их доз и времени их приема.
Наличие онкологического диагноза связано с трудоемким и эмоционально истощающим лечением, однако это наилучшее время, чтобы остановиться и пересмотреть всю свою жизнь. Возможно, Вы подумаете, как Вы можете радикально изменить жизнь и существенно улучшить свое здоровье .
Американское общество по борьбе с раком и
Американский Национальный Институт Рака
Источник: http://www.likar.info/onkologiya/article-44637-rak-molochnoj-zhelezy-nablyudenie-posle-lecheniya/
Особенности лучевой терапии после операции при раке молочной железы
Лучевая терапия после операции при раке молочной железы позволяет «добить» опухоль и зафиксировать эффект от хирургического вмешательства.
Лучевая терапия или, как ее называют сами медики, радиотерапия – это одно из основ комплексного лечения рака молочной железы. Без облучения не удается закрепить эффект от операции и снизить риск рецидива.
Суть лучевой терапии в воздействии ионизирующего излучения на раковые клетки.
Радиотерапия — это один из самых важных компонентов лечения. Ведь после операции нельзя быть уверенным, что в организме не осталось патологических клеток, которые могут снова образовать опухоль. Нельзя быть уверенным, что метастазы не продолжат свой рост после удаления первичного очага.
На ранних стадиях радиотерапия позволяет безоперационным способом справиться с онкологией. На поздних – увеличивается продолжительность и качество жизни. Таким образом, спектр применения радиотерапии достаточно широкий. Разберемся в том, как работает лучевая терапия, кому и когда она назначается и какие последствия вызывает.
Разновидности радиотерапии
Лучевую терапию классифицируют в зависимости от цели ее использования на две большие группы:
- Радикальная. Применяется на ранних стадиях, в составе безоперационного лечения или после оперативного вмешательства.
- Паллиативная. Применяется для поддержания нормального самочувствия и для уменьшения симптомов у больных 3-4 стадией РМЖ.
Также радиотерапия делится на несколько разновидностей в зависимости от зоны облучения:
- Молочная железа со стороны опухолевого процесса.
- Узлы лимфатической системы.
- Мышечная ткань.
Виды лучевой терапии в зависимости от сроков проведения и схемы лечения:
- Предоперационная. Используется для уничтожения периферических клеток опухоли, которые могут дать рецидив после операции. Нередко применяется для уменьшения размеров опухоли с неоперабельной до операбельной.
- Послеоперационная. Показана для уничтожения клеток опухоли, которые могли остаться в тканях груди или лимфоузлах после операции. Несмотря на высокую точность современной хирургии, невозможно оперативно удалить все раковые клетки.
- Интраоперационная – применяется при назначении органосохраняющей операции.
Рак относится к генетически и этиологически разнородным заболеваниям, он имеет множество разновидностей. Рак молочной железы может быть локализован в любом месте – сосок, ареола, кожа, мягкие ткани, лимфатические узлы.
Лучевая терапия показана при всех разновидностях рака как важная часть комплексного лечения. Рациональная схема терапии позволяет справиться с раком даже на 3 стадии.
В последнее время роль радиотерапии значительно возросла с увеличением количества органосохраняющих операций.
Схемы лечения
Врач выбирает конкретную схему комплексного лечения, основываясь на следующих данных:
- Распространение опухоли вглубь тканей, в лимфатическую систему или другие органы.
- Гистологический анализ – тип рака, реакция опухоли на гормоны.
- Скорость и характер роста опухоли.
На начальной стадии заболевания (при размере опухоли не боле 2 см в диаметре и отсутствии метастазов в лимфатической системе) принято применять максимально радикальные методы лечения. Необходимо как можно быстрее справиться с онкологией, не допуская развития следующих стадий болезни. Процент успешного лечения на 0 и 1 стадии рака молочной железы составляет 97%.
На начальной стадии применяют три схемы лечения:
- Радикальная мастэктомия с предопрерационным курсом лучевой терапии. Без предварительного облучения эффективность лечения падает на 10%.
- Экономная операция с сохранением некоторого количества грудных мышц. Показана предопрерационная терапия.
- Органосохраняющая операция послеоперационным облучением. Хирургия проводится по типу секторальной резекции – такая операция менее травматична и позволяет сохранить молочную железу.
Если у пациента найдена быстрорастущая опухоль в молочной железе, то риск рецидива значительно возрастает – до 15%. У такого же количества больных обнаруживаются метастазы в лимфатической системе даже после мастэктомии. В связи с этим, при быстрорастущей опухоли назначают максимально усиленный курс предопрерационной лучевой терапии.
Если выявлен распространенный процесс (2В стадия, 3 и 4), то радиотерапию проводят и до, и после операции. Причем облучению подвергаются как зоны первичного роста опухоли, так и зоны метастазирования.
При выявлении распадающегося рака 4 стадии проводят санационную мастэктомию и назначают самостоятельное облучение в максимально возможном объеме. Такие меры необходимы для увеличения продолжительности жизни.
При лечении рака молочной железы радиотерапия применяется совместно с химиотерапией, гормонотерапией (при гормонозависимых опухолях), а также таргетной терапией.
Режимы облучения
Существует два основных режима облучения:
- Наружная терапия применяется чаще всего. Выполняется в условиях стационара. Для проведения процедуры требуется специальный рентгеновский аппарат. В среднем, стандартный курс лечения подразумевает от 30 до 40 сеансов с частотой около 5 раз в неделю. Курс занимает от 1 до 1,5 месяцев.
- Внутренняя терапия (медицинское название – брахитерапия) заключается в установке имплантатов с радиоактивными наполнителями. Через небольшие разрезы имплантаты устанавливают в молочную железу с помощью катетеров. Через катетеры вводят фармацевтический препарат с лучевыми свойствами. Один сеанс продолжается несколько минут, затем препарат удаляют. Курс лечения – неделя с частотой 1 сеанс в день. Внутренняя лучевая терапия при раке груди считается более эффективной, однако дает большее количество побочных эффектов.
Показания и противопоказания
Основные показания для проведения радиотерапии:
- Распространение опухолевого процесса на лимфатические узлы (более 4).
- Обширное распространение опухоли.
- Поражение подмышечных или подключичных лимфоузлов.
- Органосохраняющая операция.
- Метастазирование рака в кости. В таком случае облучению подвергают скелет.
Есть и перечень противопоказаний:
- Проведенный ранее курс облучения, вне зависимости от длительности и локализации.
- Заболевания соединительной ткани.
- Системные заболевания: анемия, сердечно-сосудистые болезни, сахарный диабет.
- Беременность.
Лучевая терапия позволяет справиться с опухолью на ранних стадиях, снижает риск рецидива более чем на 50%. Онкологический статус 2 и 3 степени также подлежит радиотерапии.
Осложнения и побочные эффекты
Многие пациенты боятся проходить курс лучевой терапии из-за рассказов о побочных эффектах.
Стоит знать, что современные методы не оказывают серьезного эффекта на общее здоровье, но могут вызывать неприятные реакции. Стандартные побочные эффекты способны привести к дискомфорту, но не опасны для организма.
На данный момент лучевая терапия не приводит к тошноте или выпадению волос – это классические страхи большей части пациентов.
В середине курса возникают такие побочные эффекты:
- Общая утомляемость.
- Тупые боли в молочной железе – они чаще связаны с опухолевым процессом, а не с радиотерапией.
- Лучевой дерматит.
Утомляемость и болезненные ощущения возникают не у всех, не требуют отмены курса и проходят самостоятельно в течение 1-2 месяцев после окончания радиотерапии. Профилактика осложнений заключается в правильном питании при лучевой терапии молочной железы, в уходе за кожей и в поддержании психологического благополучия.
Одно из наиболее неприятных осложнений – лучевой дерматит. О нем стоит рассказать отдельно, так как его проявления встречаются у всех пациентов. Первые симптомы появляются спустя 3-4 недели от начала курса. Проблемы с кожей связаны с кумуляцией рентгеновского эффекта.
Появляются такие побочные эффекты со стороны эпидермиса:
- Местное раздражение, зуд.
- Отечность подкожной клетчатки.
- Покраснение.
- Сухость кожи.
Довольно редко поражение кожи развивается по типу лучевого ожога – формируются пузыри, которые трансформируются в незаживающие мокрые язвочки. Обычно ожоговые поражения появляются в местах естественных складок кожи.
Реакции со стороны эпидермиса исчезают через 1-1,5 после окончания курса. Во время курса рекомендуется выполнять все рекомендации врача по уходу за кожей.
Последствия и риски для здоровья
Стандартные последствия лучевой терапии:
- Умеренная отечность груди, проходит самостоятельно в течение полугода-года. Не требует специального лечения.
- Потемнение кожи, изменение цвета ареолы. Изменение оттенка (этот эффект даже получил специальное название – бронзирование) наблюдается со стороны облучения. Может пройти со временем, но не у всех. Не требует лечения.
- Боли и болезненность – острые или тянущие боли в груди или грудных мышцах. Возникают на фоне лучевого миозита – специфического побочного эффекта от радиотерапии. Он не требует лечения и проходит самостоятельно. При выраженном болевом синдроме стоит совместно с врачом подобрать анальгетики.
Перечисленные осложнения не требуют вмешательства врача и не представляют опасности для здоровья.
Есть осложнения, которые требуют наблюдения или специфического лечения. Они встречаются гораздо реже. К ним относят:
- Лимфодему. Это отек верхней конечности со стороны облучения. Возникает после терапии, направленной на подмышечные лимфоузлы или после операции по их иссечению.
- Хронические боли с парестезиями. Обычно они сопровождаются другими симптомами со стороны верхней конечности: потеря мышечной силы, потеря чувствительности. Такой эффект связан с поражением, дегенерацией нервного волокна.
- Пневмонит радиационной природы – возникает в легких из-за облучения. Развивается через полгода после окончания курса.
- Лучевые незаживающие язвы. Не представляют серьезной опасности для здоровья, однако могут стать воротами для инфекции. Лечение хирургическое.
Все эти последствия требуют врачебного вмешательства. Лечение подбирается в зависимости от выраженности симптомов и общего состояния организма. На данный момент разработаны и применяются международные стандарты для терапии всех перечисленных заболеваний.
Обследования после курса
По завершению курса радиотерапии необходимо выполнить следующие обследования:
- Исследование для выявления динамики метастазов – для пациентов 2-4 стадии. Требуется для расчета эффективности выбранной схемы лечения.
- Сцинтиграфия скелета – применяется у пациентов с метастазированием в кости. Также позволяет отследить динамику.
- МРТ мягких тканей в месте первичного очага – выполняется после хирургии или консервативной терапии для оценки динамики опухоли. Выполняется и перед операцией для оценки размера.
- Ежегодная маммография назначается после успешного излечения – это самый информативный и простой метод контроля рецидивов.
- Посещение маммолога каждые 3 месяца первый год после лечения, затем 2 года каждые 6 месяцев, затем – ежегодно.
Если появляются подозрения на рецидив онкологии, то назначают полный комплекс обследований. Если в течение 5 лет не было замечено новых очагов, принято считать заболевание успешно вылеченным. Тем не менее, рекомендуется ежегодный контроль.
Источник: https://bolivgrudi.ru/lechenie/luchevaya-terapiya-posle-operacii-pri-rake-molochnoj-zhelezy.html