Хронический миелолейкоз

Онкологические заболевания нередко поражают кровеносную систему. Одно из опасных состояний – хронический миелолейкоз, представляющий собой рак крови.
Болезнь сопровождается хаотическим размножением клеток крови. Чаще заболевание диагностируют у мужчин в возрасте 30-70 лет. У детей и женщин болезнь возникает гораздо реже, тем не менее, полностью исключать вероятность возникновения заболевания нельзя.
Хмл представляет собой опухоль, состоящую из миелоидных клеток. Характер болезни – клоновый, среди прочих гемобластозов болезнь составляет до 9% случаев. Течение заболевания может не проявляться особыми симптомами на первых порах.
Чтобы диагностировать такое состояние, нужно взять на анализ мазок крови, костномозговую пробу. Для миелолейкоза характерно повышенное количество гранулоцитов в крови (разновидность лейкоцитов). Эти лейкоциты формируются в костномозговом красном веществе, попадают в кровоток в несозревшем виде.
В это же время число нормальных лейкоцитов снижается. Такую картину врач может увидеть в результатах анализов крови.
Причины миелолейкоза
До конца ученые еще не установили этиологию возникновения заболевания, но установлено, что хронический миелолейкоз могут провоцировать перечисленные ниже факторы:
- воздействие радиации. Доказать зависимость между облучением и онкологией могут примеры японцев, которые находились в Хиросиме и Нагасаки во время взрыва атомной бомбы. Впоследствии у многих из них диагностировали развитие хронического миелолейкоза;
- влияние химических веществ, электромагнитного излучения, вирусов. Теория вызывает споры в ученой среде и пока не получила научного признания;
- наследственность. Согласно исследованиям, риск заболеть миелолейкозом больше у лиц с нарушениями хромосомного характера (синдром Дауна, Клайнфелтера и пр.);
- лечение некоторыми лекарствами, которые предназначены для терапии опухолей на фоне облучения. Также риск заболеть повышают альдегиды, алкены, спирты, табакокурение. Это лишний повод задуматься о том, что здоровый образ жизни – единственно правильный выбор здравомыслящего человека.
Из-за того, что структура красных клеточных хромосом в костном мозге нарушается, появляются новые ДНК, структура которых аномальна.
Далее аномальные клетки клонируются, постепенно вытесняя нормальные клетки, вплоть до ситуации, когда количество аномальных клонов не начнет сильно преобладать.
В результате аномальные клетки размножаются и растут в числе бесконтрольно, как и клетки рака. Традиционному механизму естественной гибели они не подчиняются.
При попадании в кровоток аномальные лейкоциты не выполняют основную задачу, оставляя организм без защиты. Поэтому человек, у которого развивается хронический миелолекоз, становится подверженным аллергиями, воспалениям и пр.
Фазы миелолейкоза
Хронический миелолейкоз развивается постепенно, последовательно проходя 3 важные фазы, о которых можно узнать ниже.
Хроническая фаза длится около 4 лет. Именно в это время пациент, как правило, обращается к врачу. В хронической стадии болезнь характеризуется стабильностью, поэтому симптомы в минимальном количестве могут практически не беспокоить человека. Бывает, что болезнь обнаруживают случайным образом при очередной сдаче крови на анализы.
Акселеративная фаза длится около полутора лет. В этом время активизируется патологический процесс, повышается число недозрелых лейкоцитов в кровотоке. При правильном выборе терапии, своевременном реагировании, можно вернуть болезнь в хроническую фазу.
Терминальная фаза (бластный криз) длится менее полугода, заканчивается фатально. Стадия характеризуется обострением симптомов. В это время красные клетки костного мозга полностью замещаются аномальными клонами злокачественной природы.
Симптомы миелолейкоза
В зависимости от того, в какой стадии на данный момент находится хронический миелолейкоз симптомы будут отличаться. Тем не менее, можно определить общие черты, свойственные болезни на разных стадиях.
У пациентов явно выражена вялость, похудение, пропадает аппетит. По мере развития заболевания селезенка и печень увеличиваются, кожа становится бледной.
Пациентов беспокоят боли в костях, по ночам — избыточная потливость.
Что касается симптомов каждой фазы, то для хронической стадии характерными признаками будут: ухудшение самочувствия, упадок сил, похудение. Во время приема пищи пациенты быстро чувствуют насыщение, в левой зоне живота часто возникают боли. Редко в хронической фазе пациенты жалуются на одышку, головные боли и зрительное расстройство. Мужчины могут испытывать длительную болезненную эрекцию.
Для акселеративной формы характерными признаками станут: прогрессирующая анемия, выраженность патологических симптомов, результаты лабораторных анализов покажут рост числа лейкоцитарных клеток.
Для терминальной стадии характерно ухудшение картины заболевания. Человека часто лихорадит без очевидных причин. Температура способна повышаться до 39 градусов, человек ощущает дрожь. Возможно кровотечение через слизистые, кожу, кишки.
Человек ощущает резкую слабость, истощение. Селезенка максимально увеличивается, дает боли в левой стороне живота и ощущение тяжести. Как говорилось выше, после терминальной стадии следует летальный исход.
Поэтому лучше начать лечение как можно раньше.
Диагностика миелолейкоза
Установить миелолейкоз у человека может врач гематолог. Он проводит визуальный осмотр, выслушивает жалобы и отправляет пациента на УЗИ живота, анализ крови. Дополнительно проводится биохимия, биопсия, костномозговая пункция, цитохимические исследования. Картина крови в результатах анализа будет говорить о наличии болезни, если:
- доля миелобластов в крови или жидкости костного мозга составляет до 19%, базофилов – свыше 20% (хроническая фаза);
- доля миелобластов и лимфобластов превышает 20%, биопсия костного мозга показывает большие скопления бластов (терминальная фаза).
Лечение миелолейкоза
Как именно лечить болезнь врач определяет с учетом стадии болезни, наличия противопоказаний, сопутствующих заболеваний, возраста.
Если болезнь протекает без особых симптомов, то для терапии такого состояния, как хронический миелолейкоз лечение назначают в виде общеукрепляющих средств, коррекции питания, приема витаминных комплексов, регулярного наблюдение в условиях диспансера. По данным ученых, благоприятно влияет на состояние пациентов а-интерферон.
Что касается назначения препаратов, то при результатах анализов на лейкоциты 30-50*109/л пациенту назначается миелосан в количестве 2-4 мг/сутки. При повышении показателей до 60-150*109/л доза препарата повышается до 6 мг/сутки.
Если лейкоцитоз превышает указанные показатели, суточную дозу миелосана повышают до 8 мг. Эффект будет заметен примерно на 10 день от начала терапии.
Гемограмма будет нормализоваться на фоне уменьшения габаритов селезенки примерно во время 3-6 недели терапии, когда общая доза препарата составит 250 мг. Далее врач назначает поддерживающее лечение путем приема миелосана раз в неделю в дозировке 2-4 мг.
Можно заменить поддерживающее лечение регулярными курсами препарата в случае обострения процесса, если количество лейкоцитов повысится до 20-25*109/л на фоне увеличения селезенки.
Лучевую терапию (облучение) назначают в виде первичного лечения в некоторых случаях, когда основным симптомом становится спленомегалия. Облучение назначают только, если уровень лейкоцитов в анализах выше 100* 109/л. Как только показатель снизится до 7-20*109/л, облучение прекращают. Спустя примерно месяц назначают поддержку организма мелосаном.
Во время лечения прогрессирующей фазы хронического миелолейкоза назначают химиотерапию моно- и поли- вида.
Если анализы показывают значительный лейкоцитоз, а миелосан не дает эффекта, назначают миелобромол по 125-250 мг в сутки, контролируя показатели периферической крови.
Примерно через 2-3 недели гемограмма нормализуется, после чего можно начинать поддерживающую терапию путем приема миелобромола по 125-250 мг раз в 7-10 дней.
В случае серьезной спленомегалии назначают допан, если прочие лекарства и средства против лейкоза не дают нужного эффекта. В этом случае допан принимают по 6-10 мг раз в 4-10 дней (по назначению врача).
Промежуток между приемами препаратам будет зависеть от того, с какой скоростью уменьшается число лейкоцитов в крови и как изменяется размер селезенки. Как только число лейкоцитов уменьшится до 5-7*109/л, допан можно отменять. Прием лекарства лучше всего осуществлять после ужина, а далее принимать снотворное.
Это обусловлено возможностью появления диспепсических явлений. Для поддерживающей терапии врач может назначить допам в дозировке 6-10 мг раз в 2-4 недели, контролируя показатели гемограммы.
Если врачи наблюдают, что болезнь проявляет резистентность к допану, миелосану, миелобромолу и облучению, то назначают пациенту гексафосфамид.
Если в результатах анализов число лейкоцитов достигает 100*109/л, то гексафосфамид назначают по 20 мг ежедневно, при показателях 40-60*109/л достаточно принимать 10-20 мг лекарства дважды в неделю.
По мере снижения количества аномальных лейкоцитов в крови врач уменьшает дозировку лекарства, а как только показатели снизятся до 10-15*109/л, лечение препаратом прекращают. Курс лечения обычно рассчитан на дозу препарата 140-600 мг за 10-30 дней.
Положительные результаты от лечения препаратом наблюдаются, как правило, спустя 1-2 недели. В случае необходимости проводить поддерживающую терапию, гексафосфамид назначают по 10-20 мг раз в 5-15 дней. Интервалы врач назначает индивидуально с учетом динамики лечения, состояния здоровья пациента.
Для лечения прогрессирующей фазы хронического миелолейкоза назначают программы лекарственных препаратов АВАМП и ЦВАМП. Программа АВАМП представляет собой два 10-дневных курса с перерывом на 10 дней.
В перечень препаратов входят: цитозар (30 мг/м в 1 и 8 день внутримышечно), метотрексат (12 мг/м во 2, 5 и 9 день внутримышечно), винкристин (1,5 мг/м в 3 и 10 день внутривенно), 6-меркаптопурин (60 мг/м2 каждый день), преднизолон (50-60 мг/сутки, если тромбоцитопения менее 100*109/л).
Если число лейкоцитов превышает 40*109/л, сохраняется гипертромбоцитоз, то преднизолон не назначают.
Программа АВАМП – это целый курс препаратов по аналогии с предыдущей программой, но вместо цитозара внутримышечно назначают циклофосфан по 200-400 мг через день. Полихимиотерапию проводят 3-4 раза в течение года, а в перерывах между курсами назначают миелосан по общей схеме и 6-меркаптопурин (по 100 мг каждый день в течение 10 суток с 10-дневным перерывом).
При лечении хронического миелолейкоза, включая бластные кризы, назначают гидроксикарбамид.
Он имеет противопоказания: лейкопения (количество лейкоцитов ниже 3*109/л) и тромбоцитопения (тромбоцитов в анализах менее 100*109/л). Сначала препарат назначают по 1600 мг/м каждый день.
Если лейкоцитов в крови становится меньше 20* 10 /л, то препарат назначают по 600 мг/м, а если количество лейкоцитов спадает до 5*109/л, препарат отменяют.
В случае резистентности к цитостатикам и прогрессированию миелолейкоза врачи могут назначить лейкоцитафарез параллельно с одной из приведенных выше схем полихимиотерапии. Показаниями к лейкоцитафарезу становятся клинические проявления стаза в сосудах мозга (снижение слуха и боли в голове, ощущение «приливов», тяжести в голове) на фоне гипертромбоцитоза и гиперлейкоцитоза.
В стадии бластного криза назначают химиотерапию, которая действует при острых лейкозах. При анемии, инфекционных осложнениях назначают переливание массы эритроцитов, тромбоконцентрата и антибактериальную терапию.
Если у пациента диагностированы экстрамедуллярные опухолевые образования (гланды, перекрывающие гортань и пр.), угрожающие его жизни, тогда назначается лучевая терапия.
К трансплантации костного мозга прибегают в случае хронического миелолейкоза в хронической фазе. Благодаря трансплантации ремиссия наступает примерно у 70% пациентов.
Спленэктомия в случае хронического миелолейкоза назначается при разрыве селезенки и состоянии, которое чревато разрывом.
Показаниями могут быть: тяжелое состояние дискомфорта в животе, что связано с огромными размерами селезенки, а также болевой синдром на фоне повторных периспленитов, глубокая тромбоцитопения, гемолитический криз, синдром «блуждающей» селезенки с риском перекручивания ножки.
Прогноз при хроническом миелолейкозе
Болезнь относится к опасным для жизни состояниям. Большинство пациентов прощаются с жизнью на акселеративной и терминальной стадии заболевания. Примерно до 10% пациентов, у которых диагностирован миелолейкоз, умирают в течение 2 лет. После фазы бластного криза длительность жизни может составлять до полугода.
Если удастся добиться ремиссии при терминальной фазе, срок жизни пациента может продлиться до года. Тем не менее, на любой стадии заболевания не следует сдаваться. Вероятно, что статистика не включает все случаи, когда заболевание удалось затушить и продлить срок жизни с ним на несколько лет, возможно, и на десятки лет.
Источник: https://wmedik.ru/zabolevaniya/xronicheskij-mielolejkoz.html
Миеломоноцитарный лейкоз прогноз
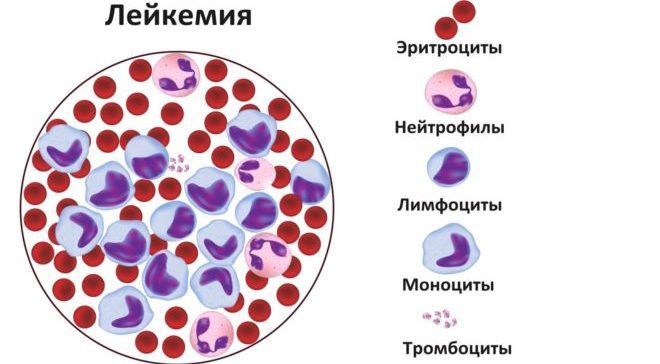
- Острый миеломоноцитарный лейкоз
- Хронический моноцитарный лейкоз
- Ювенильный миеломоноцитарный лейкоз
Моноцитарный лейкоз — это тяжелое онкологическое заболевание крови, в результате которого в периферической крови образуется значительное количество моноцитов, при нормальном или невыраженном лейкоцитозе.
Оглавление:
Механизм заболевания заключается в том, что большой процент незрелых клеток выходит в кровяное русло. Их созревание в дальнейшем не происходит. Бластные клетки не могут выполнять все те функции, которые характерны для созревших лейкоцитов. Поэтому страдают защитные силы организма, а иммунитет снижается.
Количество бластов растет, они начинают угнетать выработку других кровяных клеток — эритроцитов и тромбоцитов, их количество постепенно снижается до критического уровня. При отсутствии своевременного лечения этот процесс постепенно усугубляется. Возникают кровотечения, присоединяется инфекция и симптомы анемии.
Острый миеломоноцитарный лейкоз
Острый лейкоз является разновидностью острого миелоидного лейкоза. При этом заболевании бластные клетки представлены предшественниками гранулоцитов и моноцитов.
Чаще всего встречается в детском возрасте, но нередко заболевание проявляется в пожилом возрасте. Для этой патологии характерны следующие симптомы:
- Анемия. Выражается в повышенной утомляемости, общей слабости, плохой переносимости любой физической нагрузки. Кожные покровы бледного цвета.
- Тромбоцитопения. Выражается в уменьшении количества тромбоцитов, в результате снижается время свертывания крови. У больного часто бывают различного вида кровотечения, на теле отмечаются синяки.
- Лейкостаз. Наблюдается при очень большом количестве лейкоцитов. Приводит к нарушениям кровообращения и повреждениям сосудистой стенки.
- Проявление поражений центральной нервной системы (нейролейкемия). Является характерным признаком острого лейкоза. Проявляется в тошноте, рвоте, парезах и параличах, судорогах и других неврологических отклонениях.
- ДВС синдром (диссеминированное внутрисосудистое свертывание).
- Поражения кожи, селезенки и печени.
В основе лечения лежит прием цитостатических препаратов. Чаще всего используется группа антрациклинов. Существуют общепринятые схемы лечения заболевания. Иногда рекомендуется трансплантация костного мозга. При возникновении нейролейкемии введение лекарственных средств производится непосредственно в спинномозговой канал, иногда практикуется облучение головы.
Хронический моноцитарный лейкоз
Хронический моноцитарный лейкоз характеризует большое количество моноцитов. У таких больных нередко бывает анемия, признаки которой преобладают в течение долгого времени, при отсутствии прочих симптомов заболевания.
Поскольку в организме бывают патологические состояния, сопровождающиеся реактивным моноцитозом, то для проведения дифференциальной диагностики необходимо длительное наблюдение за клиническим течением болезни и картиной крови, а также проведение полноценных исследований для исключения других соматических заболеваний, способных спровоцировать увеличение количества моноцитов.
Хронический миеломоноцитарный лейкоз на первом этапе проходит без выраженных симптомов. Отмечается увеличение выработки моноцитов в костном мозге и присутствие их в периферической крови при том, что не проявляется угнетение других ростков кроветворения. Клинические признаки заболевания начинаются только через несколько месяцев, а то и лет. Болеют в основном люди старше 50 лет.
На последующих стадиях заболевания определяется увеличение селезенки и печени. Лимфоузлы при данной патологии, как правило, не увеличены. Терминальный этап болезни сопровождается обнаружением в крови монобластов и промоноцитов.
Наблюдаются клинические проявления тромбоцитопении в виде геморрагического синдрома и анемии (общая слабость, мелькание «мушек» перед глазами, боли за грудиной). Изредка бывает повышение температуры и присоединение сопутствующей инфекции. У больного снижается масса тела. Иногда пациента мучают боли в костях из-за разрастания костного мозга.
При анемии применяется переливание эритроцитарной массы. Геморрагический синдром купируется назначением небольших доз глюкокортикоидов. Иногда назначаются цитостатики в умеренных количествах (Этопозид).
Терминальная стадия заболевания лечится по тем же схемам, что и острый лейкоз.
Ювенильный миеломоноцитарный лейкоз
Ювенильный миеломоноцитарный лейкоз относится к разновидности хронической формы лейкоза, но наблюдается он у детей до 4 лет. Патология составляет около 2% случаев заболевания лейкозом в детском возрасте. Мальчики болеют чаще. При этом заболевании отмечается повышение в периферической крови не только моноцитов, но и промоноцитов.
Заболевание не имеет определенных стадий или степеней.
Специфических признаков, указывающих именно на это состояние, для данного заболевания нет. У детей отмечается:
- Анемия. Бледность кожных покровов, слабость и утомляемость.
- Тромбоцитопения. Частые кровотечения из носа и десен.
- Задержка в развитии и слабая прибавка веса.
- Повышенная температура.
- Присоединение инфекций.
- Гепатомегалия и спленомегалия.
- Увеличение периферических лимфоузлов.
Методики лечения химиопрепаратами для данного заболевания нет. Единственным шансом на выздоровление может стать только трансплантация костного мозга. Применение некоторых препаратов может временно облегчить состояние, но не дает устойчивую ремиссию.
Перед проведением пересадки костного мозга проводится курс химиотерапии. Это позволяет снизить возможность возникновения рецидива заболевания. В ряде случаев приходится идти на удаление селезенки. После такого вмешательства ребенку назначается взрослый курс антибактериальных средств в целях профилактики инфекционных осложнений.
В случае возникновения рецидива болезни проводится повторная трансплантация. Данный вид заболевания является одной из довольно трудноизлечимых форм лейкоза.
Как правило, при проведении операции по пересадке в 50% случаев наступает длительная ремиссия или полное выздоровление. Более благоприятно протекает ювенильный миеломоноцитарный лейкоз у пациентов до двух лет.
Важным моментом для дальнейшего прогноза является своевременное выявление заболевания, так как процент смертности при нем достаточно высокий.
Источник: http://allsports62.ru/mielomonocitarnyj-lejkoz-prognoz/
Хронический миелолейкоз: симптомы, диагностика, лечение :
Есть немало диагнозов, название которых обычным гражданам мало о чем говорит. Одним из таких заболеваний является хронический миелолейкоз. Отзывы больных этим недугом тем не менее способны привлечь внимание, поскольку данная болезнь может не только нанести значительный ущерб здоровью, но и привести к фатальному исходу.
Суть заболевания
Если приходится слышать такой диагноз, как “хронический миелолейкоз”, то важно понимать, что речь идет о серьезном опухолевом заболевании системы кроветворения, при котором поражаются гемопоэтические стволовые клетки костного мозга. Его можно отнести к группе лейкозов, для которых характерны крупные образования гранулоцитов в крови.
В самом начале своего развития миелолейкоз проявляется посредством увеличения количества лейкоцитов, достигающего почти 20 000/мкл. При этом в прогрессирующей фазе данная цифра изменяется до 400 000/мкл.
Стоит отметить и тот факт, что как в гемограмме, так и в миелограмме фиксируется преобладание клеток, имеющих различную степень зрелости. Речь идет о промиелоцитах, метамиелоцитах, палочкоядерных и миелоцитах.
В случае развития миелолейкоза выявляются изменения в 21-й и 22-й хромосомах.
Данное заболевание в большинстве случаев приводит к ощутимому увеличению содержания базофилов и эозинофилов в крови. Этот факт является свидетельством того, что приходится иметь дело с тяжелой формой болезни. У больных, которые страдают таким онкологическим недугом, развивается спленомегалия, а в костном мозге и крови фиксируется большое количество миелобластов.
Как происходит зарождение болезни?
Хронический миелолейкоз патогенез имеет достаточно интересный.
Изначально в качестве пускового фактора в развитии данного заболевания можно определить соматическую мутацию плюрипотентной гемопоэтической стволовой клетки крови.
Основную роль в процессе мутации выполняет перекрестная транслокация хромосомного материала между 22-й и 9-й хромосомами. При этом происходит образование Ph-хромосомы.
Бывают случаи (не более 5 %), когда Ph-хромосому во время стандартного цитогенетического исследования обнаружить не удается. Хотя молекулярно-генетическое исследование выявляет онкоген.
Хронический миелолейкоз может развиватьсяи по причине воздействия различных химических соединений и радиации. Наиболее часто эта болезнь диагностируется в зрелом возрасте, крайне редко у подростков и детей. Что касается половой принадлежности, то данный вид опухоли с одинаковой частотой фиксируется как у мужчин, так и у женщин в возрасте от 40 до 70 лет.
Несмотря на весь опыт врачей, этиология развития миелолейкоза до сих пор остается не до конца ясной. Специалисты предполагают, что острый и хронический миелолейкоз развивается по причине нарушения хромосомного аппарата, которое, в свою очередь, вызвано влиянием мутагенов или наследственных факторов.
Говоря о воздействии химических мутагенов, стоит обратить внимание на тот факт, что было зафиксировано достаточно случаев, когда у людей, подвергавшихся воздействию бензола или употреблявших цитостатические препараты («Мустарген», «Имуран», «Саркозолин», «Лейкеран» и др.), развивался миелолейкоз.
Хронический миелолейкоз: стадии
При таком диагнозе, как “миелолейкоз”, различают три этапа развития данного заболевания:
– Начальная. Характеризуется увеличением селезенки и стабильным нагнетанием лейкоцитов в крови. Состояние пациента рассматривают в динамике, не применяя радикальных мер лечения.
Болезнь, как правило, диагностируется уже на этапе тотальной генерализации опухоли в костном мозге.
При этом в селезенке, а в некоторых случаях и в печени, наблюдается обширная пролиферация опухолевых клеток, которая свойственна развернутой стадии.
– Развернутая. Клинические признаки на этой стадии начинают доминировать, и пациенту назначается лечение с использованием специфических препаратов. На данном этапе миелоидная ткань в костном мозге, печени и селезенке разрастается, жир в плоских костях фактически полностью вытесняется.
Также наблюдается резкое преобладание гранулоцитарного ростка и трехростковая пролиферация. Стоит отметить, что в развернутой стадии лимфатические узлы крайне редко поражаются лейкозным процессом. В некоторых случаях возможно развитие миелофиброза в костном мозге. Есть вероятность развития пневмосклероза.
Что касается инфильтрации печени опухолевыми клетками, то в большинстве случаев она выражена достаточно ярко.
– Терминальная. На данном этапе развития болезни прогрессирует тромбоцитопения и анемия. Становятся очевидными проявления различных осложнений (инфекции, кровотечения и др.). Нередко наблюдается развитие второй опухоли из незрелых стволовых клеток.
На какую продолжительность жизни стоит рассчитывать?
Если говорить о людях, которым пришлось столкнуться с хроническим миелолейкозом, то стоит отметить, что современные методики лечения значительно повысили шансы таких больных на относительно долгую жизнь.
Благодаря тому факту, что были произведены открытия в области патогенетических механизмов развития болезни, позволившие разработать препараты, способные воздействовать на мутировавший ген, при таком диагнозе, как хронический миелолейкоз, продолжительность жизни пациентов может составлять 30-40 лет с момента выявления заболевания. Но это возможно при условии, что опухоль была доброкачественной (медленное увеличение лимфоузлов).
В случае развития прогрессирующей или классической формы средний показатель составляет от 6 до 8 лет с момента, когда была диагностирована болезнь. Но в каждом индивидуальном случае на количество лет, которыми сможет насладиться больной, ощутимое влияние оказывают меры, которые были предприняты в процессе лечения, равно как и форма заболевания.
В среднем, по статистическим данным, в течение первых двух лет после выявления заболевания умирает до 10 % пациентов и 20 % – в последующие годы. Немало больных миелолейкозом уходят из жизни в течение 4 лет после того, как был поставлен диагноз.
Клиническая картина
Развитие такого заболевания, как хронический миелолейкоз, проходит постепенно. В первое время больной чувствует ухудшение общего состояния здоровья, быструю утомляемость, слабость, а в некоторых случаях умеренную боль в левом подреберье.
После проведения исследования нередко фиксируется увеличение селезенки, а при анализе крови обнаруживается значительный нейтрофильный лейкоцитоз, отличающийся наличием сдвига в лейкоцитарной формуле влево по причине действия миелоцитов с повышенным содержанием базофилов, эозинофилов и тромбоцитов.
Когда наступает время развернутой картины болезни, то у пациентов наблюдается потеря трудоспособности по причине нарушения сна, потливости, стабильного нарастания общей слабости, значительного повышения температуры, боли в области селезенки и в костях. Также происходит потеря массы и аппетита.
На данном этапе болезни селезенка и печень значительно увеличиваются.
При этом хронический миелолейкоз, симптомы которого отличаются в зависимости от этапа развития болезни, уже в начальной стадии ведет к тому, что в костном мозге выявляется преобладание эозинофилов, зернистых лейкоцитов и базофилов.
Такой рост происходит за счет уменьшения других лейкоцитов, нормобластов и эритроцитов.
Если процесс течения болезни начинает обостряться, то количество незрелых миелобластов и гранулоцитов значительно возрастает, начинают появляться гемоцитобласты.
Бластный криз при хроническом миелолейкозе приводит к тотальной властной метаплазии. При этом наблюдается высокая лихорадка, во время которой отсутствуют признаки инфекции.
Развивается геморрагический синдром (кишечные, маточные, слизистые кровотечения и др.
), лейкемиды в коже, оссалгии, лимфатические узлы увеличиваются, фиксируется полная резистентность к цитостатической терапии и инфекционные осложнения.
Если на процесс течения болезни не удалось ощутимо повлиять (или такие попытки не были предприняты вовсе), то состояние больных будет прогрессивно ухудшаться, при этом появится тромбоцитопения (дают о себе знать явления геморрагического диатеза) и резкая анемия.
По причине того, что размеры печени и селезенки быстро растут, заметно увеличивается объем живота, состояние диафрагмы становится высоким, органы брюшной полости сдавливаются, и, как следствие перечисленных факторов, начинает уменьшаться дыхательная экскурсия легких.
Более того, изменяется положение сердца.
Когда хронический миелолейкозразвивается до такого уровня, на фоне ярко выраженной анемии появляется головокружение, одышка, сердцебиение и головная боль.
Моноцитарный криз при миелолейкозе
Касаясь темы моноцитарного криза, нужно отметить, что это достаточно редкое явление, в процессе которого появляются и разрастаются молодые, атипичные и зрелые моноциты в костном мозге и крови.
По причине того, что костномозговые барьеры нарушены, на терминальной стадии заболевания в крови появляются осколки ядер мегакариоцитов.
Одним из наиболее важных элементов терминальной стадии при моноцитарном кризе является угнетение нормального кроветворения (независимо от морфологической картины). Процесс болезни отягощается по причине развития тромбоцитопении, анемии и гранулоцитопении.
У некоторых больных может фиксироваться быстрое увеличение селезенки.
Диагностика
Факт прогрессирования такого заболевания, как хронический миелолейкоз, прогноз развития которого может быть достаточно нерадужным, определяется посредством целого комплекса клинических данных и конкретных изменений в процессе кроветворения.
При этом в обязательном порядке учитываются гистологические исследования, гистограммы и миелограммы.
Если клинико-гематологическая картина выглядит недостаточно ясной и данных для того, чтобы уверенно поставить диагноз, не хватает, то врачи делают акцент на обнаружении Ph-хромосомы в моноцитах, мегакариоцитах, эритроцитах и гранулоцитах костного мозга.
В некоторых случаях приходится дифференцировать хронический миелолейкоз. Диагностика, которую можно определить, как дифференциальную, ориентирована на выявление типичной картины болезни с гиперлейкоцитозом и спленомегалией. Если вариант нетипичный, то производится гистологическое исследование пунктата селезенки, а также изучение миелограммы.
Определенные сложности могут наблюдаться при поступлении пациентов в стационар в состоянии бластного криза, симптомы которого очень похожи на миелобластный лейкоз.
В такой ситуации ощутимо помогают данные основательно собранного анамнеза, цитохимические и цитогенетические исследования.
Нередко хронический миелолейкоз приходится дифференцировать с остеомиелофиброзом, при котором можно наблюдать интенсивную миелоидную метаплазию в лимфоузлах, селезенке, печени, а также значительную спленомегалию.
Бывают ситуации, и они нередки, когда помогает выявить хронический миелолейкоз анализ крови у пациентов, которые проходили обычное обследование (при отсутствии жалоб и бессимптомном течении болезни).
Диффузный миелосклероз можно исключить посредством рентгенологического исследования костей, выявляющего множественные участки склероза в плоских костях. Еще одно заболевание, которое пусть и редко, но все же приходится дифференцировать с миелолейкозом, – это геморрагическая тромбоцитемия. Её можно охарактеризовать лейкоцитозом со сдвигом влево и увеличением селезенки.
Лабораторные исследования при диагностике миелолейкоза
Для того чтобы точно определить состояние пациента при подозрении на хронический миелолейкоз, анализ крови может проводиться в нескольких направлениях:
– Биохимический анализ крови. Его используют для того, чтобы выявить нарушения в работе печени и почек, которые являются следствием применения определенных цитостатических средств или были спровоцированы распространением лейкозных клеток.
– Клинический анализ крови (полный). Необходим для измерения уровня различных клеток: тромбоцитов, лейкоцитов и эритроцитов.
У большинства пациентов, которым пришлось столкнуться с такой болезнью, как хронический миелолейкоз, анализ выявляет большое количество незрелых белых клеток. Иногда может наблюдаться низкое количество тромбоцитов или эритроцитов.
Подобные результаты не являются основанием для определения лейкоза без дополнительного теста, который направлен на исследование костного мозга.
– Исследование образцов костного мозга и крови под микроскопом, проводимое патологом. В этом случае изучается форма и размер клеток. Незрелые клетки идентифицируются как бласты или миелобласты.
Также идет подсчет количества кроветворных клеток в костном мозге. К данному процессу применим термин «клеточность».
У тех, кто болен хроническим миелолейкозом, костный мозг, как правило, гиперклеточный (большое скопление кроветворных клеток и высокое содержание злокачественных).
Лечение
При таком заболевании, как хронический миелолейкоз, лечение определяется в зависимости от стадии развития опухолевых клеток.
Если речь идет о слабовыраженных клинико-гематологических проявлениях в хронической стадии болезни, то в качестве актуальных лечебных мероприятий стоит рассматривать полноценное питание, обогащенное витаминами, регулярное диспансерное наблюдение и общеукрепляющую терапию. На течение заболевания благоприятно может повлиять «Интерферон».
В случае развития лейкоцитоза врачи назначают «Миелосан» (2-4 мг/сутки). Если приходится иметь дело с более высоким лейкоцитозом, то доза «Миелосана» может подниматься до 6 и даже 8 мг/сут. Ожидать проявления цитопенического эффекта стоит не ранее 10 дней после первого приема препарата.
Уменьшение размеров селезенки и цитопенический эффект происходит в среднем во время 3-6-й недели лечения, если общая доза препарата составляла от 200 до 300 мг. Дальнейшая терапия подразумевает прием один раз в неделю 2-4 мг «Миелосана», который на данном этапе оказывает поддерживающий эффект.
Если о себе дают знать первые признаки обострения, проводится миелосанотерапия.
Возможно использование такой методики, как лучевая терапия, но только в том случае, когда в качестве основного клинического симптома определяется спленомегалия.
Для лечения пациентов, чья болезнь находится в прогрессирующей стадии, актуальна поли- и монохимиотерапия.
Если фиксируется значительный лейкоцитоз, при недостаточно эффективном воздействии «Миелосана» назначается «Миелобромол» (125-250 мг в день). При этом осуществляется строгий контроль показателей периферической крови.
В случае развития значительной спленомегалии назначается «Допан» (однократно 6-10 г/сутки). Препарат пациенты принимают один раз в течение 4-10 дней. Интервалы между приемами определяются в зависимости от степени и скорости уменьшения числа лейкоцитов, а также размеров селезенки. Как только снижение лейкоцитов достигает приемлемого уровня, использование «Допана» прекращается.
Если у больного развивается резистентность к «Допану», «Миелосану», лучевой терапии и «Миелобромолу», для лечения назначается «Гексафосфамид». В целях эффективного воздействия на течение заболевания в прогрессирующей стадии используются программы ЦВАМП и АВАМП.
Если развивается резистентность к цитостатической терапии при таком заболевании, как хронический миелолейкоз, лечение в стадии прогрессирования будет ориентировано на использование лейкоцитофареза в сочетании с конкретной схемой полихимиотерапии. В качестве срочных показаний к лейкоцитофарезу можно определить клинические признаки стаза в сосудах головного мозга (чувство тяжести в голове, снижение слуха, головные боли), которые обусловлены гипертромбоцитозом и гиперлейкоцитозом.
В случае выявления бластного криза актуальными можно считать различные программы химиотерапии, используемые при лейкозах. Показаниями к трансфузиям эритроцитарной массы, тромбоконцентрата и антибактериальной терапии служат инфекционные осложнения, развитие анемии и тромбоцитопенической геморрагии.
Касаясь хронической стадии заболевания, стоит отметить, что на данном этапе развития миелолейкоза достаточно эффективной является трансплантация костного мозга. Эта методика способна обеспечить развитие клинико-гематологической ремиссии в 70 % случаев.
Срочным показанием для применения спленэктомии при хроническом миелолейкозе является угроза разрыва или сам разрыв селезенки. К относительным показаниям можно причислить тяжелый абдоминальный дискомфорт.
Тем пациентам, у которых были выявлены экстрамедуллярные опухолевые образования, представляющие угрозу для жизни, показана лучевая терапия.
Хронический миелолейкоз: отзывы
По словам больных, подобный диагноз является слишком серьезным, чтобы его игнорировать. Изучая свидетельства различных пациентов, становится очевидной реальная возможность победить заболевание.
Для этого нужно своевременно пройти диагностику и курс последующего лечения.
Только при участии высококвалифицированных специалистов есть шанс победить хронический миелолейкоз с минимальными потерями для здоровья.
Источник: https://www.syl.ru/article/202128/new_hronicheskiy-mieloleykoz-simptomyi-diagnostika-lechenie
Развитие миелолейкоза и принципы его лечения
Онкологические заболевания способны поражать любые части организма, приводя к тяжелым и необратимым последствиям. Кровеносная система тому не исключение. В ней нередко развивается белокровие. Так называют развитие миелолейкоза. Что это такое и как с ним бороться?
Понятие и причины
Миелоидный лейкоз, стоящий под кодом № С92 в международной классификации болезней МКБ-10, представляет собой заболевание онкологического характера, которое развивается в стволовых клетках костного мозга. В этом органе производятся кровяные клетки: тромбоциты, лейкоциты и эритроциты. Когда возникает онкология, в крови обнаруживаются атипичные структуры, которые быстро размножаются. Их называют бластами.
Подобные клетки полностью прекращают создание и рост здоровых элементов крови. Со временем это влечет за собой полное прекращение работы костного мозга и распространение злокачественных клеток по организму через кровеносную систему.
Этиология возникновения миелолейкоза до сих пор является открытым вопросом, который активно обсуждается и исследуется учеными. На данный момент доктора говорят, что на развитие патологии влияет нездоровый образ жизни человека, влияние внешних факторов среды и некоторые заболевания организма.
Таким образом, выделяют следующие предрасполагающие факторы:
- Воздействие на организм химических и ядовитых веществ.
- Облучение высокими дозами радиации.
- Длительное лечение цитостатическими препаратами.
- Вирусные болезни.
- Вредные привычки.
- Патологические изменения структуры клеток костного мозга.
- Неправильное питание.
- Синдром Дауна.
- Наследственная предрасположенность.
Причины развития белокровия изучаются до сих пор, поэтому возможно данный перечень будет дополнен другими провоцирующими факторами.
Стадии патологии и симптомы
Миелоидный лейкоз бывает хроническим и острым. Первая форма протекает в три стадии, которые отличаются друг от друга особенностями течения и клиническими проявлениями. Существуют следующие степени:
- Хроническая стадия. Продолжается в течение 3-4 лет. На протяжении этого периода времени развивается скрытый миелолейкоз, симптомы которого не беспокоят пациента. Но селезенка больного медленно увеличивается в размере, повышается уровень лейкоцитов и тромбоцитов в крови. В конце стадии человек может ощущать боль в левом подреберье, общую слабость, повышенное потоотделение.
- Стадия акселерации. По признакам миелоидный лейкоз почти не отличается от предыдущей степени. Но при анализе крови доктора выявляют увеличение концентрации базофилов, появление миелоцитов, метамиелоцитов, промиелоцитов и бластов. В некоторых случаях больного беспокоит расстройство стула, кожный зуд, повышение температуры тела. На данной стадии проводят химиотерапию. Если после лечения число базофилов не снижается, прогноз неблагоприятный.
- Терминальная стадия. При этой степени симптомы миелолейкоза проявляются интенсивнее. У больного возникает резкая слабость, болезненность в суставах и костях, повышенная температура тела до критических отметок, похудение. Нередко у пациента развивается осложнение в виде инфаркта селезенки.
Миелоидный лейкоз всегда сопровождается изменениями в крови. Если существенно уменьшается уровень лейкоцитов, иммунитет становится слабее, возникают обострения хронических болезней, развитие инфекционных патологий, воспалительных процессов в лимфатических узлах.
При понижении концентрации тромбоцитов наблюдается ухудшение свертываемости крови, возникновение геморрагического синдрома, увеличение кровоточивости имеющихся ранок на коже, усиление кровотечения при месячных.
Также нередко развивается анемия, которая сопровождается приступами головокружения, слабостью во всем теле, бледностью кожи, обмороками, кислородным голоданием головного мозга.
Миеломонобластный лейкоз в острой форме встречается достаточно редко. При нем признаки патологии развиваются практически сразу. Пациенты жалуются на повышение температуры тела, ухудшение аппетита, снижение массы, одышку, болевой синдром в костях и суставах, кровотечение из носа.
Этот тип патологии протекает в разных формах: промиелоцитарный лейкоз, эозинофильный лейкоз, миеломоноцитарный лейкоз, монобластный лейкоз.
Промиелоцитарный лейкоз проявляется в виде скопления в кровеносной системе большого количества не созревших гранулоцитов. Поражает патология людей разных возрастов. В то время как миелоцитарный лейкоз чаще выявляется у детей. Болезнь, развивающаяся у детей от года до 4 лет, носит название ювенильный миеломоноцитарный лейкоз.
Монобластная форма также поражает больше детей, затрагивает костный мозг. Эозинофильный тип лейкоза изменяет структуру эозинофилов крови, приводит к их аномальному увеличению.
Диагностика
Чтобы выявить промиелоцитарный лейкоз или иной вид миелолейкоза, врач назначает ряд исследований. В него входят:
- Лабораторный анализ крови.
- Биопсия и аспирация костного мозга.
- Компьютерная и магнитно-резонансная томография.
- Ультразвуковое исследование.
- Рентгенография.
Последние три дополнительных способа диагностики предназначены для того, что выявить возможное метастазирование во внутренних органах.
Методы лечения
Лечение миелолейкоза проводится разными способами. Одним из них является медикаментозная терапия. Доктора назначают цитостатические препараты, действие которых направлено на подавление роста и размножения атипичных клеток. Такие средства имеют массу серьезных побочных явлений.
Лучшим методом для борьбы с такой патологией как промиелоцитарный лейкоз или иной тип миелолейкоза считают пересадку костного мозга. Она дает высокий шанс на полное выздоровление больного. Для проведения операции требуется наличие донора. Им может выступать близкий родственник или чужой человек, подходящий для пересадки.
К оперативному вмешательству больного обязательно подготавливают. На это уходит примерно 10 дней. Врачи проводят химиотерапию или облучение для уничтожения раковых структур и предупреждения отторжения донорских клеток. После подготовки проводят саму пересадку костного мозга. Пациенту в вену вставляют катетер, через который и поступают клетки донора.
После операции назначают лечение для повышения работы иммунной системы. На приживление клеток уходит 2-4 недели. Через несколько месяцев костный мозг восстанавливается и начинает функционировать полноценно.
Миелоидный лейкоз влечет за собой разрастание селезенки, поэтому возможно проведение операции по ее удалению. Прибегают к ней, если произошел разрыв данного органа или существует угроза этого, а также при сильном дискомфорте из-за увеличения селезенки.
Прогноз при миелобластном лейкозе хронической формы благоприятен на первой стадии. Большинству пациентов удается выздороветь. На остальных стадиях шансы на выздоровление существенно снижаются. При острой форме патологии исход часто летальный.
Источник: https://opake.ru/zlokachestvennaya-opuhol/mielolejkoz
Все про миелолейкоз
Миелоидный лейкоз или миелолейкоз – тяжелое заболевание опухолевой природы, которое поражает костный мозг человека и характеризуется разрушением определенных клеток крови. Со временем они перестают выполнять свои функции, что крайне негативно сказывается на здоровье внутренних органов и может привести к летальному исходу.
Что это такое?
Миелолейкоз в народе часто называют белокровием, так как злокачественный процесс при данном заболевании затрагивает стволовые клетки костного мозга.
В них производятся сразу несколько элементов крови (лейкоциты, тромбоциты, эритроциты), а при развитии патологического процесса в организме начинают расти и размножаться патологически измененные клетки.
Они препятствуют росту нормальных клеток, а после того, как рост костного мозга прекращается, аномальные элементы с током крови переносятся ко всем органам.
Острый и хронический миелолейкоз
Заболевание принято подразделять на острую и хроническую формы, которые отличаются друг от друга особенностями клинического течения.
Хронический миелолейкоз прогрессирует достаточно медленно и характеризуется неконтролируемым созреванием зрелых лейкоцитов, а при острой форме, которая отличается быстрым течением, в организме размножаются незрелые клетки.
В отличие от других заболеваний, острый миелолейкоз никогда не переходит в хронический, а последний, в свою очередь, никогда не обостряется.
Диагностика
Для постановки диагноза при миелолейкозе больному необходимо сдать анализы крови и пройти инструментальные методы диагностики.
- Полный анализ крови. При остром или хроническом миелолейкозе картина крови в общем анализе будет выглядеть следующим образом: СОЭ и количество лейкоцитов повышается до 40 и 20-500*109/л соответственно, а уровень эритроцитов и гемоглобина снижается, что говорит о развитии анемии, а в формуле крови концентрация базофилов повышается до 1%, эозинофилов – до 5%, а также наблюдается сдвиг влево.
- Биохимический анализ крови. В биохимическом анализе крови при миелолейкозе основное внимание уделяется печеночным пробам (АСТ и АЛТ), щелочной фосфатазе, билирубину, которые позволяют оценить работу почек и печени, а также показателям альбумина и глюкозы, принимающих участие в метаболических процессах. Печеночные пробы, билирубин у больных обычно повышаются (особенно на поздних стадиях заболевания), а концентрация глюкозы и альбумина уменьшается.
- Биопсия и аспирация костного мозга. Методы забора образца костного мозга для последующего изучения, которые позволяют оценить форму, количество и размеры элементов крови. При миелолейкозе наблюдается увеличение гранулоцитарного ростка, присутствие лейкоцитов всех стадий развития, а не только зрелых, как у здоровых людей. В анализе часто присутствует повышенное число клеток-предшественников тромбоцитов (мегакариоцитов), базофилы и эозинофилы повышаются, как и число незрелых форм клеток (бластов), которое зависит от стадии заболевания. Об остром лейкозе говорят тогда, когда их количество повышено на 20%, а диагноз «хронический лейкоз» ставится при повышении уровня лейкоцитов до 17 единиц и выше.
- Цитогенетическое исследование. В основе данной методики лежит изучение генного и хромосомного набора больного. Для миелоидного хронического миелолейкоза характерно наличие так называемой филадельфийской хромосомы (Рh-хромосомы), которая считается основной причиной злокачественного процесса.
- Гибридизация in situ (FISH). Позволяет обнаружить в организме клетки с транслокацией BCR-ABL, отвечающие за выработку избыточного количества тирозинкиназы (особого белка) – под ее воздействием запускается механизм бесконтрольного деления клеток.
- ПЦР. Как и метод гибридизации, диагностика с помощью полимеразной цепной реакции направлена на определение гена BCR-ABL1, который вызывает онкологические заболевания крови. Для анализа необходим костный мозг или венозная кровь пациента, а если ген обнаруживается даже в минимальных количествах, диагноз хронический миелолейкоз подтверждается.
- Инструментальные методы диагностики (КТ, УЗИ, МРТ) назначаются больным для того, чтобы оценить состояние внутренних органов, головного мозга и костей.
Читайте так же: Узнаем все про эритремию
Группы риска и распространенность
Хронический миелолейкоз диагностируется чаще острого и может быть выявлен в любом возрасте, обычно в 50-55 лет, а у детей до 16 лет выявляется крайне редко.
Возможность развития заболевания не зависит от половой принадлежности, но у мужчин риск немного выше – соотношение составляет 1,3 к 1.
Если говорить о географических особенностях распространения патологии, то больше всего больных проживает в Европе, Северной Америке и Океании, меньше всего – в Азии и Латинской Америке.
Посмотрите видео про хронический миелолейкоз
В группу риска входят мужчины пожилого возраста, а также люди, которые ранее подвергались радиоактивному облучению.
Причины
Точная этиология хронического миелолейкоза не выяснена, но ученые установили, что на развитие болезни влияют следующие факторы:
- отягощенный семейный анамнез (наличие генетических хромосомных мутаций – например, синдрома Дауна, или случаи рака крови в семье);
- воздействие ионизирующего излучения, вредных химических веществ, а также длительный прием противоопухолевых препаратов;
- заболевания кроветворной системы, особенно онкологические;
- некоторые вирусные инфекции.
Кроме того, негативное влияние на состояние кроветворной системы оказывает злоупотребление алкоголем и никотиновая зависимость.
Симптомы и стадии
На начальных этапах миелолейкоза симптомы могут быть незаметны для больного, но по мере развития опухолевого процесса они становятся более выраженными, а лабораторные показатели меняются. Классификация хронического миелолейкоза выделяет три стадии клинического течения заболевания: хроническую, акселерации и терминальную.
- Хроническая стадия. Протекает бессимптомно, а единственными проявлениями заболевания могут быть легкая слабость и разбитость, которые воспринимаются больными как проявление переутомления. Через некоторое время больной начинает худеть, страдать от отсутствия аппетита и боли в левой части живота, в области селезенки. К списку симптомов может добавиться нарушение зрения, одышка, кровотечения невыясненной этиологии.
- Стадия акселерации, или развернутая стадия хронического миелолейкоза. Данная стадия характеризуется нарастанием симптоматики, сильной лихорадкой, ознобом, потерей веса и интенсивными болями в левом подреберье. Селезенка увеличивается настолько, что ее можно прощупать при пальпации, работа сердечно-сосудистой системы ухудшается, из-за чего возникают приступы аритмии и тахикардии.
После развернутой стадии идет наиболее опасный этап заболевания – терминальная стадия, или бластный криз.
Бластный криз при хроническом миелолейкозе
Бластный криз у больных с хроническим миелолейкозом наступает сразу же после развернутой стадии, а его основной признак – значительное повышение количества бластов в костном мозге (выше 30%).
Сопровождается сильными болями в костях, масса тела продолжает снижаться, а лихорадка и дискомфорт в области селезенки сохраняются.
Больной подвержен всевозможным инфекционным заболеваниям из-за снижения иммунитета, на его теле появляются синяки и кровоподтеки, что говорит о снижении количества тромбоцитов.
Бластный криз при хроническом миелолейкозе делится на несколько типов: лимфобластный (лимфоидный) и миелоидный, которые встречаются соответственно в 65 и 25% процентов случаев. Еще 10% приходится на наиболее редкую разновидность — эритробластный криз.
В клиническом течении заболевания данная стадия продолжается не более полугода и заканчивается летальным исходом.
Лечение
При своевременной диагностике и правильном лечении хронического миелолейкоза у больных можно добиться стойкой ремиссии. Самолечение в данном случае недопустимо, так как оно может привести к крайне серьезным последствиям и скорой смерти больного.
Читайте так же: Все про гистиоцитоз
Побочные эффекты и последствия
Лечение миелолейкоза должно быть комплексным – его лечат лучевой и химиотерапией, а также противоопухолевыми средствами и другими интенсивными методами, которые могут вызвать целый ряд побочных эффектов.
Со стороны системы кроветворения наблюдаются серьезные изменения в лабораторных показателях анализов (снижение уровня тромбоцитов, эритроцитов, лейкоцитов), поэтому больным требуется постоянный контроль картины крови.
Химиотерапия часто вызывает нарушения работы ЖКТ, выпадение волос, снижение либидо и репродуктивной функции, раздражение кожи, головные боли и постоянное чувство усталости.
Снизить подобные проявления можно с помощью правильного подбора препаратов и тщательного выполнения врачебных рекомендаций.
Отказываться от лечения не стоит – правильная терапия существенно увеличивает продолжительность жизни у больных миелоцитарным ХМЛ, или хроническим миелолейкозом.
Консервативная терапия
Консервативная терапия при диагнозе «хронический миелолейкоз» проводится на первых стадиях заболевания и подбирается в индивидуальном порядке для каждого пациента.
Химиотерапия
Основу консервативного лечения патологии составляет химиотерапия, которая назначается в разных комбинациях в целях разрушения клеток опухоли.
Препараты вводятся перорально, внутривенно или непосредственно в костный мозг.
«Гливек».
Один из наиболее эффективных препаратов при заболевании хронический миелолейкоз, подавляет выработку белка под названием тирозинкиназа, который провоцирует неконтролируемый рост клеток.
Показан при ХМЛ и некоторых других болезнях системы кроветворения, не используется при беременности, лактации, гиперчувствительности и в детском возрасте. Средняя стоимость 76 тыс. рублей.
«Аспарагиназа». Фермент, который запускает механизм расщепления аминокислот, необходимых для жизнедеятельности злокачественных клеток. Используется при опухолевых заболеваниях крови, противопоказан при панкреатите, аллергических реакциях, беременности, серьезной дисфункции почек и печени. Средняя цена составляет 4700 рублей.
«Флударабин». Относится к препаратам-антиметаболитам, оказывает цитостатическое и иммунодпрессивное воздействие, угнетает рост злокачественных клеток. Рекомендуется для лечения ХМЛ у пациентов с достаточным резервом костного мозга. Не применяется при нарушениях работы почек, декомпенсированной анемии, у беременных и кормящих женщин. Стоимость около 1500 рублей.
Витаминные препараты
Витаминотерапия при диагнозе «хронический миелолейкоз» необходима для повышения иммунитета и восполнения дефицита полезных веществ в организме, причем особенно для больных важны витамины В1, В2, В6, С, РР.
«Кокарбоксилаза». Кофермент тиамина (витамина В1), применяющийся при нарушениях сердечного ритма и работы сердечно-сосудистой системы, ацидозе и предкоматозных состояниях. Противопоказание – повышенная чувствительность к витамину В1 и его производным. Стоимость от 129 рублей.
Никотиновая кислота. Никотиновая кислота, или витамин РР предупреждает и лечит пеллагру, улучшает метаболические процессы при диабете, язвенных поражениях, воспалительных и онкологических процессах в организме. Стоимость около 25 рублей.
Аскорбиновая кислота. Обладает антиоксидантным, противоопухолевым и иммуностимулирующим воздействием, не используется при гиперчувствительности к витамину С. При онкологических заболеваниях обычно вводится внутривенно, цена – 25 рублей.
Цитостатические средства
Цитостатики представляют собой группу препаратов, которые оказывают влияние непосредственно на клетки опухоли, уничтожают их и угнетают рост новых.
«Винкристин». Алкалоид розового барвинка, одно из наиболее популярных цитостатических средств, блокирует рост клеток на ранних стадиях. Применяется при опухолевых заболеваниях крови, противопоказан при нарушениях работы ЦНС, инфекционных процессах, недостаточной функции костного мозга. Стоимость от 200 рублей.
«Вайдаза». Препарат на основе вещества азацитидина, обладает цитотоксичной активностью в отношении патологических клеток костного мозга. Рекомендуется для лечения ХМЛ и острого миелоидного лейкоза, не применяется при гиперчувствительности, метастазах в печени, беременности, лактации. Цена около 50 тыс. рублей.
«Цитарабин». Противоопухолевое средство, которое предназначено для лечения онкологических заболеваний крови, в частности острых и хронических лейкозов. Стоимость в среднем составляет 730 рублей.
Хирургическое лечение
В качестве хирургического лечения при хроническом миелолейкозе применяется операция по пересадке костного мозга.
Читайте так же: Вся информация про сублейкемический миелоз
Донорами обычно выступают родственники больного, но возможно донорство постороннего человека. В первую очередь пациенту проводят курс иммунодепрессивной терапии, после чего вводят донорские стволовые клетки. Терапия дает хорошие результаты и в большинстве случаев приводит к стойкой ремиссии.
В остальных случаях хирургические методики применяют только в качестве паллиативной терапии при метастазах в других органах.
Лучевая терапия
Лучевая терапия при ХМЛ рекомендуется при отсутствии результатов от химиотерапии, а также при подготовке пациента к трансплантации костного мозга. Обычно при данном диагнозе проводится гамма-облучение селезенки, которое позволяет замедлить развитие опухолевого процесса.
Больным с ХМЛ необходим щадящий или постельный режим, исключение физических нагрузок, прогулки на свежем воздухе и сбалансированное питание. Диета при хроническом и остром миелолейкозе должна содержать достаточное количество белка, овощей, фруктов и зелени для поддержания организма больного.
Продукты с содержанием химических веществ, жирное мясо, полуфабрикаты, консервы и спиртные напитки лучше всего исключить.
Допустима ли народная медицина?
Народная медицина лечит миелолейкоз с помощью настоев и отваров целебных растений, ядов в микроскопических количествах, продуктов пчеловодства и других средств. Применение подобных рецептов возможно только после консультации с врачом в качестве вспомогательной терапии, и не должно быть поводом для отмены консервативного лечения.
Лечение в тяжелых случаях
При развитии бластного криза проводится операция по удалению селезенки, после которой эффект от консервативного лечения возрастает, а лабораторные показатели стабилизируются.
В случае чрезмерного уровня лейкоцитов у больных проводят лейкаферез – процедуру, идентичную плазмаферезному очищению крови.
Другие методы лечения
Помимо химиотерапевтических средств при ХМЛ используются препараты на основе моноклональных антител («Ритуксимаб»), гидроксимочевины, а также интерфероны, которые значительно улучшают состояние больных.
Длительность курса
Длительность курса лечения миелолейкоза зависит от стадии заболевания и может варьироваться от 2-х дней до 3-х недель с перерывами. Количество курсов подбирается с учетом эффекта от терапии, лабораторных показателей и состояния больного.
Прогноз
Патология, как правило, имеет неблагоприятный прогноз, особенно в пожилом возрасте. Большинство больных умирает во время акселеративной и терминальной стадии рака.
Пятилетняя продолжительность жизни при хроническом миелолейкозе колеблется от 15 до 70%, а вероятность рецидива заболевания составляет 33-78%.
Осложнения
Наиболее распространенные осложнения при хроническом миелолейкозе – инфаркт селезенки, снижение свертываемости крови, частые инфекционные заболевания, слабость, интенсивный болевой синдром.
Хронический миелолейкоз – опасное заболевание крови, которое может привести к крайне серьезным последствиям и летальному исходу. Специфических мер профилактики по его предупреждению не существует, поэтому для предотвращения патологии необходимо вести здоровый образ жизни, регулярно сдавать анализы крови и следить за состоянием организма.
Источник: http://1pokrovi.ru/zabolevaniya/gemoblastozy/lejkoz/xronicheskij/mielolejkoz.html