Миелома – что это такое, причины, симптомы, диагностика, лечение, диета, прогноз
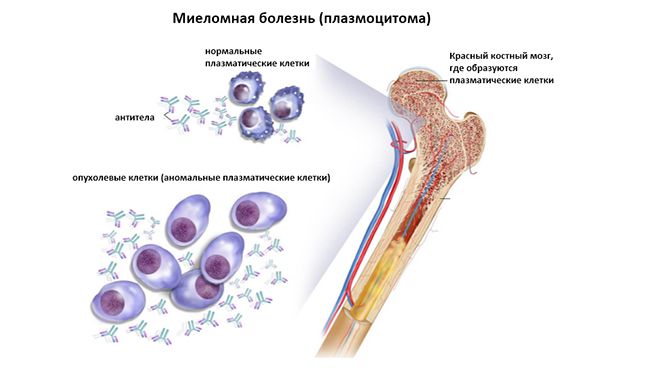

Миелома – заболевание, при котором в организме образуются опухолевидные разрастания из измененных плазматических клеток, продуцирующих патологические иммуноглобулины (парапротеины). До сих пор идут споры о природе миеломы, клиническая картина, основные виды и прогноз которой описаны Рустицким и Калером в конце 19 века.
Причины
Точные причины болезни неизвестны. Развитию миеломы способствуют факторы, которые играют роль в возникновении и других онкологических заболеваний.
Причины, способствующие возникновению миеломы:
- пожилой возраст (чаще миеломой болеют люди в возрасте старше 65 лет);
- ионизирующее излучение;
- плохая экология;
- воздействие химических и токсических веществ;
- воздействие продуктов нефтехимии;
- наследственная и расовая предрасположенность к заболеванию;
- вирусы и инфекции;
- стрессовые ситуации.
Постепенно эти клетки вытесняют нормальные ростки кроветворения из костного мозга. Развивается анемия, нарушается свертываемость крови. Снижается иммунитет, так как парапротеины, в отличие от нормальных иммуноглобулинов, не могут выполнять функцию защиты. Из-за накопления парапротеинов в крови повышается общий белок, вязкость крови. Из-за повреждения ими почек нарушается выделение мочи.
При различных видах миеломы может секретироваться не весь иммуноглобулин, а только его отдельные белковые субъединицы – тяжелые или легкие полипептидные цепи. Так, при миеломе Бенс-Джонса парапротеины представлены легкими полипептидными цепями. Вид миеломы и степень поражения органов определяют течение и прогноз болезни.
Симптомы
Миелома развивается постепенно, начинаясь с болей в костях, которые часто бывают первым признаком заболевания. В процесс вовлекается внутренняя часть плоских костей черепа, лопаток, ключиц, таза, грудины, позвонков, ребер. Реже эпифизы трубчатых костей. При диффузно-узловатой миеломе на кости могут появляться округлые образования мягкой консистенции. Костная ткань разрушается.
Иногда начало болезни бывает незаметным, и миелома впервые проявляет себя как спонтанно возникший перелом.
Основные симптомы миеломы:
- боли в костях;
- появление на костях опухолевидных образований;
- спонтанные переломы;
- деформации костей, позвоночника;
- слабость, повышение температуры;
- кровотечения и геморрагии на коже;
- диспептические явления (тошнота, понос, рвота, отсутствие аппетита);
- нарушения мочеиспускания, уменьшение выделения мочи, отеки;
- головные боли, неврологические расстройства;
- боли по ходу нервов, нарушения функций тазовых органов;
- частые простудные заболевания;
- при поражениях внутренних органов: боль, неприятные ощущения, чувство тяжести в подреберье, сердцебиение и др.
При сдавливании головного мозга миеломными узлами возникают головные боли. Появляются нарушения чувствительности, бред, расстройство речи, парезы, судороги. При поражении позвоночника позвонки деформируются. Это приводит к сдавливанию нервных корешков, болям, нарушению функций тазовых органов.
Диагностика
В диагностике миеломы ведущую роль играют лабораторные исследования. Уже в общем анализе крови и общем анализе мочи зачастую определяются характерные изменения. Это резко ускоренная (до 80 и выше мм/ч) СОЭ, высокий уровень белка в моче, низкие показатели гемоглобина, эритроцитов и тромбоцитов.
Биохимический анализ крови показывает высокий общий белок, сочетающийся с низким уровнем альбуминов. Определяется повышение кальция в сыворотке крови и в моче.
Для точной постановки диагноза нужны исследования, направленные на определение моноклональных парапротеинов:
- их можно обнаружить при электрофорезе белков (градиент М);
- мочу исследуют на белок Бенс-Джонса, если парапротеины включают в себя легкие цепи, проходящие через канальцы почек, анализ положителен;
- для уточнения типа аномального парапротеина проводят иммуноэлектрофорез сыворотки крови и мочи.
Чтобы установить степень тяжести заболевания и сделать прогноз его более точным, определяют:
- количественный уровень иммуноглобулина крови;
- СРП;
- бета-2- микроглобулин;
- индекс мечения плазмоцитов.
Это позволяет определить состояние всех ростков кроветворения, процент плазматических клеток. Для выявления хромосомных аномалий проводят цитогенетическое исследование. При исследовании костной системы используют рентгеновские методы и магниторезонансную томографию.
Виды
Возможны различные варианты миеломной болезни. Она бывает солитарная и генерализованная. Первая форма представляют собой единичный очаг инфильтрации, располагающийся чаще в плоских костях.
Среди генерализованных форм выделяют:
- диффузную миелому, протекающую с поражением костного мозга;
- диффузно-очаговую форму, когда поражены и другие органы, в первую очередь кости и почки;
- множественную миелому, когда плазмоциты образуют опухолевые инфильтраты по всему организму.
По виду клеток, составляющих субстрат опухоли, различают:
- плазмобластную форму;
- плазмоцитарную форму;
- полиморфно-клеточную;
- мелкоклеточную.
По иммунохимическим признакам секретируемых парапротеинов выделяют:
- миелому Бенс-Джонса (болезнь легких цепей);
- миеломы A, M или G;
- диклоновую миелому;
- несекретирующую миелому;
- миелому М (встречается редко, но прогноз у нее неблагоприятный.).
Наиболее часты миелома G( до 70% случаев), A (до 20%) и Бенс-Джонса (до 15%).
В течение миеломы различают стадии:
- I — начальных проявлений,
- II — развернутой клинической картины,
- III — терминальную стадию.
Выделяют также подстадии А и В, учитывая наличие или отсутствие у больного почечной недостаточности.
Лечение
При миеломе применяют химиотерапию и другие виды лечения. Если болезнь диагностирована на ранних стадиях, возможны длительные ремиссии.
Правильный прогноз заболевания позволяет выбрать наиболее подходящую схему химиотерапии. При бессимптомной миеломе лечение откладывается, больной находится под врачебным наблюдением.
Развернутая стадия заболевания является показанием к назначению цитостатиков.
- химиотерапия. При подборе препаратов учитывают возраст больного, сохранность функций почек. Химиотерапия бывает стандартная и высокодозная. Успехи в лечении миеломы связывают с созданием в середине 20 века «Сарколизина», «Мелферана» и «Циклофосфана». Они применяются и сейчас. Так, «Мелферан» в сочетании с «Преднизолоном» входит в стандартную схему лечения. В настоящее время используются новые препараты: «Леналидомид», «Карфилзомиб» и «Бортезомиб». У пациентов младше 65 лет без тяжелых сопутствующих заболеваний после проведения курсов стандартной химиотерапии может быть назначена высокодозная химиотерапия с одновременной трансплантацией стволовых клеток;
- таргентная терапия (лечение на молекулярно-генетическом уровне). Используются моноклональные антитела;
- лучевая терапия. Лучевая терапия назначается при поражении позвоночника со сдавлением корешков нервов или спинного мозга. Применяется также у ослабленных больных в качестве паллиативного метода лечения;
- хирургическое и ортопедическое лечение. Оперативное восстановительное лечение бывает необходимо при переломах костей для их укрепления и фиксации;
- иммунотерапия. Назначают препараты интерферона, замедляющего рост миеломных клеток;
- плазмаферез. Проводится для очищения крови от парапротеинов;
- трансплантация костного мозга. Удачные пересадки костного мозга делают возможным хороший прогноз при миеломе;
- лечение с использованием стволовых клеток.
Видео: Подробно о том, что такое миелома
Питание (диета)
Питание при миеломе должно быть полноценным, но щадящим, с количеством белков до 2 г на 1 кг веса в сутки. Пища должна быть богата витаминами В, вит. С, кальцием.
Если почки функционируют нормально, при проведении химиотерапии рекомендуют пить до 3 литров жидкости в виде чая, киселя, компотов, отваров сушеных ягод шиповника, черники, смородины.
Питание должно быть дробным, небольшими порциями.
Если лейкоциты в норме, в него можно включать:
- мясо курицы, кролика, говядину, нежирную свинину, яйца, печень, рыбу;
- слегка подсушенный хлеб и крупяные изделия в виде каш, гарниров;
- кисломолочные продукты;
- свежие и отварные фрукты и овощи.
Примерное меню при химиотерапии:
Завтрак 1: паровой омлет, зеленый чай, хлеб с маслом.
Завтрак 2: запеканка из манной крупы, кофе, хлеб.
Обед: суп на слабом бульоне с фрикадельками, паровые котлеты из говядины, компот, слегка подсушенный хлеб.
Полдник: кисель из смородины, сухое печенье, пастила;
Ужин: отварная телятина с гарниром из риса, мармелад, отвар шиповника.
Продолжительность жизни при миеломе
Течение миеломы отличается разнообразием. Бывают как вялотекущие, так и быстро прогрессирующие формы болезни. Поэтому прогноз продолжительности жизни больных может быть разным от нескольких месяцев до 10 и более лет. При вялотекущей форме он благоприятен. Средняя продолжительность жизни при стандартной химиотерапии составляет 3 года, при высокодозной – до 5 лет.
Миелома – болезнь высокой степени злокачественности. По статистике, при проведении своевременного лечения до 5 лет живут 50% больных. Если лечение начато на III стадии, выживает в течение пяти лет только 15% больных. В среднем продолжительность жизни пациента составляет 4 года.
Миелома костей
Опухоль, развитие которой происходит из плазматических клеток крови, вырабатываемых костным мозгом, называют миеломой. Возникновению миеломы способствует бесконтрольный рост плазматических клеток. Данная патология относится к разновидности злокачественного заболевания, возникшего в мозге костей (губчатой ткани) из-за…
Источник: http://rak.hvatit-bolet.ru/vid/mieloma/
Миеломная болезнь: что это такое, отчего возникает, что провоцирует болезнь, симптомы и лечение
Гематология
Что это такое? Миеломная болезнь (другие названия: множественная миелома, генерализованная плазмоцитома или болезнь Рустицкого-Калера) — это тип рака, который поражает плазматические клетки.
Плазменные клетки представляют собой тип лейкоцитов, обнаруженных в костном мозге, который является мягкой тканью внутри большинства ваших костей и продуцирует клетки крови.
В костном мозге плазматические клетки образуют антитела, которые являются белками помогающими организму бороться с болезнями и инфекциями.
Плазмоцитома возникает, когда в костном мозге развивается и очень быстро воспроизводится аномальная плазменная клетка. Быстрое размножение злокачественных клеток миеломы в конечном итоге перевешивает производство здоровых клеток в костном мозге. В результате раковые клетки начинают накапливаться в костном мозге, вытесняя здоровые белые кровяные клетки и эритроциты.
Как и здоровые клетки крови, раковые клетки пытаются создать антитела. Однако они могут производить только аномальные антитела, называемые моноклональными белками или М-белками. Когда эти вредные антитела собираются в организме, они могут вызывать повреждение почек и другие серьезные проблемы.
Причины возникновения миеломной болезни
Точная причина отчего возникает болезнь неизвестна. Однако заболевание начинается с одной аномальной плазматической клетки, которая быстро размножается в костном мозге.
Полученные раковые клетки миеломы не имеют нормального жизненного цикла. Вместо того, чтобы размножаться и умирать, они продолжают бесконечно делиться. Это разрушает тело и ухудшить производство здоровых клеток.
В основном у больных имеется к заболеванию генетическая предрасположенность.
Факторы провоцирующие заболевание
А вот, что провоцирует развитие множественной миеломы:
- генетическая предрасположенность;
- химическое и радиационное излучение;
- постоянная антигенная стимуляция;
- ожирение, так как нарушается обмен веществ;
- мужской пол, развитие болезни происходит при снижении количества мужских половых гормонов;
- бактериальные и вирусные инфекции;
- хирургические вмешательства.
Симптомы множественной миеломы
Миеломная болезнь имеет длительное течение. От первых симптомов заболевания до ярких клинических признаков проходит 10-20 лет.
- Костно – мозговой синдром проявляется лизисом костей. В основном поражается позвоночник, плоские кости, проксимальные отделы трубчатых костей. Дистальные отделы поражаются крайне редко. Больные жалуются на боли в костях, частые переломы. При перкуссии боль в конечностях.
- Триада Калера (остеопороз со спонтанными переломами, болью, опухолями) патогномонично для этих больных.
- Характерно нарушение в работе центральной нервной системы вплоть до развития параплегии (полной обездвиженности в конечностях), слабость, утомляемость. Из-за отложения амилоида в костях черепа возможны нарушения в работе черепных нервов. Характерным является поражение периферических нервов конечностей и нарушение чувствительности по типу «перчаток и носок». Отсутствие чувствительности в дистальных отделах конечностей.
- Почечная недостаточность может быть вызвана высоким уровнем белка M в организме.
- Синдром иммуноглобулинопатии. Начинает синтезироваться белок амилоид. В процессе мочеобразования он активно реабсорбируется почками, повреждая их. В моче нарастает протеинурия (белок Бенс-Джонса). Постепенно снижается концентрационная и фильтрационная функция почек, появляются отёки, положительный симптом поколачивания (боли в пояснице при поколачивании кулаком по этой области).
- Синдром иммунодефицита. Нормальный белок начинает заменяться патологическим. Синтез антител и компонентов иммунитета нарушается. В результате постепенно нарастает дефект гуморального иммунитета. Больные становятся незащищенными от бактериальных и вирусных инфекций. Характерно появление оппортунистических инфекций. Любой контакт с инфекционным агентом приводит к развитию заболевания
- Синдром повышенной вязкости: повышенная кровоточивость, синдром Рейно (нарушение микроциркуляции в дистальных сегментах конечностей), кровоизлияния в сетчатку, снижение кровоснабжения в головном мозге, возможно развитие ДВС – синдрома.
- Гиперкальциемия. В результате повышенной активности остеокластов (клеток, которые разрушают кости) в кровь выделяется большое количество кальция. Симптомы гиперкальциемые – тошнота, рвота, судороги. Характерно нарушение сердечной проводимости: увеличивается интервал QRS и Т, снижение АВ-проводимости, вплоть до АВ-блокады. Образование камней в почках. Это связано с отложением кальция, снижается фильтрация и реабсорбция. Почка сморщивается.
- Поражение внутренних органов: спленомегалия, гепатомегалия, язвенное поражение желудка. В различных органах и тканях откладывается амилоид, что приводит к нарушению их работы. Характеры боли в сердце, расширение границ сердечной тупости, глухость тонов. Боли в мышцах могут носить постоянный характер.
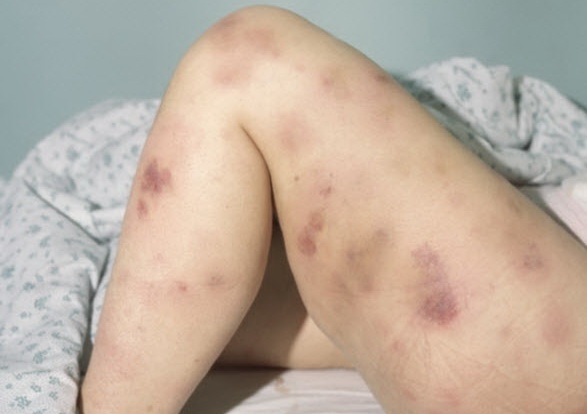
- Анемический синдром. Опухолевые клетки со временем вытесняют нормальный росток кроветворения. Снижается количество гемоглобина, эритроцитов. Кожные покровы покрывается кровянистыми пятнами и бледнеет (см. 2 фото выше), возникает постоянное чувство слабости. Волосы и ногти становятся ломкими.
Типы множественной миеломы
Существует два основных типа множественной миеломы, которые классифицируются по их влиянию на организм.
Ленивым миелома не вызывает каких — либо заметных симптомов. Обычно развивается медленно и не вызывает костных опухолей. Наблюдается только небольшое увеличение M-белков и M-плазменных клеток.
Одиночный плазмоцитом вызывает опухоль с образования, как правило , в костях. Он обычно хорошо реагирует на лечение, но нуждается в тщательном мониторинге.
Стадии протекания болезни
- I стадия. Количество гемоглобина больше ста, уровень кальция в крови в пределах нормы, отсутствие разрушения костей. Иммуноглобулин J меньше 50 г/л, иммуноглобулин А меньше 30 г/л. Белок Бенс-Джонска в моче меньше 4 грамм в сутки.
- II стадия. Количество гемоглобина от 85 г/л до 120г/л. Умеренное разрушение костей. Иммуноглобулин J 50 – 70 г/л, иммуноглобулин А 30 – 50 г/л. Белок Бенс-Джонса 4 – 12 грамм в сутки.
- III стадия. Количество гемоглобина меньше 85 г/л. Уровень кальция в кровы превышает нормальные показатели. Заметное разрушение костей. Иммуноглобулин G выше 70 г/л, иммуноглобулин А больше 50 г/л. Белок Бенс-Джонса в моче больше 12 грамм в сутки.
По степени прогрессирования:
- тлеющая – болезнь не прогрессирует в течении многих месяцев и лет;
- медленно прогрессирующая;
- быстро прогрессирующая;
- агрессивная.
Диагностика
Врачи часто обнаруживают множественную миелому до появления каких-либо симптомов. Если есть подозрение болезни, врачи предпримут следующие:
- сбор анамнеза заболевания (врач выясняет с чем по мнению больного связано заболевание, когда появились жалобы);
- общий осмотр (при осмотре можно выявить кровоизлияния на коже, бледность, при перкуссии боли в костях);
- общий анализ крови (для всех форм характерна нормоцитарная анемия, более чем в половине случаев увеличение СОЭ, вбелой крови изменений может и не быть, но часто наблюдается нейтрофилез со сдвигом влево);
- пункция костного мозга (в костном мозге выделяются мегакариоциты);
- общий анализ мочи (для анализа используют утреннюю порцию мочи. В течении нескольких часов ее необходимо доставить в лабораторию. В моче – повышенный уровень относительной плотности из-за присутствие белковых молекул, протеинурия. Патогномичный признак множественной миеломы белок Бенс-Джонса);
- биохимический анализ крови (общий белок, АЛТ, АСТ, билирубин,уровня креатинина, мочевой кислоты);
- рентгенография всех костей скелета кроме дистальных отделов (снимки делаются от середины плеча до кисти и от середины бедра до стопы);
- компьютерная томография позволяет обнаружить очаги разрушения костной ткани, сдавление спинного мозга;
- стернальная пункция – главный метод диагностики (делают прокол специальной иглой в грудине или подвздошной кости. Извлекают клетки и изготавливают мазок. В мазке находят опухоль костного мозга, большое количество плазматических клеток, незрелых клеток крови);
- анализ мочи по Зимницкому (позволяет оценить концентрационную способность почек. Для выполнения данного анализа в течении суток человек собирает мочу через каждые три часа, всего получается восемь порций. Оценивают общее количество мочи, плотность, ночной и дневной диурез).
Лечение множественной миеломы
Методы лечения включают:
- локальное облучение опухоли костного мозга;
- стационарная химиотерапия;
- высокодозная химиотерапия с трансплантацией костного мозга.
Начальная тактика ведения пациента определяется его возрастом, наличием или отсутствием тяжёлых сопутствующих заболеваний.
При возрасте пациента до 65 лет и отсутствии тяжёлых патология применяют высокодозную химиотерапию с трансплантацией костного мозга.
Локальное облучение миеломы в основном используется в качестве паллиативного метода лечения, особенно при выраженной болезненности в области скелета.
Медикаментозное лечение
Химиотерапия является наиболее популярным методом лечения множественной миеломы. Препараты может назначать только врач – химиотерапевт. Во время терапии надо постоянно следить за состоянием пациента и картиной крови. Различают следующие подходы в химиотерапии:
- монохимиотерапия – лечение одним препаратом;
- полихимиотерапия – использование более двух лекарственных средств.
Препараты, используемые для лечения:
Алкеран (Мелфалан) – противоопухолевое, цитостатическое средство
Побочные действия:
- диспептические явления: тошнота, рвота;
- кожный зуд;
- аллергические реакции;
- пневмофиброз;
- снижение функции яичников.
Преднизолон – гормональное средство. Обладает иммунодепрессивным эффектом. Снижает синтез белка в плазме крови, усиливает катаболизм белка в мышцах. Назначается с целью профилактики побочных действий химиотерапии.
Циклофосфан – противоопухолевое средство.
Побочные действия:
Винкристин – противоопухолевое средство растительного происхождения. Он блокирует вещества, необходимые для синтеза плазмоцитов. Винкристин вводят непрерывно внутривенно в течении суток.
Побочные действия:
- судороги;
- тошнота, рвота;
- крапивница;
- дизурия, задержка мочеиспускания.
Адриабластин – антибиотик, который обладает противоопухолевой активностью. Снижает рост и активность неопластических клеток. Под воздействием адриабластина образуются свободные радикалы, которые воздействуют на оболочку клеток.
Побочные действия:
- флебиты;
- дерматиты;
- нарушение проводимости сердца;
- аллергические реакции
- боли в области сердца.
После курса химиотерапии больным назначают Интерферон для поддержания иммунитета. При возникновении анемии необходимо переливание эритроцитарной массы.
Бортезомиб (Bortezomibum) – является новым препаратом в лечении заболевания. Его механизм действия – стимуляция апоптоза. Вводят внутривенно в условиях стационара.
Схемы сочетания препарата:
- схема VAD. В нее входят три препарата: винкристин, дексаметазон, доксорубицин;
- схема VBMCP. В нее входят 5 препаратов: преднизолон, мелфалан, циклофосфамид, винкристин, кармустин.
Признаки эффективности терапии:
- заживление переломов;
- увеличение эритроцитов и гемоглобина в крови;
- уменьшение размеров опухоли;
- уменьшение количества плазмоцитов в крови.
Локальная лучевая терапия показана больным с высоким риском перелома. Особенно в опорных частях скелета: позвоночник, кости таза.
К сожалению, даже после эффективной терапии и достижении полной ремиссии высок риск рецидивов. Это связано с тем, что в состав опухоли входят разнообразные клетки, которые после прекращения химиотерапии начинают вновь делиться.
Лечение осложнений множественной миеломы
Обезболивающая терапия проводится в несколько этапов. Для устранения несильной боли используются нестероидные противовоспалительные препараты:
- Спазмалгон;
- Ибупрофен;
- Индометацин.
При сильной боли и неэффективности НПВС (нестероидные противовоспалительные препараты) назначают опиоидные анальгетики:
- Кодеин;
- Трамадол;
- Просидол.
При длительном использовании могут вызвать наркотическую зависимость, поэтому использовать их необходимо с осторожностью. При нестерпимой боли назначают опиоиды сильного действия:
- Морфин;
- Налоксон;
- Бупренорфин.
Магнитотурботрон — это воздействие магнитным полем низкой частоты. Он уменьшает побочные эффекты химиотерапии, уменьшает боль, нарушает деление плазмоцитов. Курс проводят 2 раза в год.
Электросон – воздействие на структуры мозга токами низкой частоты. Токи уменьшают боль, обладают успокаивающим эффектом.
Антибактериальная и противовирусная терапия используется для лечения инфекционных осложнений. Так как иммунитет у всех больных снижен, то развитие инфекции – частое явление. Для лечения используют в основном цефалоспорины III и IV поколения, защищенные пенициллины (ампициллин).
Лечение переломов не должно отличаться от терапии у здоровых людей. Применяют операционное лечение и иммобилизирующие повязки. В послеоперационное время показан постельный режим, ношение ортопедических конструкций.
Терапия остеопороза проводится бифосфонатами (золедронат). Они подавляют активность остеокластов.
При миеломной болезни парапротеины (патогенные белки класса иммуноглобулина) откладываются в почках, это приводит к нарушению их функции. Чтобы избежать этого важно остановить прогрессирование роста плазмоцитомы. Для поддержания функций почек используются специальные препараты.
- Хофитол способствует очищению крови, выводит мочевину.
- Ретаболил – анаболический препарат, способствует росту мышц. Под его воздействием азот идёт на синтез белка.
- Цитрат натрия используется при нарушении кислотно-щелочного обмена, уменьшает количество кальция в крови
- Празозин расширяет периферические сосуды, снижает артериальное давление. Усиливает почечный кровоток.
- Каптоприл – ингибитор АПФ. Расширяет периферические сосуды, снижает в них сопротивление, способствует выведению кальция. Улучшает почечную фильтрацию
- При серьёзном нарушении фильтрационной функции почек – плазмаферез.
При гиперкальциемии применяют глюкокортикостероиды и химиотерапию
Хирургия
При множественной миеломе в качестве хирургического метода лечения применяют трансплантацию костного мозга. Это может быть как аутотрансплантация (пересадка собственного костного мозга), так и аллотрансплантация (пересадка костного мозга донора).
Аутотрансплантация ( или аутологичная трансплантация) позволяет увеличить дозы цитостатиков (группа противоопухолевых препаратов), улучшить результат лечение, увеличить срок ремиссии.
Аллотрансплантация имеет хорошие результаты, но применяется только у молодых пациентов. Так как имеет большой процент летальных исходов.
Питание при миеломе
При любых онкологических заболеваниях важно соблюдать диету. Из меню следует исключить копчёности, жареное, мучное, консервы.
Питание должно быть разнообразным, содержать как можно больше овощей и фруктов. Ограничить потребление белков, чтобы уменьшит парапротеинемию и токсической действие азота, который образуется при разрушении белка, на почки.
Питьевой режим составляет три литра. С мочой должно выделятся около двух с половиной литры за сутки. Если есть отёки, то нужно ограничить потребление поваренной соли.
Как не заболеть болезнью Рустицкого-Калера
Не допустить у себя болезнь Рустицкого-Калера можно следуя следующим советам:
- избегать контакта с инфекционными больными;
- вести здоровый образ жизни, отказаться от вредных привычек (алкоголь, курение);
- в рацион питания включить больше свежих овощей и фруктов;
- поддержание иммунитета: закаливание, спорт, стараться не переохлаждаться;
- внимательно изучать состав продуктов питания.
Прогноз
Прогноз зависит от чувствительности к химиотерапии и стадии заболевания. Лучшие результаты у людей с I и II стадией заболевания и лиц, моложе 60 лет. Перед лечением проводят оценку факторов риска и на этом строят прогноз. Миелома крови неизлечима, но при правильной тактике можно добиться долгосрочной ремиссии и высокого уровня жизни.
Критерии неблагоприятного прогноза:
- большое количество плазмоцитов;
- стремительный рост опухоли, который определяется клинически и рентгенологически, на рентгенограммах – увеличение площади дефектов;
- увеличение количества парапротеинов (аномальный белок класса иммуноглобулина);
- присутствие метастазов;
Источник: https://tvojajbolit.ru/gematologiya/mielomnaya-bolezn-chto-eto-takoe-otchego-voznikaet-chto-provotsiruet-bolezn-simptomyi-i-lechenie/
Миеломная болезнь: множественная миелома, симптомы, что это такое, признаки
Наличие злокачественного новообразования — страшная патология, не щадящая пациентов любого возраста. К возрастным злокачественным заболеваниям относится миеломная болезнь, ежегодно диагностируемая у 3% пациентов. Эта плазмоклеточная опухоль поражает пожилых людей, чаще всего имеющих темный цвет кожи.
Что представляет собой миелома
Миеломная болезнь — злокачественное новообразование костного мозга, состоящее из атипичных плазматических клеток. Миелома считается опухолевой болезнью лимфатической системы низкой степени злокачественности. В настоящее время болезнь чаще классифицируется как плазмоцитома или множественная миелома.
В норме плазмоциты формируют иммуноглобулины, противостоящие попаданию и распространению инфекций в организм. При сбое этого процесса в костном мозге образуется миеломная клетка.
При неблагоприятном течении мутирующая клетка активно размножается, образуя плазмобласты и плазмоциты, синтезирующие парапротеины — аномальные белки иммуноглобулина.
Эти клетки уже не способны осуществлять иммунную защиту организма, но продолжают формироваться в тканях костного мозга.
Кроме этого миеломные клетки способствуют выделению цитокинов, выполняющих следующие функции:
- Провоцируют рост парапротеинов. Чем больше злокачественных клеток, тем быстрее развивается миелома, поражая другие органы.
- Убивают иммунитет. Организм не борется с атипичными клетками, вследствие этого он подвержен частому инфицированию бактериями.
- Миеломные клетки активируют размножение остеокластов — гигантских многоядерных клеток, разрушающих костную ткань, хрящи и образующих пустоты.
- Стимулируют образование фибробластов — клеток соединительной ткани, выделяющих фиброген и эластин, которые увеличивают вязкость крови.
- Благоприятствуют размножению печеночных клеток (гепатоцитов), нарушая выработку протромбина и фибриногена, приводя к плохой свертываемости крови.
- Развивают болезнь почек, нарушая метаболизм белков.
Миелома обладает низкой способностью размножения атипичных клеток, чаще поражающих костный мозг и кости, реже — лимфоузлы, лимфоидные ткани, почки, селезенку.
Как правило, миеломную болезнь характеризует медленное развитие. С момента образования атипичной клетки до появления явных признаков миеломы может пройти более 2-3-ех десятков лет. Если при ярко выраженной миеломной болезни не назначено грамотное лечение, она приобретает скоротечное течение, в течение 2-ух лет приводящее к смерти больного.
Классификация миеломы
Практическая медицина придерживается классификации миеломы, или болезни имени Рустицкого—Калера, в основу которой положен клинико-анатомический принцип, базирующийся на особенностях местоположения плазмоцитов в костном мозге и клеточного состава злокачественных новообразований.
По количеству пораженных костей и органов различаются типы миеломной болезни:
- Множественная миелома, представляющая собой формирование злокачественных очагов сразу в нескольких участках костей с костным мозгом, а также лимфатической системе, селезенке. Образованию миеломы подвержены позвоночные, реберные, лопаточные, черепные кости, а также подвздошные крылья, длинные кости конечностей.
- Солитарная (единичная) миелома диагностируется в одном месте — лимфоузле или костях, имеющих костный мозг.
В медицинской практике чаще встречается именно множественная миелома. Обе разновидности миеломы имеют одинаковую симптоматику и принципы лечения, однако определение конкретной формы миеломной болезни важно для постановки диагноза и прогнозирования дальнейшего течения злокачественной болезни.
По локализации плазмоцитов различаются:
- Диффузная миелома распознается по наличию атипичных клеток во всех участках костного мозга, характеризуется размножением плазмоцитов по всей его поверхности.
- Множественно-очаговая миелома диагностируется по наличию злокачественных очагов клонирования атипичных клеток с одновременным изменением объема костного мозга.
- Диффузно-очаговая миелома объединяет признаки множественной и диффузной форм. По составу клеток выделяют:
- плазмоцитарную (плазмоклеточную) миелому, отличающуюся преобладанием зрелых плазмоцитов, усиленно вырабатывающих парапротеины, тем самым способствуя медленному развитию миеломной болезни, плохо поддающейся терапии;
- плазмообластную миелому с превалированием клеток плазмоцитарного ростка — плазмобластов, активно делящихся, вырабатывая при этом небольшое число парапротеинов, быстро прогрессирющую, хорошо поддающуюся лечению;
- полиморфноклеточную и мелкоклеточную миеломы, для которых характерно обнаружение плазмоцитов в злокачественных очагах на ранних стадиях созревания, что относит их к наиболее тяжелым формам миеломы, поражающей кости.
Различают хроническую и острую формы миеломной болезни. При хроническом течении плазмоцитомы миеломные клетки клонируются медленно, злокачественное образование развивается только в тканях костей.
Для острой формы болезни, сопровождающейся стремительным прогрессированием миеломы, характерны дополнительные патологические изменения атипичных клеток, провоцирующих клонирование новых плазмоцитов.
Почему развивается миелома
Несмотря на то что миелома впервые была описана в конце 40-ых годов прошлого столетия, этиология миеломной болезни продолжает исследоваться. Врачи не пришли к однозначному выводу по поводу того, какие признаки болезни провоцируют мутацию B-лимфоцита в атипичную клетку. Однако определены факторы, увеличивающие риск развития миеломы, или болезни Рустицкого-Калера. Среди них:
- Расовая принадлежность. Доказано, что носители темного пигмента страдают миеломой чаще представителей белой расы.
- Возраст старше 50 лет. Согласно статистическим данным миеломная болезнь диагностируется у пациентов, достигших 50-70-летнего возраста.
- Наследственность. 15%-20 % близких родственников имеют заболевания крови, в том числе миелому, что объясняется особенностями мутации гена, отвечающего за созревание B-лимфоцитов.
- Половая принадлежность. При снижении уровня полового гормона у мужчин часто развивается миелома, в то время как женщины болеют миеломой редко.
- Радиоактивное облучение и длительный контакт с токсическими веществами (нефтепродукты, бензолы, асбест, мышьяк) провоцируют образование атипичных клеток и развитие миеломной болезни.
Среди признаков, провоцирующих образование парапротеинов, выделяют также ожирение и наличие в организме хронических вирусных инфекций.
Как проявляет себя миелома
В первую очередь плазмоцитома поражает кости, иммунную систему и почки. Симптомы миеломной болезни обнаруживают себя исходя из степени поражения и стадии развития злокачественной опухоли.
Прежде чем множественная миелома начнет активно себя проявлять, наблюдается бессимптомное течение. Начальная фаза миеломной болезни без симптомов может продолжаться до 15 лет и сопровождаться хорошим самочувствием пациента.
Он живет обычной жизнью, работает, не подозревая о серьезной болезни.
Распознать миелому можно только по наличию белка в урине, повышенному значению СОЭ, наличию патологических иммуноглобулинов при электофорезе белков сыворотки крови.
Разрастаясь, злокачественная опухоль начинает заявлять о себе первыми симптомами миеломной болезни:
- астения;
- головокружение;
- болевые ощущения в костях и суставах;
- резкое снижение массы тела;
- частые инфекции органов дыхания.
При появлении выше указанных признаков миеломной болезни необходима консультация специалиста, который назначит дополнительное обследование, позволяющее определить точный диагноз.
Множественная миелома при значительном разрастании злокачественных очагов проявляется следующими синдромами:
- Повреждение костей. При миеломе поражаются именно кости, так как в них формируется злокачественный очаг. Повреждаются реберные, позвоночные, грудные, тазовые кости. Болезнь проявляет себя сильным болевым синдромом, опухолью тканей, переломами. В конечном итоге при миеломе кость разрушается в очаге болезни, позвонки уплощаются, что проявляется уменьшением роста, узлами на других костях. На этом фоне разрушается костная ткань — формируется остеопороз.
- Дисфункции кровеносной системы. С самого начала развивается анемия, сопровождающаяся побледнением кожных покровов, слабостью, затруднением дыхания. В конечном итоге возникает недостаток тромбоцитов и нейтрофилов, приводящий к геморрагическому синдрому и осложнению инфекциями. Классический симптом миеломы — увеличенные показатели СОЭ, характерные даже для начальной стадии миеломной болезни.
- Патология белков — одна из главных характеристик миеломы, поскольку в этот период производится аномальное количество парапротеинов. Проявляется наличием белка в моче и внутренних органах. Об этом свидетельствуют головные боли, онемение ног и рук, падение зрения, образование трофических изъязвлений, частые кровотечения.
- Болезнь почек проявляется в 80% случаях, что связано с образованием в них атипичных клеток, отложением кальцинатов. В результате миелома провоцирует развитие хронической почечной недостаточности, сопровождающейся интоксикацией, позывами к рвоте, отказом от еды. Возможна уремическая кома.
Помимо указанных выше синдромов миеломная болезнь сопровождается поражением нервной системы.
На фоне разрушения костей, осложненного вымыванием кальция из них, развивается гиперкальциемия, усугубляющая течение миеломы.
Образование злокачественных миеломных очагов провоцирует частые инфекции, пиелонефриты, бронхиты и воспаление легких.
Когда миеломная болезнь достигает необратимой стадии, все вышеуказанные симптомы стремительно нарастают. В некоторых случаях на фоне миеломы развивается острый лейкоз.
Как диагностировать миелому
При обнаружении признаков миеломной болезни нужно срочно обратиться к врачу для выявления полной картины заболевания и постановки конкретного диагноза. Причиной посещения врача являются в первую очередь высокие показатели СОЭ в анализе крови.
При диагностике миеломы проводится ряд лабораторных исследований, позволяющих установить диагноз на начальной стадии. В начале врач собирает сведения о пациенте, выясняя давность появления патологических признаков миеломной болезни.
Диагностическое обследование для подтверждения миеломы включает в себя следующие процедуры:
- Общий анализ крови, определяющий наличие разного рода болезней. О миеломе говорят следующие показатели:
- высокая скорость оседания эритроцитов (СОЭ);
- низкое число эритроцитов, ретикулоцитов, тромбоцитов и нейтрофилов;
- повышенное содержание моноцитов;
- наличие плазматических клеток;
- низкий гемоглобин.
- Общий анализ мочи. О наличии миеломы говорит повышение плотности урины, белка, присутствие эритроцитов, цилиндров. Это значит, что почки поражены парапротеинами и нарушен белковый метаболизм
- Биохимия крови. Наличие миеломы определяют следующие факторы:
- превышение общего белка;
- снижение альбумина;
- повышение кальция, креатинина и мочевины.
Данные показатели говорят о наличии атипичных клеток и злокачественном образовании в почках.
- Трепанобиопсия (миелограмма).
- Иммуноэлектрофорез.
- Рентгенография костей выявит пораженные миеломой участки: признаки остеопороза и образование отверстий в костях, укорочение и сдавливание позвонков.
- Спиральная компьютерная томография.
Только после получения результатов диагностик каждому пациенту подбирается индивидуальное лечение миеломы.
Методики лечения плазмоцитомы
Главная задача медицинских работников — продлить жизнь больного миеломой, так как миеломное заболевание не поддается излечению. Лечение миеломной болезни направлено на прекращение роста и образования миеломных клеток, добиваясь ремиссии.
Лечение множественной миеломы осуществляется на основе цитостатической и симптоматической терапии. Рассмотрим каждую методику лечения миеломы подробнее.
Цитостатический метод лечения болезни
Позволяет остановить прогрессирование миеломной опухоли путем лечения с помощью химиотерапии и лучевой терапии. Последняя назначается при неэффективности химиотерапевтических методик.
Химиотерапия признана самым действенным способом лечения миеломной болезни. При химиотерапевтическом лечении может использоваться один препарат — монохимиотерапия, или несколько — полихимиотерапия. Подробнее рассмотрим, что это такое при миеломной болезни.
В монохимиотерапии используют следующие лекарственные средства: мелфалан, циклофосфамид, леналидомид в сочетании с дексаметозоном. Врач выбирает способ приема — внутримышечные/внутривенные инъекции или таблетки, а также продумывает схему лечения индивидуально для каждого пациента, больного миеломой.
Полихимиотерапия предполагает использование разных схем лечения миеломы:
- МР схема подразумевает прием мелфалана и преднизолона в виде таблеток.
- Схема М2 включает внутривенные инъекции 3 медикаментов — винкристина, циклофосфамида и BCNU. Параллельно в течение недели вводится мелфалан и принимаются таблетки преднизолона.
- Схема VAD подразумевает три сеанса. Первый заключается в лечении препаратами винкристин и доксирубицин. Показаны внутривенные уколы в течение 4 дней. Одновременно с ними необходимо пить таблетки Дексаметазона. Второй и третий подходы (9-12 и 17-20 сутки) сводятся к употреблению таблеток Дексаметазона.
- Схема VBMCP показана для лечения пациентов моложе 50 лет. В 1-ый день внутривенно делают кармустин, винкристин, циклофосфамид. В течение недели пьют мелфалан и преднизолон. Спустя 6 недель снова вводят кармустин.
Химиотерапевтические препараты для лечения миеломы может назначить только опытный врач. Прием медикаментов больным миеломой проводится под строгим контролем специалистов.
Две последние схемы лечения миеломы считаются самыми эффективными.
При достижении ремиссии множественной миеломы для лечения с целью поддержания организма назначают интерферон альфа 3 длительно. Кроме этого пациенту с диагнозом «миелома» требуется периодическое вливание эритроцитов, лейкоцитов и тромбоцитов.
Полная ремиссия миеломной болезни после лечения химиотерапевтическими средствами достигается у 40% больных, частичная — у половины пациентов.
Лучевую терапию при миеломной болезни используют для борьбы с крупноочаговым повреждением костей, нестерпимыми болями, солитарной миеломой.
Симптоматическое лечение миеломы
Данная методика лечения миеломной болезни включает хирургические операции с целью удаления одиночного пораженного органа (кости), прием обезболивающих лекарств, а также препаратов, призванных корректировать уровень кальция, нормализовать свертываемость крови и стабилизировать работу почек.
Для снятия болевого синдрома у больных миеломой применяют нестероидные противовоспалительные средства и спазмолитики: седальгин, индометацин, ибупрофен. При усилении болей и неэффективности спазмолитиков при миеломном заболевании назначают кодеин, трамадол, просидол. Возможно сочетание препаратов первой и второй группы.
При тяжелом течении миеломы используют наркотические средства: морфин, омнопон, бупренорфин.
Почечная недостаточность при миеломе лечится хофитолом, ретаболилом, празозином и фуросемидом. По индивидуальным показаниям прибегают к гемодиализу или плазмоферезу.
Самолечение миеломы не допускается. Все медикаментозные препараты для лечения миеломной болезни выписываются только лечащим врачом индивидуально для каждого пациента.
Обязательно при миеломе соблюдение питьевого режима. Рекомендуется выпивать до 3 литров в день, а также придерживаться низкобелковой диеты (не более 60 г. в день), ограничив потребление мясных, рыбных блюд, яиц и бобовых культур.
К сожалению, о выздоровлении при миеломной болезни говорить не приходится. При диагностировании единичных злокачественных опухолей в редких случаях прибегают в пересадке костного мозга и трансплантации стволовых клеток. Однако они не зарекомендовали себя как высокоэффективные методики лечения миеломы.
Контроль миеломной болезни осуществляется путем подбора индивидуальной схемы лечения, что помогает увеличить жизнь пациенту в среднем на 2,5–4 года. Это возможно при раннем выявлении миеломной болезни и отсутствии сопутствующих заболеваний.
Постоянно следите за состоянием здоровья, ежегодно проходя полное обследование организма, чтобы не допустить развития серьезных болезней, несущих угрозу жизни.
Источник: https://krov.expert/zabolevaniya/mielomnaya-bolezn.html
Миелома
Описание
Миелома, или миеломная болезнь, является заболеванием системы крови, относящимся к парапротеинемическим лейкозам. Термин происходит от древнегреческого слова μυελός, в переводе на русский означающего «костный мозг», и суффикса —ωμα, используемого в наименованиях опухолей.
Другие названия патологии: болезнь Рустицкого-Калера, генерализованная плазмоцитома, множественная миелома. Она представляет собой злокачественное поражение плазматических клеток — типа белых клеток крови, отвечающих за синтез антител. Патологический процесс локализуется главным образом в костном мозге (отсюда и произошел медицинский термин).
Он становится причиной бесконтрольного накопления плазматических (миеломных) клеток в тканях костного мозга, что приводит к их разрушению.
Симптомы
Для болезни характерно бессимптомное начало. На ранней стадии единственным признаком изменений в организме является увеличение скорости оседания эритроцитов (СОЭ). Дальнейшее развитие патологического процесса проводит к проявлению неспецифических симптомов миеломы:
- слабости;
- быстрой утомляемости;
- снижения физической активности;
- шаткости походки;
- снижения аппетита;
- тошноты;
- рвоты.
- Основной симптом множественной миеломы — наличие болевых ощущений. В большинстве случаев боль локализуется в дорсальном и поясничном отделах позвоночника. В начальной стадии неприятные ощущения беспокоят пациентов во время движения. Как правило, боли проявляют тенденцию к нарастанию и с трудом поддаются обезболиванию при использовании даже сильнодействующих анальгетиков. Локализация боли постоянного характера в конкретных участках может указывать на переломы.
- Дальнейшее прогрессирование болезни приводит к развитию костномозгового синдрома. Размножение злокачественных клеток в костном мозге становится причиной разрушения костей. В основном поражаются:
- черепные кости;
- ребра;
- тазовые кости;
- трубчатые кости (бедер, плеч).
- Разрушение костей приводит к оседанию тел позвонков и уменьшению роста человека на несколько сантиметров. Появляются симптомы сдавливания спинного мозга.
- Следствием эрозии костей становится также повышение уровня кальция в крови. Результатом является:
- увеличение количества выделяемой мочи и вследствие этого обезвоживание организма;
- тошнота, нередко сопровождаемая рвотой;
- сонливость;
- плохая ориентация в пространстве.
- Нарушение процесса созревания красных кровяных клеток приводит к проявлению следующих симптомов:
- слабости и повышенной утомляемости;
- бледности кожных покровов;
- головной боли;
- одышки.
- Дефицит тромбоцитов — еще один характерный симптом миеломы. Его следствием является повышенная кровоточивость. Наблюдаются:
- носовые кровотечения;
- кровоточивость десен;
- у женщин — обильные менструальные кровотечения.
- Возможно проявление симптоматики со стороны нервной системы:
- жгучая боль в верхних и нижних конечностях;
- снижение чувствительности рук и ног, в дальнейшем — ее потеря;
- паралич;
- потеря чувствительности нижней половины тела;
- недержание мочи.
- Синдром белковой патологии обусловлен выделением М-компонента опухолевыми клетками. Данный компонент представляет собой разновидность иммуноглобулинов, которые в норме должны отсутствовать. Данный процесс нередко приводит к поражению почек в результате скопления в них кальция и М-компонента. При этом проявляются следующие симптомы:
- частые ложные позывы к мочеиспусканию в основном в ночное время;
- сокращение количества выделяемой мочи днем.
Скопление синтезируемого опухолью белка в тканях различных внутренних органов становится причиной нарушения их нормального функционирования. Проявляются:
- перебои в работе сердца, сердцебиение;
- увеличение размеров языка, нарушение его подвижности;
- сокращение подвижности суставов;
- ощущение боли и дискомфорта — может возникать практически во всех частях тела и связано с повреждением нервных волокон.
- Синдром недостаточности антител является следствием нарушения нормального процесса кроветворения. При этом нередко наблюдается обострение инфекционных заболеваний. Проявляются следующие симптомы миеломы:
Со стороны дыхательной системы:
- заложенность носа;
- насморк;
- осиплость.
Со стороны мочеполовой системы:
- · ощущение жжения, рези во время мочеиспускания;
- · помутнение выделяемой мочи.
- Миеломная болезнь нередко распространяется на внутренние органы (печень, сердце, селезенку, суставы) и приводит к их поражению. В результате распространения опухолевого процесса могут возникать следующие симптомы:
- при поражении печени — болевые ощущения и тяжесть в правом подреберье;
- при поражении селезенки — локализация боли и неприятных ощущений слева;
- поражение сердца сопровождается болями ноющего характера в загрудинной области;
- если в патологический процесс оказываются вовлеченными суставы, болевой синдром локализуется в них.
Причины
Развитие миеломной болезни связано в первую очередь с неконтролируемым процессом роста плазматических клеток, продуцируемых костным мозгом.
Следствием повышения уровня их содержания является скопление в костном мозге в виде плазмацитомы (преимущественно в позвоночнике, плоских костях черепа, костях таза, головках тазобедренных суставов).
Результатом становится разрушение нормальной костной ткани и костного мозга.
На сегодняшний день пока не удалось выявить точные причины развития множественной миеломы. Однако на основе данных медицинской статистики можно выделить некоторые факторы, наличие которых повышает вероятность возникновения данной патологии:
- Возрастной фактор — болезнь диагностируется в основном у лиц старше 40 лет.
- Генетическая предрасположенность.
- Патологические нарушения структуры ДНК.
- Расовая принадлежность — миелома намного чаще поражает афроамериканцев.
- Воздействие неблагоприятных физических факторов:
- · рентгеновского облучения (в случае нарушения техники безопасности при работе на АЭС или в результате проведения рентгенотерапии);
- · ионизирующей радиации.
- Воздействие химических веществ:
- лекарственных препаратов — например, при длительной антибиотикотерапии или терапии солями золота;
- производственных химикатов: красок, лаков, продуктов нефтедобывающей промышленности и т.д.
- кишечные инфекции;
- вирусы;
- туберкулез.
- Проведенное ранее хирургическое вмешательство.
- Нервное напряжение, частые стрессы.
Диагностика
С целью диагностики множественной миеломы проводят следующие исследования и анализы:
- Анализ крови, позволяющий выявить:
- повышение СОЭ;
- снижение гемоглобина;
- низкий уровень лейкоцитов;
- повышение уровня тромбоцитов;
- повышенный уровень кальция в моче (является следствием разрушения костей);
- наличие белка в моче;
- повышение содержания бета-2-микроглобулина, мочевины, креатинина, лактатдегидрогеназы (выявляются при биохимическом анализе);
- наличие патологического парапротеина (обнаруживается в результате иммунохимического исследования крови и мочи).
- Исследования костного мозга. Проводят аспирационную биопсию и трепанобиопсию. Пункция костного мозга позволяет диагностировать плазмоцитоз (о нем свидетельствует увеличенное количество плазмоцитов с аномальными признаками во взятом для биопсии образце).
- Иммуноэлектрофорез белков мочи и крови при миеломной болезни проводят путем разделения белков на отдельные фракции в геле посредством использования моноклональных антител к иммуноглобулинам, которые синтезируются опухолевыми клетками. Данный метод дает возможность определения конкретного типа множественной миеломы (этот момент очень важен для выбора способа лечения и для прогнозирования развития болезни).
- Рентгенография — с ее помощью удается обнаружить характерные для миеломы пораженные участки костной ткани, получившие название зон лизиса. На основе форм поражения выделяют следующие его виды:
- кистозно-трабекулярная форма (на снимке можно видеть более светлые зоны, напоминающие мыльные пузыри);
- остеолитическая форма (миеломные очаги разных рамеров);
- диффузный остеопороз;
- «штампованное» поражение костной ткани — локализуется в костях черепа и является следствием лизиса.
- Магнитно-резонансная томография.
Последние два метода диагностики миеломы являются более информативными для определения степени распространенности патологического процесса и дифференцирования миеломной болезни с другими патологиями костной ткани.
Дифференциальная диагностика проводится с остеомиелитом, лимфоплазмоцитарной лимфомой, костными метастазами других злокачественных новообразований.
- Остеомиелит поражает метафизарную часть трубчатой кости. Обнаруживаются явные признаки воспалительного процесса, анализ крови также обнаруживает воспалительную реакцию. При пункционной биопсии получается гнойное содержимое.
- Метастазирование в костную ткань характерно для таких заболеваний, как:
- · нейробластома;
- · лимфогранулематоз;
- · гемангиома;
- · злокачественная опухоль груди.
При их наличии во всех случаях есть первичный опухолевый очаг. Связь метастаза с опухолью подтверждается в результате гистологического исследования.
Симптомами лимфоплазмацитарной лимфомы являются:
- · изменения лимфоузлов патологического характера;
- · лейкемизация;
- · увеличенная селезенка;
- · поражение костного мозга;
- · наличие патологического парапротеина;
- · поражение легких.
Лечение
После уточнения диагноза «множественная миелома» приступают к лечению.
Выжидательная тактика считается оправданной только в случае вялотекущей (индолентной) формы миеломы, когда отсутствуют ее симптомы. Таким пациентам показано динамическое наблюдение. К лечению переходят в случае прогрессирования патологического процесса.
Основным методом лечения миеломы остается химиотерапия.
Моно- и полихимиотерпия проводится с применением следующих препаратов:
- Мелфалан — его начали применять еще в 60-х годах 20 века. В настоящее время используется как в монохимиотерапии, так и в полихимиотерапии. Ответ наблюдается примерно с половине случаев.
- Циклофосфан — используют в монотерапии или в сочетании с преднизолоном. В последнее время ученые получили положительные результаты после использования комбинаций препарата с новейшими средствами: леналидомидом и бортезомибом, а также со стероидными средствами.
- Бортезомиб. Основой механизма его действия является индукция апоптоза — регулируемого процесса программируемой клеточной гибели. Наступление ответа наблюдается в 43% случаев у больных с рецидивирующей формой миеломы. Применяется в монохимиотерапии и в сочетании с другими средствами: велкейд, дексаметазон для рецидивов болезни (VD); велкейд, мелфалан, преднизолон (VMP) — используется для лечения миеломы в первой линии терапии; велкейд, адриабластин, дексаметазон (PAD) и т.д. Использование препарата не исключает пересадку стволовых клеток.
- Леналидомид. При миеломной болезни оказывает двойной эффект: способствует активизации иммунных клеток самого организма, благодаря чему удается уничтожить опухолевые клетки, и подавляет образование новых кровеносных сосудов опухоли (его ангиогенез). Хороший результат можно получить при условии раннего использования. Оказывается эффективным в 60% случаев. Для лечения миеломы применяется в сочетании с дексаметазоном (является стероидным гормоном) и циклофосфаном (анкилирующими агентами). Монотерапия применяется при миеломной болезни NCCN для поддерживающей терапии .
Помимо химиотерапии, при лечении множественной миеломы применяют вспомогательные методы:
- Трансплантацию аутологичных (собственных) стволовых клеток больных. Процедура позволяет значительно повысить дозы цитостатических препаратов. В результате удается закрепить результат индукционной химиотерапии, увеличить длительность ремиссии и повысить выживаемость пациентов.
- Трансплантацию аллогенных стволовых клеток от здорового донора больному с диагнозом «миелома». Процедура дает шансы на полное выздоровление. Однако подобная терапия используется крайне редко у незначительной части пациентов молодого возраста, поскольку само лечение оказывает токсическое воздействие.
- Процедуру переливания компонентов крови — эритроцитов, полученных из донорской крови. Показана в случае анемии, развитие которой обусловлено подавлением опухолью нормального процесса образования эритроцитов.
- Назначение эритропоэтинов — особых препаратов, которые стимулируют выработку костным мозгов красных кровяных телец.
- Плазмаферез — очистку крови с целью удаления из организма патологического белка. Для проведения процедуры используют специальные аппараты. Плазмаферез с диализом показан при развитии острой почечной недостаточности. Процедура дает хороший результат и при наличии синдрома повышенной вязкости крови.
- Медикаментозные средства, которые препятствуют разрушению костной ткани.
- Лучевую терапию — назначается для сокращения интенсивных болей в костях и в качестве паллиативного лечения у ослабленных пациентов, в случае почечной недостаточности, а также резистентности опухоли к проводимой химиотерапии.
- Глюкокортикоиды и обильное питье способствуют снижению содержания кальция в крови.
- Витамин D, его препараты, андрогены, кальций применяют с целью уменьшения остеопороза.
- Аллупуринол + достаточный питьевой режим способствуют поддержанию функции почек и препятствуют их поражению.
- Для лечения почечной недостаточности назначают специальную диету с низким содержанием белковых продуктов. Показано также:
- обильное питье;
- диуретики — назначаются при склонности к отекам;
- противоазотемические средства — способствуют снижению уровня креатинина, образующегося вследствие белкового распада;
- энтеросорбенты — препятствуют всасыванию токсических веществ из кишечника.
- Хирургическое лечение применяется при наличии симптомов сдавления важнейших органов, при солитарной миеломе. Операция назначается также по жизненным показаниям:
- при развитии анемической комы: утрате сознания и отсутствии реакции на раздражители — является следствием недостаточности поступления кислорода в головной мозг по причине низкого уровня эритроцитов;
- при тяжелых формах анемии (уровне гемоглобина ниже 70 грамм/литр.
- Для лечения инфекционных осложнений используют антибиотики, противовирусные и противогрибковые препараты.
Осложнения и последствия
Миеломная болезнь с характерным для нее неконтролируемым ростом плазматических клеток может спровоцировать ряд тяжелых последствий:
- Основательное разрушение костной ткани, дробление костей. Возможна значительная компрессия спинного мозга, приводящая к слабости конечностей или их параличу.
- Серьезное нарушение процесса кроветворения в костном мозге.
- Нарушение кровообращения, риск тромбообразования и другие последствия увеличения вязкости крови вследствие значительного количества парапротеинов.
- Существенное подавление иммунитета по причине снижения синтеза нормальных иммуноглобулинов. Миелома тормозит производство антител, необходимых для нормальной иммунной защиты. В результате подавления иммунитета повышается риск развития инфекционных заболеваний: пневмонии, инфекций мочеполовой системы и т.д.
- Почечная недостаточность в результате изменений в почечных канальцах и клубочках. Эрозия костной ткани приводит к повышению уровня кальция, что оказывает негативное влияние на процесс фильтрации крови в почках. Отрицательное воздействие оказывают также производимые опухолевыми клетками протеины.
- Острые формы лейкоза — являются следствием продолжительного применения цитостатических средств или самой болезни.
- Развитие сепсиса.
- Инсульт.
- Инфаркт миокарда.
Профилактика
Говорить о профилактике миеломной болезни достаточно сложно ввиду невыявленности причин ее развития.
Множественная миелома
Источник: http://polismed.ru/mieloma