Удаление базалиомы лазером
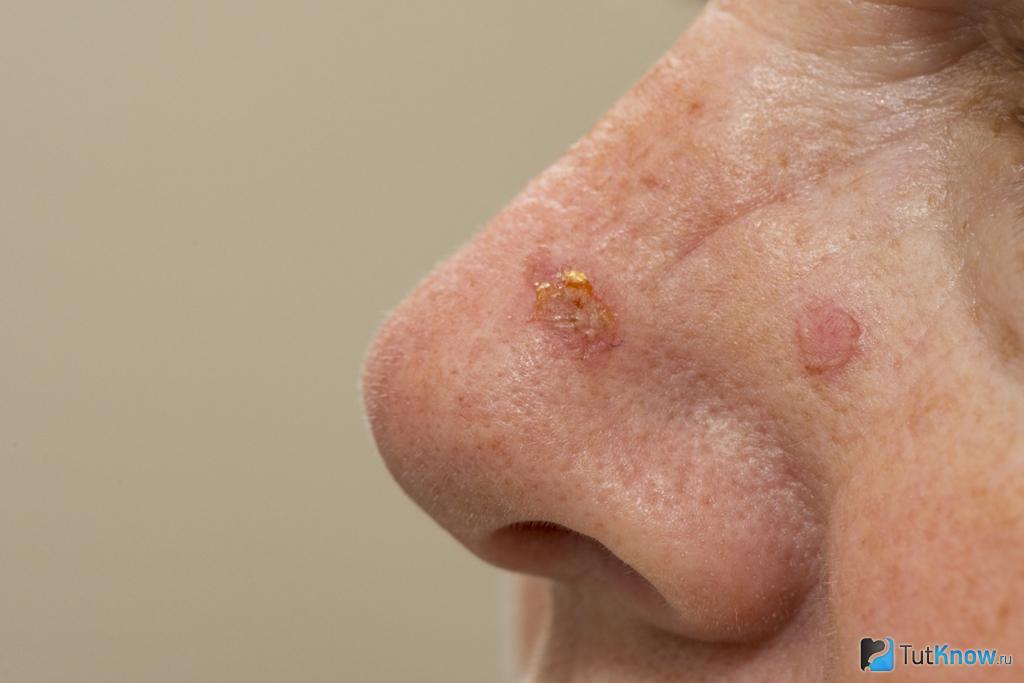

Базалиома – кожное новообразование, которое относительно часто встречается у пожилых людей, особенно у мужчин. Её злокачественная природа несёт в себе определённый уровень опасности для поражённого – при разрастании и глубинном проникновении в ткани, базалиома способна затрагивать и разрушать близлежащие ткани и органы.
Учитывая, что наиболее часто эта опухоль поражает ткани лица и головы, от неё обязательно необходимо избавиться при обнаружении. Одним из способов выведения новообразования является удаление базалиомы лазером – метод, при котором опухоль подвергается воздействию лазерного луча с определёнными физическими характеристиками.
Базалиома – опасность онкологического заболевания
Опухоль, которая возникает из-за атипичного роста базальных клеток эпидермиса, называется базалиомой. Её характерная особенность заключается в том, что она растёт не в оболочке или капсуле, а произвольно проникая в соседние здоровые ткани, и разрушая их.
Из-за того, что в клетках происходит сбой, они перестают нормально зарождаться, делиться и отмирать, вызывая появление различного рода образований на коже. Поэтому медики относят это новообразование к злокачественным. Однако, даже если озвучен такой диагноз, пациенту не стоит впадать в отчаяние.
Среди всех опухолевых заболеваний злокачественного характера, базалиома имеет самый высокий процент выживаемости больных, а также самые лучшие прогнозы эффективности лечения. Во-первых, этот тип опухоли не даёт метастазов в находящиеся рядом органы и ткани, во-вторых, её рост обычно составляет всего лишь около 5 миллиметров в год.
С такой скоростью развития, образование хорошо поддаётся лечению. Кроме того, базалиома имеет низкую вероятность возникновения рецидива.
Заболевание редко поражает молодых людей, значительно чаще его можно встретить у тех, кто пересёк пятидесятилетний рубеж. Мужчины в среднем чаще подвержены появлению этого типа опухолей, чем женщины.
В 90% случаев диагностированного новообразования, оно локализуется на лице или волосистой части головы, и только у 10% пациентов опухоль располагается на туловище или конечностях.
Значительную опасность для больного базалиома может представлять, если она разрастается вглубь, и затрагивает соседние органы и ткани – оболочки мозга, зрительный и слуховой аппарат, костные структуры черепа. В таких случаях возможна даже смерть больного.
Почему у человека может развиться такое заболевание? На сегодняшний день, вопрос этиологии большинства онкологических болезней остаётся открытым.
Учёные и медики говорят о том, что возможными факторами, провоцирующими развитие злокачественных опухолей на коже, являются некоторые свойства самой кожи, например, склонность к ожогам и появлению веснушек, а также образ жизни поражённого, например, злоупотребление естественным и искусственным загаром, частые и продолжительные контакты кожи с канцерогенными веществами, влияние ионизирующего облучения.
Техника лазерного удаления опухолей: как это работает
История появления лазерных технологий и использования их в медицинских целях начинается с конца 19-го века, когда впервые начали всерьёз изучаться медицинские свойства светового излучения в отношении человеческого организма, с целью их практического применения. Первым практиком “светолечения” стал датский медик Нильс Рюберг Финзен, который занимался лечением красной волчанки посредством облучения больных угольными дуговыми лампами. В 1903 году учёный получил Нобелевскую премию за свой вклад в медицину.
Уже в 20-х годах прошлого столетия Альберт Эйнштейн впервые разработал теорию о взаимодействии направленного излучения и вещества, которая подразумевала возможность разработки аппаратов для генерации электромагнитных волн, а также квантовых усилителей.
Его наработки, а также работы других учёных – Н. Басова, Ч. Таунса, А.
Прохорова, дали возможность американскому инженеру Теодору Мейману в 1960-м году собрать первую в мире лазерную установку, которая позволяла проводить хирургические операции, а также некоторые косметические процедуры. Так, в первую очередь новое изобретение было опробовано для разрушения волосяных фолликулов в человеческой коже.
Рабочая среда установки была создана на основе искусственного рубина – хрома с оксидом алюминия. Генератор аппарата работал в импульсном режиме, излучая световую волну, которая имела длину 694,3 нм.
Уже на момент 1964 года было изобретено три типа лазера:
- углеродный, или СО2-лазер;
- аргоновый ионный с непрерывным излучением;
- лазер на алюмоитриевом гранате с неодимовым легированием.
Между собой они отличались, в основном, длиной волны. Так, особенностью углеродного лазера является длина волнового излучения 10600 нм, за счёт чего его хорошо поглощает водная среда. На его основании был изобретён лазерный скальпель.
Только в 1967 году метод лазерной хирургии был впервые применён для лечения раковых заболеваний кожи. Профессор Эндре Местер проводил некоторые опыты с участием поражённых онкологическими болезнями, а с 1971 года начал лечение больных с незаживающими кожными язвами.
Суть метода заключается в использовании луча света, который проходит через специальную систему зеркал, и пронизывает рабочую среду.
На сегодняшний день, в медицине используется два типа лазерной деструкции новообразований – с введением фотосенсибилизаторов (фотодинамическая терапия), а также без них. Второй способ реже практикуется в современных медицинских учреждениях из-за того, что без фотосенсибилизирующих средств сложнее достигнуть нужной глубины воздействия луча и полностью удалить образование.
Кроме того, такой метод опасен высокой вероятностью возникновения рецидива опухоли. Базосквамозная, склерозирующая и язвенная более 2 сантиметров в диаметре базалиома вообще обладает устойчивостью к лазерной терапии без фотодинамической терапии.
Процедура обычно проводится с использованием углеродного лазера. Воздействие лазерного луча определённой длины приводит к удалению заражённой ткани, при этом здоровые клетки затрагиваются только минимально.
Показания и противопоказания: когда используют лазер
Назначение процедуры происходит при наличии у пациента диагностированной базалиомы на коже. Внешне это новообразование похоже на бородавку или родинку, а, по мере развития, её поверхность может покрываться незаживающей язвой характерного ярко-малинового цвета, ранкой или плёнкой.
В зависимости от гистологической природы образования, в медицине принята такая классификация базалиом:
- Узловая: наиболее часто встречающийся тип, который выглядит как объёмная родинка, возвышающаяся над кожей. Через тонкий кожный покров хорошо просматривается сосудистая сетка, а в случаях, когда кожная оболочка лопается, рана покрывается корочкой.
- Поверхностная: в основном, локализуется на туловище или конечностях, и выглядит как красноватое пятно, незначительно приподнимающееся над кожей.
- Рубцовая: внешне и на ощупь напоминает рубцовую ткань, имеет телесный цвет.
- Язвенная: возникает в виде раны на коже, края которой приподнимаются над кожей валиком, а середина находится в ямке.
Лазерная методика удаления, в сочетании с фотодинамической терапией, эффективна для любых типов базалиом.
Кроме того, опухоль подлежит срочному удалению, если:
- отмечается её рост более чем на 5-7 миллиметров за шесть месяцев;
- она покрывается незаживающей язвой;
- изменяется её окрас;
- она постоянно подвергается механическому травмированию;
- после пройденной процедуры лечения появляется рецидив.
Удаление базалиомы лазером не проводится при наличии у пациента таких противопоказаний:
- сахарного диабета;
- острых инфекционных и воспалительных процессов;
- болезней сердечно-сосудистой системы;
- у женщин – беременности или периода лактации.
Преимущества и недостатки методики
В целом, способ удаления опухоли лазером медики отмечают как эффективный, а по отзывам пациентов его можно определить как практически безболезненный.
Среди других преимуществ лазерной деструкции – отсутствие контакта аппарата с раневой поверхностью, вследствие чего минимизируется вероятность попадания в рану инфекции. Лазерная процедура оставляет лишь незначительные шрамы или рубцы, особенно если образование имело небольшой размер.
С его помощью можно безбоязненно проводить повторные курсы, если образуется рецидивирующая опухоль. Заживление кожи и реабилитация после процедуры происходит достаточно быстро.
Что касается недостатков, к ним относится вероятность появления осложнений, например, отёка от введения фотосенсибилизатора. Кроме того, процедура удаления опухоли лазером может длиться до 30-40 минут, в то время как криодеструкция занимает до 10-15 минут в сложных случаях.
Вероятность развития рецидива после лазерного удаления незначительно больше, чем после криодеструкции, и составляет примерно 8,2%.
Техника подготовки и процесс удаления образования
Как таковой специфической подготовки от пациента не требуется. Если доктор посчитает нужным, он направляет больного на сдачу некоторых анализов за 7-10 дней до планируемой процедуры.
Удаление лазером производится в условиях амбулатории, например, в поликлинике или в онкоцентре, и для его проведения нет необходимости определять пациента в стационар или открывать ему больничный лист.
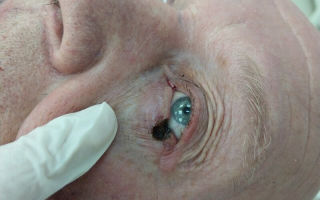
Если базалиома расположена на голове или на лице, близко к волосам, их необходимо закрыть, чтобы не допустить воспламенения. Для защиты глаз от попадания лазера и выжигания сетчатки, пациенту предлагается надеть специальные защитные очки.
Пациент снимает все аксессуары и украшения, которые могут помешать доступу луча лазера к опухоли, и располагается на кушетке.
Обычно процесс не доставляет больному особого дискомфорта, однако при необходимости доктор может предложить местное обезболивание.
Если процедура проводится без применения сенсибилизирующих веществ, доктор протирает область работы антисептическими средствами и сразу приступает к обработке новообразования лазером.
Аппарат оснащён специальной насадкой, которая и фокусирует луч на поражённое место.
Действуя как высокоточный электронож, лазерный луч выжигает базалиому, одновременно коагуллируя все повреждённые кровеносные сосуды.
Контакт между поверхностью опухоли и насадкой прибора отсутствует. Когда луч попадает непосредственно на ткани опухоли, клетки в них резко начинают терять влагу, и буквально сгорают.
Для тех форм базалиом, которые проявляют высокую устойчивость к воздействию лазерного луча, применяется использование фотодинамической терапии.
Перед тем, как подвергнуть поверхность опухоли лазерному разрушению, пациенту вводят специальные препараты, которые усиливают восприимчивость кожи к световому воздействию.
Препараты могут вводиться инъекционно, или наноситься на поражённое место в виде мази. Интервал между нанесением вещества и началом процедуры составляет один или два часа.
Реабилитация после лазерного воздействия
Процесс удаления опухоли лазером не вызывает кровотечений, и происходит бесконтактно, то есть поверхность кожи не прикасается к лазерному аппарату. Из-за того, что вероятность инфицирования в результате минимальна, и кровопотеря практически отсутствует, пациенту не нужно находиться в стационаре или осуществлять какие-либо особенные меры для восстановления после операции.
Безусловно, уход после процедуры включает особую обработку повреждённой кожи – раневую поверхность необходимо каждый день промывать антисептиком, например, настойкой календулы или слабым раствором марганцовки, хотя бы 2 раза в сутки. Поверх можно накладывать стерильную марлевую повязку, чтобы не допустить попадания патогенных микроорганизмов в рану.
Пока поражённая кожа полностью не заживёт, рекомендуется избегать попадания на кожу прямых солнечных лучей, нельзя загорать в солярии, посещать бассейны, сауну, баню, купаться в открытых водоёмах.
Уже через 2-4 дня после лазерной деструкции, на месте опухоли появляется корочка, которая со временем отпадает сама. Процесс восстановления тканей завершается, в среднем, через 14-20 дней.
Что касается лазерного удаления с фотодинамической терапией, реабилитация происходит несколько по-другому. Вокруг раны может образоваться отёк, кожа начинает краснеть и шелушиться. Кроме того, присутствуют и болевые ощущения. Для их смягчения рекомендуется принимать противовоспалительные препараты типа Нимесила.
В первые 7-10 дней после деструкции с ФДТ необходимо не только избегать нахождения на открытом солнце – нельзя находится в помещениях с ярким электрическим освещением, а также сидеть перед компьютером или телевизором суммарно более, чем по 7 часов в сутки.
Процесс заживления в таком случае длится до месяца, и сопровождается кожным зудом. Облегчить неприятное ощущение помогают мази с содержанием дигоксина.
Возможные осложнения после процедуры
Лазерное лечение базалиомы относится к наиболее безвредным процедурам удаления раковых новообразований. После него крайне мала вероятность развития кровотечений. Из-за того, что удаление происходит бесконтактным способом, в процессе удаётся избежать инфицирования раны, поэтому после лазерного воздействия практически не возникают воспаления раневой поверхности.
Однако, если образование имеет достаточно большую глубины и обширную площадь, после его деструкции, вероятно, останется рубцовая ткань. Кроме того, место сведения базалиомы может временно потерять чувствительность. Спустя несколько месяцев чувствительность кожного покрова восстанавливается.
Появление воспаления возможно только в случае, если в процессе деструкции, или после, во время заживления раны, не соблюдались правила асептики.
Оно проявляется в виде покраснения кожных покровов вокруг корочки раны, в опухании и болезненности кожных покровов. В тяжёлых случаях могут даже развиваться симптомы лихорадки.
При появлении таких симптомов необходимо обратиться к лечащему врачу – он выпишет специальную антибактериальную терапию.
Осуществление лазерного разрушения базалиомы – популярный метод, часто используемый для борьбы с этим злокачественным кожным образованием. Он менее болезненный, чем, к примеру, криодеструкция, а процесс реабилитации после него проходит несколько проще.
Современная медицина использует две разновидности лазерной деструкции – с применением фотосенсибилизирующих веществ, и без них.
Первый метод считается более предпочтительным, так как показывает большую эффективность.
Однако, если тип опухоли позволяет обойтись без ФТД, процедура проводится с использованием только лазерного аппарата, а её результативность целиком зависит от квалификации врача.
Источник: https://FoodandHealth.ru/meduslugi/udalenie-bazaliomy-lazerom/
Удаление базалиомы лазером: преимущества и недостатки
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Лазерное удаление базалиомы носа
Удаление базалиомы носа и других открытых участков кожи на лице сопряжено не только со сложностями медицинского характера. После хирургической операции остаются шрамы, рубцы, следы от шовного материала. Однако с развитием аппаратной медицины, подобных проблем можно избежать. На сегодняшний день высокотехнологичным методом избавиться от опухоли на коже является лазерное облучение.
Что представляет собой базалиома. Чем обусловлена эффективность лечения лазером?
Базалиома – это опухоль самого нижнего слоя эпидермиса. По характеристикам она сочетает свойства доброкачественных и злокачественных онкологических процессов.
Это новообразование не окружено плотной капсулой, и клетки прорастают через все слои кожи. Особую опасность представляют базалиомы, расположенные на лице возле глаз, ушей, носа.
При длительном течении, патологический процесс захватывает хрящевую и костную ткань.
В отличие от злокачественных новообразований, опухоль базального слоя не дает метастаз, ее клетки не разносятся током крови к другим органам, тканям. К возникновению заболевания больше склонны мужчины, оно поражает пожилых людей после 45 – 50 лет.
Точной причины базалиомы не выявлено. Одни ученые связывают этот процесс с особенностями формирования эпидермиса во время внутриутробного развития.
Другие считают, что появлению опухоли на лице и открытых участках кожи способствует длительное пребывание на солнце, влияние токсических веществ.
В пользу этой теории говорит и статистика базалиомы. Заболевание чаще встречается в южных регионах. К формированию опухоли склонны люди с пигментной ксеродермой (повышенной чувствительностью к ультрафиолетовому воздействию), множественными веснушками. Не последнюю роль играет и семейный анамнез (базалиома у ближайших родственников).
Подобный тип опухоли составляет порядка 80% всех случаев рака кожи. Как считают онкологи, единственный способ окончательно избавиться от новообразования и снизить риск рецидивов, — это удалить его.
В зависимости от стадии базалиомы, размера и степени прорастания в соседние ткани существуют несколько способов лечения.
Однако лазерное воздействие имеет ряд преимуществ по сравнению с лучевой терапией, криодеструкцией жидким азотом, хирургическим вмешательством и другими методиками удаления опухоли.
Прежде всего, это отсутствие косметических дефектов, что важно, учитывая особенности локализации базалиомы. Кроме того, такая техника позволяет убирать образование с труднодоступных мест (на веке, околоушном пространстве, крыльях носа). Лазерное воздействие проходит практически без кровотечения. Сама процедура занимает 25 – 30 минут.
Показания к лазерному лечению базалиомы. Методы дифференциальной диагностики опухоли
Если посмотреть на фото базалиомы, она внешне похожа на родинку или бородавку. Растет опухоль медленно – ежегодно вырастая не более, чем на полсантиметра. Существует несколько систем классификации этого типа рака кожи. Одна основана на гистологических свойствах клеток и представляет скорее интерес для исследователей. В клинической практике принято такое деление:
- Узловой тип. Считается самым распространенным. Выглядит как выпуклая родинка, однако покрывающая опухоль кожа тонкая, видна сосудистая сетка. Иногда вершина базалиомы лопается, и на ее месте появляется корочка. В такие моменты образование похоже на бородавку.
- Поверхностный тип. В отличие от других форм базально-клеточного рака он чаще встречается не на лице. Опухоль представляет собой размытое по форме пятно красноватого оттенка, приподнятое над кожей. Она может развиваться на груди, руках, голени.
- Рубцовый тип. По цвету такая базалиома мало отличается от здоровой кожи. Из особенностей течения онкологи отмечают высокий риск рецидивов. Она повторно возникает почти в половине случаев. Внешне и на ощупь новообразование напоминает рубец.
- Язвенный тип. Самая сложная и опасная форма заболевания. На коже возникает распространяющееся изъязвление, его края немного приподняты и создают валик.
Удаление базалиомы лазером возможно при любом типе этой опухоли. Исключение составляет язвенная, так как она сопровождается образованием открытой раневой поверхности. Однако перед назначением процедуры врачу нужно провести дифференциальную диагностику с другими патологиями кожи. Опасны злокачественные новообразования, способные давать метастазы.
Базалиома – один из немногих типов рака, который невозможно выявить специфическим анализом крови на онкомаркеры.
После тщательного сбора анамнеза пациента отправляют на компьютерную или магнитно-резонансную томографию для определения распространенности злокачественного процесса. Также нужна микроскопия клеток опухоли.
Для этого берут соскоб или прикладывают стерильное предметное стекло к пораженной коже. После определения стадии развития базалиомы врач решает, возможно ли ее удалить лазером.
Техника лазерного воздействия на патологические клетки
Впервые лазерная терапия была опробована в середине ХХ века. Принцип действия этого метода хирургического лечения основан на прохождении луча света через систему зеркал и так называемой рабочей среды. В настоящее время операция по удалению базалиомы на коже в проводится при помощи углеродных (или СО2) лазеров. Существует несколько методов проведения подобной процедуры.
При опухолях небольшого размера доктор обкалывает область воздействия луча растворами для местной анестезии, как лучшим способом обезболивания. Затем слой за слоем убирает патологические клетки. Стоит отметить, что согласно международным медицинским протоколам, помимо опухоли необходимо удалить и несколько миллиметров здоровых тканей. Подобная техника сводит к минимуму риск рецидивов.
Источник: http://kakiebolezni.ru/kozhnyie-zabolevaniya/bazalioma/udalenie-bazaliomy.html
Методы удаления базалиомы
Базалиома — злокачественное кожное новообразование, прорастающее в окружающие ткани и разрушающее их. Своевременное удаление базалиомы позволяет избежать развития опухоли, распространения на кости и хрящи организма. Появляется образование на лице, коже головы, шее, реже — на спине и конечностях. Причины возникновения патологии:
- возрастные изменения (после 40-ка лет);
- длительное солнечное излучение;
- контакт с вредными токсическими веществами;
- постоянное травмирование участков кожного покрова;
- снижение иммунитета;
- наследственный фактор.
Удаление базалиомы — необходимая мера предотвращения разрастания и прогресса раковой опухоли.
Показания к удалению базалиомы
Опасность базалиомы состоит в разрастании и проявлении опасных осложнений на поверхности кожи и во внутренних органах, захваченных патологией.
Показаниями к удалению новообразований считаются:
- активный рост опухоли;
- значительное увеличение площади разрастания;
- повреждение, травмирование дефектов;
- дискомфорт, шелушение, кровоточивость;
- расположение (около глаз, ушных раковин, носа);
- моральный дискомфорт пациента.
Источник: https://ozdorovecheloveka.ru/o-kozhe/udalenie-bazaliomy-lazerom-preimushhestva-i-nedostatki
Современные методы удаления базалиомы
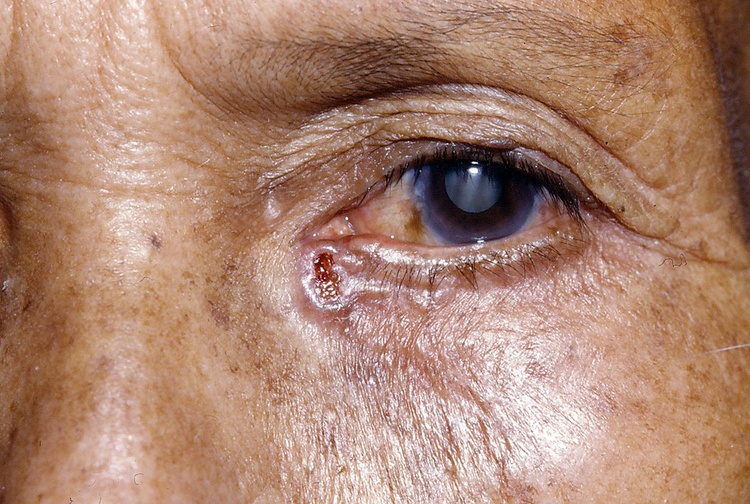
Базалиома (базально-клеточный рак кожи, БКР) являет собой злокачественную опухоль, которая редко метастазирует, но способна разрастаться, разрушая окружающие ткани. Из-за такой способности опухоли стараются удалять на начальных этапах, чтобы предотвратить воздействие на мышечную, хрящевую и костную ткани.
Фото 1. Выбор метода лечения усложняется тем, что часто базалиома расположена на лице. Источник: Flickr (Community Eye Health).
Современные методики лечения базалиом
Методы лечения базалиомы позволяют устранить новообразование и свести к минимуму вероятность рецидива. Современные методики дают возможность свести к минимуму появление рубцов, тем самым восстанавливая здоровый вид кожи.
Лазерное удаление
Удаление опухоли с помощью лазера считается одной из самых популярных процедур. Использование специализированного дерматологического лазера имеет свои преимущества:
- минимальное кровотечение;
- быстрое заживление;
- относительная безболезненность процедуры;
- низкая вероятность попадания инфекции в рану;
- выраженный косметологический эффект.
Тем не менее, такая процедура имеет и определенные недостатки:
- нельзя использовать лазер для удаления новообразований более 2 см в диаметре;
- наличие хронических заболеваний и сахарного диабета является противопоказанием к лазерному иссечению;
- процедура не проводится беременным и женщинам в период лактации;
- лазерное удаление не используется при повышенной чувствительности к свету.
Специализированной подготовки к выполнению процедуры не требуется. Перед началом проведения пациент сдает необходимые анализы, после чего ему нужно явиться на удаление.
Сам процесс занимает не более 30-40 минут. Место воздействия обеззараживается и обрабатывается обезболивающим составом на основе лидокаина. Для повышения эффективности анестезии может использоваться инъекционное введение препарата.
Высокая температура способствует “испарению” измененных клеток, а близлежащие кровеносные сосуды коагулируются. Через несколько часов на месте воздействия формируется корочка.
Заживление происходит в течение 10-20 дней. В этот период не рекомендуется сдирать корочку. Можно защищать ее от пересыхания вазелином. Перед контактом с открытыми солнечными лучами нужно использовать солнцезащитное средство с высокой степенью защиты.
Преимуществом данной методики является низкая вероятность появления осложнений. Такая техника отлично подходит для устранения небольших новообразований.
Криодеструкция
Разрушение жидким азотом имеет весьма высокую эффективность (не более 7.5% рецидивов) в удалении БКР. Применение криодеструкции является одним из безопасных и эффективных методов, которые позволяют устранить опухоль с минимальным количеством рубцов.
Такая процедура имеет свои преимущества:
- воздействие на новообразования любого размера и в любой части тела;
- проводится без госпитализации;
- сразу после процедура пациент может приступить к привычной деятельности;
- выполнение под местным обезболиванием;
- возможность осуществляется процедуры при беременности и лактации;
- отсутствие кровопотерь;
- возможность проведения у пациентов при наличии других хронических заболеваний.
К минусам проведения криодеструкции можно отнести такие параметры:
- не все онкоцентры могут провести такую процедуру;
- высока вероятность появления мокнущей раны и отеков в месте новообразования;
- процедура противопоказана пациентам с выраженной непереносимостью холода.
Техника выполнения
Разрушение жидким азотом не требует какой-либо специальной подготовки. В редких случаях пациенту требуется послеоперационное наблюдение. Перед началом процедуры проводится биопсия для подтверждения диагноза.
Процедура является малоболезненной, но при необходимости может использоваться местное обезболивание с помощью лидокаина или прием обезболивающих средств.
Для достижения наибольшей точности в выполнении процедуры применяется специальный металлический аппликатор. Распыление азота не дает глубоко воздействия, необходимого при глубоких поражениях.
Длительность процедуры составляет до 30 минут.
Восстановительный период
После удаления опухоли в течение суток формируется незначительная отечность, выбухание ткани. Это может привести к развитию мокнущей раны. Ее необходимо обрабатывать синтомициновой мазью или слабым раствором марганцовки. Ежедневно требуется аккуратно мыть поверхность пораженного участка с детским мылом.
В течение 10-14 дней на месте опухоли формируется струп. Полное заживление занимает 1-3 месяца.
Одним из побочных эффектов является потеря чувствительности кожи в месте воздействия. Продолжительность проявления этого побочного эффекта составляет не более 1 месяца. Удаление новообразований до 1 см в диаметре не оставляет после себя выраженных рубцов. Слабо выраженное рубцевание наблюдается при удалении более крупных опухолей.
Фото 2. Даже малоинвазивная поцедура может быть болезненной, поэтому лучше провести ее с местной анестезией. Источник: Flickr (Daniel Phillips).
Облучение
Одна из методик продолжительного лечения базалиомы, которая дает достаточно высокую эффективность (не более 9% рецидивов).
Процедура считается как самостоятельной методикой лечения, так и применяется в комплексе с другими методами. Такая методика показана при крупных новообразованиях, а также при расположении опухолей в труднодоступных местах. Облучение назначается пациентам с наличием сопутствующих заболеваний и людям преклонного возраста.
К недостаткам процедуры можно отнести воздействие на здоровые ткани организма, которое может спровоцировать появление очагов рака в дальнейшем. Обучение может осуществляться с применением лучей двух типов:
- поверхностные рентгеновские;
- бета-лучи.
Техника выполнения
Для проведения процедуры не требуется нахождение в стационаре. Достаточно посещать лечебное учреждение для выполнения процедуры. Проводится около 3 процедур в неделю, в течение 30-35 дней.
Перед началом проведения на кожу накладывается специальная свинцовая маска, которая защищает близлежащие ткани. Через специальную трубку в место поражения подаются лучи. Время проведения процедуры составляет 15-20 минут. В этот период врач наблюдает за пациентом из соседнего помещения.
Восстановительный период
После сеанса может возникнуть болезненность и покраснение кожи в области воздействия. Отек и покраснение спадают через 1-1.5 месяца после завершения терапии. В период проведения лечения возникает лучевой дерматит — своеобразные язвочки в месте воздействия облучения.
В период лечения применяются мази на основе глюкокортикоидов для уменьшения отека. Дополнительно используется аргосульфан и вазелин для предупреждения попадания инфекции в кожу. Поверхность дермы необходимо защищать от механического воздействия, трения и солнечного излучения.
Обратите внимание! При расположении опухоли в области лица или шеи при нахождении под солнечными лучами необходимо ношение головных уборов с широкими полями до конца жизни.
К побочным эффектам от лечения относятся появление мукозитов на слизистой оболочке рта и носа. При близком расположении опухоли к глазам может наблюдаться развитие конъюнктивита.
После восстановления кожи возможно появление таких осложнений:
- расширение сосудов;
- нарушение пигментации (гипо— или гиперпигментация);
- появление рубцов.
Фототерапия
Фотодинамическая терапия — это одна из методик удаления базалиом, которая отличается высоким риском появления рецидивов (до 22% случаев). Она не используется при обширных или глубоких поражениях кожи. К преимуществам процедуры можно отнести такие особенности:
- амбулаторные условия проведения;
- лечение сразу нескольких новообразований;
- выраженные косметические результаты;
- хорошая переносимость;
- возможность использования в труднодоступных участках.
Недостатками проведения можно назвать сильную вероятность появления рецидивов, высокую стоимость процедуры и низкую эффективность при лечении обширных, глубоких поражений. Такая процедура не назначается пациентам с поражениями печени и почек, при беременности и лактации, в детском возрасте, а также при нарушении работы сердечно-сосудистой системы.
Техника выполнения
Сама процедура проводится в два этапа. Первый — введение фотосенсибилизатора. Это вещество накапливается в тканях опухоли, что повышает ее восприимчивость к свету. Через 90-120 минут врач выполняет облучение специальным лазером.
Эта процедура может причинять некоторые болезненные ощущения. Чтобы снизить интенсивность проявлений болевого синдрома, рекомендуется использовать обезболивающие препараты. Инъекционно они не вводятся, можно выпить таблетку за час до процедуры.
Также хорошо облегчает боль прикладывание льда или направленный воздух из вентилятора.
Восстановительный период
После процедуры может наблюдаться незначительный отек и покраснение в месте воздействия. Через 3-6 дней на месте опухоли наблюдается формирование корочек.
В период после введения фотосенсибилизатора пациенту рекомендуется избегать сильного освещения и воздействия солнечных лучей. На неделю рекомендуется воздержаться от просмотра ТВ и нахождения за ПК. В период восстановления стоит воздержаться от таких действий:
- прием витаминов;
- использование местнодействующих анестетиков;
- применение БАД.
Обратите внимание! Болевые ощущения можно купировать с помощью приема НПВС.
Осложнений процедура не вызывает. В течение нескольких дней может наблюдаться повышенная восприимчивость к свету, которая проходит при естественном выведении фотосенсибилизатора из организма.
Электрокоагуляция
Принцип действия заключается в прижигании новообразования переменным высокочастотным электрическим током. Это приводит к разрушению клеток опухоли и коагулирует окружающие кровеносные сосуды. Процедура используется для удаления неглубоких опухолей, которые имеют до 10 мм в диаметре.
При подготовке к выполнению нельзя использовать спирт для обеззараживания кожи. Пациент не должен контактировать с металлическими частями операционного стола. Процедура противопоказана больным с патологиями сердечно-сосудистой системы, при наличии металлических пластин в организме пациента, при меланоме.
Процедура проводится под местным обезболиванием. В ходе выполнения с помощью специальной кюретки вычищается содержимое опухоли, после чего электрокоагулятором “завариваются” окружающие кровеносные сосуды. После этого обработанную кожу снова удаляют кюреткой. Так процедуру повторяют до 3 раз, после чего на место воздействия накладывают повязку с антибактериальной мазью.
Методика используется крайне редко по причине высокой вероятности формирования рубцов, а также высокой возможностью рецидивирования (до 47% случаев).
Местная химиотерапия
Данная методика предполагает бережное воздействие химических компонентов на саму опухоль. Техника является щадящей, поскольку она не затрагивает окружающие ткани.
Преимущества методики заключаются в направленном действии и низкой вероятности проявления побочных эффектов.
Недостатком такого лечения можно назвать низкую эффективность в отношении глубоких поражений.
Для лечения применяются мази на основе таких компонентов:
- 5-фторурацил;
- имиквимод;
- метотрексат;
- колхамин.
Длительность курса лечения составляет несколько недель. Мазь нужно наносить на поражение ежедневно. В течение курса лечения может возникнуть раздражение кожи, покраснение, повышается фоточувствительность в месте нанесения. По окончании лечения возможно появление рубцов. Также требуется использование солнцезащитных средств в течение нескольких месяцев после процедуры.
Комбинированный метод
Комбинированная методика заключается в совмещении нескольких способов удаления. Это необходимо при опухолях крупного размера или глубоких поражениях, когда один метод не сможет гарантировать нужной эффективности. Врач осуществляет подбор методик на основании таких показателей:
- форма опухоли;
- степень поражения тканей;
- локализация новообразования;
- индивидуальные особенности организма больного.
Преимуществами такой методики можно назвать высокую эффективность и возможность использования в сложных случаях базалиомы.
Недостатком — высокую вероятность появления шрамов и долгий восстановительный период.
Чаще всего комбинированный метод применяется для удаления рецидивов опухоли. Подготовка и техника проведения напрямую зависит от выбранных врачом методик лечения. Они же обусловливают и течение восстановительного периода.
Фото 3. В преклонном возрасте шляпа – это не просто красивый аксессуар, а необходимая защита от солнца. Источник: Flickr (Ryan H. Zhang).
Вероятность появления рецидива
Даже при условии правильного удаления и грамотного послеоперационного ухода существует вероятность возникновения рецидива.
Возможность рецидивирования оценивается врачами после гистологического исследования тканей, которые получены в ходе процедуры. Обычно ткань на гистологию берут при хирургическом удалении базалиомы.
Вероятность повторного обострения напрямую зависит от размеров новообразования, его расположения, общего состояния организма пациента. 7 из 10 случаев обострения происходит в первые 5 лет после выполнения удаления.
При этом рецидивирующее новообразование ведет себя более агрессивно — быстро растет, дает метастазы. В целом, прогноз при лечении положительный — при обнаружении рака на I-II стадиях вероятность полного излечения составляет 98%.
Источник: http://best-dermatolog.ru/melanoma/metody-lecheniya-bazaliom-299
Как лучше удалить базалиомы
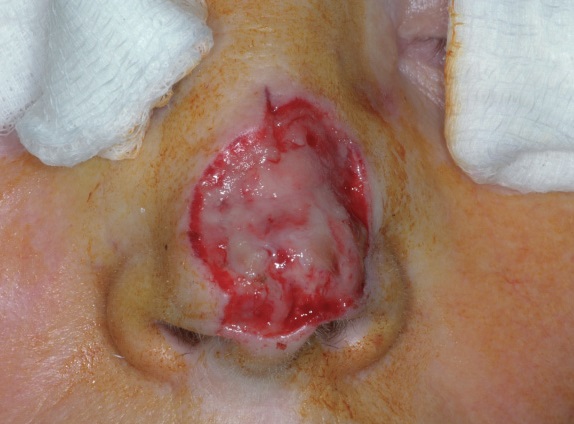
Удаление базалиомы может быть произведено разными способами. До недавнего времени для этой цели проводилась традиционная хирургическая операция. Сегодня медики имеют возможность минимизировать существующие риски и использовать для иссечения новообразования лазерный луч. У данной методики есть свои преимущества и недостатки.
Техника лазерного удаления опухолей: как это работает
Базалиома – это злокачественная опухоль. Она развивается тогда, когда происходит сбой в процессе деления клеток базального слоя дермы. У нее нет капсулы, поэтому процесс разрастания образования происходит с захватом тканей одновременно вширь и вглубь.
Со временем становится возможным поражение хрящевых, а также костных тканей. Если базалиома формируется на лице, близко от глаз или слухового прохода, на голове, больной может потерять слух и зрение. При поражении головного мозга происходит смерть пациента.
Опухоль самостоятельно не рассасывается. Она медленно, но постоянно растет и увеличивается на 5 мм в год. Ее часть, которая формируется поверх кожных покровов, похожа на родинку или бородавку. Невидимая область похожа на конус или эллипсис.
Для предотвращения осложнений, представляющих угрозу жизни, производят удаление опухоли. В последнее время для его осуществления используют лазер, установку, которая воспроизводит направленный пучок света определенной длины волны.
Хирург имеет возможность контролировать глубину проникновения лазера, который проходит через сложную систему зеркал и подается через специальную насадку. При помощи нее можно делать микроразрезы. Тепловое облучение заставляет молекулы воды двигаться быстрее.
В результате жидкость, находящаяся в клетках опухолевого очага, испаряется. Обезвоженные, они начинают погибать.
В России для проведения подобных операций используют лазер СО2. Установка «Ланцет» воспроизводит его в непрерывном режиме. Он помогает выполнить вапоризацию (испарение патологической ткани послойно), не повреждая здоровые клетки.
Параллельно с этим осуществляется коагуляция сосудов. Она предотвращает возникновение кровотечений. Прижигаются и нервные окончания, поэтому в послеоперационный период больной не испытывает сильных болей.
Тепловое облучение дезинфицирует операционное поле и сводит к минимуму риски инфицирования образовавшейся ранки.
Преимущества и недостатки методики
При помощи лазера можно удалять опухоли, расположенные в труднодоступных местах. Операция длится 15-20 мин. После нее на ранке образуется черная корка. Она создает дополнительную защиту для проникновения болезнетворных бактерий. Под ней протекают естественные процессы заживления кожи.
Поэтому, если придерживаться рекомендаций врача, можно рассчитывать на хороший косметический эффект: после отпадения корки на месте ранки формируется участок нового эпидермиса. Он имеет яркую розовую окраску. Со временем она бледнеет, ямка становится менее заметной.
Отсутствие рубцов – еще одно неоспоримое преимущество лазерной терапии.
Больного выписывают домой в день операции. При правильном уходе за раневой зоной, процесс реабилитации длится неделю. Это вдвое меньше, чем при традиционной операции.
Показания и противопоказания
Базалиому диагностировать по внешнему виду трудно. Невозможно идентифицировать образование и при помощи анализа крови на онкомаркеры.
Для того чтобы иметь возможность поставить точный диагноз, врач должен выписать пациенту направление на МРТ или КТ, произвести биопсию пораженного участка и отправить биологический материал на микроскопию и гистологию.
Результаты обследования позволяют подтвердить развитие базалиомы, определить ее точные размеры, особенности прорастания в соседние ткани.
Показания к удалению опухоли лазером:
- образование находится в первой стадии своего развития;
- поражение не затрагивает хрящевые и костные ткани;
- опухоль постоянно меняется в цвете;
- базалиома покрывается плохо заживающей язвой;
- образование постоянно подвергается механическому травмированию.
Хирург может принять решение о лазерном удалении, если у пациента случается рецидив после применения другого способа лечения (например, криодеструкции или электрокоагуляции).
Показания, при которых противопоказано удаление базалиомы с помощью лазера:
- сахарный диабет;
- острые воспалительные процессы;
- болезни сердечно-сосудистой системы;
- плохая свертываемость крови.
У женщин операцию нельзя производить во время беременности, лактации, в период месячных.
Техника подготовки и процесс удаления образования
Специальной подготовки для проведения лечения базалиомы лазером не существует. После сдачи анализов и их расшифровки назначают дату проведения процедуры. Операцию проводят в амбулаторных условиях. Больничный лист пациенту не выписывают.
Пациента просят принять удобное для проведения необходимых манипуляций положение и делают местную анестезию. Волосы для предотвращения воспламенения закрывают специальной тканью. Когда производят удаление базалиомы на веке, на глаза пациенту надевают защитные очки.
Если процедуру производят без применения сенсибилизирующих средств, хирург предварительно обрабатывает операционное поле антисептическим раствором и приступает к иссечению базалиомы лазером. Делает он это при помощи специальной насадки, которая помогает врачу фиксировать луч на опухоли.
По сути, в руках у хирурга оказывается высокоточный электронож, им он срезает образование послойно, параллельно запаивает сосуды. Контакт между кожей и инструментом отсутствует, поэтому риск инфицирования минимальный.
Во время операции хирург удаляет опухоль и захватывает пять миллиметров здоровой ткани (в ней могут содержаться клетки рака).
Существуют базалиомы, клетки которых демонстрируют высокую устойчивость к воздействию светового пучка. В этом случае лазерное лечение комбинируют с фотодинамической терапией.
Перед началом операции пациенту вводят инъекции, растворы которых усиливают восприимчивость кожи к световому воздействию. Через 2-3 часа сенсибилизирующие средства проникают и в клетки опухоли. Тогда производится лазерное облучение.
В этом случае шансы на успешное проведение операции усиливаются в разы.
Реабилитация после лазерного воздействия
Так как у лечения лазером отсутствуют самые распространенные послеоперационные риски, пациенту не нужно находиться в стационаре. Весь уход за раневой поверхностью он может осуществлять в домашних условиях. Для этих целей необходимо:
- два раза в сутки промывать ранку жидким антисептиком (слабым раствором марганцовки) или настойкой календулы;
- сверху ранку прикрывать стерильной марлевой повязкой и менять ее каждый раз после обработки корки.
Нельзя в течение первого месяца загорать, посещать бани и сауны, купаться в открытых водоемах. Также запрещается самостоятельно отдирать струп: под ним протекают естественные процессы заживления, их нарушение приводит к образованию рубчика. Полное заживление ранки происходит за 20 дней.
Если в процессе операции применялись сенсибилизирующие средства, реабилитация проходит иначе. Вокруг ранки в этом случае часто образуется отек, воспаленная кожа краснеет и шелушится. Пациент испытывает в первые дни болевые ощущения. Для их устранения могут быть назначены противовоспалительный препарат («Нимесил»).
В первую неделю после операции нельзя выходить на улицу в дневное время, находиться в помещении, в котором горит яркий электрический свет, долго сидеть перед телевизором. Процесс заживления ранки длится около месяца. Он сопровождается сильным зудом. Облегчить его можно, обрабатывая кожу мазями, в составе которых есть Дигоксин.
Возможные осложнения после процедуры
Практика показывает, что при соблюдении всех рекомендаций лечащего врача риски осложнений отсутствуют: нет послеоперационных кровотечений, отечности, воспаления, выраженных болей.
Однако некоторые пациенты отмечали у себя на месте сведения базалиомы отсутствие чувствительности. Медики обращают внимание на то, что она самостоятельно восстанавливается, спустя несколько месяцев.
Нарушение правил обработки приводит к инфицированию. Оно проявляется в виде появления покраснения кожи вокруг операционного поля, болезненности и отечности. В тяжелых запущенных случаях возникают приступы лихорадки. При появлении таких симптомов необходимо немедленно обратиться за помощью к врачу.
Хирургическое удаление базалиомы
Полностью удалить базалиому лазером можно, если размеры опухолевого очага не превышают 2,5 см. Риски рецидивов в этом случае не превышают 5%.
Когда образование вырастает до 5 см, лазерную терапию применяют в комплексе с химиотерапией или с облучением. Такое лечение осуществляется в условиях онкодиспансера.
Если процесс мутации обширен, опухоль прорастает во все слои дермы и захватывает хрящи, кости, то ее удаляют только хирургическим путем. Операцию проводят под местной анестезией. Пациент должен прийти в хирургический стационар в назначенный день натощак. Накануне он должен придерживаться ограничительной диеты, отказываться от употребления жирных «тяжелых» блюд.
Хирург предварительно, опираясь на результаты МРТ и КТ, отмечает схематические границы опухоли и нужного отступа. Дальнейшие манипуляции он может производить скальпелем или радионожом. При помощи хирургического инструмента он вырезает опухоль, останавливает кровотечение, обрабатывает антисептическими растворами ранку и зашивает ее.
Затем начинается восстановительный период.
В первые дни ежедневно дважды в сутки швы промывают водой с мылом, просушивают ватным тампоном, а потом обрабатывают эритромициновой мазью или сульфадиазином серебра. При появлении симптомов нагноения вместо воды с мылом для промывания швов используют растворы «Мирамистина» или «Пронтосана».
Для быстрого заживления раневой поверхности больному назначают поливитаминные комплексы («Мультитабс», «Витрум»). Особенно это актуально для пожилых людей.
Чтобы предупредить инфицирование выписывают антибиотики.
Швы снимают на шестые сутки. Весь процесс заживления кожи может составить 1,5 месяца. Пока рана до конца не затянется, больному запрещено посещать бани и сауны, плавать в открытых водоемах, загорать под лучами активного солнца.
В первый год после операции каждые 3 месяца пациент должен проходить профилактические осмотры. Они позволяют выявлять рецидив на самых ранних стадиях развития и предпринимать шаги для его устранения.
Преимущества методики
Главное преимущество традиционного хирургического лечения – возможность исследовать иссеченные ткани под микроскопом.
Специалисты при этом обращают особое внимание на края удаленной кожи, изучают, нет ли там остатков опухоли. Во время проведения операции разрез производят вширь и вглубь.
Он доходит до подкожного жира, иногда захватывает фасцию мышц, внешнюю оболочку хряща и кости (если опухолевый очаг поразил и их).
Так, например, при удалении узелковой базалиомы захватывают 4-5 мм окружающих тканей. Это предотвращает появление рецидивов. При удалении склерозирующей опухоли удаляют участки с запасом в 15 мм.
Противопоказания к хирургическому иссечению базалиомы
Беременным нельзя удалять базалиому хирургическим иссечением
Проводить операцию нельзя, если у больного выявляются:
- неподдающиеся коррекции нарушения свертываемости крови;
- общее тяжелое состояние;
- наличие острого инфекционного процесса.
Источник: https://dermatologiya.su/onkologiya/udalenie-bazaliomy
Методы удаления базалиомы
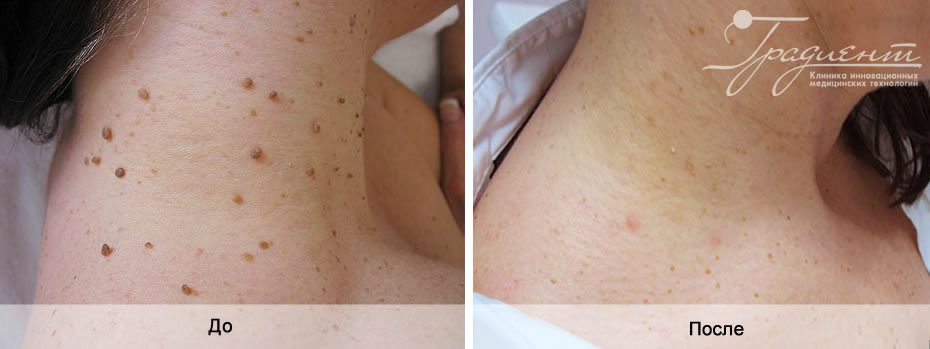
Выявление и последующее удаление базалиомы является одним из наиболее простых способов справиться с развитием злокачественных клеток.
Каждый из нас понимает, что диагностирование злокачественного новообразования не несет в себе абсолютно ничего хорошего и требует немедленного реагирования. Современная медицина выделяет около десятка разновидностей раковых опухолей, лечение которых имеет свои особенности и базируется на конкретных принципах.
Базалиома: физиология развития злокачественного образования
Базалиома представляет собой одну из разновидностей злокачественных образований, характеризующуюся относительно низким уровнем онкогенности.
Она формируется из базальных клеток эпителия и имеет яркий внешний вид, представляет собой небольшое пятно розового или красного цвета. В большинстве случаев базалиомы появляются в области лица или коже головы.
При этом существует несколько факторов, провоцирующих подобные проявления. К ним относят:
- влияние ультрафиолета;
- температурное воздействие;
- ионизирующее излучение;
- воздействие канцерогенных веществ.
Все эти критерии и их влияние на человека могут привести к образованию базалиом. Однако самую большую угрозу среди них несет именно солнечная активность, поскольку именно она оказывает на кожные покровы наиболее сильное влияние.
Ежедневно каждый из нас вне зависимости от нашего желания подвергается воздействию ультрафиолетовых лучей, являющихся необходимыми для нормального функционирования организма. Именно их переизбыток приводит к возникновению родинок и новообразований иного свойства, которыми служат базалиомы.
При этом они хотя и являются разновидностью злокачественных опухолей, но все же несут куда меньше угрозы, нежели другие формы рака. В первую очередь базалиома характеризуется полным отсутствием метастаз, что делает ее куда менее опасной, нежели, к примеру, меланома.
Однако, даже несмотря на этот факт, подобное новообразование, хотя и может развиваться достаточно длительный период, все же может привести к серьезным проблемам со здоровьем.
Исходя из этого их своевременное лечение служит залогом успешного преодоления проблемы и сохранения здоровья.
Проведения лечения на начальных стадиях
Лечение базалиомы подразумевает целый комплекс мероприятий, направленных не только на ее физическое удаление, но и недопущение развития осложнений. Современная медицина имеет четкую классификацию подобных новообразований, которая насчитывает три основные формы болезни:
- узелковая;
- плоская;
- поверхностная.
Каждый из этих видов характеризуется конкретными параметрами и внешним видом, что дает возможность подобрать их оптимальное лечение. При этом на сегодняшний день существует несколько методик, дающих возможность полноценно удалить базалиому с наименьшими последствиями для внешности и заслуживших хорошие отзывы. Выглядят они следующим образом:
- лучевое воздействие;
- электрокоагуляция;
- криодеструкция;
- хирургический метод;
- лазерное лечение.
Приведенные выше методики способны принести положительный результат и избавить человека злокачественного образования.
Как правило, лечение базалиомы на начальных стадиях протекает достаточно хорошо и не имеет практически никаких последствий как физического, так и визуального характера.
Это обусловлено тем фактом, что с момента своего образования раковая опухоль развивается достаточно медленно. Сперва она напоминает небольшую родинку, имеющую специфическую структуру и внешний вид.
Дальнейшее прогрессирование болезни, которое может продолжаться несколько месяцев и даже лет, способствует укоренению базалиомы и сопровождается увеличением ее площади.
Такое развитие событий может привести к поражению соседних тканей и деформации хрящевой ткани, а также врастанию в кости черепа, что существенно усложняет процедуру лечения.
Исходя из этого наиболее благоприятным временем для лечения служат начальные стадии недуга, когда он только зародился и еще не успел значительно распространиться.
Характеристика методик борьбы с проблемой
Лечение базалиомы при помощи лучевой терапии способно принести положительный результат лишь в том случае, когда болезнь не еще не проникла в глубинные слои тканей. Принцип действия этой методики заключается в воздействии короткофокусными рентгеновскими лучами в сочетании с дистанционной гамма-терапией поврежденного участка тканей.
Под действием этого способа нарушается структура раковых клеток, что приводит к их гибели. При этом затрагиваются лишь поверхностные участки эпителия, что делает эту методику неэффективной при проникновении опухоли вглубь или затрагивании соседних областей.
В свою очередь, после использования этой методики остатки новообразования сшелушиваются в течении 2-3 дней, а на его месте образовывается новая чистая и здоровая кожа.
Электрокоагуляция представляет собой еще один способ поверхностного удаления базалиомы, заслуживший хорошие отзывы. В его основе лежит использование электрического тока, которым обрабатывается поврежденный участок ткани. Под действием этой методики злокачественные клетки полностью выгорают.
Как правило, применение этой методики имеет некоторые последствия, заключающиеся в возможном образовании рубца и длительном восстановлении. Исходя из этого для предотвращения образования шрамов используют различные мази и кремы, которые наносятся непосредственно на места проведения операции.
Для обеспечения скорейшего заживления тканей можно воспользоваться Солкосерилом, Контрактубексом или любым других средством, обладающим похожим составом и действием.
Криодеструкция, по структуре своего воздействия, не многим отличается от предыдущего способа. Единственное отличие заключается в том, что на новообразование воздействуют не высокими температурами, а, наоборот, низкими.
Жидким азотом обрабатывается непосредственно поверхность базалиомы, что дает возможность нарушить структуру ее тканей и способствовать выведению.
Эта методика немного более щадящая, но все же вызывает серьезное травмирование кожи, что требует длительного восстановления и использования специальных кремов и мазей, ускоряющих регенерацию эпителия.
Подобный способ обладает высокой эффективностью и дает возможность удалять самые запущенные формы опухолей. Операция подразумевает вырезание самой опухоли и соседствующих с ней участков тканей.
Однако в результате этих действий травмируется обширная часть эпителия, что требует проведения длительных восстановительных мероприятий.
Кроме того, разрезы на лице могут оставить рубцы, а их заживление сопровождаться сильным дискомфортом, не говоря уже о возможных осложнениях.
Лазерное удаление базалиомы
На сегодняшний день удаление базалиомы лазером является одним из наиболее эффективных и безболезненных способов борьбы с аналогичными проблемами, заслужившее лишь положительные отзывы. Подобная методика позволяет избавиться от злокачественных клеток с наименьшими потерями для внешности человека и его организма в целом.
Хотя ее применение и показывает неплохой результат, но все же оно не может справиться с укоренившейся опухолью.
Поэтому лазерное удаление базалиомы используется для лечения начальных и, в некоторых случаях, более запущенных стадиях развития проблемы, не характеризующихся затрагиванием глубинных слоев эпителия или поражением хрящевых тканей.
Сама процедура производится путем воздействия на злокачественные клетки с помощью отдельного светового спектра, обеспечивающего наиболее мягкое влияние на ткани, в результате чего не происходит образование рубца, поскольку кожа практически не травмируется. Под действием лазера испаряется вся внутриклеточная жидкость, что способствует гибели опухоли. Кроме того, подобная методика обладает многими преимуществами, среди которых выделяют следующие:
- относительной небольшой срок реабилитации;
- хороший косметический результат;
- полная безболезненность процедуры;
- отсутствие послеоперационных осложнений;
- бесконтактность методики;
- высокая точность воздействия;
- небольшое время проведения операции.
Удаление базалиомы лазером дает возможность получить все эти преимущества, чем существенно снижает нагрузку на организм и обеспечивает минимальное травмирование кожных покровов.
После проведения операции поврежденная кожа представляет собой ни что иное, как ороговевший эпителий, который сшелушивается всего за несколько дней, а ее место замещает обновленная здоровая и красивая ткань. При этом лечение базалиомы лазером, которое хотя и привлекает множество пациентов на свою сторону, может быть крайне опасно.
В первую очередь, речь идет о противопоказаниях, при наличии которых ни в коем случае нельзя использовать эту методику. Заключаются они в следующем:
- острые инфекционные заболевания;
- сахарный диабет;
- вирусные или аллергические повреждения кожи;
- заболевания сердечно-сосудистой системы;
- повышенная чувствительность к свету;
- период беременности и лактации;
- гормональные сбои в организме.
При наличии хотя бы одного из этих состояний проведение процедуры должно быть перенесено на другой срок. В свою очередь, их игнорирование может доставить множество проблем и привести не только к серьезным поражениям кожи, но и нанести вред всему организму.
Заключение
Базалиома является одной из наименее опасных форм рака, развивающихся в течение длительного времени. Причиной ее образования может быть множество факторов, среди которых активность ультрафиолета занимает далеко не последнее место.
В свою очередь, избавиться от подобных проблем можно при помощи проведения специальных мероприятий, призванных полностью устранить опухоль. При этом одним из наиболее действенных методов служит использование лазера, способное не только удалить базалиомы в кратчайшие сроки, но сделать это с наименьшими повреждениями тканей, практически не оказывая нагрузки на организм.
Владимир, 48 лет, Сочи.
Примерно год назад на шее появилась подозрительная родинка неестественного цвета. Не так давно пошел к врачу, и он диагностировал базалиому, сказав что это рак.
Сначала сильно испугался, но доктор посоветовал провести лечение при помощи лазера. Подготовка и сама процедура заняли примерно полдня, но результат оказался не таким, как хотелось бы.
Видимо, за год опухоль сильно укоренилась, придется доверить ее хирургу.
Петр, 55 лет, Житомир.
Лазерное лечение базалиомы стало настоящим спасением. Не так давно при осмотре в поликлинике врач диагностировал злокачественную опухоль, которой оказалась базалиома. Использование лазера дало потрясающий результат и полностью устранило раковую опухоль.
Варвара, 47 лет, Радомышль.
Удалить базалиому было необходимо, поскольку за прошедшие два месяца она сильно разрослась. Лучевое воздействие позволило решить проблему. Сейчас кожа полностью восстановилась, а от раковой опухоли не осталось и следа.
Источник: http://1papillom.ru/melanoma-i-bazalioma/metody-udaleniya-bazaliomy.html