Иммунотерапия при онкологии: показания, действие, методы лечения, препараты
Содержание:
Онкопатология — одна из главных проблем современной медицины, ведь по меньшей мере 7 млн человек умирает от рака ежегодно. В некоторых развитых странах смертность от онкологии опередила таковую при сердечно-сосудистых заболеваниях, заняв лидирующую позицию. Это обстоятельство заставляет искать наиболее эффективные способы борьбы с опухолью, которые будут безопасны для пациентов.
Иммунотерапия при онкологии считается одним из наиболее прогрессивных и новых методов лечения. Операция, химиотерапия и облучение составляют стандартную систему терапии многих опухолей, но они имеют предел эффективности и серьезные побочные эффекты. Кроме того, ни один из этих методов не устраняет причину рака, а целый ряд опухолей вообще не чувствительны ни к ним.
Иммунотерапия принципиально отличается от привычных средств борьбы с онкологией, и хотя противники у метода все еще есть, он активно внедряется в практику, препараты проходят масштабные клинические испытания, а ученые уже получают первые плоды своих многолетних исследований в виде излеченных больных.
В качестве иммунотерапевтического лечения используются интерфероны, вакцины от рака, интерлейкины, колониестимулирующие факторы и другие, прошедшие клинические испытания на сотнях больных и утвержденные к применению как безопасные лекарства.
Привычные всем хирургия, облучение и химиотерапия действуют на саму опухоль, но ведь известно, что любой патологический процесс, а тем более, безудержное клеточное деление, не может происходить без влияния иммунитета. Точнее, в случае опухоли этого влияния как раз и не хватает, иммунная система не сдерживает пролиферацию злокачественных клеток и не противостоит заболеванию.
При онкопатологии имеются серьезные нарушения иммунного ответа и надзора за атипичными клетками и онкогенными вирусами. У каждого человека с течением времени образуются злокачественные клетки в любой ткани, но правильно функционирующий иммунитет распознает их, уничтожает и удаляет из организма. С возрастом иммунитет ослабляется, поэтому рак чаще диагностируется у пожилых людей.
Основная цель иммунотерапии при раке — активизировать собственные защитные силы и сделать опухолевые элементы заметными для иммунных клеток и антител.
Иммунные препараты призваны усиливать эффект от традиционных методов лечения при снижении выраженности побочных эффектов от них, они применяются на всех стадиях онкопатологии в сочетании с химиотерапией, облучением или операцией.
Задачи и разновидности иммунотерапии при раке
Назначение иммунных препаратов при раке необходимо для:
- Воздействия на опухоль и ее уничтожения;
- Уменьшения побочного влияния противоопухолевых средств (иммуносупрессии, токсического действия химиопрепаратов);
- Профилактики повторного опухолевого роста и образования новых неоплазий;
- Предупреждения и ликвидации инфекционных осложнений на фоне иммунодефицита при опухоли.
Иммунные препараты избираются в соответствии с данными анализов о деятельности иммунной системы, которые правильно интерпретировать может только специалист в области иммунологии.
В зависимости от механизма и направленности действия иммунных препаратов различают несколько видов иммунотерапии:
- Активная;
- Пассивная;
- Специфическая;
- Неспецифическая;
- Комбинированная.
Вакцина способствует созданию активной иммунной защиты против раковых клеток в условиях, когда организм сам способен обеспечить правильный ответ на вводимый препарат.
Иными словами, вакцина дает лишь толчок для развития собственного иммунитета к конкретному опухолевому белку или антигену.
Устойчивость к опухоли и ее уничтожение при вакцинации невозможны в условиях иммуносупрессии, провоцируемой цитостатиками или облучением.
Иммунизация в онкологии включает не только возможность создания активного собственного иммунитета, но и пассивный ответ за счет применения готовых факторов защиты (антитела, клетки). Пассивная иммунизация в отличие от вакцинации возможна у тех больных, которые страдают иммунодефицитным состоянием.
Таким образом, активная иммунотерапия, стимулирующая собственный ответ на опухоль, может быть:
- Специфической — вакцины, приготовленные из раковых клеток, антигены опухолей;
- Неспецифической — в основе препаратов интерфероны, интерлейкины, фактор некроза опухолей;
- Комбинированной — сочетанное применение вакцин, противоопухолевых белков и стимулирующих иммунитет веществ.
Пассивная иммунотерапия при онкологии, в свою очередь, делится на:
- Специфическую — препараты, содержащие антитела, Т-лимфоциты, дендритические клетки;
- Неспецифическую — цитокины, ЛАК-терапия;
- Комбинированную — ЛАК+антитела.
Описанная классификация видов иммунотерапии в значительной степени условна, так как один и тот же препарат в зависимости от иммунного статуса и реактивности организма пациента способен действовать по-разному.
К примеру, вакцина при иммуносупрессии не приведет к формированию стойкого активного иммунитета, а может вызвать общую иммуностимуляцию или даже аутоиммунный процесс за счет извращенности реакций в условиях онкопатологии.
Характеристика иммунотерапевтических препаратов
Процесс получения биопрепаратов для иммунотерапии при раке сложный, трудоемкий и очень дорогостоящий, требует применения средств генной инженерии и молекулярной биологии, поэтому стоимость полученных препаратов чрезвычайно высока. Их получают индивидуально для каждого больного, используя его же раковые клетки либо донорские, полученные из аналогичной по строению и антигенному составу опухоли.
На первых стадиях рака иммунные препараты дополняют классическое противоопухолевое лечение. В запущенных случаях иммунотерапия может стать единственно возможным вариантом лечения. Считается, что препараты иммунной защиты от рака не действуют на здоровые ткани, из-за чего лечение в целом неплохо переносится больными, а риск побочных влияний и осложнений довольно низкий.
Важной особенностью иммунотерапии можно считать борьбу препаратов с микрометастазами, которые не выявляются доступными методами исследования. Уничтожение даже единичных опухолевых конгломератов способствует продлению жизни и длительной ремиссии у пациентов с III-IV стадиями опухоли.
Лечение рака иммунотерапией считается одним из самых безопасных способов, однако побочные эффекты все же возникают, ведь в кровь пациента попадают чужеродные белки и другие биологически активные компоненты. Среди побочных эффектов отмечаются:
- Лихорадка;
- Аллергические реакции;
- Мышечные боли, боли в суставах, слабость;
- Тошнота и рвота;
- Гриппоподобные состояния;
- Нарушения деятельности сердечно-сосудистой системы, печени или почек.
Тяжелым следствием иммунотерапии при раке может стать отек головного мозга, который представляет непосредственную угрозу жизни больного.
Есть у метода и другие недостатки. В частности, препараты могут оказывать токсическое действие на здоровые клетки, а избыточная стимуляция иммунной системы способна спровоцировать аутоагрессию.
Немаловажное значение имеет и цена лечения, достигающая сотен тысяч долларов за годовой курс.
Такая стоимость не под силу широкому кругу нуждающихся в лечении, поэтому иммунотерапия не может вытеснить более доступные и дешевые операцию, облучение и химиотерапию.
Вакцины против рака
Задача вакцинации при онкологии — выработать иммунный ответ на клетки конкретной опухоли или схожей с ней по антигенному набору. Для этого пациенту вводят препараты, полученные на основе молекулярно-генетической и генно-инженерной обработки раковых клеток:
- Аутологичные вакцины — из клеток больного;
- Аллогенные — из донорских опухолевых элементов;
- Антигенные — содержат не клетки, а лишь их антигены или участки нуклеиновых кислот, белки и их фрагменты и т. д., то есть любые молекулы, способные быть распознанными как чужеродные;
- Препараты дендритных клеток — для слежения и инактивации опухолевых элементов;
- АПК-вакцина — содержит клетки, несущие на себе опухолевые антигены, что позволяет активировать собственный иммунитет к распознаванию и уничтожению рака;
- Антиидиотипические вакцины — в составе фрагменты белков и антигенов опухоли, находятся в стадии разработки и не прошли клинических исследований.
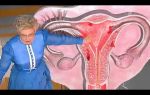
Сегодня самой распространенной и известной профилактической вакциной против онкологии является вакцина от рака шейки матки (гардасил, церварикс).
Конечно, споры относительно ее безопасности не прекращаются, особенно, среди людей без соответствующего образования, однако этот иммунный препарат, введенный лицам женского пола в возрасте 11-14 лет позволяет сформировать сильный иммунитет к онкогенным штаммам вируса папилломы человека и предотвратить тем самым развитие одного из самых распространенных раков — шейки матки.
Иммунотерапевтические препараты пассивного действия
Среди средств, которые также помогают бороться с опухолью — цитокины (интерфероны, интерлейкины, фактор некроза опухоли), моноклональные антитела, иммуностимулирующие средства.
Цитокины — это целая группа белков, которые регулируют взаимодействие между клетками иммунной, нервной, эндокринной систем. Они способы активировать иммунитет и потому применяются для иммунотерапии рака. К ним относят интерлейкины, белки интерфероны, фактор некроза опухолей и др.
Препараты на основе интерферона известны многим.
С помощью одного из них многие из нас повышают иммунитет в период сезонных эпидемий гриппа, другими интерферонами лечат вирусные поражения шейки матки, цитомегаловирусную инфекцию и т. д.
Эти белки способствуют тому, что клетки опухоли становятся «видимыми» для иммунной системы, распознаются как чужие по антигенному составу и удаляются собственными защитными механизмами.
Интерлейкины усиливают рост и активность клеток иммунной системы, которые элиминируют опухолевые элементы из организма больного. Они показали прекрасный эффект в лечении таких тяжелых форм онкологии как меланома с метастазами, метастазы рака других органов в почки.
Колониестимулирующие факторы активно используются современными онкологами и включены в схемы комбинированной терапии многих видов злокачественных опухолей. К ним относят филграстим, ленограстим.
Их назначают во время после или во время курсов интенсивной химиотерапии для повышения количества лейкоцитов и макрофагов в периферической крови больного, которые прогрессивно снижаются из-за токсического действия химиотерапевтических средств. Колониестимулирующие факторы снижают риск тяжелого иммунодефицита с нейтропенией и ряда сопутствующих им осложнений.
Иммуностимулирующие препараты повышают активность собственной иммунной системы пациента в борьбе с осложнениями, возникающими на фоне другого противоопухолевого интенсивного лечения, и способствуют нормализации формулы крови после облучения или химиотерапии. Они включены в состав комбинированного противоракового лечения.
Моноклональные антитела изготавливаются из определенных иммунных клеток и вводятся больному.
Попав в кровяное русло, антитела соединяются со специальными чувствительными к ним молекулами (антигенами) на поверхности клеток опухоли, привлекают к ним цитокины и иммунные клетки самого пациента для атаки опухолевых.
Моноклональные антитела могут быть «нагружены» лекарственными препаратами или радиоактивными элементами, которые фиксируются прямо на опухолевых клетках, вызывая их гибель.
Характер иммунотерапии зависит от разновидности опухоли. При раке почки может быть назначен ниволумаб. Метастатический почечный рак очень эффективно поддается лечению интерфероном альфа и интерлейкинами.
Интерферон дает меньшее число побочных реакций, поэтому при раке почки он назначается чаще.
Постепенный регресс раковой опухоли происходит на протяжении нескольких месяцев, в течение которых могут возникнуть такие побочные явления как гриппоподобный синдром, лихорадка, боли в мышцах.
При раке легкого могут быть использованы моноклональные антитела (авастин), противоопухолевые вакцины, Т-клетки, полученные из крови пациента и обработанные таким образом, чтобы появилась способность к активному распознаванию и уничтожению чужеродных элементов.
Препарат Кейтруда, активно применяющийся в Израиле и производимый США, показывает высочайшую эффективность при минимальных побочных эффектах.
У принимавших его пациентов опухоль значительно уменьшалась или даже полностью исчезала из легких.
Помимо высокой эффективности, препарат отличает и очень высокая стоимость, поэтому часть расходов на его приобретение в Израиле оплачивается государством.
Меланома — одна из самых злокачественных опухолей человека. В стадии метастазирования справиться с ней доступными методами практически невозможно, поэтому смертность все еще высока.
Надежду на излечение или длительную ремиссию может дать иммунотерапия при меланоме, включающая назначение препаратов Кейтруда, ниволумаб (моноклональные антитела), тафинлар и других.
Эти средства эффективны при запущенных, метастатических формах меланомы, при которых прогноз чрезвычайно неблагоприятен.
Видео: репортаж о иммунотерапии при онкологии
Обсуждение:
Источник: http://onkolib.ru/lechenie-raka/immunoterapiya/
Что нужно знать об иммунотерапии рака: эффективность, риски и цена
Многие перспективные методы лечения рака сошли с дистанции на этапе клинических испытаний. Но иммунотерапия имеет все шансы избежать такой судьбы: ее значимость для медицины уже сравнивают с открытием антибиотиков и химиотерапии. Рассказываем, что нужно знать о самом многообещающем направлении в онкологии.
Что такое иммунотерапия рака
Большинство раковых клеток имеют на поверхности опухолевые антигены – белки или углеводы, которые могут быть обнаружены и уничтожены бдительной иммунной системой. Иммунотерапия активирует иммунитет, превращая его в грозное оружие против многих видов рака.
Наибольший интерес ученых, врачей и инвесторов привлекают два типа иммунотерапии:
- ингибиторы контрольных точек иммунного ответа, которые снимают иммунитет с тормозов, позволяя ему увидеть и уничтожить рак;
- CAR Т-клеточная терапия, которая совершает более целенаправленную атаку на раковые клетки.
Ингибиторы контрольных точек иммунного ответа блокируют способность некоторых белков притуплять или ослаблять ответную реакцию иммунной системы на опухолевые антигены.
В обычное время такие белки сдерживают иммунную систему от слишком агрессивного поведения, не давая ей повредить организм.
Но рак может перехватить их, используя для подавления иммунных реакций (опухоль становится «невидимой» для иммунитета).
Для лечения злокачественных опухолей (включая меланому, лимфому Ходжкина, рак легких, рак почек и рак мочевого пузыря) уже одобрено 4 препарата, активизирующих иммунную систему: ипилимумаб (Ipilimumab, MDX-010, MDX-101), пембролизумаб (Кейтруда), ниволумаб (Опдиво) и атезолизумаб (Тецентрик).
CAR Т-клеточная терапия использует для лечения рака Т-клетки – ключевую часть иммунной системы организма. Их извлекают из крови пациента, генетически модифицируют в лаборатории, «нацеливая» на конкретный вид рака, и вводят обратно в организм.
Эта процедура, доступная только в клинических испытаниях, в настоящее время используется для лечения лейкемии и лимфомы. Администрация пищевых продуктов и медикаментов США, вероятно, одобрит Т-клеточную терапию в 2017 или 2018 году.
Когда эта технология дойдет до украинских клиник – вопрос риторический.
Актуальные проблемы иммунотерапии
Ингибиторы контрольных точек иммунного ответа вызывают сокращение опухоли и стабилизацию опухолевого процесса в среднем у 20% пациентов. Исследователи пока не понимают, почему некоторые виды рака на лечение не реагируют. Например, иммунотерапия эффективна для пациентов с меланомой, но бесполезна для лечения рака поджелудочной железы.
Считается, что ключом к повышению эффективности иммунотерапии будет ее комбинация с другими методами лечения. Ученые хотят объединить ингибиторы контрольных точек с Т-клеточной терапией, лучевой и химиотерапией. Но такое сочетание может увеличить риск побочных эффектов, нанося сокрушительный удар по здоровым клеткам организма.
Препараты иммунотерапии в онкологии
Все препараты, которые в настоящее время применяются для иммунотерапии рака, можно разделить на следующие группы:
- Цитокины – вещества, передающие информацию между клетками иммунной системы.
- Гамма-интерфероны – компоненты, которые напрямую уничтожают злокачественные клетки.
- Интерлейкины – вещества, которые переносят информацию о наличии злокачественных клеток.
- Мноклональные антитела – белковые компоненты, которые могут обнаруживать и уничтожать раковые клетки.
- Т-хелперы – клетки иммунной системы, которые могут использоваться для клеточной терапии злокачественных опухолей.
- Дендритные клетки – клетки, которые получают из клеток-предшественников крови. При соприкосновении с раковыми клетками дендритные клетки приобретают способность уничтожать опухолевые образования.
- Противораковые вакцины – создаются на основе материалов, полученных из опухоли, или антигенов, вызывающих развитие опухолевого процесса.
Подробнее о вакцинах
О противораковых вакцинах следует сказать подробнее, поскольку последнее время со стороны научного сообщества к ним очень большой интерес.
В настоящее время создано много разновидностей противоопухолевых вакцин. По способу получения и действия такие вакцины делятся на две основные группы:
- Клеточные вакцины. В их состав входят клетки опухолей самого пациента или другого пациента с таким же видом рака.
- Антигенные вакцины. В состав таких вакцин входит антиген, который получают из опухолевых клеток.
Что касается клеточных противоопухолевых вакцин, то в их составе содержатся раковые клетки, которые лишены способности развиваться и делиться. В этой связи они не могут заразить пациента раком, но в то же время такие препараты вызывают выработку иммунных клеток.
Антигенные вакцины содержат различные компоненты раковых клеток, например, некоторые белки, ДНК или РНК. Для введения антигенны вакцин могут использоваться специальные вирусы-проводники, которые не вызывают у человека заболевания, а лишь переносят нужный материал иммунной системе человека.
Эксперимент, дающий надежду на полную победу над раком
В январе этого года группа ученых из Стэнфорда, возглавляемая доктором Рональдом Леви, огласила сенсационную новость. Противораковая вакцина, которую они испытывали на мышах, уничтожила не только опухоль, но и отдаленные метастазы. При этом мышам вводили лишь одну инъекцию внутрь опухоли.
Это новая противоопухолевая вакцина, которая состоит из двух компонентов: короткого участка ДНК (необходим для усиления экспрессии рецептора на поверхности Т-клеток) и антитела, необходимого для атаки Т-клетками раковых клеток. Поскольку данные реагенты вводятся непосредственно в опухоль, то они распознают лишь специфические для раковых клетки белковые компоненты.
Рональд Леви Профессор онкологии Стэнфордского Университета
Пока методика лечения доктора Леви апробирована лишь на мышах. Результаты поражают – 87 из 90 мышей излечились от рака. У трех мышей обнаружили рецидив, однако его удалось вскоре устранить после повторного курса лечения. Противоопухолевая вакцина тестировалась в отношении лимфомы у мышей, но затем такие же результаты были получены при раке молочной железы, раке толстой кишки и меланоме.
В настоящее время доктор Леви набирает группу добровольцев для уже проведения клинических исследований вакцины на людях.
«Раскачивая» иммунную систему, иммунотерапия может вызвать серьезные повреждения здоровых тканей и органов. Исследователи работают над способами уменьшить ее потенциальную токсичность, но впереди еще очень много работы.
Сегодня известно два типа рисков, связанных с иммунотерапией:
- Почти у всех пациентов после лечения наблюдаются гриппоподобные симптомы, включая высокую температуру, головную и мышечную боль; некоторые в конечном итоге попадают в отделение интенсивной терапии.
- Лечение может вызвать отек мозга и летальный исход.
Стандартные методы лечения рака тоже имеют опасные побочные эффекты. Например, химиотерапия и лучевая терапия для лечения лейкоза у детей может вызывать вторичные виды рака, бесплодие и повреждения сердца, но для спасения жизней врачам часто приходится идти на риск.
Еще один существенный недостаток иммунотерапии – ее высокая стоимость:
- годовой запас Кейтруды обойдется пациенту в 150 тысяч долларов в год (3 миллиона 750 тысяч гривен);
- стоимость 40 мл ипилирумаба превышает 29 тысяч долларов (725 тысяч гривен);
- более 2500 долларов придется потратить на 100 мг ниволумаба.
Пока такие заоблачные цифры не внушают пациентам оптимизма, но иммунотерапия – молодое направление в онкологии, и чем больше новых препаратов появится на мировом фармацевтическом рынке, тем ниже упадут цены.
Источник: http://www.likar.info/onkologiya/news-78280-chto-nuzhno-znat-ob-immunoterapii-raka-effektivnost-riski-i-tsena/
Показания к иммунотерапии при онкологии
Иммунотерапия в онкологии считается прогрессивным и эффективным средством борьбы с раком на всех клинических стадиях злокачественного роста опухоли. Данная методика направлена на активацию специфического и неспецифического иммунитета.
Терапия проводится с помощью биопрепаратов, которые изготовляются для каждого пациента индивидуально из его же патологических клеток. Производство иммуностимулирующих средств включает использование новейших достижений генной технологии.
Иммунотерапия в онкологии: эффективность и преимущества при лечении рака
Интерес специалистов-онкологов к иммунотерапии постепенно возрастал на фоне успешного применения вакцинации в борьбе с бактериальной и вирусной инфекцией.
Так, например, доказана эффективность стимуляции иммунной системы при лейкозе.
При данном заболевании пересадка костного мозга приводит к образованию новых иммунных клеток, которые являются ключевым фактором выздоровления онкобольных.
Иммунотерапия, преимущества которой доказаны многочисленными исследованиями, применяется на всех стадиях ракового процесса. Данный вид терапии преимущественно используется в составе комплексного противоракового лечения.
В связи с этим многие врачи-онкологи оценивают результаты терапии по наличию иммунной реакции, а не по размерам злокачественного новообразования. Так, еще в 2006 американское управление по контролю за фармацевтическими препаратами разрешило использование первой противораковой вакцины. Впоследствии, широкое применение получила прививка от рака шейки матки и рака простаты .
Показания к иммунотерапии
Данный вид лечения считается дополнительной методикой противораковой терапии. Стимуляция иммунной системы на ранних стадиях онкологического процесса способствует наступлению стойкой ремиссии или полного выздоровления пациента.
Иммунотерапия на поздних стадиях рака в составе паллиативного лечения продливает жизнь онкобольному.
Кому противопоказана иммунотерапия рака?
Иммуностимуляция с помощью противораковых вакцин исключает возникновение побочных эффектов. В данных препаратов отсутствует токсическое действие на организм онкобольного.
Последствия иммунотерапии неспецифическими формами воздействия в некоторых случаях могут вызывать у пациента незначительный подъем температуры, снижение артериального давления и аллергические реакции.
Фармацевтические препараты для иммунотерапии
В организме человека данные вещества обеспечивают межклеточное взаимодействие между иммунной, нервной и эндокринной системами. Цитокины способствуют активации иммунных процессов. В онкологической практике цитокинические средства используются для терапии всех видов злокачественных новообразований.
Это биологически активное вещество производится организмом в ответ на проникновение вирусной или бактериальной инфекции. Введение модифицированных интерферонов заставляет иммунную систему распознавать и бороться с раковыми клетками. Идентификация злокачественного новообразования происходит за счет активизации поверхностных рецепторов опухоли.
Интерлейкины. которые являются одной из форм цитокинов:
Эти препараты стимулируют образование т- и в- лимфоцитов. Интерлейкины используются в комплексной противораковой терапии, а особенно для лечения рака с метастазами .
Данные средства врачами-онкологами назначаются в период химиотерапии. Колониестимулирующие факторы способствуют синтезу нейтрофилов и макрофагов, что является профилактикой тяжелых осложнений противораковой терапии.
В современной онкологической практике иммуностимулирующие препараты считаются незаменимой составной частью комбинированного метода лечения рака. Данные средства активизируют неспецифические защитные способности организма и нормализуют клеточный состав кровеносной системы. Иммуностимуляторы также рекомендуется принимать в реабилитационном периоде после химиотерапии и лучевого облучения.
Эти средства производятся из иммунных клеток на основании достижений генной инженерии. Искусственно модифицированные антитела после введения в организм концентрируются на рецепторах мутированных клеток, делая их заметными для иммунной системы организма.
Также, моноклональные препараты могут использоваться в качестве средства доставки радиоактивных элементов или цитотоксических веществ к очагу злокачественного роста.
Таким образом, этот вид иммунотерапии увеличивает эффективность основных способов противоракового лечения.
Природные способы проведения иммунотерапии
- Витаминотерапия. Включение в рацион питания витаминных комплексов способствует ускорению обменных процессов, модифицированию иммунной сопротивляемости и предотвращению генетической мутации. Витамины при раке и от рака можно принимать в таблетированной форме или в природном виде в составе фруктов и овощей.
- Фитотерапия.
В некоторых случаях лечение рака травами способно вызывать гибель раковых клеток. Так, например, солодка, по мнению онкологов, обладает выраженным противораковым эффектом. Данное растение может не только стабилизировать онкологический рост, но и активировать специфический иммунитет.
- Аэротерапия.
Суть данной методики заключается в дозированном воздействии на больного кислородом. Терапевтическое действие достигается с помощью прогулок на открытом воздухе или вдыхании очищенного кислорода. Аэротерапия является исключительно дополнительной противораковой методикой, которая эффективна в профилактике онкологии или в ходе реабилитации оперированного онкобольного.
Иммунотерапия в онкологии должна включать как традиционные средства, так и методы нетрадиционной стимуляции иммунитета.
Источник: http://therapycancer.ru/lechenie-raka/715-pokazaniya-k-immunoterapii-pri-onkologii
Иммунотерапия при злокачественных новообразованиях
Мы привыкли, что с раком борются средствами лучевой терапии, ножом хирурга, противоопухолевыми антибиотиками, влияющими на все быстроделящиеся клетки, в том числе органы кроветворения.
Врачи при лечении Джимми Картера воспользовались другим методом. Они назначили ему препарат, который называется пембролизумаб. Средство действует на организм пациента с помощью принципа иммунотерапии.
Через несколько месяцев после начала приёма лекарства исчезли все метастазы.
Джимми Картеру, 39-ому президенту США, в 2018 исполнилось 94 года. В 2015 ему удалили злокачественное новообразование печени. После операции онкологи сообщили, что состояние больного не улучшилось. Опухоль дала метастазы. Но Джимми Картер вылечился.
Опухоли наступают
Злокачественные новообразования входят в первую пятёрку причин смерти человека. По статистике всемирной организации здравоохранения 25% людей в течение жизни сталкиваются с раковыми заболеваниями.
Раньше медицина старалась победить эпидемии, справиться с туберкулёзом и пр. Только после того, как человек стал доживать до 70 лет, обострилась проблема сердечно-сосудистых заболеваний, злокачественных патологий.
Но рак — не приговор. Скоро пациент, которому сообщат об обнаружении у него опухоли, станет воспринимать диагноз спокойно. Заболевание можно будет вылечить. Успехи в этом направлении есть уже сегодня.
За последние 20 лет показатель смертности от онкологии уменьшился на 20%. Связано это с совершенствованием хирургических методов, применением операционных роботов, развитием средств доставки излучения непосредственно в опухоль.
Прогресс произошёл благодаря лучевой терапии: гамма- и киберножам. Но эти методы действуют, если раковая опухоль не успела размножиться в организме, отсутствуют регионарные, отдалённые метастазы. Однако часто при первичном обращении пациента к врачу ставится уже 3, 4 стадия заболевания.
Выход — искать лекарство от рака, применять новые механизмы действия.
Поиск лекарства идёт полным ходом
В развитых странах интенсивно ищут лекарства от рака. Онкология — тема, обсуждаемая многими фармпроизводителями. В области иммуномодулирующей терапии практически каждый день обнаруживаются нужные для производства лекарств факты.
Это направление в онкологии отличается от других методов системным подходом, позволяющим действовать на раковые клетки по всему организму, независимо от места расположения, стадии заболевания. Остальные способы лечения, кроме химиотерапевтического, воздействуют на опухоль локально.
С точки зрения философии, химиотерапевтический метод — способ нападения на злокачественные клетки, при котором неизбежно поражаются здоровые ткани.
После проведённых курсов, применения противораковых антибиотиков пациенты чувствуют себя плохо, лысеют, у них понижается количество лейкоцитов, тромбоцитов в крови, возникают другие осложнения. Уничтожить раковые клетки можно не только с помощью нападения.
Эффективный способ — мобилизация всех средств подавления опухолевого роста изнутри. В этом заключается философский смысл иммунопрофилактики рака. Подход активно развивается на протяжении последних 20 лет.
Определение иммунотерапии ввёл в середине 80-х годов XX века выдающийся онколог из США Стив Розенберг. Вскоре появился первый иммуностимулятор против рака, который назывался алемтузумаб. Он действовал на лимфоцитарный антиген CD52. Препарат проходил длительные клинические испытания, вышел на международный рынок в 2001 году. Применяется при онкогематологических патологиях.
Существует около десяти подобных препаратов, новые лекарства появляются в среднем через каждые 3 года. В 2014 вышли пембролизумаб и ниволумаб, в 2016 — атезолизумаб.
На стыке иммунологии и онкологии
В организме здорового человека с раковыми клетками борется иммунитет, который чутко реагирует на их появление, атакует до размножения, закрепления в ткани, органе. Это основа противоопухолевой защиты.
Часто бывает, что иммунная система распознаёт злокачественную клетку с большим трудом или вообще не может этого сделать.
Иммуноонкологические средства — препараты, усиливающие способность иммунитета бороться с опухолью.
Иммунитет защищает от микроорганизмов, вирусов. Собственные аномальные клетки уничтожаются в обычном режиме. При этом не повреждаются живые, здоровые ткани. Механизмы защиты, проверки позволяют остановить уже запущенную реакцию иммунитета, предотвращают повреждение нормальных клеток.
Для избегания уничтожения злокачественные новообразования используют эту остановку. Раковые клетки притворяются здоровыми. Срабатывает механизм блокировки подавления опухоли. Один из способов предотвращения этого процесса — введение лекарственного препарата, снимающего блок. В результате организм может уничтожить опухоль.
Работа иммунитета против раковой клетки мало чем отличается от умерщвления случайно попавших в кровь микробов. Клетка-разведчик обнаруживает её по специфичным антигенным маркёрам, расположенным на мембране. Полученная информация доставляется в периферические органы иммунитета, т.е. регионарные лимфатические узлы.
Там находится командование, которое принимает, обрабатывает сигнал, направляет Т-лимфоциты на уничтожение врага с помощью антител, фагоцитоза и пр. В Т-лимфоцитах есть специальный мембранный белок PD-1, или молекула программированной смерти. При активации этого соединения Т-лимфоцит гибнет. В норме — после выполнения задания.
Однако опухолевые клетки способны запускать процесс раньше времени.
На первом плане лежат исследования, опыты по предотвращению запрограммированной гибели иммунных клеток, применения опухолью (меланомой, глиомой и пр.) хитрого тактического оружия.
О трудностях и перспективах
Принципы иммунопрофилактики понятны, на практике всё обстоит немного иначе. Проводятся десятки исследований, относящихся к третьей фазе внедрения препарата.
Существуют случаи, когда моноклональные антитела не срабатывают. Связано это с наличием в организме нескольких разновидностей маркёров опухолевой ткани.
Онкологическое заболевание под названием рак лёгкого — злокачественная, агрессивная опухоль. В течение первых 5 лет после обнаружения заболевания умирают 85% больных. Если у пациента диагностируется 4 стадия, то существует только один шанс из 50, что он проживёт ещё 5 лет.
Есть несколько разновидностей этого рака. При одной из них опухолевые клетки имеют биомаркёр PD-L1. Таких пациентов около 25% от общего числа больных. Именно для них оказался действенным пембролизумаб. Остальным препарат не помогает.
Но у некоторых увеличивается продолжительность жизни, удлиняется на 1 год срок стойкой ремиссии.
Другое перспективное направление — иммунопрофилактика, т.е. введение в организмрекомбинантной вакцины (сыворотки), основанной на опухолевых антигенах. Таким образом предупреждается рак шейки матки, вызываемый вирусом папилломы человека (ВПЧ).
При иммунотерапии (immunotherapy) используются не только моноклональные антитела, но и дендритные клетки. Они забираются у пациента с помощью экстракорпоральных методов, инкубируются с раковым антигеном. После этого дендритные клетки вводятся обратно пациенту. В результате активируется иммунная система, формируется лимфоцитарный ответ.
Другой способ — введение в организм разрушенной, лизированной опухолевой ткани. В результате также вызывается иммунный ответ.
Иммунотерапия — ворота в будущее, которые можно открыть с помощью науки, технического прогресса, оснащённых лабораторий и подготовленных кадров.
Источник: https://mozgius.ru/lechenie/metody/immunoterapiya.html
Иммунотерапия рака: миф или реальность
Авторы: Н.М. Бережная, д.м.н., профессор, Институт экспериментальной патологии, онкологии и радиобиологии им. Р.Е. Кавецкого НАН Украины, г.
Киев
В связи с общей неутешительной оценкой современного состояния иммунотерапии рака возникает вопрос: почему же интерес к этой проблеме не только не ослабевает, но и возрастает, что подтверждается расширением круга исследований? Несмотря на всю сложность этого вопроса, ответ на него не представляет трудностей.
Для этого следует проанализировать историю развития онкоиммунологии с учетом современного понимания фундаментальных основ формирования противоопухолевой защиты и тех иммунологических механизмов, которые обеспечивают эффективность иммунотерапии рака.
История
Иммунотерапия рака, как и многие основополагающие вопросы иммунологии, а также онкоиммунологии, берет свое начало от П.
Эрлиха, который впервые высказал мысль о том, что в борьбе против рака могут быть использованы и воздействия на систему иммунитета. С этой целью П.
Эрлих провел первые опыты, во время которых мышам с опухолью молочной железы он вводил нативные, убитые, а также подвергнутые обработке различными веществами опухолевые клетки.
Основными методологическими аргументами в пользу необходимости воздействия на иммунную систему онкологического больного в 50-70-е годы прошлого столетия были развитие рака на фоне иммунодепрессии и возникновение тотальной иммунодепрессии при злокачественной трансформации. В дальнейшем была доказана несостоятельность этих двух аргументов.
Во-первых, опухоль очень часто развивается на фоне неизмененного иммунитета, а возможные изменения, вероятнее всего, обусловлены предшествующими неонкологическими заболеваниями (чаще всего воспалительного характера), так как на ранних этапах своего развития опухоль в большинстве случаев еще не оказывает супрессирующего влияния на активность клеток системы иммунитета.
Во-вторых, во многих случаях при злокачественном росте по мере развития опухоли может происходить активация тех клеток системы иммунитета, которые могут подавлять функции других клеток этой системы. Поэтому говорить о тотальной иммунодепрессии, если активируются одни клетки и супрессируются другие, нет оснований.
Формированию взгляда, согласно которому опухоль развивается на фоне снижения активности системы иммунитета, как ни парадоксально, способствовал М. Бернет, с именем которого связан принципиально новый этап в развитии иммунологии и формирование нового мировоззрения – учения об иммунологическом надзоре.
Согласно этому учению система иммунитета осуществляет общий контроль за состоянием внутреннего, в частности, иммунологического гомеостаза; и если раковая опухоль развивается, это свидетельствует о том, что система иммунитета недостаточно активна, плохо выполняет свои функции и не уничтожает раковые клетки.
Это объясняет чрезвычайно активное внедрение со второй половины прошлого столетия в онкологическую клинику стимуляторов иммунитета различного происхождения и природы с целью активации функций клеток иммунной системы онкологического больного.
При этом как сама иммунотерапия, так и критерии ее назначения в основном имели эмпирический характер вследствие недостаточного уровня знаний о механизмах формирования противоопухолевой защиты с участием иммунологических механизмов, что вполне объяснимо состоянием онкоиммунологии того времени.
К сожалению, эмпиризм в подходе к иммунотерапии можно наблюдать и в настоящее время, несмотря на то что фундаментальная иммунология прошла уже многие стадии развития и предоставила достаточное количество фактов, которые необходимо учитывать при решении вопроса об иммунотерапии рака.
В течение многих десятилетий главным принципом иммунотерапии рака было широкое внедрение различных иммуностимуляторов даже при отсутствии желаемой терапевтической эффективности, а в ряде случаев и при негативном их влиянии.
Такой подход вызывает более чем закономерный вопрос: неужели в течение длительного периода времени в онкоиммунологии не было альтернативы, не существовало данных о возможности негативного влияния иммунотерапии? Но ведь еще в начале 70-х годов американский ученый Р. Прен и соавт.
в убедительных экспериментах показали, что иммунологические механизмы могут вызывать не только деструкцию опухоли, но в ряде случаев усиливать ее рост. Этот феномен вошел в литературу как термин «иммуностимуляция опухоли». Вполне логично было предположить, что вслед за установлением этого крайне принципиального факта, он станет предметом активного изучения.
Однако этого не произошло, что, по всей вероятности, можно было объяснить не только сложностью этого вопроса, но определенными методологическими ограничениями. Поэтому в течение продолжительного периода этот вопрос изучали лишь немногие зарубежные и единичные отечественные исследователи.
Фундаментальная онкоиммунология 90-х годов прошлого и начала XXI столетия представила большое количество новых данных, о существовании которых в середине прошлого столетия нельзя было даже предполагать. Именно эти данные в настоящее время являются методологической основой, которая дает возможность повысить эффективность иммунотерапии рака в будущем.
Рассмотрим основные аспекты этой методологии.
Методологические основы иммунотерапии
Противоопухолевая защита (неспецифические механизмы и противоопухолевый иммунитет) обеспечивается широким спектром различных иммунологических механизмов, изученных на клеточном, молекулярном и генетическом уровнях. Практически все клетки иммунной системы при определенных условиях могут проявлять выраженную киллерную активность. Перед исследователями стоит чрезвычайно сложная задача – ответить на вопрос: как и когда можно разумно использовать возможности, созданные природой, не разрушая гармонии ее замыслов? Сформировалась новая философия иммунологии злокачественного роста, основные положения которой определили и методологию иммунотерапии. Появление такой методологии дает возможность уйти от эмпирических принципов иммунотерапии, которые господствовали в течение многих десятилетий.
Во-вторых, для формирования методологии иммунотерапии рака принципиально важной является точка зрения, согласно которой иммунотерапия рака вряд ли может быть универсальным видом лечения. Это отнюдь не снижает ее значимости, а лишь подчеркивает то, что иммунотерапия рака должна быть строго дифференцированной с учетом критериев, которые предстоит выработать.
В основу этих критериев должна быть положена не только характеристика состояния иммунной системы, но и свойства опухоли; в противном случае трудно рассчитывать на положительный конечный результат. Соблюдение этих, а также других требований даст возможность определить место иммунотерапии в традиционных подходах к лечению рака.
В-третьих, для сторонников иммунотерапии чрезвычайно важным стало последовательное раскрытие механизмов распознавания индукции иммунологического ответа на антигены опухоли, причины его отсутствия, выяснение условий ускользания опухоли из-под иммунологического контроля и установление дифференцированного ответа клеток иммунной системы на различные пептиды опухольассоциированных антигенов. Именно выяснение молекулярных и генетических механизмов процесса распознавания опухолевых антигенов, характеристики их взаимодействия с клетками системы иммунитета в сочетании с доказательствами мощного цитотоксического потенциала эффекторных клеток – главные аргументы в пользу продолжения поиска путей повышения эффективности иммунотерапии рака. В-четвертых, стало очевидным, что манипулирование иммунной системой онкологического больного может привести к неблагоприятным, а иногда и к фатальным последствиям. Такое заключение подтверждается многочисленными данными, полученными в последнее время благодаря развитию нового направления – биологии опухоли, которые свидетельствуют об угрозе индукции толерантности и еще в большей степени – стимуляции роста опухоли, так как в состав антигенов некоторых опухолей входят пептиды, которые могут избирательно индуцировать развитие этих негативных процессов. Именно характер взаимодействия этих пептидов с различными опухолевыми клетками определяет индивидуальность ответа конкретного онкологического больного на конкретную опухоль. Из приведенных выше фактов следует, что существуют фундаментально обоснованные положения, которые полностью оправдывают продолжающийся поиск способов борьбы с опухолью посредством воздействия на иммунологические механизмы.
Иммунотерапия: за и против
Сегодня, несмотря на наличие объективных причин, обосновывающих перспективы дальнейшего изучения возможности иммунотерапии при раке, есть и противники иммунотерапии. При этом оппоненты иммунотерапии представляют убедительные факты, полученные также в результате развития фундаментальной онкоиммунологии. Сторонникам иммунотерапии эти факты указывают на то, что иммунотерапия рака – сложный многогранный процесс, в котором очень много подводных камней, поэтому для эффективности лечения нужно найти необходимые пути их обхода. Противникам иммунотерапии – дают объективные доказательства в пользу того, что иммунотерапия рака имеет много препятствий, преодолеть которые пока еще не представляется возможным. Основные аргументы противников иммунотерапии: слабая иммуногенность многих опухольассоциированных антигенов, что исключает возможность индукции противоопухолевого ответа; существование антигенов, распознавание которых может привести к развитию толерантности; наличие в опухолевой клетке антигенов, распознавание которых приводит к активации регуляторных супрессорных клеток, а следовательно, и к иммуностимуляции роста опухоли; возможность развития аутоиммунной патологии.
Аргументы противников иммунотерапии объективны и обоснованны, но в то же время они являются предметом активного изучения специалистам, которые пытаются преодолеть эти сложности.
Из этого следует, что современная онкоиммунология располагает большим экспериментальным и клиническим материалом, дает реальную возможность не только добиться успеха, но и придерживаться основного принципа медицины – не навреди.
Современные подходы к иммунотерапии
Анализ существующих разработок свидетельствует о чрезвычайно большом разнообразии подходов к иммунотерапии рака, которые базируются на фундаментальной методологии, исключающей эмпиризм.
Многообразие таких подходов сегодня обусловлено тем, что в поисках индукции необходимого иммунологического ответа исследователи пытаются воздействовать на его различные этапы. Используемые подходы включают модификацию иммунологического ответа посредством воздействия как на различные клетки, так и на поверхностные и внутриклеточные структуры клеток иммунной системы и опухоли.
Примером таких подходов могут быть: влияние на все компоненты этапа распознавания опухолевых антигенов (антигенпрезентирующие и антигенраспознающие клетки, их рецепторные структуры, ко-стимулирующие молекулы, обеспечение транспорта опухолевых пептидов и антигенов гистосовместимости на поверхности опухолевой клетки, цитокиновая регуляция и др.), генно-инженерная модификация необходимых клеток и клеточных структур, получение различных противоопухолевых вакцин, активация клеток иммунной системы in vitro с последующим введением больному и др.
Среди такого многообразия подходов сложно выделить приоритетные. Тем не менее в настоящее время значительная роль отводится терапии клетками, активированными in vitro (ЛАК-терапия); большое будущее также связывают с противоопухолевыми вакцинами.
Основанием для такого заключения в отношении ЛАК-терапии служит более чем 20-летний опыт ее достаточно успешного использования. В связи с этим сегодня продолжаются настойчивые поиски методов ее совершенствования и уже получены весьма обнадеживающие результаты.
Использование вакцин при иммунотерапии направлено на индукцию противоопухолевого иммунитета (специфический ответ) – форму иммунологической защиты, на которую в последнее время возлагают особенно большие надежды.
Однако отсутствие информации об особенностях используемых опухолевых антигенов обусловливает не только недостаточную эффективность, но в ряде случаев и негативные последствия иммунотерапии.
В заключение следует отметить, что количество работ, отражающих разнообразные подходы к иммунотерапии, сегодня достигает практически астрономических цифр. Несмотря на это, подвести общий итог такому огромному числу данных не представляется сложным, но этот итог неутешителен – большая история и низкая эффективность. Возможно, в будущем иммунотерапия рака займет свое достойное место в общем арсенале средств лечения онкологических больных.
- Номер:
- № 17/1 октябрь – Онкология. Гематология. Химиотерапия
Источник: http://health-ua.com/article/16345-immunoterapiya-raka-mif-ili-realnost
Рак полностью излечим? Подробно об иммунотерапии
Содержание:
Иммунотерапия начала практиковаться в традиционной медицине в конце XIX века, когда на основе этого метода были созданы первые прививки против бешенства. Сегодня сфера применения иммунологических препаратов значительно расширилась. Что лечат с их помощью и насколько эффективны такие манипуляции с иммунной системой, мы расскажем в нашей статье.
Что такое иммунотерапия?
Иммунотерапия — это метод лечения, основанный на воздействии на иммунную систему человека, причем данные лекарства могут как стимулировать, так и подавлять защитные силы организма.
Проще говоря, иммунологические препараты либо «подстегивают» иммунитет, заставляя его активно уничтожать инфекцию, либо, наоборот, сдерживают его, когда он разрушает клетки, без которых невозможно выздоровление.
Чем хорош данный метод? Долгое время традиционная медицина в случаях с заболеваниями онкологического, аллергического и воспалительного характера боролась не с причиной их возникновения, а со следствиями. В результате эффективность была низкой, болезнь окончательно не излечивалась и со временем вновь рецидивировала.
Иммунотерапия направлена на искоренение причины заболевания, а потому способна обеспечить полное исцеление, хотя, сразу отметим, это происходит не всегда.
Однако у нее есть неоспоримое преимущество в сравнении с другими методами лечения — это отсутствие побочных действий.
Правда, в редких случаях у больного все же появляются слабость, тошнота, сыпь, снижение давления и воспаление слизистых оболочек.
С момента своего появления и до наших дней иммунотерапия применялась для борьбы со столбняком, дифтерией, брюшным тифом, менингитом, острой дизентерией и даже укусами змей. Сегодня с помощью этого метода излечиваются онкологические заболевания, аллергия, туберкулез, эндометриоз и продлевается жизнь ВИЧ-инфицированным больным.
Виды иммунотерапии
В зависимости от природы воздействия на организм иммунотерапия имеет несколько проявлений.
Иммунокоррекция
Данный вид представляет собой комплекс мер, направленных на восстановление одного из дефектных звеньев иммунной системы. Иммунокорректоры — препараты, применяемые в ходе этой разновидности терапии, регулируют работу защитных сил организма, либо усиливая их (когда лечатся простуда, грипп), либо подавляя (в случае с аллергией и аутоиммунными заболеваниями).
Иммуномоделирующая терапия
В ходе данного вида лечения оказывается воздействие на всю иммунную систему. Хотя принцип аналогичный: иммуномодуляторы или активизируют работу иммунитета (таким препаратам медики дали название иммуностимуляторы), или тормозят ее (в этом случае применяются иммунодепрессанты).
Иммунореконструкция
Этот метод предполагает трансплантацию (пересадку) стволовых клеток, в результате чего происходит регенерация всей иммунной системы и возобновление ее деятельности. Данный способ лечения доказал свою эффективность в борьбе с болезнью Паркинсона и Альцгеймера, диабетом, артрозом, рассеянным склерозом, острым лейкозом.
Аутосеротерапия
Это разновидность иммунотерапии, которая предполагает лечение с помощью инъекций сыворотки крови самого больного либо донора.
Сыворотку подогревают до 56 °С, выдерживают при этой температуре 30 минут и вводят пациенту каждые двое суток на протяжении от 16 до 24 дней в зависимости от заболевания.
Метод используется для избавления от токсикоза у беременных, лечения ихтиоза, пруриго (почесухи), пузырчатки.
Аутопиотерапия
Данный вид иммунотерапии напоминает предыдущий метод, только больному вливают не сыворотку, а собственный гной пациента. Происходит активизация выработки антител, которые борются с заболеванием. Таким образом лечатся плевриты, абсцессы, остеомиелиты и гониты. Инъекция делается на здоровом участке кожи, для исцеления достаточно от 1 до 10 процедур в зависимости от вида болезни.
Заместительная иммунотерапия
Во время некоторых заболеваний организм прекращает самостоятельную выработку иммуноглобулина — белка, подавляющего развитие инфекции. Тогда иммуноглобулин вводится извне. Этот процесс и называется заместительной иммунотерапией. Ее применяют для лечения болезней, вызванных иммунодефицитом.
Иммунотерапия при аллергии
Аллерговакцинация, имеющая также второе название — аллерген-специфическая иммунотерапия, практикуется уже около 100 лет. На сегодня это единственный метод лечения аллергических реакций, вызванных аллергеном, который невозможно устранить.
Суть лечения заключается в регулярном введении больному в кровь небольших доз аллергена, что вызывает постепенное привыкание к нему, смягчение, а затем и исчезновение проявлений аллергии, в том числе астмы.
Длительность курса терапии составляет 3 месяца. Согласно статистике, она помогает 9 из 10 пациентов, продлевая ремиссию на несколько лет.
К каждому третьему аллергику после такого лечения болезнь не возвращается никогда.
Иммунотерапия при туберкулезе
Доказательств относительно эффективности иммунотерапии в лечении туберкулеза современная медицина пока не имеет. Поэтому данный метод применятся исключительно в качестве вспомогательного. Иммуномодуляторы, используемые в туберкулинотерапии, способствуют усилению лимфообращения, укреплению клеточной мембраны, гашению туберкулезных очагов.
Иммунотерапия при раке
Последние исследования показали: ежедневно в организме человека появляются 5-7 раковых опухолей, развиться которым не дает иммунитет, вовремя определяющий их как агрессивные образования и уничтожающий зачатки болезни. Но если иммунная система дает сбой, человек заболевает раком.
Химиотерапия, облучение и оперативное вмешательство в борьбе с онкозаболеваниями применяются довольно давно. А вот как вылечить рак с помощью иммунотерапии, медики стали задумываться только недавно. Поэтому иммуноонкология является новым и пока еще малоизученным направлением в онкотерапии, хотя, если верить утверждениям врачей, очень перспективным.
Сразу отметим: иммунотерапия в данном случае является лишь вспомогательным способом лечения, на данном этапе развития медицины он не способен заменить традиционные методы борьбы с онкозаболеваниями, но может усилить их эффект. Процент положительных исходов лечения в случае применения иммунотерапии составляет от 60 до 80%.
Существует несколько видов иммуноонкологии:
- использование дендритных клеток. Из крови больного в лабораторных условиях извлекаются клетки-предшественники, к которым подсаживаются раковые. Клетки-предшественники поглощают злокачественные клетки, параллельно «считывая» и запоминая информацию о них, в результате образуются дендритные клетки. В дальнейшем, когда их вводят в организм, они «узнают» раковые образования и уничтожают их;
- вакцинация. Для создания вакцины у больного берутся раковые клетки, которые проходят обработку в лаборатории и теряют свою способность хаотично делиться. Когда данные клетки возвращаются в организм, эту особенность они передают своим сотоварищам по раковой опухоли, которые также теряют способность делиться. В результате период ремиссии заболевания увеличивается на 2 года;
- повышение активности иммунных клеток. За распознавание и уничтожение в организме злокачественных образований ответственны Т-лимфоциты. Однако по каким-то причинам они теряют свою способность «узнавать» рак, или их реакция на него замедляется, давая время раковым клеткам размножиться. Выделяя из крови больного Т-лимфоциты и обрабатывая их определенным образом, медики возвращают им прежние способности к «киллерству» в отношении злокачественных клеток.
Последний метод является экспериментальным. Его авторы — американские ученые — апробировали этот вид иммунотерапии на пациентах, больных острым и хроническим лимфобластным лейкозом и неходжкинской лимфомой — лимфоцитарными опухолями крови.
Измененные Т-лимфоциты ввели больным внутривенно, повторив процедуру через три недели. В итоге у 27 из 29 пациентов с диагнозом лимфобластный лейкоз во время повторного обследования раковые клетки не были обнаружены. У 19 из 30 больных неходжкинской лимфомой заболевание исчезло полностью или частично.
Остается добавить, что универсального лекарства от рака нет. Справиться с этим заболеванием можно лишь в случае его своевременного выявления.
Не пытайтесь бороться с болезнью народными средствами и больше доверяйте врачам.
Только они могут знать, какой вид лечения будет эффективен в вашем случае: химиотерапия при онкологии, облучение или иммунотерапия, а, возможно, все в комплексе.
О принципе действия иммунотерапии в процессе лечения рака смотрите в сюжете:
Источник: http://megapoisk.com/immunoterapija-novyj-metod-lecheniya-raka