Миеломная болезнь: что это такое, отчего возникает, что провоцирует болезнь, симптомы и лечение


Гематология
Что это такое? Миеломная болезнь (другие названия: множественная миелома, генерализованная плазмоцитома или болезнь Рустицкого-Калера) — это тип рака, который поражает плазматические клетки.
Плазменные клетки представляют собой тип лейкоцитов, обнаруженных в костном мозге, который является мягкой тканью внутри большинства ваших костей и продуцирует клетки крови.
В костном мозге плазматические клетки образуют антитела, которые являются белками помогающими организму бороться с болезнями и инфекциями.
Плазмоцитома возникает, когда в костном мозге развивается и очень быстро воспроизводится аномальная плазменная клетка. Быстрое размножение злокачественных клеток миеломы в конечном итоге перевешивает производство здоровых клеток в костном мозге. В результате раковые клетки начинают накапливаться в костном мозге, вытесняя здоровые белые кровяные клетки и эритроциты.
Как и здоровые клетки крови, раковые клетки пытаются создать антитела. Однако они могут производить только аномальные антитела, называемые моноклональными белками или М-белками. Когда эти вредные антитела собираются в организме, они могут вызывать повреждение почек и другие серьезные проблемы.
Причины возникновения миеломной болезни
Точная причина отчего возникает болезнь неизвестна. Однако заболевание начинается с одной аномальной плазматической клетки, которая быстро размножается в костном мозге.
Полученные раковые клетки миеломы не имеют нормального жизненного цикла. Вместо того, чтобы размножаться и умирать, они продолжают бесконечно делиться. Это разрушает тело и ухудшить производство здоровых клеток.
В основном у больных имеется к заболеванию генетическая предрасположенность.
Факторы провоцирующие заболевание
А вот, что провоцирует развитие множественной миеломы:
- генетическая предрасположенность;
- химическое и радиационное излучение;
- постоянная антигенная стимуляция;
- ожирение, так как нарушается обмен веществ;
- мужской пол, развитие болезни происходит при снижении количества мужских половых гормонов;
- бактериальные и вирусные инфекции;
- хирургические вмешательства.
Симптомы множественной миеломы
Миеломная болезнь имеет длительное течение. От первых симптомов заболевания до ярких клинических признаков проходит 10-20 лет.
- Костно – мозговой синдром проявляется лизисом костей. В основном поражается позвоночник, плоские кости, проксимальные отделы трубчатых костей. Дистальные отделы поражаются крайне редко. Больные жалуются на боли в костях, частые переломы. При перкуссии боль в конечностях.
- Триада Калера (остеопороз со спонтанными переломами, болью, опухолями) патогномонично для этих больных.
- Характерно нарушение в работе центральной нервной системы вплоть до развития параплегии (полной обездвиженности в конечностях), слабость, утомляемость. Из-за отложения амилоида в костях черепа возможны нарушения в работе черепных нервов. Характерным является поражение периферических нервов конечностей и нарушение чувствительности по типу «перчаток и носок». Отсутствие чувствительности в дистальных отделах конечностей.
- Почечная недостаточность может быть вызвана высоким уровнем белка M в организме.
- Синдром иммуноглобулинопатии. Начинает синтезироваться белок амилоид. В процессе мочеобразования он активно реабсорбируется почками, повреждая их. В моче нарастает протеинурия (белок Бенс-Джонса). Постепенно снижается концентрационная и фильтрационная функция почек, появляются отёки, положительный симптом поколачивания (боли в пояснице при поколачивании кулаком по этой области).
- Синдром иммунодефицита. Нормальный белок начинает заменяться патологическим. Синтез антител и компонентов иммунитета нарушается. В результате постепенно нарастает дефект гуморального иммунитета. Больные становятся незащищенными от бактериальных и вирусных инфекций. Характерно появление оппортунистических инфекций. Любой контакт с инфекционным агентом приводит к развитию заболевания
- Синдром повышенной вязкости: повышенная кровоточивость, синдром Рейно (нарушение микроциркуляции в дистальных сегментах конечностей), кровоизлияния в сетчатку, снижение кровоснабжения в головном мозге, возможно развитие ДВС – синдрома.
- Гиперкальциемия. В результате повышенной активности остеокластов (клеток, которые разрушают кости) в кровь выделяется большое количество кальция. Симптомы гиперкальциемые – тошнота, рвота, судороги. Характерно нарушение сердечной проводимости: увеличивается интервал QRS и Т, снижение АВ-проводимости, вплоть до АВ-блокады. Образование камней в почках. Это связано с отложением кальция, снижается фильтрация и реабсорбция. Почка сморщивается.
- Поражение внутренних органов: спленомегалия, гепатомегалия, язвенное поражение желудка. В различных органах и тканях откладывается амилоид, что приводит к нарушению их работы. Характеры боли в сердце, расширение границ сердечной тупости, глухость тонов. Боли в мышцах могут носить постоянный характер.
- Анемический синдром. Опухолевые клетки со временем вытесняют нормальный росток кроветворения. Снижается количество гемоглобина, эритроцитов. Кожные покровы покрывается кровянистыми пятнами и бледнеет (см. 2 фото выше), возникает постоянное чувство слабости. Волосы и ногти становятся ломкими.
Типы множественной миеломы
Существует два основных типа множественной миеломы, которые классифицируются по их влиянию на организм.
Ленивым миелома не вызывает каких — либо заметных симптомов. Обычно развивается медленно и не вызывает костных опухолей. Наблюдается только небольшое увеличение M-белков и M-плазменных клеток.
Одиночный плазмоцитом вызывает опухоль с образования, как правило , в костях. Он обычно хорошо реагирует на лечение, но нуждается в тщательном мониторинге.
Стадии протекания болезни
- I стадия. Количество гемоглобина больше ста, уровень кальция в крови в пределах нормы, отсутствие разрушения костей. Иммуноглобулин J меньше 50 г/л, иммуноглобулин А меньше 30 г/л. Белок Бенс-Джонска в моче меньше 4 грамм в сутки.
- II стадия. Количество гемоглобина от 85 г/л до 120г/л. Умеренное разрушение костей. Иммуноглобулин J 50 – 70 г/л, иммуноглобулин А 30 – 50 г/л. Белок Бенс-Джонса 4 – 12 грамм в сутки.
- III стадия. Количество гемоглобина меньше 85 г/л. Уровень кальция в кровы превышает нормальные показатели. Заметное разрушение костей. Иммуноглобулин G выше 70 г/л, иммуноглобулин А больше 50 г/л. Белок Бенс-Джонса в моче больше 12 грамм в сутки.
По степени прогрессирования:
- тлеющая – болезнь не прогрессирует в течении многих месяцев и лет;
- медленно прогрессирующая;
- быстро прогрессирующая;
- агрессивная.
Диагностика
Врачи часто обнаруживают множественную миелому до появления каких-либо симптомов. Если есть подозрение болезни, врачи предпримут следующие:
- сбор анамнеза заболевания (врач выясняет с чем по мнению больного связано заболевание, когда появились жалобы);
- общий осмотр (при осмотре можно выявить кровоизлияния на коже, бледность, при перкуссии боли в костях);
- общий анализ крови (для всех форм характерна нормоцитарная анемия, более чем в половине случаев увеличение СОЭ, вбелой крови изменений может и не быть, но часто наблюдается нейтрофилез со сдвигом влево);
- пункция костного мозга (в костном мозге выделяются мегакариоциты);
- общий анализ мочи (для анализа используют утреннюю порцию мочи. В течении нескольких часов ее необходимо доставить в лабораторию. В моче – повышенный уровень относительной плотности из-за присутствие белковых молекул, протеинурия. Патогномичный признак множественной миеломы белок Бенс-Джонса);
- биохимический анализ крови (общий белок, АЛТ, АСТ, билирубин,уровня креатинина, мочевой кислоты);
- рентгенография всех костей скелета кроме дистальных отделов (снимки делаются от середины плеча до кисти и от середины бедра до стопы);
- компьютерная томография позволяет обнаружить очаги разрушения костной ткани, сдавление спинного мозга;
- стернальная пункция – главный метод диагностики (делают прокол специальной иглой в грудине или подвздошной кости. Извлекают клетки и изготавливают мазок. В мазке находят опухоль костного мозга, большое количество плазматических клеток, незрелых клеток крови);
- анализ мочи по Зимницкому (позволяет оценить концентрационную способность почек. Для выполнения данного анализа в течении суток человек собирает мочу через каждые три часа, всего получается восемь порций. Оценивают общее количество мочи, плотность, ночной и дневной диурез).
Лечение множественной миеломы
Методы лечения включают:
- локальное облучение опухоли костного мозга;
- стационарная химиотерапия;
- высокодозная химиотерапия с трансплантацией костного мозга.
Начальная тактика ведения пациента определяется его возрастом, наличием или отсутствием тяжёлых сопутствующих заболеваний.
При возрасте пациента до 65 лет и отсутствии тяжёлых патология применяют высокодозную химиотерапию с трансплантацией костного мозга.
Локальное облучение миеломы в основном используется в качестве паллиативного метода лечения, особенно при выраженной болезненности в области скелета.
Медикаментозное лечение
Химиотерапия является наиболее популярным методом лечения множественной миеломы. Препараты может назначать только врач – химиотерапевт. Во время терапии надо постоянно следить за состоянием пациента и картиной крови. Различают следующие подходы в химиотерапии:
- монохимиотерапия – лечение одним препаратом;
- полихимиотерапия – использование более двух лекарственных средств.
Препараты, используемые для лечения:
Алкеран (Мелфалан) – противоопухолевое, цитостатическое средство
Побочные действия:
- диспептические явления: тошнота, рвота;
- кожный зуд;
- аллергические реакции;
- пневмофиброз;
- снижение функции яичников.
Преднизолон – гормональное средство. Обладает иммунодепрессивным эффектом. Снижает синтез белка в плазме крови, усиливает катаболизм белка в мышцах. Назначается с целью профилактики побочных действий химиотерапии.
Циклофосфан – противоопухолевое средство.
Побочные действия:
Винкристин – противоопухолевое средство растительного происхождения. Он блокирует вещества, необходимые для синтеза плазмоцитов. Винкристин вводят непрерывно внутривенно в течении суток.
Побочные действия:
- судороги;
- тошнота, рвота;
- крапивница;
- дизурия, задержка мочеиспускания.
Адриабластин – антибиотик, который обладает противоопухолевой активностью. Снижает рост и активность неопластических клеток. Под воздействием адриабластина образуются свободные радикалы, которые воздействуют на оболочку клеток.
Побочные действия:
- флебиты;
- дерматиты;
- нарушение проводимости сердца;
- аллергические реакции
- боли в области сердца.
После курса химиотерапии больным назначают Интерферон для поддержания иммунитета. При возникновении анемии необходимо переливание эритроцитарной массы.
Бортезомиб (Bortezomibum) – является новым препаратом в лечении заболевания. Его механизм действия – стимуляция апоптоза. Вводят внутривенно в условиях стационара.
Схемы сочетания препарата:
- схема VAD. В нее входят три препарата: винкристин, дексаметазон, доксорубицин;
- схема VBMCP. В нее входят 5 препаратов: преднизолон, мелфалан, циклофосфамид, винкристин, кармустин.
Признаки эффективности терапии:
- заживление переломов;
- увеличение эритроцитов и гемоглобина в крови;
- уменьшение размеров опухоли;
- уменьшение количества плазмоцитов в крови.
Локальная лучевая терапия показана больным с высоким риском перелома. Особенно в опорных частях скелета: позвоночник, кости таза.
К сожалению, даже после эффективной терапии и достижении полной ремиссии высок риск рецидивов. Это связано с тем, что в состав опухоли входят разнообразные клетки, которые после прекращения химиотерапии начинают вновь делиться.
Лечение осложнений множественной миеломы
Обезболивающая терапия проводится в несколько этапов. Для устранения несильной боли используются нестероидные противовоспалительные препараты:
- Спазмалгон;
- Ибупрофен;
- Индометацин.
При сильной боли и неэффективности НПВС (нестероидные противовоспалительные препараты) назначают опиоидные анальгетики:
- Кодеин;
- Трамадол;
- Просидол.
При длительном использовании могут вызвать наркотическую зависимость, поэтому использовать их необходимо с осторожностью. При нестерпимой боли назначают опиоиды сильного действия:
- Морфин;
- Налоксон;
- Бупренорфин.
Магнитотурботрон — это воздействие магнитным полем низкой частоты. Он уменьшает побочные эффекты химиотерапии, уменьшает боль, нарушает деление плазмоцитов. Курс проводят 2 раза в год.
Электросон – воздействие на структуры мозга токами низкой частоты. Токи уменьшают боль, обладают успокаивающим эффектом.
Антибактериальная и противовирусная терапия используется для лечения инфекционных осложнений. Так как иммунитет у всех больных снижен, то развитие инфекции – частое явление. Для лечения используют в основном цефалоспорины III и IV поколения, защищенные пенициллины (ампициллин).
Лечение переломов не должно отличаться от терапии у здоровых людей. Применяют операционное лечение и иммобилизирующие повязки. В послеоперационное время показан постельный режим, ношение ортопедических конструкций.
Терапия остеопороза проводится бифосфонатами (золедронат). Они подавляют активность остеокластов.
При миеломной болезни парапротеины (патогенные белки класса иммуноглобулина) откладываются в почках, это приводит к нарушению их функции. Чтобы избежать этого важно остановить прогрессирование роста плазмоцитомы. Для поддержания функций почек используются специальные препараты.
- Хофитол способствует очищению крови, выводит мочевину.
- Ретаболил – анаболический препарат, способствует росту мышц. Под его воздействием азот идёт на синтез белка.
- Цитрат натрия используется при нарушении кислотно-щелочного обмена, уменьшает количество кальция в крови
- Празозин расширяет периферические сосуды, снижает артериальное давление. Усиливает почечный кровоток.
- Каптоприл – ингибитор АПФ. Расширяет периферические сосуды, снижает в них сопротивление, способствует выведению кальция. Улучшает почечную фильтрацию
- При серьёзном нарушении фильтрационной функции почек – плазмаферез.
При гиперкальциемии применяют глюкокортикостероиды и химиотерапию
Хирургия
При множественной миеломе в качестве хирургического метода лечения применяют трансплантацию костного мозга. Это может быть как аутотрансплантация (пересадка собственного костного мозга), так и аллотрансплантация (пересадка костного мозга донора).
Аутотрансплантация ( или аутологичная трансплантация) позволяет увеличить дозы цитостатиков (группа противоопухолевых препаратов), улучшить результат лечение, увеличить срок ремиссии.
Аллотрансплантация имеет хорошие результаты, но применяется только у молодых пациентов. Так как имеет большой процент летальных исходов.
Питание при миеломе
При любых онкологических заболеваниях важно соблюдать диету. Из меню следует исключить копчёности, жареное, мучное, консервы.
Питание должно быть разнообразным, содержать как можно больше овощей и фруктов. Ограничить потребление белков, чтобы уменьшит парапротеинемию и токсической действие азота, который образуется при разрушении белка, на почки.
Питьевой режим составляет три литра. С мочой должно выделятся около двух с половиной литры за сутки. Если есть отёки, то нужно ограничить потребление поваренной соли.
Как не заболеть болезнью Рустицкого-Калера
Не допустить у себя болезнь Рустицкого-Калера можно следуя следующим советам:
- избегать контакта с инфекционными больными;
- вести здоровый образ жизни, отказаться от вредных привычек (алкоголь, курение);
- в рацион питания включить больше свежих овощей и фруктов;
- поддержание иммунитета: закаливание, спорт, стараться не переохлаждаться;
- внимательно изучать состав продуктов питания.
Прогноз
Прогноз зависит от чувствительности к химиотерапии и стадии заболевания. Лучшие результаты у людей с I и II стадией заболевания и лиц, моложе 60 лет. Перед лечением проводят оценку факторов риска и на этом строят прогноз. Миелома крови неизлечима, но при правильной тактике можно добиться долгосрочной ремиссии и высокого уровня жизни.
Критерии неблагоприятного прогноза:
- большое количество плазмоцитов;
- стремительный рост опухоли, который определяется клинически и рентгенологически, на рентгенограммах – увеличение площади дефектов;
- увеличение количества парапротеинов (аномальный белок класса иммуноглобулина);
- присутствие метастазов;
Источник: https://tvojajbolit.ru/gematologiya/mielomnaya-bolezn-chto-eto-takoe-otchego-voznikaet-chto-provotsiruet-bolezn-simptomyi-i-lechenie/
Миеломная болезнь
Это опухолевое заболевание, возникающее из плазматических клеток крови (подтип лейкоцитов, т.е. белых кровяных телец). У здорового человека эти клетки участвуют в процессах иммунной защиты, вырабатывая антитела.
При миеломной болезни (ее еще называют миеломой) в костном мозге и в костях накапливаются измененные плазматические клетки, что нарушает образование нормальных клеток крови и структуру костной ткани.
Иногда можно услышать о миеломе костей, миеломной болезни позвоночника, почек или крови, но это не совсем верные названия. Миеломная болезнь уже подразумевает поражение кроветворной системы и костей.
Классификация миеломной болезни
Болезнь неоднородна, можно выделить следующие варианты:
- моноклональная гаммапатия неясного генеза – это группа заболеваний, при которых избыточное количество В-лимфоцитов (это клетки крови, которые участвуют в иммунных реакциях) одного вида (клона) вырабатывают аномальные иммуноглобулины разных классов, которые накапливаются в разных органах и нарушают их работу (очень часто страдают почки).
- лимфоплазмацитарная лимфома (или неходжкинская лимфома), при которой очень большое количество синтезирующихся иммуноглобулинов класса М повреждает печень, селезенку, лимфоузлы.
- плазмацитома бывает двух видов: изолированная (поражает только костный мозг и кости) и экстрамедуллярная (накопление плазматических клеток происходит в мягких тканях, например, в миндалинах или носовых пазухах). Изолированная плазмацитома костей в некоторых случаях переходит во множественную миелому, но не всегда.
- Множественная миелома составляет до 90% всех случаев заболевания и обычно затрагивает несколько органов.
Также выделяют:
- асимптоматическую (тлеющую, бессимптомную миелому)
- миелому с анемией, поражением почек или костей, т.е. с симптомами.
Код миеломы по МКБ-10: С90.
Стадии миеломной болезни
Стадии определяют в зависимости от количества в сыворотке крови бета-2 микроглобулина и альбумина.
1 стадия миеломы: уровень бета-2 микроглобулина менее 3,5 мг/л, а уровень альбумина равен 3,5 г/дл или более.
2 стадия миеломы: бета-2 микроглобулин колеблется между 3,5 мг/л и 5, 5 мг/л или же уровень альбумина ниже 3,5, тогда как бета-2 микроглобулин ниже 3,5.
3 стадия миеломы: уровень бета-2 микроглобулина в сыворотке составляет более 5,5 мг/л.
Причины и патогенез миеломной болезни
Причины миеломы неизвестна. Есть ряд факторов, повышающих риск заболеть:
- Возраст. До 40 лет миеломной болезнью почти не болеют, после 70 лет риск развития заболевания значительно повышен
- Мужчины болеют чаще женщин
- У людей с черным цветом кожи риск миеломы в два раза выше, чем у европейцев или азиатов
- Имеющаяся моноклональная гаммапатия. У 1 из 100 человек гаммапатия трансформируется в множественную миелому
- Семейная история заболевания миеломой или гаммапатией
- Патология иммунитета (ВИЧ или применение лекарств, подавляющих иммунитет)
- Воздействие радиации, пестицидов, удобрений
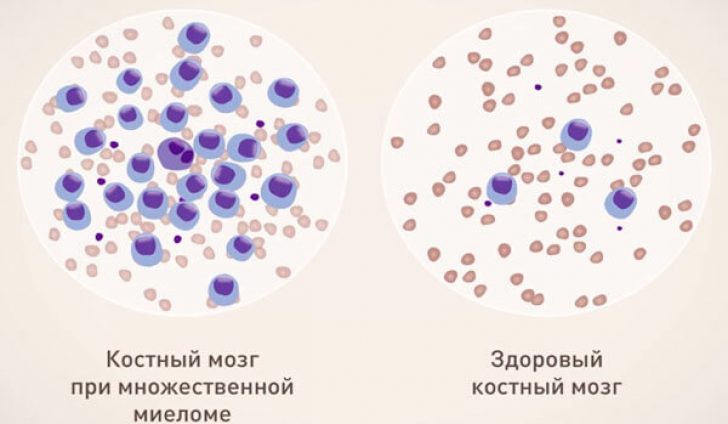
Костный мозг в обычных условиях вырабатывает строго определенное количество В-лимфоцитов и плазматических клеток.
При миеломной болезни их выработка выходит из-под контроля, костный мозг заполняется аномальными плазматическими клетками, а образование нормальных лейкоцитов и эритроцитов снижается.
При этом вместо антител, полезных в борьбе с инфекциями, такие клетки производят белки, способные повреждать почки.
Симптомы и признаки миеломной болезни
Признаки, которые помогут заподозрить миелому:
- Боль в костях, особенно в ребрах и позвоночнике
- Патологические переломы костей
- Частые, повторяющиеся случаи инфекционных заболеваний
- Выраженная общая слабость, постоянная усталость
- Потеря веса
- Постоянная жажда
- Кровотечения из десен или носовые, у женщин – обильные менструации
- Головная боль, головокружение
- Тошнота и рвота
- Зуд кожи
Диагностика миеломной болезни
Поставить диагноз бывает сложно, так как при миеломной болезни нет какой-то явной опухоли, которую можно заметить, а иногда заболевание вообще протекает без каких-либо симптомов.
Диагностикой миеломной болезни обычно занимается врач-гематолог. Во время расспроса врач выявляет основные симптомы заболевания у данного пациента, выясняет, нет ли кровотечений, боли в костях, частых простуд. Затем проводят дополнительные исследования, необходимые для точной постановки диагноза и определения стадии болезни.
- Клинический анализ крови при миеломе часто указывает на увеличение вязкости крови и повышение скорости оседания эритроцитов (СОЭ). Нередко снижено количество тромбоцитов и эритроцитов, гемоглобина.
- В результатах анализа крови на электролиты часто повышен уровень кальция; по данным биохимического анализа увеличено количество общего белка, определяются маркеры нарушения функции почек – высокие цифры мочевины, креатинина.
- Анализ крови на парапротеин проводят для оценки типа и количества аномальных антител (парапротеинов).
- В моче часто определяют патологический белок (белок Бенс-Джонса), который представляет собой моноклональные легкие цепи иммуноглобулинов.
- На рентгенограмме костей (черепа, позвоночника, бедренных и тазовых костей) видны характерные для миеломы повреждения.
- Пункция костного мозга – самый точный способ диагностики. Тонкой иглой берут кусочек костного мозга, обычно прокол делают в области грудины или кости таза. Затем полученный изучают под микроскопом в лаборатории на предмет перерожденных плазматических клеток и проводят цитогенетическое исследование для выявления изменений в хромосомах.
- Компьютерная томография, магнитно-резонансная томография, ПЭТ-сканирование позволяют выявить участки повреждения в них.
Способы лечения миеломной болезни
В настоящее время используют разные методы лечения, прежде всего лекарственную терапию, при которой препараты применяют в разных комбинациях.
- Таргетная терапия с использованием лекарства (бортезомиб, карфилзомиб (не зарегистрирован в России), которые за счет влияния на синтез белков вызывают гибель плазматических клеток.
- Терапия биологическими препаратами, такие как талидомид, леналидомид, помалидомид, стимулируют собственную иммунную систему бороться с опухолевыми клетками.
- Химиотерапия циклофосфаном и мелфаланом, которые тормозят рост и приводят к гибели быстрорастущих клеток опухоли.
- Кортикостероидная терапия (дополнительное лечение, которое усиливает эффект основных препаратов).
- Бисфосфонаты (памидронат, золендроновая кислота) назначают для повышения плотности костной ткани.
- Обезболивающие, в том числе наркотические анальгетики, применяют при сильных болях (очень частая жалоба при миеломной болезни), для облегчения состояния пациента применяют хирургические методы и лучевая терапия.
Хирургическое лечение требуется, например, для фиксации позвонков с помощью пластин или других приспособлений, так как происходит разрушение костной ткани, в том числе позвоночника.
После проведения химиотерапии часто проводят пересадку костного мозга, при этом наиболее эффективной и безопасной является аутологичная трансплантация стволовых клеток костного мозга, Для осуществления этой процедуры проводят забор стволовых клеток красного костного мозга.
затем назначают химиотерапию (как правило, высокими дозами противоопухолевых препаратов), которая уничтожает раковые клетки.
После окончания полного курса лечения делают операцию по пересадке забранных ранее образцов, и в результате начинают расти нормальные клетки красного костного мозга.
Некоторые формы заболевания (прежде всего “тлеющая” меланома) не требуют срочного и активного лечения. Химиотерапия вызывает тяжелые побочные эффекты и в некоторых случаях – осложнения, а эффекты на течение болезни и прогноз при бессимптомной “тлеющей” миеломной болезни сомнителен.
В таких случаях проводят регулярное обследование и при первых признаках обострения процесса начинают лечение. План контрольных исследований и регулярность их проведения врач устанавливает индивидуально для каждого пациента, и очень важно соблюдать эти сроки и все рекомендации врача.
Осложнения миеломной болезни
Сильные боли в костях, требующие назначения эффективных обезболивающих средств
Почечная недостаточность с необходимостью гемодиализа
Частые инфекционные заболевания, в т.ч. воспаление легких (пневмонии)
Истончение костей с переломами (патологические переломы)
Анемия, требующая переливания крови
Прогноз при миеломной болезни
При “тлеющей” миеломе заболевание может не прогрессировать десятки лет, но необходимо регулярное наблюдение у врача, чтобы вовремя заметить признаки активизации процесса, при этом появление очагов разрушения костей или увеличение в костном мозге количества плазматических клеток выше 60% говорит об обострении заболевания (и ухудшении прогноза).
Выживаемость при миеломе зависит от возраста и общего состояния здоровья. В настоящее время в целом прогноз стал оптимистичнее, чем еще 10 лет назад: 77 из 100 больных миеломой человек будут жить как минимум год, 47 из 100 – как минимум 5 лет, 33 из 100 – как минимум 10 лет.
Причины смерти при миеломной болезни
Чаще всего к смерти приводят инфекционные осложнения (например, пневмония), а также фатальные кровотечения (связанные с низким количеством тромбоцитов в крови и нарушениями свертываемости), переломы костей, тяжелая почечная недостаточность, тромбоэмболия легочной артерии.
Питание при миеломной болезни
Рацион при миеломе должен быть разнообразным, содержать достаточное количество овощей и фруктов. Рекомендуют уменьшить потребление сладостей, консервов и готовых полуфабрикатов.
Специальной диеты можно не придерживаться, но так как миеломе часто сопутствует анемия, то желательно регулярно есть продукты, богатые железом (постное красное мясо, сладкий перец, изюм, брюссельская капуста, брокколи, манго, папайя, гуава).
В одном из исследований было продемонстрировано, что употребление куркумы предупреждает резистентность к химиотерапии. Исследования на мышах показали, что куркумин может замедлять рост раковых клеток. Также добавление в пищу куркумы во время химиотерапии может несколько облегчить тошноту и рвоту.
Все изменения в диете нужно согласовывать с лечащим врачом, особенно во время химиотерапии.
Источник: http://medportal.ru/enc/oncology/types/mielomnaya-bolezn/
Лечение миеломы народными средствами
Миеломная болезнь (миелома, плазмоцитома) – онкологическое заболевание, при котором поражается костный мозг человека. Опухоль образуется из плазматических клеток, трансформировавшихся в миеломные. При поражении костного мозга все клетки могут трансформироваться.
Перерожденные клетки не попадают из костей в кровь, но выделяют специфические белки, которые накапливаются в тканях организма и нарушают его работу. В настоящее время точно не установлено, отчего может развиваться миелома. Признаки патологии: болезненность и переломы костей, нарушение свертываемости крови. На начальных этапах миеломной болезни симптомы могут отсутствовать.
Заболевание могут выявить случайно при проведении рентгенологического исследования или лабораторного анализа мочи.
Лечение и прогноз миеломы зависят от стадии, на которой болезнь обнаружена. Для лечения заболевания применяют народные средства.
Проводят общеукрепляющую терапию на основе целебных растений, а также лечение снадобьями на основе ядовитых растений, которые сдерживают деление раковых клеток.
Такая терапия оказывает комплексное положительное действие на организм и не вызывает тяжелых побочных эффектов.
Что такое миеломная болезнь?
Миелома – это одна из разновидностей рака крови. Это злокачественное новообразование, которое развивается в костном мозге человека. Опухоль локализуется в большинстве случаев в плоских костях.
При этом заболевании происходит перерождение плазмоцитов в миеломные клетки. По мере развития опухоли все плазмоциты могут переродиться.
Плазмоциты – это клетки-лейкоциты, основная функция которых заключается в синтезе иммуноглобулинов – белков иммунитета человека.
Плазмоциты формируются из В-лимфоцитов и локализуются в красном костном мозге, лимфатических узлах, лимфоидной ткани кишечника. В костном мозге на долю этих клеток приходится 5% от всего числа клеток.
Если их число превышает 10%, это состояние уже считается патологией.
Если в процессе созревания плазмоцита произошел сбой, из него может сформироваться миеломная клетка. Она продолжает делиться, что приводит к образованию опухоли. Миелома может иметь единичный или множественный характер.
При этом типе рака крови переродившиеся клетки не покидают костей, и их нельзя обнаружить в крови. Однако они продуцируют белок парапротеин – патологически модифицированный иммуноглобулин, который не способен выполнять свои функции.
Этот белок может откладываться в разных тканях организма человека в виде амилоида, что нарушает нормальное функционирование органов. Такие отложения отмечают в тканях почек, сердца, суставов.
Белок этот можно выявить при лабораторном исследовании крови.
Помимо парапротеина, миеломные клетки синтезируют особый белок цитокин, который выполняет ряд функций:
- повышает скорость деления клеток опухоли;
- снижает иммунитет;
- вызывает активацию остеокластов – специальных клеток костей, которые разрушают костную и хрящевую ткань;
- стимулирует деление гепатоцитов, что приводит к нарушению синтеза протромбина, ответственного за свертываемость крови;
- усиливает рост фибробластов, синтезирующих фибрин и эластин, повышающие вязкость крови;
- влияет на белковый обмен, что ведет к поражению тканей почек.
В норме остеоциты служат для уничтожения старых клеток костей и обновления костной ткани. Однако при миеломе этот процесс приобретает патологический характер, и в костях формируются множественные полости, нарушается их прочность.
Почему возникает миеломная болезнь?
В настоящее время точно неизвестно, что провоцирует начало патологического процесса. Считается, что важную роль в развитии заболевания играет генетическая предрасположенность к онкологическим заболеваниям крови. У 15% заболевших людей в семейной истории встречались случаи лейкоза. Возникают такие болезни вследствие мутации гена, ответственного за процесс созревания клетки-плазмоцита.
Болезнь чаще развивается у мужчин в возрасте после 50 лет. Женщины болеют миеломой намного реже. Лишь 1% заболевших младше 40 лет. Люди старше 50 более уязвимы, поскольку у них снижается иммунитет. В нормальном состоянии собственные защитные силы организма уничтожают переродившиеся клетки.
Миелома чаще возникает у людей с нарушением обмена веществ, в частности, с ожирением. Такое состояние также приводит к снижению иммунитета.
Считается, что провоцировать начало онкологического процесса может радиоактивное облучение.
Миеломная болезнь встречалась у ликвидаторов аварии на ЧАЭС, а также у людей после лучевой терапии для лечения других форм рака. Мутагенным действием обладают также некоторые химические вещества.
Длительная интоксикация организма может вызвать мутации в клетках и спровоцировать начало раковой болезни.
Симптомы заболевания
Болезнь развивается очень медленно. Первые характерные для миеломы симптомы появляются спустя длительное время (до 20–30 лет) после образования и начала деление миеломных клеток. Однако без должной терапии миелома приводит к смерти больного.
При развитии заболевания происходит поражение костной ткани и почек и угнетение иммунитета. Развитие характерных признаков миеломной болезни обусловлено синтезом парапротеинов.
Однако в 10% случаев клетки опухоли не вырабатывают этот белок, и заболевание может протекать бессимптомно.
На начальных этапах миеломы симптомы болезни отсутствуют, поскольку раковых клеток еще мало, и они не способны нанести серьезный вред организму. Однако по мере роста опухоли нарастают и признаки заболевания.
Симптомы миеломы:
- Болезненность костей.
Цитокины, продуцируемые миеломными клетками, активируют отстеокласты. Эти клетки разрушают костную ткань, что и вызывает ноющие болевые ощущения. Боль значительно усиливается, если поражается надкостница. - Склонность к переломам.
Вследствие усиления функции остеокластов кости становятся хрупкими и легко ломаются, даже если нагрузка на них была незначительной. У больного возникают переломы ребер, позвонков и костей таза, конечностей. - Болезненность суставов, мышц, сердца.
Перерожденные клетки синтезируют белки парапротеины, которые накапливаются в тканях организма, нарушая их функционирование и вызывая боль. - Нарушение иммунитета.
Увеличение количества перерожденных клеток приводит к нарушению работы костного мозга и снижению числа нормальных плазматических клеток. Вследствие этого снижается продукция нормальных иммуноглобулинов. Проявляется это состояние в склонности к развитию длительных инфекционных болезней. Человек часто болеет и с трудом излечивается. - Нарушение кальциевого обмена.
Разрушение костной ткани ведет к повышению концентрации кальция в крови, и наступает состояние гиперкальциемии. Симптомы этого состояния: запоры и тошнота, боль в животе, эмоциональные расстройства, заторможенность, общая слабость, увеличение количества мочи. - Нарушение работы почек.
При гиперкальциемии соли кальция откладываются в почечной ткани. Также в почечных канальцах откладываются парапротеины. Это нарушает нормальную работу органа, приводит к деградации ткани и фиброзу. Также возникает нарушение оттока мочи. Нарушение почечной функции в этом случае не проявляется отеками и повышением артериального давления. - Анемия.
Поражение костного мозга приводит к нарушению синтеза других кровяных клеток, в частности, эритроцитов. Это приводит к уменьшению концентрации гемоглобина в крови и кислородному голоданию. Страдает от этого состояния в первую очередь головной мозг. Такое состояние проявляется быстрой утомляемостью, сонливостью, головными болями и головокружением. У больного может возникать одышка и тахикардия. Кожные покровы бледные. - Нарушение свертываемости крови.
Повышение синтеза фибрина и эластина повышает вязкость крови. В этих условиях легко происходит склеивание эритроцитов и образование тромбов. В то же время снижение выработки тромбоцитов в костном мозге приводит к снижению свертываемости крови, длительным кровотечениям. У больного могут спонтанно возникать носовые и десенные кровотечения, легко образуются кровоподтеки на коже.
Диагностика болезни
Диагностика может быть затруднительной, поскольку вначале патологического процесса характерные для миеломной болезни симптомы отсутствуют. Определить миелому на ранних этапах можно лишь случайно входе рентгенологического исследования.
В большинстве случаев болезнь диагностируют, когда вследствие хрупкости костей у человека возникают переломы. Рентгенологическое исследование костной ткани показывает характерную для миеломы картину.
Для точной диагностики проводят следующие процедуры:
- Сбор анамнеза.
Врач выявляет, как давно у больного возникли те или иные симптомы, а также определяет общее состояние здоровья человека, наличие других заболеваний. - Осмотр.
При визуальном осмотре выявляют припухлости в костях и мышцах, бледность и наличие кровоизлияний в коже. Определяют частоту сердцебиения. - Лабораторное исследование крови.
Делают общий анализ, определяют уровень гемоглобина и формулу крови и выявляют нарушение кроветворения. Биохимический анализ показывает эффективность работы внутренних органов, нарушение белкового и кальциевого обмена. Также определяют наличие парапротеинов методом иммуноэлектрофореза. - Лабораторное исследование мочи.
В моче больного человека выявляют повышенное содержание белка, а также наличие патологического парапротеина. При поражении почек может быть наличие крови в моче. - Гистологическое исследование костного мозга.
Делают забор костного мозга и определяют количество плазматических клеток и переродившихся клеток, характер кроветворения. - Рентгенологическое исследование костей. Рентген костей показывает характерную для миеломы картину: полости в костной ткани вокруг опухоли, остеопороз.
Рентгенологическое исследование при подозрении на миелому проводят без применения контраста. Контраст содержит молекулы йода, которые связываются с парапротеином в нерастворимый комплекс, поражающий почки.
- Компьютерная томография.
Этот метод исследования выявляет другие опухоли, более точно показывает очаги поражения костной ткани и позволяет оценить распространение заболевания.
Лечение миеломной болезни
Существует народное лечение миеломы. Народные методы делятся на два класса:
- Прием лекарственных средств, которые замедляют деление опухолевых клеток.
Терапия основана на приеме снадобий на основе ядовитых растений, содержащих алкалоиды, и является аналогом химиотерапии. Необходимо быть аккуратным в приготовлении и приеме таких средств, поскольку увеличение дозировки может вызвать тяжелое отравление и даже смерть больного. - Приема средств, которые улучшают состояние здоровья человека.
Терапия лекарственными травами нацелена на уменьшение симптомов заболевания и укрепление иммунитета. Такое лечение не поможет победить болезнь, но улучшит качество и продолжительность жизни больного.
Рекомендуется применять средства первого и второго типа комплексно. Пить лекарственные снадобья на основе ядовитых растений необходимо курсами, а по окончании курса нужно сделать перерыв. Прием общеукрепляющих средств длится от двух недель до месяца. После этого нужно сменить средство, иначе выработается привыкание, и целебный эффект пропадет.
Терапия ядовитыми растениями:
- Болиголов. Из цветков и стеблей болиголова готовят водочную настойку. Растение высушивают, измельчают и заливают водкой в соотношении 1:10. Настаивают в стекле в темном теплом месте три недели, периодически встряхивают, затем процеживают. Принимают курс такой настойки. Начинают прием с 1 капли снадобья 1 раз в день на голодный желудок. Ежедневно увеличивают количество средства на 1 каплю и доводят до 40, затем начинают уменьшать количество средства, пока снова не дойдут до 1 капли. Таким образом полный курс составляет 79 дней. После этого делают двухнедельный перерыв и повторяют курс. Настойку растворяют в 50 мл теплой кипяченой воды и пьют маленькими глотками.
- Мухомор. Готовят спиртовую настойку шляпок этого гриба. Шляпки нарезают и заливают 70% спиртом (на 300 мл спирта берут 5 г сырья). Выдерживают две недели, затем фильтруют. Принимают по 1 ч. л. такого средства один раз в день через два часа после еды. Терапия длится, пока не закончится вся настойка, затем делают перерыв в две недели и повторяют курс.
- Чистотел. Растения собирают в период цветения вместе с корнем. Для лечения используют сок чистотела. Растения тщательно моют, измельчают в блендере или мясорубке и отжимают сок. Сок отстаивают в холодильнике три дня и отбирают надосадочную жидкость. В сок растения добавляют 96% спирт. На литр сока берут 300 мл спирта. Снадобья хранят в холодильнике и принимают по 1 ст. л. 4 раза в сутки. Терапия длится 30 дней, затем делают десятидневный перерыв и повторяют курс.
Общеукрепляющие противораковые средства:
- Сабельник болотный. Готовят водочный настой корня этого растения. Корень измельчают и заливают водкой в соотношении 1:10. Снадобье выдерживают в стекле при комнатной температуре в темноте, периодически встряхивают. Настойку пьют по 1 ст. л. три раза в день до приема пищи. Терапия длится 30 дней.
- Донник лекарственный. 1 ст. л. сушеной травы этого растения заливают стаканом кипятка, выдерживают час и процеживают. Пьют по четверти стакана этого средства три раза в день до приема пищи. Терапия длится две недели. Донник разжижает кровь и уменьшает склонность к тромбозам.
- Вероника лекарственная. 1 ч. л. сушеной травы заливают стаканом кипятка, настаивают два часа и процеживают. Пьют по 1/3 стакана три раза в день через час после приема пищи. Лечение длится месяц. Это лекарственное средство улучшает работу почек.
- Вероника лекарственная: рецепт №2. Свежие листья этого растения перетирают в кашицу и отжимают сок. 2 ч. л. такого сока смешивают с 2 ч. л. козьего молока и выпивают один раз в день утром до завтрака. Лечение длится 30 дней.
- Лабазник. 2 ст. л. травы этого растения заливают 2 стаканами кипятка, выдерживают на медленном огне 2–3 минут, остужают и процеживают. Принимают по 2 ст. л. отвара три раза в день до еды. Лечение длится месяц. Снадобье улучшает работу почек, снижает болевой синдром.
- Окопник. Корень этого растения высушивают и растирают в порошок. 40 г такого порошка заливают литром молока и выдерживают в духовом шкафу в течение 6–7 часов, затем процеживают. Принимают по 50 мл три раза в день. Терапия длится две недели. Это средство оказывает противоопухолевое действие, уменьшает боль.
- Копеечник чайный. Готовят настойку из корней этого растения. Измельченные корни заливают водкой в соотношении 1:10, настаивают в темном месте в стеклянной посуде при комнатной температуре две недели, затем процеживают. Принимают по 1 ч. л. такой настойки один раз в день. Лечение доится 30 дней.
- Молочай. Также готовят настойку из корней. Корни измельчают. 25 г растительного сырья заливают полулитром водки, настаивают 20 дней и процеживают. Принимают по 1,5 мл этого средства один раз в день. Лечение длится месяц.
Питание больного должно быть разнообразным и богатым витаминами, минералами, ненасыщенными жирными кислотами. Пища должна быть преимущественно вегетарианской. Вместо животных жиров рекомендуется употреблять растительное масло.
Прогноз и профилактика
Болезнь развивается медленно, но является достаточно тяжелой. Полное излечение наступает исключительно редко. Также прогноз зависит от стадии, на которой выявлена миелома. При диагностике на ранних стадиях удается добиться устойчивой ремиссии.
Длительность такой ремиссии составляет в среднем 2–4 года, в некоторых случаях – до 10 лет. 2-х летняя выживаемость при должном лечении характерна для 90% больных, дальше этот показатель снижается.
Без терапии продолжительность жизни больного не превышает 2-х лет.
Смерть при миеломе наступает вследствие геморрагического или ишемического инсульта, инфаркта миокарда, почечной недостаточности или инфекционного поражения организма.
Поскольку точно не известны причины заболевания, то специфическая профилактика отсутствует. Тем не менее, чтобы предотвратить развитие онкологических заболеваний, в частности, миеломной болезни, необходимо, в первую очередь, избегать радиации и контакта с токсическими веществами.
Болезнь реже развивается у здоровых, физически крепких людей. Важно вести активный образ жизни, заниматься спортом и бороться с ожирением. Важно в предупреждении развития болезни и питания. Пища должна быть полезной, богатой витаминами и минералами.
Необходимо увеличить количество овощей, фруктов, орехов и сухофруктов в рационе. Также предупредить развитие миеломы поможет употребление продуктов, содержащих антиоксиданты. Много таких веществ содержится в свежих овощах и фруктах, пряных травах и специях.
Для укрепления иммунитета раз в полгода полезно пить курсы общеукрепляющих народных средств на основе целебных трав.
Напишите в комментариях о своём опыте в лечении заболеваний, помогите другим читателям сайта!
Поделитесь материалом в соцсетях и помогите друзьям и близким!
Источник: http://nmed.org/mielomnaya-bolezn-mieloma.html
Как лечить миелому (миеломную болезнь)
Этот вид рака костного мозга затрагивает белые кровяные тельца, так называемые плазмоциты, которые производят один из видов антител.
При миеломе плазмоциты вырабатывают много аномальных антител, так называемых парапротеинов, причем некоторые из них (белок Бенс-Джонса) могут обнаруживаться в моче. Миелома поражает пожилых людей; средний возраст больных около 60 лет.
Эта болезнь может систематически разрушать костный мозг и кости. Есть несколько вариантов лечения миеломы, но все они направлены лишь на минимизацию симптомов, и выживаемость невелика.
В этой статье будут рассмотрены симптомы миеломы, лечение миеломы, а также вы узнаете как лечить миелому (миеломную болезнь).
Признаки и симптомы миеломы
Обычно проявляются следующие симптомы:
- боль в костях, чаще всего в спине;
- анемия – бледность кожи, утомляемость и одышка;
- почечная недостаточность – плохое самочувствие, темная моча, редкое мочеиспускание и желтуха;
- кровотечение – из-за низкого уровня тромбоцитов.
Лечение миеломы
Как лечить миелому? Каждый симптом миеломы лечат соответствующим образом.
Например, боль в костях поддается лечению радиотерапией, и исследования показали, что повышенный уровень кальция можно снизить с помощью лекарств, называемых бифосфонатами.
Для смягчения симптомов миеломы, вызванных костными отложениями, используют стероидные препараты. Диализ почек может быть единственным вариантом лечения миеломы для пациентов с почечной недостаточностью.
Некоторые химиотерапевтические препараты повысили продолжительность жизни пациентов, больных миеломой, а новые схемы применения лекарственных препаратов дают надежду на дальнейшее улучшение.
Характерные особенности миеломы
Разрушение костей. Часто поражаются кости позвоночника, таза и черепа, что приводит к их деформации и переломам. При этом может сдавливаться спинной мозг и ущемляться нервы, что вызывает ослабление различных частей организма в зависимости от того, какие нервы ущемлены.
Повышенное содержание кальция в крови. При разрушении костей в кровь выделяется кальций (гиперкальциемия).
Разрушение костного мозга. Это ведет к анемии и низкому уровню тромбоцитов и белых кровяных телец.
Повреждение почек. Оно возникает отчасти из-за выделения избыточных антител, отчасти из-за гиперкальциемии.
Пациенты с миеломой также подвержены возвратным инфекциям.
Как диагностируют миелому?
Прежде Ваш врач организует ряд исследований, перечисленных ниже, для подтверждения диагноза и поможет выбрать подходящее лечение миеломы.
Полный подсчет форменных элементов крови. Можно заподозрить миелому, если результаты показывают анемию, малое число белых кровяных телец или тромбоцитов.
Исследование функции почек. Результаты могут оказаться аномальными и показать высокое содержание кальция или мочевой кислоты в крови.
Электрофорез. Белок Бенс-Джонса можно обнаружить при так называемом электрофорезе, когда белки крови разделяют в геле с помощью электричества.
Рентген. Различные рентгеновские исследования могут выявить костные дефекты, которые указывают на симптомы миеломы; их легче всего обнаружить в черепе и тазе.
Анализы мочи. Они часто в состоянии обнаружить фрагменты антитела, которое называется белком Бенс-Джонса.
Биопсия костного мозга. Взятый при биопсии образец ткани может показать присутствие раковых клеток.
Какой прогноз при миеломе?
До недавнего времени немногие люди с симптомами миеломы жили около шести-семи месяцев, а при таких осложнениях, как анемия и почечная недостаточность, и того меньше. Теперь благодаря современному лечению миеломы больные без осложнений могут прожить до двух-трех лет и, возможно, дольше.
Полный подсчет форменных элементов крови – один из способов диагностировать миелому. На снимке техник пользуется счетчиком Культера, чтобы определить размеры красных и белых кровяных телец, а также тромбоцитов в образце крови.
Множественная миелома
Представляет собой патологическую пролиферацию плазматических клеток, характеризуется значительным повышением иммуноглобулинов, белка Бенс-Джонса и множественными очагами замещения костной ткани опухолевыми клетками.
Множественная миелома – симптомы
Начало болезни обычно приходится на возраст старше 50 лет. Поражает первичная злокачественная опухоль позвоночника преимущественно мужчин. Обычно больной жалуется на постоянную боль, не ослабевающую в покое и исходящую из глубины.
Боль часто является вторичной и обусловлена патологическим переломом (от микропереломов до переломов длинных костей).
Наиболее распространены компрессионные переломы позвонков грудного и поясничного отделов, которые сопровождаются болями, симулирующими радикулит и ограничивающими движения в позвоночнике.
Генерализованный остеопороз считают вторичным по отношению к фактору, активирующему остеокластическую деятельность опухолевых клеток (см. рис.).
Заболевание сопровождается анемией, повышением скорости оседания эритроцитов (из-за обволакивания эритроцитов иммуноглобулинами), гиперкальциемией, снижением активности щелочной фосфатазы, увеличением глобулинов сыворотки крови и снижением альбумин-глобулинового коэффициента, а также нарушениями электрофоретической активности белков плазмы (с характерными изменениями m-пика) и мочи (иммуноглобулины с легкими цепями, белок Бенс-Джонса).
На рентгенограммах множественные очаги остеолиза, сплющивание позвонков, тяжелый остеопороз вплоть до полного разрушения позвонка (“исчезающий позвонок”).
Как лечить миелому (миеломную болезнь)?
Для лечения миеломы рекомендуется химиотерапия и поддерживающие мероприятия. Опухоль радиочувствительна, лучевая терапия временно снимает боль. К хирургическому лечению опухоли следует прибегать лишь при значительной нестабильности позвоночника. Благоприятное действие оказывает ношение легкого корсета.
Множественная миелома. Banna M. Clinical Radiology of lhe Spine and Spinal Cord. Rockvillc, Md, Aspen. 1985. p 350.
Источник: http://therapycancer.ru/mieloma/2800-kak-lechit-mielomu-mielomnuyu-bolezn