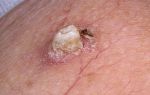
Как выглядит начальная стадия рака кожи с фото, симптомы и признаки, виды, лечение
Как определить начальную стадию рака кожи?
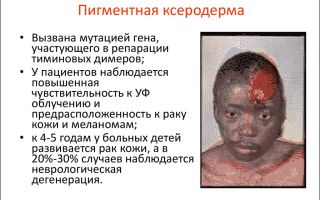
На фото ребенок с пигментной ксеродермой последней стадии — это редкий вид рака кожи наблюдаемый у детей
На картинке изображена раковая пигментная ксеродерма кожи лица, с вовлечением глаз
Базальноклеточный кожный рак тоже предпочитает поверхность лица. Подобная онкоформа представляет собой плотный узелок, постепенно вызывающий появление рядом себе подобных образований, с которыми он сливается, занимая все большие площади.
Стадии
В развитии кожного рака аналогично другим онкологиям наблюдается соответствующая стадийность.
- 1 стадия – начальный этап развития кожной опухоли, для которого характерны небольшие ее размеры (не больше 2 см). Рак кожи первой стадии отличается отсутствием метастаз и высокой подвижностью, без затруднений перемещается вместе с кожей, хотя и поражаются нижние ее слои. Прогноз лечения на этой стадии благоприятный, поскольку большинству пациентов удается полностью излечиться от кожного рака.
- 2 стадия – характеризуется увеличением опухоли до 4 мм, хотя клетки злокачественного характера еще не успели добраться до лимфоузлов. В единичных случаях рядом с опухолью в лимфоузле обнаруживается метастаз. В зоне расположения новообразования может присутствовать чувство болезненности. Для этой стадии характерна 50% пятилетняя выживаемость, но только при условии своевременной и адекватной терапии.
- На 3 стадии происходит активное поражение лимфоузлов, хотя в органах метастаз пока не наблюдается. Опухоль становится бугристой и вызывает массу неприятных ощущений. Образование на этом этапе уже прорастает в подкожные ткани, поэтому утрачивает свою подвижность. Для подобной стадии пятилетняя выживаемость наблюдается лишь у трети пациентов.
- Образование на 4 стадии приобретает крупные размеры, охватывая большие площади кожного покрова. Опухоль прорастает внутрь тела, вовлекая в раковые процессы хрящи и костные ткани. Обычно на этом этапе новообразование отличается кровоточивостью, оно отравляет все системы организма, распространяя по ним метастазы. Обычно первой страдает печень, затем легкие. На этой стадии пятилетняя выживаемость чрезмерно мала и не превышает 20%.
Последствия
Каждая разновидность кожного рака отличается своим набором клеток с различной агрессивностью, поэтому и ведут себя такие новообразования по-разному.
Чем опасны раковые разновидности кожи:
- Базалиома не склонна к метастазированию, отличается медленным ростом, часто обнаруживается в носу.
- Плоскоклеточная кожная онкология. наоборот, быстро растет и метастазирует по организму.
- Самой опасной формой считается меланома. трудно поддающаяся терапии и часто вызывающая массу осложнений.
Диагностика
- Компьютерной томографии ;
- Биопсии;
- Позитронно-эмиссионной томографии;
- Лабораторных исследований крови, онкомаркеров кожного рака, печеночная серология и пр.
Как вылечить патологию
Терапевтический процесс носит комплексный характер. После выявления конкретного вида и стадии онкологии врач подбирает адекватный лечебный план. Основные методики, применяемые в лечении кожного рака:
- Хирургическое лечение представляет собой удаление опухоли открытым способом. Применяется при онкологии конечностей, тела или для избавления от метастаз.
- Радиотерапия предполагает проведение облучения тогда, когда хирургическое лечение неосуществимо либо при повторном развитии онкологии;
- Химиотерапевтический подход традиционно применяется для лечения рецидивирующих онкологических форм, а также при больших размерах опухоли. Методика основывается на использовании препаратов, оказывающих разрушительное воздействие на раковые клетки. Нередко при подобном лечении применяется специальная противораковая мазь, которую показано наносить на опухоль ежедневно, на протяжении нескольких недель;
- Метод фотодинамии успешно применяется при лечении рака, локализующегося в верхних кожных слоях. Методика основывается на использовании специализированного препарата, наносимого на зону расположения онкологии, после чего данный участок подвергается световой обработке, под влиянием которой нанесенный препарат активируется и уничтожает клетки рака;
- Лазерное лечение успешно устраняет онкоклетки с помощью высокоактивного пучка лучей;
- Метод фульгурации предполагает удаление клеток рака посредством специального инструментария, после чего зону операции обрабатывают током, который убивает оставшиеся онкоклетки;
- Криолечение оправдано лишь в случае неглубокого расположения опухоли. Методика предполагает замораживание злокачественного материала жидким азотом.
Наряду с вышеуказанными процедурами назначается иммуностимулирующая терапия, повышающая противостояние организма раковым клеткам. Для этого назначают прием Интерферона, 5-фторурацила, Имиквимода, Алдеслейкина, Дакарбазина и прочих препаратов.
Питание
Кожный рак требует кардинального пересмотра рациона.
Необходимо обеспечить организм высоким содержанием ретинола и каротина, содержащихся преимущественно в молочной продукции, рыбьем жире, яйцах, моркови, зеленом чае, кукурузе, томатах, сое и пр.
Существует множество продуктов, способных подавлять рост клеток злокачественного происхождения:
Прогноз выживаемости
Практика последних лет показывает, что прогноз относительно пятилетней выживаемости при плоскоклеточном раке начальных форм составляет порядка 90%, а при завершающих его стадиях не более 60%.
Если организм пациента среагировал на противораковое лечение адекватно, то в дальнейшем рецидивов может и не быть.
Для злокачественной меланомы прогноз тоже неплохой.
На начальных стадиях выживаемость держится на показателях чуть больше 95%, а на завершающей стадии – не более 20%.
Метастазирование и продолжительность жизни
Чаще всего при кожном раке метастазирует меланома, распространяясь по организму через кровь и лимфопути. После хирургического иссечения меланомы у 9 из десятка пациентов в течение 5-летнего периода выявляются метастазы, которые обычно локализуются в подкожной клетчатке и на поверхности кожного покрова.
При подобном метастазировании продолжительность жизни больного составляет от полугода до полутора лет. Ели метастазирование пошло во внутренние органы или мозг, то в последствии продолжительность жизни пациентов с раком кожи сокращается до 3-6 месяцев.
Профилактика
Основным, предрасполагающим к онкологии фактором, является УФ-излучение, поэтому необходимо максимально ограничить его вредное воздействие.
Постоянно избегать солнечного света, безусловно, не получится, но вот ограничиться загаром только во время низкой солнечной активности вполне под силу каждому. И лучше отказаться от солярия хотя бы на весенне-летний период, когда естественного солнечного излучения вполне достаточно.
Источник: http://therapycancer.ru/novosti/rak/4693-kak-vyglyadit-nachalnaya-stadiya-raka-kozhi-s-foto-simptomy-i-priznaki-vidy-lechenie
Как проявляется рак кожи: фото, симптомы, советы
Онкологические заболевания являются одной из основных проблем современного мира. Значительную часть злокачественных новообразований занимает раковые опухоли кожи.
Не всегда медицина способна справиться с раком. Поэтому необходимо знать симптоматические проявления заболеваний такого рода для своевременного диагностирования и последующего лечения.
Рак кожи — опухолевое заболевание кожной поверхности злокачественного характера, образующееся из-за сбоев в функционировании клеток, которые приводят к их бесконтрольному делению. Интенсивное размножение мутированных клеток обеспечивает благоприятные условия для возникновения и развития рака кожи.
Причины
Рак кожи можно избежать, если в своей деятельности учитывать причины его возникновения:
- Лучи ультрафиолета. Каждая клетка человеческого тела несет молекулу ДНК, которая содержит в себе данные о механизме предписываемой деятельности. Ультрафиолетовые лучи изменяют содержимое ДНК, и клетка приобретает другие свойства. В результате чего она начинает безостановочно делиться, что в конечном счете приводит к образованию опухоли.
- Химические мутагены. При постоянном контакте с определенными химическими веществами происходит мутация генов ДНК. Клетка теряет свою функцию и начинает размножаться, порождая злокачественные подобия.
- Ионизирующее излучение. Любые лучи радиоактивного характера воздействуют на свойства клетки, изменяя их. Также радиация порождает в организме свободные радикалы. Они окисляют клетки и приводят к сбою генетического аппарата. В итоге образуются атипичные образования, которые становятся базой опухоли.
- Перерождение рубцов. В составе рубцовой ткани присутствуют нетипичные для кожи соединительные волокна. Они не могут в достаточной мере обеспечить оптимальное кровообращение, в результате чего происходит активное деление клеток. Это создает благоприятную среду для мутации клеток.
- Перерождение родинок. Сами по себе родимые пятна являются образованиями доброкачественного характера. Но в результате их ожога или травмы существует вероятность активизации размножения меланоцитов, что может привести к меланоме.
- Генетическая предрасположенность. В организме человека существует специальный ген, который способствует выработке особого фермента, отвечающего за удаление мутированных клеток.Возможна ситуация, что с рождения организм не может вырабатывать достаточного количества необходимого вещества, поэтому пораженные клетки не уничтожаются, что является причиной появления опухоли.
Цирроз печени: фото и симптомы у мужчин. Тут описано, в каких случаях бывают метастазы в ноги.
Какие признаки цирроза печени проявляются у женщин? Список по http://stoprak.info/vidy/zhkt-kishechnik/pechen/otlichitelnye-simptomy-u-zhenshhin.html ссылке.
Рак кожи имеет различные формы проявления, каждой из которых соответствуют специфические симптомы. Поэтому необходимо изучение каждой разновидности и присущих им признаков.
Начальная стадия
Знание симптомов начальной стадии рака позволяет своевременно диагностировать его и сразу же перейти к лечебным мероприятиям. К основным проявлениям заболевания относят:
- отсутствие аппетита;
- повышенная температура тела в течение длительного периода;
- постоянная слабость;
- быстрое переутомление при физической деятельности;
- снижение массы тела без адекватных причин;
- увеличенные в размерах лимфатические узлы;
- изменение величины, формы и цвета родинок;
- болевые ощущения в области родимых пятен.
Очевидно, что не все заболевания кожи относят к опухолям. Но при рассмотрении различного типа воспалений и доброкачественных образований можно выделить ряд болезней, которые являются предраковыми. То есть при развитии они могут стать причиной возникновения заболевания.
Выделяют две группы предраков:
- Облигатные. Они с большей вероятностью переходят в рак.
- Факультативные. Поражения такого рода нечасто трансформируются в злокачественную опухоль.
Плоскоклеточный рак кожи может проявляться в трех формах:
- Язвенная. Для этой разновидности характерным является наличие язвы-кратера с высокими валкиообразными границами. Для очага заболевания типичны выделения с кровью и специфический неприятный запах. Опухоль в короткие сроки прогрессирует, разрастаясь вширь и вглубь.
- Узелковая. Узел плотный, имеет форму цветной капусты: широкое основание с бугристой поверхностью с красноватым или коричневатым оттенком. Также характерным является быстрое развитие, возникновение эрозий и язв на поверхности.
- Бляшковая. Бляшка отличается красноватым цветом, наличием маленьких образований и частым кровоточением. Быстро распространяется вширь с последующим проникновением в глубокие ткани.
Помимо рассмотренных проявлений для плоскоклеточного рака характерно присутствие болевых ощущений в случае инфицирования новообразований.
Кожный рог
Кожный рог – предраковое заболевание с образованием опухоли, которая формируется из клеток шиповатого слоя кожи. По своей форме напоминает рог животного. Его длина может достигать нескольких сантиметров. Новообразование при развитии может увеличиваться в длину, но расширение основания практические не происходит. Переход в раковую форму наблюдается достаточно редко.
Себорейная кератома
При визуальном рассмотрении напоминает пятно желто-коричневых оттенков. С развитием увеличивается, темнеет и покрывается мелкими трещинами. Для этого заболевания характерны следующие проявления:
- Поверхность шелушится.
- Зуд.
- Болевые ощущения.
Может самостоятельно отпадать, при этом это ее прежнее место локализации начинает кровоточить. Рекомендуется обратиться к специалисту для предотвращения попадания инфекции в ранку.
Актинический кератоз
На пораженном участке кожи образуется бляшка со следующими параметрами:
- круглой или овальной формы;
- с размерами не более 10 миллиметров в диаметре;
- небольшое воспаление;
- имеет красноватый цвет;
- на ощупь – шероховатая, ороговевшая.
При озлокачествлении в очаге заболевания возникают болевые ощущения, активные воспалительные процессы. Также бляшка набухает и краснеет.
Болезнь Педжета
В большинстве случаев локализуется у сосков молочных желез. Очаг поражения имеет экземоподобную форму с четкими границами. При дальнейшем развитии расширяется, появляется эрозия кожи, изъязвления на поверхности, которые впоследствии покрываются коркой. Характеризуется:
- Зудом.
- Жжением.
- Небольшими болями.
Эритроплазия Кейра
Является одним из проявлений болезни Боуэна. Область поражения – слизистая оболочка полового члена. Группа риска – мужская часть населения в возрасте от 45 до 70 лет. Формируется заболевание в виде бляшки с красноватым оттенком и влажной бархатистой поверхностью.
Среди симптоматических проявлений можно выделить незначительные болевые ощущения, которые усиливаются при травмировании образования.
В этой статье симптомы аденомы надпочечника у женщин.
Тут http://stoprak.info/vidy/onkologicheskie-zabolevaniya-krovi/limfouzlov-na-shee.html советы, как определить рак лимфоузлов шеи.
Достаточно редкое заболевание, которое может образоваться на любом участке кожи и слизистой. Возникает в возрастном промежутке от двадцати до восьмидесяти лет в одинаковой степени как у мужчин, так и у женщин.
Очаг поражения может быть образован единичными или множественными наростами.
Генетическая дистрофия кожи хронического характера. Отличается особой чувствительностью к солнечным лучам. Проявляется еще в детском возрасте в промежутке от двух до четырех лет, в виде красноватых пятен на непокрытых участках кожного покрова.
Пораженная поверхность становится сухой и начинает шелушиться. Формируются очаги истончения кожи или, напротив, утолщения. Также появляются расширенные мелкие кровеносные сосуды.
В некоторых случаях образуются множественные бородавчатые разрастания.
Для диагностики рака кожи используют современные методики, которые позволяют получить все необходимые сведения о заболевании:
В этом видео показано, как самостоятельно провести тест на рак кожи, по методу, разработанному британскими учеными:
Кожный рак является в значительной мере опасным заболеванием, которое несет за собой возникновение проблем со здоровьем и нарушение эстетики кожи. Симптомы болезни вносят определенный дискомфорт в жизнь. Предлагаем поделиться своими переживаниями или советами по этой теме в комментариях к данной статье.
Источник: http://stoprak.info/vidy/kozhi/kak-uznat-chto-proyavlyaetsya.html
Ксеродермия – лечение, симптомы и фото
Ксеродермия или ксероз кожи – одна из разновидностей обыкновенного ихтиоза, которая отличается легким протеканием, положительным прогнозом и хорошей реакцией на лечение.
Она принадлежит к группе аутосомно-доминантных генетических заболеваний, а значит, наследуется от родителей. Другое название – абортивный ихтиоз.
При данной болезни наблюдается расстройство кератоза, нарушается нормальная структура рогового слоя кожи, в результате чего она шелушится и покрывается мелкими отрубевидными чешуйками.
Сложно подсчитать точный процент пациентов, страдающих от данной проблемы, так как многие люди думают, что шелушение – это следствие чрезмерной сухости тела, поэтому не обращаются к врачу.
Причины ксероза кожи
Как мы уже говорили выше, причины кроются в наследственности. Происходит мутация в генах, которые отвечают за нормальный липидный баланс в роговом слое эпидермиса.
Характер данной мутации таков: нарушается пептидная цепочка ферментов, которые проводят липиды (жиры) к роговому слою, поэтому белки, занимающиеся транспортировкой этих жиров, становятся неактивным. У нормального человека чешуйки верхнего слоя эпидермиса плотно прилегают друг к другу именно благодаря липидам.
При их отсутствии нарушается водный баланс кожи и чешуйки отмирают быстрее, чем это происходит в норме. На их месте образовывается новый слой, который тоже не получает достаточного питания.
Обычно ксероз кожи дает слабо выраженные симптомы. Они могут усилиться под воздействием провоцирующих факторов:
- нехватка витамина А;
- частый контакт тела с агрессивными моющими средствами;
- частое пребывание на ветру и морозе;
- злоупотребление солнечными ваннами;
- частое купание в горячей воде;
- старение;
- неправильный уход за кожей (использование спиртосодержащих лосьонов и агрессивных скрабов);
- системные заболевания, влияющие на состояние эпидермиса (сахарный диабет, гипертиреоз, гастродуоденит, болезнь Крона, почечная и печеночная недостаточность);
- вредные привычки.
Симптомы ксероза кожи
Главные симптомы – сухая шероховатая кожа и мелкие отрубевидные чешуйки, расположенные на локтях и коленях, иногда – на ягодицах. Эти чешуйки имеют светлый цвет и легко отделяются от здоровых покровов.
Кожа больного склонна к покраснениям, с повышенной чувствительностью реагирует на внешнее воздействие (может появиться зуд и жжение после нанесения косметики и спирта, контакта с холодным воздухом, трения). После водных процедур возникает чувство стягивания.
Разгибательные поверхности локтей, коленей и пальцев рук могут сильно огрубевать и даже трескаться.
Ксеродермия фото
Ксеродермия (ксероз кожи) у детей обычно проходит после наступления половой зрелости. Однако такие люди должны на протяжении всей жизни заботиться о теле, питать и увлажнять его.
Диагноз ставится врачом-дерматологом на основании клинической картины и сбора анамнеза.
Лечение ксероза кожи
К сожалению, как и большинство заболеваний генетического происхождения, при абортивном ихтиозе может применяться только симптоматическое лечение. Оно не устраняет причину, но помогает улучшить качество жизни (кожа становится более красивой, что очень важно для пациенток женского пола).
Пероральные препараты
Наиболее эффективными пероральными препаратами признаны ароматические ретиноиды. В тяжелых случаях их следует принимать всю жизнь, потому что после прекращения терапии симптомы возвращаются.
Так как ароматические ретиноиды могут давать значительные побочные эффекты во время лечения, врач пытается определить самую низкую эффективную дозу, чтобы свести к минимуму негативные последствия.
Противопоказаниями для введения данных агентов являются нарушения печени, чрезмерная концентрация витамина А в организме и высокий уровень холестерина.
Местные препараты
Ксероз кожи (Ксеродермия) требует регулярного использования отшелушивающих мазей, содержащих салициловую кислоту, гликолевую кислоту и мочевину. Они наносятся на пораженные зоны (локти и колени). Лучше всего с неприятными симптомами справляются такие препараты:
- Кератолит;
- Кератолан;
- Дипросалик;
- Бенсалитин;
- Уреотоп.
Также полезны ванны из теплой воды с добавлением соды или соли (концентрация — около 3 процентов), а также коллагеновые ванны. После процедуры коллагеновой ванны кожа покрывается тонким слоем, который сохранят влагу в эпидермисе, устраняет сухость и шелушение.
https://www.youtube.com/watch?v=fOpfH76mKho
На ночь рекомендуется делать компрессы с водным раствором пропиленгликоля. Средство наносится на локти и колени, сверху заматывается клеенкой.
Ухаживать за телом нужно также с помощью косметических кремов, масел и лосьонов. Наносите их каждый день, желательно после водных процедур. Облегчение пациенту приносят умеренные солнечные ванны, санаторно-курортное лечение, талассотерапия.
Лечение народными средствами
Вы можете использовать все народные средства, которые борются с чрезмерной сухостью эпидермиса. Вот несколько популярных рецептов.
- Несоленое свиное сало смешивается с травой череды и цветками календулы. Далее все это нужно проварить на водяной бане 2 часа, процедить и охладить. У вас получится смягчающая мазь.
- Трава хвоща полевого, цветки бархатцев и цветки ромашки смешиваются в равных частях (по стакану) и провариваются в небольшом количестве воды. Этот отвар добавляется в ванну.
- Облепиховое масло с мёдом и соком алоэ – отличный бальзам для пересушенных участков тела. Держите его полчаса, затем смойте теплой водой.
Наверняка вы найдете еще немало натуральных средств, которые снимают неприятные симптомы.
Прогноз и осложнения ксероза кожи
Ксеродермия не влияет на продолжительность жизни, поэтому прогноз во всех случаях благоприятный. Осложнения могут возникнуть, если пациент игнорирует правила ухода за кожей и не обрабатывает шелушащие места.
На месте чешуек появляются огрубелости и трещины, они могут краснеть и зудеть. Эпидермис в этом месте немного темнеет, становится чувствителен к механическим воздействиям. Это неприятно, но не смертельно.
При соответствующем лечении данные осложнения исчезают.
Профилактика ксероза кожи
Ввиду того, что недуг имеет генетическую природу, его предотвратить невозможно. Но пациенты должны проводить профилактику рецидивов, не допускать, чтобы состояние кожи ухудшалось.
С этой целью используются методики, о которых мы уже рассказали в данной статье.
Особое внимание профилактике нужно уделить при смене времен года, нервном стрессе и любых изменениях в организме (например, при беременности или диете).
Фото
Ихтиоз ксеродермия
Ксеродермия на локтях
Ксеродемия с осложнением
Источник: https://medictime.ru/kserodermiya-lechenie-i-simptomy/
Пигментная ксеродерма
Рассматривая данные статистики, можно сделать вывод, что такое заболевание, как пигментная ксеродерма, встречается у одного человека из 250000. Наибольшая локализация больных людей сосредоточена в государствах Средиземноморского побережья Африки и Среднего Востока.
Данной болезни в равной степени подвержены индивиды как мужского, так и женского пола разных лет, но ее особенность в том, что чаще всего первичные признаки проявляются у пациентов детского возраста. Как правило, рассматриваемая болезнь передается по наследству и отмечается у детей, родителями которых являются близкородственные половые партнеры.
Особенности диагноза ксеродерма и его симптомы
Пигментная ксеродерма – это заболевание аутосомно-рецессивного характера, истоки которого заложены на генетическом уровне. Оно связано с мутацией генов, которые принимают участие в регенерации ранее поврежденных ДНК.
Ксеродерма проявляется чувствительностью к ультрафиолетовому излучению и зачастую является начальной стадией онкологического заболевания.
Первые признаки данного заболевания могут проявляться уже в детском возрасте – со второго или третьего года жизни ребенка. Начальными симптомами могут быть следующие:
- покраснение;
- шелушение;
- воспаление;
- появление веснушек;
- избыточная пигментация.
Подобные признаки отмечаются на коже после пребывания на солнце. По мере увеличения проведенного под солнечными лучами времени они проявляются острее.
По ходу развития заболевания симптомы становятся более явными. Среди них могут быть:
- усиление пигментации;
- появление сосудистых звездочек;
- атрофия некоторых участков кожи, которая может затрагивать ее глубокие слои;
- появляются трещинки, язвы, бородавки;
- возможно истончение хрящей носа и ушей, деформация рта, выворот или воспаление век – блефарит.
Подобный диагноз часто сопровождается конъюнктивитом, помутнением роговицы глаза – кератитом, светобоязнью или светочувствительностью.
Запущенная стадия ксеродермы сопровождается появлением образований на внутренних органах или опухолей – ангиомы, меланомы или кератомы. Подобные образования могут быть как доброкачественными, так и злокачественными.
Выделяют две формы осложнений пигментной ксеродермы, которые затрагивают деятельность центральной нервной системы:
- Синдром Де Санктиса-Каккьоне, который проявляется в сбое работы нервной системы. Часто возникают такие симптомы:
- глухота;
- наличие судорог;
- слабоумие;
- задержка роста и развития;
- микроцефалия — уменьшением размеров черепа, а также особенности развития гипофиза и мозжечка;
- замедление полового созревания.
- Синдром Рида, который зачастую сопровождает диагноз ксеродерма и проявляется у детей в виде задержки развития, замедления роста скелета и микроцефалии.
Причины возникновения заболевания
Основная причина подобного неприятного заболевания – генетическая предрасположенность, передающаяся аутосомным геном от родителей к детям.
Другими причинами иногда называют следующие:
- Подобный диагноз может быть спровоцирован возрастанием количества порфиринов.
- Иногда ксеродерма вызвана отсутствием в соединительной ткани фермента УФ-эндонуклеазы или ее дефицитом.
- Дополнительная причина — недостаток в организме РНК-полимеразы.
- Еще одним фактором может служить резкое снижение иммунитета или замедление его формирования.
Своевременная диагностика заболевания
Первичные симптомы болезни видны невооруженным взглядом – воспаление, изъязвление, шелушение кожи. Дополнительное условие для выявления заболевания – пребывание на солнце усиливает признаки ксеродермы. Подобные изменения кожных покровов должны быть сигналом для незамедлительного посещения врача.
При медицинском осмотре пациента доктор подтверждает наличие первых симптомов столь неприятного диагноза и собирает историю болезни пациента – особенности здоровья и течения болезни, ее сроки, анамнез родственников и наличие генетических заболеваний.
Далее проводятся лабораторные исследования, результаты которых позволяют понять степень развития заболевания и стадию поражения тканей, что в дальнейшем даст возможность выбрать правильный метод лечения.
К лабораторным способам диагностики можно отнести следующие:
- Использование монохроматора – специализированного прибора, применение которого необходимо для оценки чувствительности кожных покровов к воздействию ультрафиолетовых лучей.
- Гистологическое исследование или биопсия, для которой требуется забор новообразованных, атипичных тканей, а также части здоровых клеток — материала для исследования. Процедура может проводиться несколькими способами:
методом электрохирургии;
При подозрении на наличие новообразований пациента направляют к онкологу для исключения развития злокачественной опухоли или принятия скорейших мер для ее лечения или удаления.
В случае наличия изменений в работе центральной нервной системы может потребоваться консультация врача невролога.
Полезным будет комплексное обследование пациента – сдача анализов крови, мочи, осмотр врача офтальмолога и дерматолога.
Как вылечить ксеродерму
Если известен диагноз – ксеродерма, то нужно обязательно придерживаться рекомендаций врача. Они зависят от тяжести заболевания, результатов анализов и общего состояния пациента, и должны быть назначены в индивидуальном порядке.
Первичные признаки заболевания требуют периодического осмотра врача, поэтому допускается их амбулаторное лечение, с посещением медицинского учреждения для контрольного осмотра. В случае подозрения или появления симптомов осложнения заболевания пациенту требуется нахождение в стационаре и соответствующее лечение.
При этом может быть назначено терапевтическое лечение – лекарства, позволяющие снизить чувствительность кожи к ультрафиолетовым лучам: «резохин», «делагил», или «хингамин».
В некоторых случаях полезными могут быть солнцезащитные средства – мази, крема. Дополнительно могут назначаться мази с кортикостероидами при активном шелушении кожи или цитостатиками при бородавчатых разрастаниях.
Иногда используются антигистаминные препараты – «тавегил», «димедрол» или «супрастин».
При обнаружении злокачественных образований лечение назначает врач онколог. В некоторых случаях может потребоваться хирургическое вмешательство. Этот же метод может применяться в случае необходимости удаления бородавчатых образований.
Не последнее место в лечении ксеродермы должно занимать укрепление иммунитета человека – могут применяться различные витаминные комплексы с содержанием витаминов А, РР, В и других.
Прогноз жизни пациентов и возможные риски
В большинстве случаев пациенты с диагнозом пигментной ксеродермы не доживают до возраста 16-20 лет. Такая тенденция связана с развитием тяжелых осложнений, таких как:
- меланома кожи злокачественного характера;
- базалиома или базально-клеточная раковая опухоль;
- плоскоклеточный рак кожи;
- септические осложнения;
- осложнение заболеваний глаз – кератиты, блефарит;
- деформация наружных органов – носа, рта, ушных раковин;
- новообразования внутренних органов, как доброкачественные, так и злокачественные.
Исходя из статистических данных и выявленных осложнений прогноз данного заболевания скорее неблагоприятный, но есть данные, что некоторые пациенты с таким диагнозом доживали до 50 лет. Исход заболевания зачастую зависит от особенностей здоровья человека, течения болезни и уровня медицинского обслуживания.
В большинстве случаев генетические заболевания сопровождаются неблагоприятным исходом, что обусловлено их тяжестью и локализацией на генном уровне. В подобных случаях важны современные методы диагностики и незамедлительное лечение, что может несколько улучшить качество жизни пациента или стать причиной благоприятного исхода.
Источник: http://pokozhe.ru/novoobrazovaniya/predrakovye/kseroderma.html
Симптомы и лечение рака кожи
В нашей коже миллионы нервных окончаний, она выполняет наиболее важные функции – защищает, предупреждает, оберегает, поэтому ей достается больше всего.
Она первая берет на себя роль барьера между внешним миром и внутренним организмом.
Эпителий кожного покрова имеет свойство постоянно обновляться, претерпевая множество изменений, поэтому кожа может стареть, поддаваться пигментации и терять эластичность.
Кожа сильно подвержена внешнему воздействию. Страдает от механических повреждений, очень чувствительна к температурным перепадам и позволяет нам чувствовать прикосновения других. Ее роль в жизни человека неописуема. Нередко возникают проблемы с кожей. Одна из наиболее опасных – рак кожи.
Рак кожи
В последние 20 лет он встречается все чаще и чаще. Каждая родинка вызывает множество вопросов и беспокойств. Скорее, это от незнания. Давайте разберемся, как распознать основные признаки рака кожи, что может спровоцировать развитие и как лечить страшный недуг.
Причины
- Основная причина развития рака кожа – это излишнее воздействие внешних факторов. Как правило, злокачественная опухоль поражает открытые участки, которые часто контактируют с раздражителями: это голова, шея, предплечье;
- также спровоцировать рак кожи может местный контакт с химически вредными веществами. Если человек работает с горюче-смазочными материалами, химикатами и не предпринимает действий по защите кожного покрова, тогда через микропоры к дерме проникают канцерогены, нарушающие нормальную функциональность сальных желез;
- постоянные травмы кожи, которые вызывают трещины и рубцы. Это может запустить разрушительный процесс образования злокачественной опухоли;
- язвы на поверхности кожи, через которые проникают вредные микроорганизмы;
- частое воздействие рентгеновского излучения, а также ионизирующей радиации;
- наследственность;
- доброкачественные опухоли, которые в 100% случаев переходят в рак кожи. Это болезнь Боуэна, Педжета и пигментная ксеродерма;
- хронический дерматит, как правило, возникающий в старшем возрасте и имеющий высокий риск перерождения в рак;
- бородавки, родинки, папилломы нередко трансформируются в злокачественные опухоли кожи;
- светлая кожа, которая генетически вырабатывает меньшее количество меланина;
- влияние солнечной активности. Таким образом, люди, посещающие курорты с агрессивным воздействием солнца, находятся в зоне риска;
- обширные татуировки, которые травмируют верхний слой и являются источником канцерогенов;
- наличие гепатита и ВИЧ;
- вредные привычки;
- солярий заслуживает отдельного внимания, так как учеными было доказано, что искусственные ультрафиолетовые лучи увеличивают риск заболевания на 75%.
Рекомендуем прочитать: Лечение саркомы: можно ли вылечить и как?
Классификация
Различают три основных вида:
- плоскоклеточный рак;
- базальноклеточный рак (базалиома);
- меланома;
- аденокарцинома.
Плоскоклеточный рак
Плоскоклеточный рак кожи является наиболее распространенным. Его стоит выделить отдельно. Еще его называют поверхностным. Он относится к разряду пассивных, так как развивается медленно. Поэтому всегда есть возможность обнаружить опухоль вовремя.
Формы рака кожи
Разделить плоскоклеточный рак кожи можно на 2 основных вида:
- инфильтрующий высокий риск роста и склонен к массовому распространению. Имеет плотную узловую основу, локализируется в области половых органов, туловища и лица. Может со временем изъявляться, образуя подобие язв. Весьма опасен и может проникать в глубокие слои кожного покрова. Часто метастазирует;
- папиллярный – внешне напоминает гриб, имеет телесный цвет и широкое основание. При повреждении начинают кровоточить.
Причиной плоскоклеточного рака является предраковые образования, которые в большинстве случаев начинают развиваться после 50 лет. Если же иммунная система работает неправильно, то появляться рак кожи может намного раньше.
Симптомы плоскоклеточного рака:
| 1 | при неблагоприятных условиях плоскоклеточный рак кожи может развиваться стремительно и быстро увеличиваться в размерах |
| 2 | имеет плотную структуру, а поверхность бугристого вида |
| 3 | опухоль окрашивается в ярко-выраженный красный либо коричневый оттенок. Характерны шелушение и образование корок |
| 4 | внешне напоминают цветную капусту |
| 5 | с развитием становится похожим на бородавку. Поверхность покрывается язвами, которые продуцируют выделение гнилостного запаха |
Базальноклеточный рак или базалиома
Базальноклеточный рак кожи развивается медленно, однако может поражать окружающие ткани. Редко метастазирует. Основное место локализации – лицо, шея. По внешним характеристикам представляет собой плоскую бляшку коричневого цвета, которая начинает изъявляться и образует твердые корочки. Начинает проникать в кости, хрящи и нарушает работу окружающих органов.
Базалиома очень похожа на родинку, поэтому нередко пациенты просто не могут распознать опухоль вовремя. Характерным признаком является затвердение поверхности. При случайном удалении корочки рак может кровоточить и разрастаться вширь и глубь. Он быстро рубцуется, однако это не означает, что рост опухоли прекратился, так как продолжает развиваться по периферии.
Симптомы базальноклеточного рака:
- одиночные образования, которые имеют форму полушара;
- злокачественные опухоли кожи, которые подымаются над уровнем эпителия. Имеют сероватый цвет. В редких случаях не отличаются по цвету от кожного покрова;
- поверхность гладкая, а центр заполнен чешуйками. Если их убрать, то начинает развиваться эрозия;
- базалиома может долго себя не проявлять, однако динамика увеличения с годами прослеживается обязательно.
Меланома
Меланама относится к разряду агрессивных видов рака.
Меланома
Вскоре после появления меланомы развивается метастазирование. Раковые клетки переносят кровь и лимфа. Может быть результатом другого рака. Образуется из пигментированных клеток родинок.
Симптомы меланомы:
- это вторичный рак, который образуется из родинок, невусов и веснушек;
- если родинка начала резко менять цвет, воспаляться и увеличиваться, тогда нужно срочно обратиться к врачу. Цвет должен быть красным, синим, белым, однако не коричневым;
- если доброкачественное образование начинает перерождаться в злокачественную опухоль, тогда его плотность резко возрастает;
- могут появляться болевые ощущения, чувство жжения, начинают чесаться;
- с развитием рака образуются язвы.
Аденокарцинома
Аденокарционома – злокачественные опухоли кожи, которые образуются из эпителиально-железистых клеток. Их характерной особенностью является способность выделять слизь.
Имеют плотную поверхность. Поражают потовые и сальные железы. С виду аденокарциномы напоминают плотный узелок. Имеют свойство изъявляться, воспалять окружающую область и кровоточить.
Симптомы аденокарциномы:
- как правило, локализируются в подмышечных впадинах, под грудью и в местах, где находится большое количество сальных желез;
- растут аденокарциномы медленно, могут поражать мышцы и достигать больших размеров.
Общие симптомы рака
Диагностировать рак кожи можно по следующим симптомам:
- новообразование должно иметь несимметричную форму, то есть разные ее части имеет разную структуру и размер;
- если родинка имеет нечеткие границы и, словно, проникает в кожу, это симптом рака;
- цвет образования значительно отличается от кожного покрова и не является естественным;
- быстрая скорость роста и большой размер опухоли – симптомы рака. Насторожить должен размер более 6 мм;
- истощение, слабость, изменение вкусовых пристрастий;
- резкое снижение аппетита при отсутствии болезней ЖКТ;
- повышенная температура тела держится постоянно, что свидетельствует о воспалительном процессе в организме;
- увеличение лимфатических узлов, которые легко прощупать при пальпации;
- болевые ощущения при прикосновении к пораженным участкам кожи;
- кровоточащие язвы, которые долго не заживают;
- распространение пятен, несвойственного оттенка;
- образование покрывается корочкой, она со временем отпадает, однако рост опухоли не прекращается;
- узелки темного цвета с блестящей поверхностью должны насторожить вас.
Как выглядит рак кожи?
Конечно же, злокачественная опухоль имеет свои характерные внешние признаки, однако, как выглядит рак кожи, может сказать только квалифицированный врач. Ведь у страха глаза велики. Любое образование можно спутать со страшной болезнью. Для того чтобы вовремя распознать проблему, необходимо:
Рекомендуем прочитать: Рак околоушной слюнной железы: симптомы и лечение
- почаще изучать свое тело, следить за распространением уже существующих родинок и появлением новых;
- не игнорировать поход к дерматологу при малейших подозрениях.
Рак кожи (начальная стадия) может выглядеть, как обычная родинка, прыщ либо пигментное пятно. Если на коже появляются новые родинки, это вовсе не повод беспокоится и бежать к онкологу, необходимо просто тщательно наблюдать за своим состоянием.
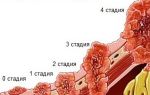
Стадии
- Начальная стадия образование на коже не превышает 2 мм, не имеет метастазов и легко двигается при надавливании. Нижние слои эпидермиса поражаются, в то время как опухоль остается на одном месте. Лечение приносит быстрый эффект, выздороветь после терапии можно полностью;
- вторая стадия опухоль 4 мм, возможно появление единичных раковых клеток в лимфатических узлах. Появляются болевые ощущения, однако при адекватном лечении можно добиться хорошего результата;
- третья стадия размер опухоли превышает значение в 6 мм и начинает поражать региональные лимфоузлы. Метастазы не задевают близлежащие органы. Образование прорастает глубже в ткани и становится неподвижной. Повышается температура. После проведенного лечения прогноз пятилетней выживаемости достигает 30%;
- четвертая стадия размер образования достигает одного см и больше. Опухоль прорастает глубоко, затрагивая хрящи и кости. Может кровоточить. Метастазы проникают в окружающие органы. Чаще поражаются печень и легкие. Выживаемость – 20%.
От стадии рака кожи зависит тактика выбранного лечения и эффективность предложенной терапии. Главное, вовремя провести диагностику и приступить к необходимому лечению.
Диагностика
Диагностировать рак может только квалифицированный врач.
Диагностика рака кожи
Различают следующие методы:
- проводится анализ венозной крови на наличие онкомаркеров. Однако он позволяет определить наличие раковых клеток только в определенном участке организма, поэтому может выступать лишь частью исследования;
- осуществляется томография для проверки метастазирования;
- гистологическое обследование;
- цитология;
- дерматоскопия;
- оцениваются косвенные признаки рака кожи.
Лечение рака
Если на коже лица, шеи, головы либо туловища обнаружили рак кожи, очень важно правильно начать лечение. Для этого выполняются:
- хирургическое вмешательство подразумевает под собой удаление опухолевого образования и региональных лимфатических узлов. Если лимфоузлы не задеты, возможно обойтись и без их иссечения;
- лучевая терапия– уменьшает процесс распространения раковых клеток и замедляет рост образования;
- микрографическая хирургия– воздействует непосредственно на пораженный участок, не образует шрамов и обеспечивает благоприятный прогноз на выздоровление.
Обнаружив первые признаки рака кожа, потратьте немного времени и проконсультируйтесь с врачом, ведь на начальной стадии опухоль излечивается полностью и не накладывает отпечатков на вашу дальнейшую жизнь.
Источник: http://opuholi.org/zlokachestvennaya-opuxol/rak/rak-kozhi.html
Пигментная ксеродерма
Пигментная ксеродерма (лентикулярный меланоз, злокачественное лентиго, пигментная атрофодермия) — хроническое наследственное заболевание, обусловленное повышенной чувствительностью кожи к солнечной радиации и УФ-лучам.
Изменения кожи характеризуются последовательно сменяющими друг друга процессами воспаления, гиперпигментации, атрофии, гиперкератоза и злокачественной трансформации клеток кожи. У большинства больных отмечается поражение глаз: конъюнктивит, кератит и опухоли.
Диагноз устанавливается при выявлении повышенной чувствительности кожи к УФ и характерной гистологической картины. Лечение симптоматическое.
По данным статистических исследований, которые проводит дерматология, пигментная ксеродерма встречается в среднем с частотой 1 случай на 250 тыс. человек.
Наиболее высокая заболеваемость отмечается среди населения стран Среднего Востока и Средиземноморского побережья Африки. Пигментной ксеродермой заболевают оба пола, однако некоторые дерматологи отмечают, что среди девочек болезнь встречается чаще.
Заболевание часто носит семейный характер и наблюдается при близкородственных браках.
Причины возникновения пигментной ксеродермы
Различают 2 генотипа пигментной ксеродермы: передающийся аутосомно-доминантным путем и аутосомно-рецессивным.
В основе заболевания лежит генетически обусловленная недостаточность ферментов УФ-эндонуклеазы и полимеразы-1, которые отвечают за восстановление ДНК после ее повреждения УФ-лучами.
В связи с этим у больных после пребывания в условиях повышенной солнечной радиации развиваются поражения кожи и глаз. У некоторых гетерозиготных носителей гена наблюдаются стертые формы пигментной ксеродермы в виде различных пигментных нарушений.
Симптомы пигментной ксеродермы
Наиболее часто (в 75% случаев) начало пигментной ксеродермы приходится на первые 6-12 месяцев жизни. Заболевание проявляется весной или летом, как только ребенок попадает под интенсивное воздействие солнечных лучей. В отдельных случаях начальные проявления пигментной ксеродермы наблюдались у пациентов в возрасте 14-35 лет и даже на 65-ом году жизни.
В течении пигментной ксеродермы выделяют 5 переходящих одна в другую стадий: зритематозную, стадию гиперпигментаций, атрофическую, гиперкератическую и стадию злокачественных опухолей.
Эритематозная стадия характеризуется воспалительными изменениями кожи на участках, подвергшихся воздействию ультрафиолета. В таких областях кожного покрова появляются покраснение, отек, мелкие пузырьки и пузыри. После разрешения элементов первой стадии на коже остаются коричневые, желтоватые или бурые пигментные пятна, похожие на веснушки (стадия гиперпигментаций).
Последующие облучения кожи у пациентов с пигментной ксеродермой ведут к новым воспалительным и пигментным изменениям кожи, что вызывает развитие атрофических процессов.
Заболевание переходит в атрофическую стадию, для которой характерны истончение и сухость кожи, образование трещин и рубцов. Кожа натянута и не собирается в складки.
Отмечается уменьшение рта (микротомия), атрезия отверстия рта и носа, истончение кончика носа и ушей.
Гиперкератическая стадия проявляется развитием в очагах пораженной кожи бородавчатых разрастаний, папиллом, кератом, фибром. Стадия злокачественных опухолей наблюдается, как правило, спустя 10-15 лет от начала пигментной ксеродермы.
Но иногда злокачественные новообразования появляются в первые годы заболевания. К злокачественным опухолям, встречающимся при пигментной ксеродерме, относятся базалиомы, меланомы, эндотелиомы, саркомы, трихоэпителиомы, ангиосаркомы.
Они характеризуются быстрым метастазированием во внутренние органы, приводящим заболевание к летальному исходу.
В 80-85% случаев пигментной ксеродермы наблюдаются поражения глаз в виде конъюнктивита, кератита, гиперпигментации и атрофии радужки и роговицы, приводящих к понижению зрения. На коже век появляются телеангиэктазии, гиперкератозы, дисхромии и опухолевые процессы.
Нередко пигментная ксеродерма сочетается с дистрофическими изменениями тканей: дистрофией зубов, синдактилией, врожденной алопецией, отставанием в росте.
Пигментная ксеродерма, сопровождающаяся умственной отсталостью ребенка, выделена как отдельная клиническая форма — синдром де Санктиса-Какионе.
Специфический метод диагностики пигментной ксеродермы проводится при помощи монохроматора и заключается в выявлении повышенной чувствительности кожного покрова к воздействию ультрафиолета.
Для уточнения диагноза дерматолог назначает биопсию пораженного участка кожи.
Последующее гистологическое исследование в ранней стадии заболевания определяет гиперкератоз, отек и воспалительную инфильтрацию дермы, истончение росткового слоя, пигментацию базального слоя.
В атрофической и гиперкератической стадии наблюдается атрофия эпидермиса, дегенеративные изменения коллагеновых и эластических волокон. В стадии злокачественных опухолей — атипические клетки и гистологическая картина рака кожи.
Лечение пигментной ксеродермы
Пациентам следует избегать воздействия УФ-лучей: носить шляпы с большими полями и вуали, применять солнцезащитные крема и мази, использовать пудры с танином. Медикаментозное лечение пигментной ксеродермы в основном симптоматическое и, к сожалению, малоэффективно.
Применяют ароматические ретиноиды, токоферол, хингамин. При развитии злокачественных процессов дополнительно назначают проспидин, пиридоксин, тиамин, цианокобаламин.
Папилломатозные и бородавчатые разрастания удаляют хирургически, путем криодеструкции, электрокоагуляции или удаления лазером.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_dermatologia/xeroderma-pigmentosum
Базально-клеточный рак кожи, фото, лечение и прогноз
Базально-клеточный рак — то же самое, что и базалиома. Этот термин используется онкологами (мною в том числе), когда надо достучаться до здравого смысла или инстинкта самосохранения у нерадивых пациентов. Так же термин базально-клеточный рак обычно используется гистологами, и пишется в гистологическом заключении после биопсии базалиомы.
С научной точки зрения он более правильный, лучше отражает характеристику заболевания. Ведь большинство опухолей, оканчивающихся на ома (кроме понятия карцинома) — доброкачественные.
Как ни странно, базально-клеточный рак кожи, имеет те же характеристики, что и базалиома: распространенность, причины, внешние проявления, разновидности, методы лечения, частоту рецидивов, прогноз, риск появления метастазов и смертность.
Базально-клечточный рак, распространенность
У людей европейской внешности риск развития базально-клеточного рака кожи в течение жизни составляет 30% (появится у каждого третьего). Мужчины заболевают в 2 раза чаще, чем женщины.
Обычно заболевают люди старше 50 лет. Интересно, что у женщин в возрасте до 40 лет базально-клеточный рак встречается чаще, чем у мужчин.
Связано это с тем, что появилась мода на загар в жарких странах и соляриях.
Причины базально-клеточного рака
Как и у любого рака, причин у базально-клеточного множество, чаще всего к заболеванию приводит их сочетание. Здесь выделяют внешние и внутренние. Основная причина базально-клеточного рака -солнечные лучи, повреждающие ДНК клеток кожи, ведущие к мутациям в них.
| Периодическое сильное воздействие солнца (загар) в детском или подростковом возрасте | Возраст |
| Попадание мышьяковой кислоты в организм с лекарствами или пестицидами | Наличие базально-клеточного рака кожи у родственников |
| Рентгеновское или другое ионизирующее облучение | Светлая кожа, светлые глаза |
| Недостаток приема витаминов | Светлые или рыжие волосы |
| Избыточное питание, чрезмерное потребление жиров | Слабый иммунитет |
| Термические ожоги | Редкие наследственные заболевания: альбинизм, пигментная ксеродерма, Синдром Расмуссена, синдром Ромбо, Синдром Горлина и др. |
| Шрамы, свищи, язвы, очаги хронического воспаления | Состояние после пересадки органов |
Базально-клеточный рак, проявления на коже, фото
Обычно базально-клеточный рак выглядит, как жемчужно-розовая или свтлая родинка с расширенными сосудами. Так же рак может быть полупрозрачным или слегка покрасневшим с возвышающимися валикообразными краями, иногда едва заметными.
В области базальноклеточного рака, кожа может кровоточить, рубцеваться, покрываться корками, не болит. Восемьдесят процентов опухолей появляются на коже головы и шеи, на туловище 15%, и только 5% на руках и ногах.
Для точной диагностики доктор онколог должен взять кусочек опухоли и отправить его на гистологическое исследование (гистологию).
Перейти к другим фото базально-клеточного рака.
Фото базально-клеточного рака с характерным расширением сосудов, стекловидным блеском.
На фото базально-клеточный рак поверхностной разновидности. Отчетливо видны характерные возвышенный края.
На фото базально-клеточный рак поверхностной разновидности. Отчетливо видны расширенные сосуды.
На фото базально-клеточный рак поверхностного вида со множеством корочек.
Узловая разновидность наиболее распространена. Состоит из одного или нескольких узелков, восковидных или красных, полупрозрачных с расширенными сосудами. В центре может быть вдавление и язвочка под корочкой. Поверхностный базально-клеточный рак, часто более крупный , чем другие разновидности и появляется в основном на туловище.
Имеет вид красной бляшки с шелушением, небольшим рубцеванием, неправильными зубчатыми границами. Поверхностный базально-клеточный рак кожи может напоминать псориаз, грибок или экзему. Пигментный базально-клеточный рак чаще появляется у людей с темной кожей. Похож на родинку или меланому своей темной окраской.
Отальные признаки примерно такие же, как и у узловой разновидности. Кистозный базально-клеточный рак кожи заполнен жидкостью. Форма более округлая по внешнему виду, чем у узлового рака. Склерозирующая (морфеаформная) разновидность. Напоминает рубец, проявляется, как вдавленная бляшка с плохо определяемыми краями, плотная на ощупь.
Лечение его затруднено. Базосквамозная (метатипический рак) разновидность по виду напоминает более плоскоклеточный рак кожи. Является вариантом базалиомы с более быстрым ростом, большей склонностью к рецидивам метастазам, лечение затруднено.
Язвенная разновидность (инфильтартивная) в конечном счете — результат дальнейшего развития любой из других форм базально-клеточного рака кожи. Ранее за границей опухоль такого вида называли «грызущей язвой». Такой переход значительно ухудшает эффективность лечения и прогноз.
Фиброэпителиома Пинкуса тоже относится разновидностям базально-клеточного рака, но достаточно редка, напоминает телесного цвета родинку, иногда покрывается корочкой, кровоточит.
Более подробно о разновидностях базально-клеточного рака.
На фото пигментный базально-клеточный рак виске. Пигментная форма роста плавно переходит в язвенную.
На фото базально-клеточный рак кожи шеи склерозирующей разновидности, напоминает шрам.
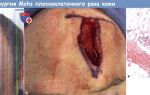
Базально-клеточный рак нужно начинать лечить сразу после появления. Перед лечением онколог оценивает размеры, определяет разновидность опухоли, берет кусочек опухоли на биопсию. Обычное хирургическое удаление, или удаление с закрытием лоскутами выполняется в подавляющем большинстве случаев, при любой разновидности опухоли, если нет противопоказаний.
Лучевая терапия (облучение) занимает примерно месяц, допустима при любой разновидности базально-клеточного рака. Облучение желательно выполнять только пациентам старше 65 лет из-за увеличения риска появления нового рака кожи на соседних участках здоровой кожи. Криодеструкцию возможно выполнять при любой форме и при любом размере базально-клеточного рака.
Но придется в дальнейшем ухаживать за раной. В России доступность криодеструкции не высока. Лечение лазером без фотосенсибилизатора или электродиссекцию возможно выполнять только при небольших размерах базалиомы благоприятной разновидности, при этом частота рецидивов все равно высока.
Базально-клеточный рак склерозирующй, язвенной, метатипической разновидностей такими методами лечить нельзя. Фотодинамическую терапию допустимо проводить при поверхностных формах, даже если базалиома более 2х см в диаметре. Стоимость ее высока.
Частота рецидивов от 12% до 22% Если базально-клеточный рак глубокой язвенной или склерозирующей разновидности, лучи лазера не проникнут в глубину, от такого метода следует воздержаться.
Подробнее о лечении базально-клеточного рака.
Рецидивы базально-клеточного рака
Повторное появление базально-клеточного рака кожи в том же месте после лечения является рецидивом. Рецидивы хуже поддаются лечению, имеют больший риск дальнейшего роста, метастазирования и смертности.
Базально-клеточный рак дает рецидивы, частота которого зависит от способа лечения, лечащего врача, размера и разновидности базалиомы.
| Обычное хирургическое удаление или с закрытием лоскутами | 10.1% |
| Кюретаж и электродиссекция. Опухоли более 2х см, глубокие, склерозирующие этим способом лечить не стоит. | От 7,7% до 40% в зависимости от врача и вида базалиомы |
| Удаление способом Моса | 1% |
| Лучевая терапия | 8,7% |
| Криодеструкция | 7,5% |
| Лечение лазером без фотосенсибилизатора (не ФДТ). Опухоли более 2х см, глубокие, склерозирующие, базосквамозные этим способом лечить не стоит | до 40% в зависимости от врача и вида базалиомы |
| Лечение лазером с фотосенсибилизатором — фотодинамическая терапия (ФДТ). Кроме глубоких язвенных, склерозирующих разновидностей | от 12 до 22% |
При опухолях более 2 см частота рецидивов может увеличиваться в 2 раза. Если базально—клеточный рак более 5 см в диаметре, частота рецидивов увеличивается примерно в 3 раза.
На фото рецидив базально-клеточного рака. На поверхности кожи в основном корки. Основная масса кожи в глубине.
Обычно базально-клеточный рак кожи медленно растет в течение многих лет, пациентов не беспокоит. Развитие рака непредсказуемо, он может оставаться небольшим в течение многих лет, а потом очень быстро расти. Либо расти ступенчато, иногда даже значительно уменьшаясь в размерах, а потом еще более увеличиваясь.
Зачастую пожилые пациенты рассчитывают, что погибнут от сопутствующих заболеваний раньше, чем базально-клеточный рак доставит им какие-либо неприятности. И, поэтому, отказываются от лечения, тем самым обрекая себя на мучения. Ибо, опухоль со временем растет все быстрее, и быстрее.
Необходимо как можно раньше начинать лечение, чтобы увеличить его эффективность и снизить смертность от базально-клеточного рака кожи.
Плохо влияют на прогноз такие особенности, как размер больше, чем 2 см, расположение в центральной части лица, в области ушей, большая длительность, нечеткие границы опухоли.
Если базально-клеточный рак прорастает в подлежащие ткани и кости, вырастает до гигантских размеров (более 10 см), лечение часто бывает не возможно.
Базально-клеточный рак метастазы, смертность
Базально-клеточный рак кожи очень редко метастазирует, от 0,0025% до 0,55% случаев. Метастазы, как правило, происходят на фоне больших запущенных опухолей на голове и шее, в основном у мужчин. Частота метастазов наиболее связана с размером и глубиной опухоли.
Если базально-клеточный рак превышает 3 см в диаметре, риск появления метастазов составляет 1-2%. Если опухоль более 5 см — метастазы появляются у 20-25% людей. Если рак вырос больше 10 см — риск метастазирования уже до 50%.
В первую очередь метастазы идут в регионарные лимфоузлы, реже по частоте легкие, кости и другие органы. Появление метастазов значительно увеличивает смертность от базально-клеточного рака. В среднем люди с метастазами базалиомы живут 10 месяцев.
Только 20% людей проживет с метастазом базалиомы более 1 года, и только 10% более 5-ти лет.
Источник: http://skinoncology.ru/skin-basalioma/basal-cell-carcinoma