Рак грудной клетки: список симптомов у мужчин, причины возникновения, лечение, профилактика
Злокачественное поражение грудной клетки считается агрессивным заболеванием.
Коварность этого патологического процесса в том, что долгий периодбольной не ощущает никаких дискомфортных ощущений, хотя проблема прогрессирует и усугубляется.
Своевременная терапия позволяет остановить рост опухоли и значительно снижает вероятность развития осложнений, поэтому следует понимать, какие признаки считаются тревожными.
Что такое
Раковое образование грудины с одинаковой частотой развивается как у мужчин, так и у женщин. Несмотря на то что в группу риска входят пожилые люди, нередко патогенный процесс диагностируется у юношей и молодых девушек.
Опухолевое новообразование начинает появляться после изменений структуры ДНК, вследствие чего здоровые клетки активизируют увеличение и деление злокачественных. При этом в нормальных условиях ядро благодаря белкам останавливает стремительный рост аномальных клеточных структур, предотвращая развитие болезни.
Если изменилась структура ДНК, то последующая мутация лишает ядро регулирующей функции, из-за чего патологический процесс ничем не контролируется. Немаловажную роль в этом играет половой гормон эстроген, отвечающий за увеличение злокачественных клеток, поэтому его чрезмерное количество в организме чревато серьезными последствиями.
Классификация
Новообразования бывают первичными и вторичными. Первый тип опухоли возникает непосредственно в грудной полости. Причем, далеко не всегда образование носит злокачественный характер. Доброкачественный дефект нарушает работу сердца, легких, сдавливает диафрагму.
Вторичная опухоль отличается тем, что формируется в других тканевых структурах. При метастазировании раковые клетки по лимфатической системе и кровеносным сосудам проникают в органы грудной области.
Еще злокачественные образования в грудине подразделяются на следующие виды:
- Хондросаркому, поражающую хрящевую ткань. Такое заболевание чаще всего диагностируется у мужчин.
- Остеосаркому, затрагивающую костные клетки. Это наиболее распространенный и агрессивный тип опухоли, которым также больше страдают мужчины.
- Фибросаркому, формирующуюся в мышечных тканях грудной клетки. Округлый безболезненный узел нередко встречается у маленьких детей.
- Ретикулосаркому, развивающуюся в лимфатических узлах. Данное агрессивное новообразование легко дает метастазы в близлежащие органы, тканевые структуры, разрушает кровеносные сосуды, лимфатическую систему.
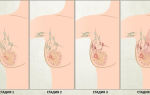
Рак грудины протекает в пяти стадиях. Нулевая степень поражения характеризуется отсутствием инвазии и распространения, первый этап – началом малигнизации опухоли, увеличением, но без разрушения лимфоузлов.
На второй фазе образование достигает 5 см в диаметре, поражает подмышечные лимфатические узлы. Третья степень отличается врастанием дефекта в кожный покров, грудину, лимфатическую систему. При этом верхний слой эпидермиса краснеет, уплотняется и становится горячим. Во время четвертой стадии метастазы вовлекают сосуды, костные структуры и близлежащие органы.
Причины
Основной причиной появления рака грудной клетки считается наследственная предрасположенность. Существенно увеличивают вероятность появления патологии естественные процессы старения, из-за которых снижаются защитные свойства организма. Вследствие падения иммунитета пожилые мужчины и женщины в постменопаузном периоде чаще всего страдают от заболевания.
Естественно, увеличение выработки женского полового гормона у обоих полов тоже приводит к данной проблеме. У мужчин высокий уровень эстрогена наблюдается при ожирении, употреблении алкогольных напитков, приеме гормональных медикаментов, печеночных патологиях.
Чрезмерное количество Х-хромосом нередко провоцирует появление рака. Мужчины с таким дефектом обладают повышенным голосом, незначительным размером яичек, редким волосяным покровом и удлиненными ногтевыми пластинами. У женщин голос становится грубым, а телосложение – мужеподобным.
Симптомы
На ранней степени заболевание никак не проявляется, из-за чего больной долгое время даже не догадывается о наличии у себя смертельно опасной проблемы. Особенно это касается мужчин, которые не проходят профилактическое обследование вследствие отсутствия выраженных молочных желез.
По мере прогрессирования на поздних этапах пациент начинает страдать от выраженных болевых ощущений, не устраняющихся болеутоляющими препаратами. В запущенных случаях болевой синдром купируется только наркотическими средствами.
На пораженном участке между ребер возникает выпячивание, дыхание становится усложненным из-за деформации грудной клетки. Подмышечные лимфатические узлы увеличиваются, а пораженные мышцы атрофируются.
Кроме местной симптоматики, патологический процесс проявляется лихорадкой, головными болями, быстрой утомляемостью, апатией, потоотделением в ночное время, резким похудением из-за отсутствия аппетита. Увеличение температуры, усталость сигнализируют об отравлении организма и распространением опухоли в соседние органы.
Диагностика
При наличии подозрений на опасную патологию необходимо посетить специалиста, который должен провести внешний осмотр пораженной области, изучить жалобы больного. После этого пациент сдает кровь на онкомаркеры и общие характеристики.
С помощью рентгенографии или ультразвукового исследования грудины есть возможность определить локализацию и размеры новообразования. Для диагностирования структуры дефекта и степени поражения назначают компьютерную или магнитно-резонансную томографию. Однако основным методом выявления болезни считается биопсия с последующим гистологическим изучением взятого материала.
Лечение
Выбор терапии зависит от локализации новообразования, ее размеров, состояния пациента, степени распространенности в соседние структуры. Наиболее эффективным вариантом лечения считается хирургическое вмешательство.
После операции устанавливаются металлические или пластиковые импланты. Особенно результативно удаление пораженной области на ранних этапах.
В постоперационный период применяют лучевую терапию, благодаря которой излучение убивает агрессивные клетки. Тем самым останавливается прогрессирование и уменьшается диаметр опухоли.
Еще следует выделить химиотерапию, из-за которой неоперабельное новообразование становится операбельным. К тому же этот вид терапии замедляет увеличение дефекта, но химиотерапию нужно применять в комплексе с предыдущими методами.
Нередко используется иммунотерапия. Пациентам вводятся специальные препараты, лишающие опухоль питания. Такие медикаменты изготавливаются строго индивидуально из клеточного материала больного.
Осложнения
Так как в грудной клетке располагаются многие жизненно важные органы, то раковое образование нарушает их функциональность. У пациента ухудшается дыхание, нарушается работа сердца, деформируется диафрагма, вследствие чего суживается пищевод, страдает процесс пищеварения.
Кроме того, малигнизация часто приводит к метастазированию, существенно усложняющему лечение и прогноз. Если не провести своевременную операцию, то заболевание приводит к летальному исходу.
Прогноз
Прогноз при раке грудной клетки зависит от степени поражения, метастазирования. Если оперативное вмешательство было проведено еще до развития осложнений и распространения опухоли, то пятилетняя выживаемость достигается в 80% случаев. В запущенной ситуации прогноз в несколько раз ухудшается.
Профилактика
Какие-то специфические меры профилактики отсутствуют. Однако человек способен существенно снизить воздействие провоцирующих факторов. Так как одной из основных причин развития злокачественного новообразования считается чрезмерная выработка эстрогена, то важно следить за гормональным фоном.
Мужчинам необходимо регулярно заниматься умеренной физической активностью и избавлять от лишнего веса, который и влияет на количество женского полового гормона.
Рак грудной полости – коварная и агрессивная патология, длительное время никак себя не проявляющая. По мере увеличения злокачественного дефекта у больного возникают выраженные симптомы, ухудшающие качество жизни. Такая опухоль несет смертельную опасность, поэтому лечение должно проводиться еще в начале развития проблемы.
Источник: https://onkologia.ru/onkologiya/onkopulmonologiya/vse-chto-nuzhno-znat-o-rake-grudnoy-kletki/
Рак органов грудной клетки: как распознать первые признаки
Рак органов грудной клетки – вид пернициозных новообразований, развивающиеся вследствие нарушения структуры эпителиальной ткани и ее склонности к метастазированию.
В зону риска попадают: костно – мышечная структура, сердце, пищевод, легкие. Кроме этого, в средостении – пространстве, ограниченным грудиной, легкими и позвоночником – находится тимус, из которого исходят наиболее агрессивные опухоли – «тимомы».
Некоторые новообразования встречаются достаточно редко, например, опухоли диафрагмы или сердца. Чаще всего больные клетки поражают легкие – как у мужчин, так и у женщин в равной степени.
Кроме того, в легочную полость могут распространяться злокачественные образования из других органов: молочной железы, кишечника, почек.
Симптомы заболевания
Болезнь себя практически не проявляет на ранних этапах, что затрудняет проведение своевременной диагностики. Как правило, к специалисту обращаются, когда опухоль уже дала метастазы в соседние органы и лечение не приносит должного результата.
Первые признаки рака грудной клетки больше похожи на обычное простудное заболевание: появляется общая слабость, пропадает аппетит, наблюдаются скачки температуры.
По мере прогрессирования болезни начинают проявляться более серьезные симптомы, характерные конкретному органу. Однако существуют общие признаки, как распознать рак грудной клетки:
- Нарастание агрессивного болевого синдрома, с появлением кашля, одышки;
- Образование специфических уплотнений с характерной каймой гиперемии;
- Перебои двигательной функции грудной клетки приводят к затрудненному дыханию.
Этиология
К сожалению, пока не выявлены точные причины зарождения опухоли. На появление и развитие новообразования могут влиять лишь косвенные факторы:
- Курение;
- Генетическая предрасположенность;
- Влияние канцерогенных веществ, которые приводят к мутации клеток ДНК;
- Радиация.
Диагностика рака
Для выявления опухоли проводится тщательный визуальный осмотр врачом – онкологом, а затем назначаются дополнительные исследования:
- Биохимический и общий анализ крови на выявление опухолевых маркеров;
- Компьютерная рентгеновская томография;
- МРТ и рентгенография;
- Пункция;
- Эндоскопия.
Терапия
Рак органов грудной клетки относится к числу опасных патологий, при которой недоброкачественное новообразование стремительно разрастается, поражая соседние органы и образуя метастазы. Методы терапии зависят от типа опухоли, ее строения, места локализации и стадии развития. В основном применяются следующие виды лечения:
- Оперативное вмешательство – удаление самой опухоли, а также прилежащих тканей;
- лучевая терапия – рекомендуется для разрушения метастазов и остановки роста новообразований;
- химиотерапия – применяют в совокупности с другими видами лечения, в основном для лечения рака на поздних стадиях;
- паллиативная терапия – назначается на запущенных стадиях.
Сегодня существуют инновационные технологии, позволяющие не только продлить жизнь, но и полностью излечиться от этой коварной болезни, например, нейронная терапия, химиоэмболизация или криохирургия.
Положительный прогноз возможен при своевременном обращении к специалисту и выявлении рака на ранних стадиях.
Источник: http://TeamHelp.ru/onkologiya/rak-organov-grudnoj-kletki-kak-raspoznat-pervye-priznaki.html
Злокачественные новообразования органов дыхания и грудной клетки
К органам дыхания относят: гортань и трахею, бронхи и, непосредственно, легкие. Кроме того, в грудной клетке находится сердце, крупные сосуды, такие как, аорта, полые вены, легочные артерии, а так же пищевод, жировая клетчатка и лимфатические узлы.
Все перечисленные структуры и органы находятся в, так называемом, средостении – пространство, ограниченное с двух сторон легкими, сзади – позвоночником, спереди – грудиной. Здесь часто встречаются опухоли и кисты, большой процент которых носят злокачественный характер.
Кроме вышеуказанных органов в средостении располагается тимус – железа кроветворения, хорошо развита у детей, у взрослых особой функции не несет и замещается жировой тканью. Из тимуса часто исходят высокозлокачественные крайне агрессивные опухоли, носящие название тимомы.
Так же, в средостении могут располагаться нижние отделы увеличенной щитовидной железы, носящие название загрудинного зоба, которые очень часто становятся источником раковых опухолей и подлежат удалению.
Легкие располагаются в особых защитных структурах – плевральных мешках, покрывающие легкие снаружи и выстилающие грудную клетку изнутри, между листками плевры находится небольшое количество жидкости, смазывающей легкие и препятствующей трению их.
Благодаря наличию замкнутых плевральных мешков в грудной клетке создается отрицательное давление, по отношению к атмосферному, что способствует расправлении легких при вдохе.
При нарушении целостности плевральных мешков, например при травме грудной клетки, давление в плевральной полости выравнивается и легкие спадаются, не участвуя в дыхании, что требует срочных хирургических вмешательств.
В некоторых случаях, ранение бывает закрытым (не сообщается с окружающей средой), тогда воздух при вдохе проникает в плевральную полость, наполняя ее и сдавливая внутренние органы, такое состояние носит название пневмоторакс (лат. «пневмо»- воздух, «торакс»- грудная клетка) и угрожает жизни больного, при двустороннем пневмотораксе смерть может наступить очень быстро, в течение нескольких часов, в результате сдавления органов грудной клетки, такое состояние требует неотложной хирургической помощи.
Довольно часто встречаются опухоли плевры – выстилки легких, носящие название мезотелиом, они могут быть как доброкачественными, так и злокачественные, последние очень опасны, они плохо реагируют на лечение, а удалить их не всегда удается.
Кроме того, в грудной клетке находится особая, уникальная и одна из самых крупных мышц человеческого организма, называемая диафрагмой. Она разграничивает грудную и брюшную полости друг от друга, сохраняя герметичность органов грудной клетки, непосредственно участвуя в акте дыхания.
Диафрагма сокращается и приподнимается в фазу вдоха, расслабляется и опускается в фазу выдоха. При нарушении работы диафрагмы больного беспокоят проблемы с дыханием: одышка, тяжесть в грудной клетке, нехватка воздуха.
Опухоли диафрагмы встречаются крайне редко, чаще в нее прорастают опухоли соседних органов: легкого, плевры, печени, желудка или пищевода.
Так же, довольно часто, встречаются опухоли костей грудной клетки: ребер, грудины, ключиц. Особенно опасны данные опухоли у молодых людей, носят название остеосарком (от лат. «остео»- кость). Данные опухоли высокозлокачественные, быстро растут и дают метастазы, плохо поддаются лечению.
Очень часто встречаются вторичные изменения органов грудной клетки – метастазы опухолей других органов. В легкие способны метастазировать опухоли практически любых органов, чаще всего это опухоли молочной железы, кишечника, почки и самого легкого. Так же втречаются метастазы в кости грудной клетки: ребра, позвонки, грудину.
Опухоли сердца встречаются крайне редко. Небольшую опухоль можно удалить, если она не затрагивает жизненно важных структур, таких как проводящие пути сердца. В некоторых случаях встречаются метастазы других злокачественных опухолей в сердце.
Симптомами являются: одышка, сердцебиение, боли в груди и плече. Такие больные длительно лечатся у кардиолога по поводу сердечной недостаточности или болей в сердце.
Диагноз устанавливают на основании ультразвукового исследования сердца и компьютерной томографии грудной клетки.
Рак сердца
Злокачественные опухоли легких
Опухоли легких можно разделить на две группы: опухоли бронхов и опухоли ткани легкого, первые называются центральными, последние носят название периферических.
Центральные опухоли легких наиболее трудны для диагностики, на начальных стадиях они не всегда заметны, опытный врач-рентгенолог может заподозрить опухоль лишь по некоторым косвенным признакам, с этим связана поздняя выявляемость опухолей бронхиального дерева.
Опухоль бронха, вид через эндоскоп
Опухоли ткани легкого легко заметны на рентгенограмме, даже при небольших размерах, но никаких симптомов, на ранней стадии, не вызывают. Более подробно симптомы и диагностика опухолей легких описана в разделе Рак легких.
Прогноз при раке легких зависит от стадии заболевания. При небольших опухолях и начальной стадии прогноз, практически всегда, благоприятен, выживаемость больных после операции высокая.
При наличии опухоли 3 стадии прогноз выздоровления сомнителен, даже при условии полного удаления опухоли, заболевание может вернуться через некоторое время, особенно в течение первого года.
При 4 стадии опухоли, наличии метастазов, более 3 лет не проживает ни один пациент.
Злокачественные опухоли пищевода
В грудной полости, позади сердца и крупных сосудов, в заднем отделе средостения и на передней поверхности позвоночника располагается пищевод. Он плотно фиксирован к окружающим органам и тесно связан с ними.
Ввиду тесных взаимоотношений между близлежащими органами грудной клетки и пищеводом, некоторые заболевания этого органа могут давать тяжелые осложнения.
Так, воспаления и травмы пищевода приводят к вовлечению в процесс окружающей жировой клетчатки, трахеи, сердечной сумки, то есть тяжелому инфекционному заболеванию – медиастиниту (лат. «медиастинум»- средостение), часто приводящему к гибели пациентов.
Рак пищевода
Опухоли пищевода, в первую очередь, приводят к сужению просвета пищевода и нарушению прохождения пищи- дисфагии, вплоть до полной невозможности прохождения жидкости.
Злокачественные опухоли пищевода быстро прорастают его стенку и переходят на окружающие органы: трахею, крупные сосуды, легкие, что делает невозможным их удаление.
Рак пищевода, без лечения, может привести к гибели больного от истощения.
Лечится рак пищевода очень плохо, в связи с анатомическими особенностями органа и быстрым распространением опухоли на соседние структуры грудной клетки.
Более подробно рак пищевода описан в разделе Рак пищевода.
Злокачественные опухоли средостения
Опухоли средостения встречаются довольно часто, это могут быть: опухоли тимуса – тимомы, опухоли лимфатической ткани и лимфоузлов – лимфомы и лимфосаркомы, опухоли без четкой органной принадлежности, опухоли из жировой ткани – лопосаркомы, опухоли из нервной ткани и другие.
Тимомы
Тимомы – опухоли зобной железы – тимуса. Тимус располагается за грудиной, лежит на передней поверхности крупных сосудов средостения и бифуркации трахеи. Пациентов долгое время ничего не беспокоит.
Опухоль находят случайно или при наличии таких симптомов как: одышка, затруднение дыхания, в результате давления опухоли на трахею и крупные бронхи.
Симптомы опухолей средостения, кроме того, могут быть боли в грудной клетке – за грудиной, отдающие в спину или лопатки, слабость, отеки верхней половины грудной клетки, шеи и лица.
Высокозлокачественные и агрессивные опухоли, тимомы, растут довольно быстро, единственным методом лечения является хирургический – полное удаление опухоли. Тимомы не чувствительны к терапевтическим методам воздействия: химиотерапии и лучевому лечению. Опасность данных опухолей заключается в быстром агрессивном росте и прорастании окружающих органов, что делает невозможным их удаление.
Рентгенограмма крупной опухоли средостения.
Лимфомы и лимфосаркомы
Опухоли из лимфатической ткани – лимфомы и лимфосаркомы – наиболее часто встречающиеся опухоли средостения, особенно у молодых пациентов.
Симптомы аналогичны опухолям тимуса, но кроме того, могут появляться изменения в близлежащих лимфатических узлах – надключичных и шейных, в виде их увеличения, слияния в конгломераты.
Наличие увеличенных лимфатических узлов над ключицей и на шее часто является первым симптомом заболевания и заставляет больных обратиться к врачу. Крупные лимфомы и лимфосаркомы обычно не удаляют, их лечат с помощью химиотерапии.
Прогноз при лимфомах, при адекватном лечении, обычно, благоприятен, часто наступает полное выздоровление больных. При лимфосаркомах прогноз плохой, опухоли практически не реагирую на лечение, быстро приводят к гибели больных от осложнений.
Осложнения опухолей средостения
Осложнения опухолей средостения связаны с их прорастанием и сдавлением близлежащих органов: нарушение работы сердца, отеки лица и шеи, формирование свищей между внутренними органами, нагноение и распространение инфекции.
Довольно часто встречаются кисты средостения – доброкачественные опухоли, состоящие из тонкой капсулы и жидкого содержимого, они не опасны, но в некоторых случаях могут перерождаться в злокачественные опухоли.
Злокачественные опухоли плевры
Плевра – тонкая серозная оболочка, покрывающая поверхность легких и грудную клетку изнутри. Причиной развития данных опухолей является контакт с ядовитыми веществами, чаще всего с асбестом, на техническом производстве.
Опухоль растет на поверхности легкого или непосредственно на грудной стенке, врастает в мягкие ткани, нервы или легкое.
Опухоли плевры в некоторых случаях вызывают скопление жидкости в плевральной полости, ввиду нарушения нормальных процессов всасывания и образования серозной жидкости.
Симптомы опухолей плевры: одышка, связанная с наличием жидкости в плевральной полости, боли в грудной клетке или в определенной точке, сухой надсадный кашель, тяжесть в груди, подъемы температуры, слабость.
Лечение: возможно удаление опухоли при условии отсутствия жидкости в плевральной полости и наличия единственной опухоли. При невозможности удаления используют химиотерапию, но эффект от лечения наступает не всегда, так как опухоль практически не чувствительна к лекарственным препаратам. Больные быстро погибают от истощения и прогрессирующего развития опухолевого процесса.
Консультация врача:
Вопрос: Что служит причиной развития опухолей органов грудной клетки?
Ответ: Причиной развития опухолей являются воздействия вредных факторов окружающей среды: химических канцерогенов, выделяемых при сгорании топлива, как отходы промышленности, попадающие во внешнюю среду с выбросами предприятий и, конечно, курение – вдыхание табачного дыма.
Вопрос: Какова выживаемость при опухолях органов грудной клетки?
Ответ: Выживаемость зависит от стадии опухолевого процесса. При 1-2 стадии выживаемость достигает около 70% при условии адекватного лечения (операция).
Врач онколог Баринова Н.Ю.
Источник: https://medicalj.ru/diseases/cancrology/699-zlokachestvennye-novoobrazovanija-organov-dyhanija
Рак грудной клетки
Рак грудной клетки – это злокачественное поражение органов и систем грудной области вследствие клеточных мутаций, которые сопровождаются образованием патологической ткани.
В зоне поражения находятся легкие, сердце и костно-мышечные структуры. Особенно чувствительной к онкологии областью грудной клетки являются стенки легочной полости, где примерно с одинаковой частотой поражения развиваются как злокачественные, так и доброкачественные опухоли.
Онкология грудной клетки считается особенно опасной патологией, поскольку данное новообразование характеризуется агрессивным ростом (мутированные клетки прорастают в соседние органы, повреждая их внутреннюю структуру) и ранним образованием метастазов. Даже небольшого размера опухоль может вызывать нарушения дыхательной и сердечно-сосудистой систем.
Рак грудной клетки: классификация злокачественных новообразований
Опухоли грудной клетки принято разделять на:
- Первичные раковые заболевания. которые преимущественно формируются в косных структурах и мышечных органах грудной клетки.
- Вторичные онкологические поражения грудной области. Этот вид рака первоначально образовывается в других частях тела и в ходе развития распространяется в легочную или сердечную ткань через кровеносные и лимфатические сосуды. Практически все случаи вторичного поражения имеют злокачественное течение заболевания.
Рак грудной клетки — фото:
Опухоль грудной клетки: симптомы
Местные проявления грудной онкологии, как правило, идентифицируются на поздних стадиях патологического процесса и включают:
- Болевые приступы, которые на начальном этапе могут купироваться с помощью традиционных болеутоляющих средств, а на поздних стадиях боль снимается наркотическими анестетиками.
- Отек мягких тканей в виде выпячивания межреберного пространства на стороне злокачественного поражения.
- Нарушение двигательной функции грудной области, которая заключается в ограниченном расширении объема грудной полости, что в свою очередь затрудняет дыхание у пациента.
- Рак кости грудной клетки характеризуется образованием специфического уплотнения в зоне грудины. Утолщение косных тканей имеет жесткую и бугристую поверхность, что является существенным фактором дифференциальной диагностики грудной патологии.
- Атрофия грудных мышц на стороне болезни и, как следствие, формирование деформаций грудной клетки.
Общие признаки рака грудной клетки :
- Субфебрильная температура тела с частыми вспышками гипертермии.
- Общее недомогание, быстрая утомляемость, понижение работоспособности, головная боль.
- Внезапная потеря массы тела, которая сопровождается стойкой потерей аппетита.
Диагностика онкологии грудной клетки
Рак грудной клетки. определение и диагностирование вида и стадии данного ракового поражения проводит врач-онколог, который во время первичного осмотра пациента визуально определяет наличие новообразования. После изучения жалоб больного, данных пальпаторного и перкуторного обследования врач назначает проведение дополнительных методов диагностики, к которым относятся:
- Развернутый анализ крови, который позволяет провести оценку общего состояния организма.
- Рентгенологическое исследование – это метод определения локализации и размера злокачественного новообразования.
- Магнитно-резонансная и компьютерная томография. Послойное сканирование грудных тканей дает возможность установить структуру раковой опухоли и ее распространенность.
Окончательный диагноз «рак грудной клетки» озвучивается на основании результатов биопсии, которая предусматривает изъятие участка патологической ткани для проведения лабораторного исследования. Цитологический и гистологический анализ биологического материала позволяет установить тип злокачественного новообразования и стадию онкологии.
Лечение рака грудной клетки
Метод терапии раковых опухолей грудной клетки зависит от локализации и распространенности новообразования. В клиниках современной онкологии применяются три основные способа лечения рака грудной клетки:
- Хирургическая операция. Наиболее эффективным методом терапии грудной онкологии является иссечение раковых клеток с помощью оперативного вмешательства. Хирургическое лечение может проводится по типу полной резекции или частичного удаления пораженного органа. Во время проведения операции хирурги, как правило, удаляют часть прилегающих здоровых тканей и региональные лимфатические узлы.
- Лучевая терапия. Воздействие высокочастотных рентгеновских лучей на пораженную область вызывает гибель раковых клеток. Данный метод лечения рекомендуется проводить в случаях:
- Передоперационной подготовки пациента для стабилизации роста опухоли и уменьшения объема злокачественных тканей.
- Послеоперационного периода с целью профилактики скрытых метастазов лимфатической системы.
- Неоперабельного ракового поражения в качестве симптоматического средства поддержания жизнеспособности организма.
- Химиотерапия. Применение цитостатических препаратов приводит к уничтожению онкологических тканей. Данный метод воздействия, в основном, применяется в комплексе с хирургическим и лучевым способом терапии.
Послеоперационный период
После проведенного хирургического лечения пациенту рекомендуется проходить регулярные профилактические осмотры для предотвращения возможного рецидива заболевания. Частота посещений онколога составляет не менее двух раз в год.
Важно знать:
Источники: http://orake.info/rak-grudnoj-kletki/
Источник: http://1lustiness.ru/zhenskie-bolezni/kategoriya/77706-rak-grudnoj-kletki
Рак органов грудной клетки: как распознать первые признаки
Грудина – вытянутая кость посередине грудной клетки человека. Рак грудины – патологическое изменение в органе, возникшее из-за мутации клеток.
В организме всегда происходит мутирование клеток, эти случаи постоянны, но их количество мало по сравнению со здоровыми клетками. Иммунитет такие клетки выявляет и уничтожает.
Соответственно, если происходит мутация и иммунная система не дает на это ответ, то развивается рак.
Чаще всего заболевание поражает грудину в период метастаз опухоли из какой-либо другой области. Около 0,2% всех случаев – возникают как первичные.
Среди них наиболее частые:
- Множественная миелома: опухоль возникает в костном мозге, который находится внутри грудины, так же может находиться в любой части тела, где есть клетки костного мозга
- Хондросаркома – опухоль в хрящевых тканях
- Остеогенная саркома – опухоль преимущественно костей, но так же наблюдались случаи локализации остеосаркомы вне костного скелета: в мышцах, молочной железе или других местах
- Саркома Юинга: опухоль костей, чаще всего трубчатых
- Другие типы
Особенность раковых клеток заключается в их способности отделяться от первичной опухоли и, благодаря повышенному свойству прикрепляться к другим тканям, оседать в других местах. Метастазы могут распространиться в другие органы. Чаще это соседние ткани, легкие. Миграция происходит с током крови, по лимфатическим каналам, по нервным волокнам.
Любая форма заболевания приводит к метастазам, некоторое время они могут не проявляться или частично подавляться иммунитетом. Для уменьшения риска их развития проводят химиотерапию, лучевую терапию.
Первичный рак костей занимает 1% от всех онкологических заболеваний, соответственно, явление это крайне редкое. Подавляющее большинство случаев – это метастазы из области плевры, молочной железы, легких.
В настоящее время причины развития рака не ясны, по статистическим данным строятся предположения, однако точно установлено, что основной фактор риска – генетическая предрасположенность. Возможно, это связано с тем, что у определенных людей склонность клеток к мутации более сильная.
Однако одной только генетической предрасположенности часто не достаточно для развития рака. Еще необходимое условие – сбой в работе иммунной системы, а возникнуть он может по самым разнообразным причинам.
Факторы, влияющие на развитие рака делят на две группы:
- Внешние – физическое влияние (радиация), химическое, биологическое
- Внутренние – предрасположенность, гормональный сбой, истощение иммунитета
Ученые давно установили связь радиации и возникновения опухоли, однако для развития рака доза радиации должна быть достаточно большой.
Для внешних факторов воздействия установлено даже отельное слово – канцероген. Канцерогены – это вещества, влияющие на образование злокачественных опухолей. По данным онкологов, 80-90% всех форм заболевания связаны с действием канцерогенов на организм.
Поэтому все вещества, продукты питания, предметы обихода, содержащие в себе канцерогены, при длительном влиянии на организм могут провоцировать раковые опухоли. В табачном дыме содержатся канцерогены, некоторые пищевые добавки являются канцерогенами, вообще список их достаточно объемный.
Алкоголь не признан канцерогеном, однако длительной употребление алкоголя приводит к повышению уровня гормонов стресса – кортикостероидов. Они в свою очередь угнетают иммунитет.
По этой же причине длительный стресс также относится к факторам риска.
Дополнительный фактор риска развития онкологии – перелом кости, раскол. Среди всех причин опухоли костей 40% случаев связано с предшествующей травмой.
Первые симптомы рака грудины не выделяются в какую-либо группу отдельных характерных признаков. Вообще злокачественные опухоли костей сложно диагностировать на ранней стадии. Человека может сопровождать неясная боль в месте их развития, однако часто такие сигналы организма игнорируются.
У мужчин и у женщин симптомы рака грудины на ранних стадиях могут быть следующие:
Наиболее достоверный симптом, признак злокачественной опухоли у женщин и мужчин – это боль, которая не стихает после приема обезболивающих. Обычно усиливается по ночам, однако может вовсе не проявляться на начальном этапе.
На более поздних этапах признаки становятся более выраженными:
- Опухоль становится видна
- Кожа над местом опухоли изменяет цвет
- Сильная боль
Если болезнь на последней стадии, то симптомы рака грудины у женщин и мужчин становятся схожи с общими симптомами заболевания другой природы:
- Повышенная утомляемость
- Потеря аппетита, тошнота, головокружения
- Психические проблемы
Первичный рак грудины чаще диагностируют у мужчин, однако подавляющее большинство случаев – его развитие в качестве вторичного заболевания. В связи с этим – возникает чаще из-за карциномы.
Для диагностики используют методы:
Наиболее распространенный и доступный метод диагностики рака костей – это рентген. На снимках видно злокачественное образование. Дальнейший этап включает уже определение размеров, качественный состав тканей, заключающий этап – биопсия.
Берут части пораженных клеток на лабораторный анализ, по ним определяют характер опухоли и стадии заболевания.
В любое время можно сдать кровь на онкомаркеры. Суть метода заключается в том, чтоб выявить в крови или моче продукты жизнедеятельности опухолевых клеток. Однако не всегда их наличие означает онкологию. Нужна комплексная диагностика.
Возможно устранить все факторы риска, влияющие на развитие онкологических болезней, но все равно это не даст 100% защиты от него.
Профилактика рака костей заключается в профилактике травматизма, своевременном обследовании при отягощенной наследственности, своевременном лечении предраковых заболеваний.
Для женщин важно следить за состоянием молочных желез. Следует ежемесячно самостоятельно осматривать грудь на наличие каких-либо изменений. Врачи установили, что кормление грудью снижает риск возникновения рака молочной железы.
Современная медицина довольно быстро развивается, возможно, скоро врачи выяснят, как предотвратить рак, а пока они советуют вести здоровый образ жизни, не пренебрегать нормальными физическими нагрузками, оградить себя от вредного внешнего воздействия, больше позитива и профилактические обследования для людей в группе риска.
О современном взгляде специалистов на онкологические заболевания – на видео:
- Для комментирования войдите или зарегистрируйтесь
Получай новости на почту
Получай на почту секреты долголетия и здоровья.
Информация предоставлена для ознакомления, любое лечение посетители должны проводить со своим врачом!
Источник: http://life4well.ru/ukho-gorlo-nos/lor-organy/102577-rak-organov-grudnoj-kletki-kak-raspoznat-pervye-priznaki
Опухоли грудной клетки – Istituto Europeo di Oncologia
Опухоли плевры
Злокачественная мезотелиома плевры
Мезотелиома является достаточно редким заболеванием, и по этой причине не существует программ предварительного массового обследования для ранней диагностики у людей не в группе риска.
В случае людей, подвергавшихся воздействию асбеста на протяжении более или менее длительного времени, некоторые врачи рекомендуют периодические обследования (рентген или компьютерная томография) для контроля любых изменений структуры легких, которые могут указывать на наличие мезотелиом или рака легких, с течением времени. Однако пока еще не ясно, может ли эта стратегия привести к ранней диагностике.
Лучшим способом профилактики мезотелиомы является избегание или, по меньшей мере, минимизация подвергания воздействию асбеста.
Новые законы требуют проверки наличия асбеста в таких общественных зданиях, как школы, но в более старых домах также могут присутствовать следы этого материала. Важно связаться с профессиональными техниками, которые проверят строительные материалы и удалят не соответствующие стандартам части.
Следует избегать их удаления в режиме «сделай сам», поскольку плохое исполнение может вызвать риск загрязнения других частей строения и вдыхание опасных волокон.
Симптомы злокачественной мезотелиомы плевры
Симптомы мезотелиомы изначально неспецифические, и их часто игнорируют или интерпретируют как признаки других, более часто встречающихся и менее тяжелых заболеваний.
Ранние признаки мезотелиомы плевры могут включать боль в пояснице или сбоку грудной клетки, одышку, кашель, лихорадку, утомляемость, потерю веса, затруднение глотания, мышечную слабость.
Боль в животе, потеря веса, тошнота и рвота являются наиболее распространенными симптомами перитонеальной мезотелиомы.
Исследования для диагностики злокачественной мезотелиомы плевры
Первым шагом для надлежащей диагностики остается посещение Вашего врача общей практики или специалиста, собирающего информацию о Вашем анамнезе с целью определения того, имело ли место подвергание воздействию асбеста и оценивающего наличие жидкости в брюшной полости или в полости вокруг сердца. В случаях подозрения на мезотелиому будут проводиться более специфические тесты.
- Компьютерная томография (КТ) грудной клетки с контрастным веществом используется для определения наличия опухоли, ее точной локализации и возможного распространения в другие органы, что помогает хирургу выбрать тип вмешательства. В последнее время разработана спиральная КТ, которая быстрее осуществляется и дает возможность получать более подробные изображения по сравнению с традиционной КТ.
- Позитронно-эмиссионная томография (ПЭТ) используется для выявления клеток, растущих быстрее и соответствующих раковым клеткам. Получаемые изображения не так подробны, как при КТ, но они могут помочь врачам понять, действительно ли нарушения мезотелия являются опухолями или образованиями других типов и распространился ли рак в лимфатические узлы или другие части организма. В настоящее время существуют инструменты, позволяющие выполнить КТ и ПЭТ за одно обследование.
- Биопсия является самым эффективным инструментом для подтверждения подозрения на мезотелиому. В некоторых случаях получают образцы жидкости из грудной клетки (торакоцентез), брюшной полости (парацентез) или полости вокруг сердца (перикардиоцентез) с помощью длинной тонкой иглы, чтобы убедиться в присутствии раковых клеток под микроскопом. В других случаях необходимо отобрать небольшие порции мезотелиальной ткани с помощью введенной под кожу тонкой иглы или вводя зонд, оснащенный видеокамерой, через небольшой разрез на коже. Таким образом, врач может видеть подозрительные области и отбирать образцы, которые затем будут проанализированы под микроскопом. Чтобы с уверенностью отличить мезотелиому от других типов опухолей, взятые с помощью биопсии образцы могут быть подвергнуты иммуногистохимическому анализу (чтобы увидеть белки, присутствующие на поверхности клетки) или генетическому анализу (чтобы зафиксировать экспрессию генов, типичную для мезотелиомы). Анализы крови обычно не используются для постановки диагноза, но могут быть полезны для подтверждения диагноза, полученного с помощью других методов, или для прослеживания эволюции заболевания в течение и после лечения. В частности, измеряют уровни остеопонтина и растворимых белков семейства мезотелина (SMRP), молекул, присутствующих в случае мезотелиомы в высоких концентрациях.
Солитарная фиброзная опухоль плевры: симптомы и исследования для диагностики
Этот тип плевральной опухоли в основном демонстрирует скрытый тип течения и часто диагностируется случайно, посредством простой диагностической визуализации. Чем больше размер образования, тем более вероятны и тяжелее симптомы: одышка, боль в груди и кашель являются тремя рецидивирующими симптомами у пациентов с плевральной фиброзной опухолью.
Хотя и менее часто, пациенты, страдающие этой формой плеврального рака, могут жаловаться на анорексию, озноб, лихорадку, кровохарканье, отек нижних конечностей, паранеопластические проявления (остеоартропатия и гипогликемия по причине избыточной выработки инсулиноподобного фактора роста II), обморок и плевральный выпот.
При гигантских формах встречается гипомобильность гемиторакса, затронутого новообразованием.
Фиброзная опухоль плевры часто диагностируется случайно, с помощью простого радиологического исследования, выполняемого по другим причинам.
Среди диагностических стратегий, направленных на установление опухоли плевры, включены рутинные анализы крови, ультрасонография эпигастральной области, КТ, КТ и магнитно-резонансная томография (МРТ).
Некоторые пациенты должны пройти дальнейшее обследование, ПЭТ, которая полезна для отдельных субъектов с подозрением на злокачественную дегенерацию опухоли.
Опухоли средостения
Опухоли вилочковой железы
Из-за медленного клинического развития диагностика тимомы часто может быть случайной. Не менее 30% пациентов не имеют симптомов на момент постановки диагноза.
Когда симптомы присутствуют, часто очень неопределенные и неясные, они обусловлены местным сдавливанием или инфильтрацией окружающих структур: наиболее частыми являются боль в груди, кашель, одышка, паралич купола диафрагмы по причине поражения диафрагмального нерва, но также могут присутствовать дисфония за счет инфильтрации гортанного нерва и признаки, которые можно отнести к синдрому верхней полой вены.
Тимомы могут быть связаны с рядом паранеопластических синдромов: наиболее частым, без сомнения, является миастения гравис, которая присутствует у 30-45% пациентов, в то время как истинная эритроцитарная аплазия и гипогаммаглобулинемия возникает в 2-5% случаев.
Гипогаммаглобулинемия присутствует у 2-5% пациентов с тимомой A. Тимома A редко развивает отдаленные метастазы, однако в некоторых случаях она может быть местноинвазивной с инфильтрацией окружающих органов и распространяться в париетальную плевру и/или перикард. Степень местной инвазивности является решающей при выборе лечения.
КТ грудной клетки необходима для определения степени распространения образования, взаимосвязи с прилегающими структурами и возможных плевральных и/или перикардиальных выпотов; она также может служить орудием в диагностике небольших опухолей, не обнаруживаемых с помощью стандартного рентгена грудной клетки.
Хирургическая биопсия очагане рекомендуется в случае инкапсулированных опухолей вилочковой железы из-за риска диссеминации; она необходима в случае неоперабельных опухолей или для дифференциальной диагностики с другими злокачественными новообразованиями, поражающими переднее средостение, для правильного выбора лечения.
Невромы
В большинстве случаев их обнаруживают случайно, при рентгенографии грудной клетки. Исследованием, использующимся для убедительной диагностики этого заболевания, является КТ грудной клетки, к которой можно добавить магнитный резонанс спинного мозга в случаях подозрения на распространение в спинномозговой канал.
Опухоли пищевода
Меры предосторожности для профилактики онкологических заболеваний пищевода
Воздержания от употребления алкоголя и курения являются основными мерами предосторожности для профилактики образования плоскоклеточного рака пищевода.
Что касается аденокарциномы, в большинстве случаев она развивается из пищевода Барретта, поэтому наиболее эффективным способом ее профилактики является уменьшение риска гастроэзофагеального рефлюкса. Это достигается путем снижения употребления кофе, алкоголя и сигарет и недопущения избыточного веса и ожирения.
Хотя некоторые антацидные препараты могутконтролировать симптомы рефлюкса, на настоящий момент недоступны научные доказательства их эффективности в уменьшении появления пищевода Барретта.
Исследования для ранней диагностики опухолей пищевода
Отсутствуют методы массового предварительного обследования здоровых пациентов, но ранняя диагностика чрезвычайно важна, когда развился пищевод Барретта, чтобы вовремя выявить возможную злокачественную трансформацию.
У пациентов, у которых слизистая оболочка пищевода превратилась в слизистую оболочку желудка, рекомендуется проводить эндоскопическое обследование раз в два или три года.
Для пациентов, у которых трансформировавшиеся клетки проявляют признаки патологии (дисплазия), рекомендуется повторять эндоскопическое обследование не менее двух раз каждые шесть месяцев и затем один раз в год.
Наконец, если степень дисплазии высока (а именно, если клетки сильно трансформированы), рекомендуется эндоскопическое удаление или даже хирургическое вмешательство, поскольку это предраковое состояние с высоким риском злокачественной трансформации.
Симптомы опухоли пищевода
Почти всегда начальными симптомами рака пищевода является прогрессирующая потеря веса, которой предшествует дисфагия – затруднение глотания, которое обычно проявляется постепенно, сначала с твердой пищей, а затем с жидкостями. Об этих симптомах сообщают 90 процентов пациентов.
Кроме того, рост опухоли за пределы пищевода может привести к снижению или изменению тона голоса, потому что он затрагивает нервы, управляющие испусканием звуков, или вызывает паралич диафрагмы или даже боль в грудной клетке непосредственно за грудной костью, если затронута область между сердцем, легкими, грудиной и позвоночником.
При наиболее поздних стадиях опухоли может быть снижена способность принимать пищу. Если опухоль изъязвленная, глотание может стать болезненным. Когда опухолевая масса препятствует спуску пищи по пищеводу, могут появиться эпизоды срыгивания.
При более распространенных формах могут опухать лимфатические узлы по бокам шеи и над ключицами или в выстилке легких может образовываться жидкость (плевральный выпот) с появлением одышки (затруднение дыхания) или даже может возникнуть боль в костях или увеличение размера печени.
Причина этих симптомов обычно связана с присутствием метастазов.
Диагностические тесты для опухоли пищевода
У симптоматических пациентов стратегия диагностики включает рентген пищевода с контрастным веществом и эндоскопическое исследование пищевода (эзофагогастроскопию), позволяющие нам увидеть, есть ли образование, и получить материал для исследования клеток.
Комбинация этих двух процедур повышает диагностическую чувствительность до 99 процентов.
Рентгеновские обследования используются для исключения наличия сопутствующего заболевания, эзофагогастроскопия представляет собой обследование наибольшей диагностической значимости, поскольку дает возможность прямой визуализации структур и выполнения отбора проб для биопсии.
Эхоэндоскопия является другим типом исследования, позволяющим нам более точно определять, как глубока инфильтрация слоев в стенке пищевода, и может показать лимфатические узлы с подозрением на метастатическое поражение.
Когда опухоль локализована, для завершения диагностического исследования надлежит выполнить КТ грудной клетки и брюшной полости с контрастным веществом (cmc) и ПЭТ для исключения наличия отдаленных метастазов.
Диетологическая профилактика для опухолей пищевода
На основании тщательной оценки результатов, полученных в настоящее время в научных исследованиях, стало возможным выявить специфические факторы риска и защитные нутритивные факторы для конкретных типов рака.
Эксперты классифицировали результаты по четырем уровням: «убедительное доказательство», «вероятное доказательство», «ограниченное доказательство» и последний уровень, объединяющий те эффекты, для которых их взаимосвязь с опухолью «высоко маловероятная».
Вероятным и убедительным доказательствами, служащими основанием для рекомендаций, являются:
Факторы риска
- алкогольные напитки (убедительное доказательство)
- лишний вес и ожирение (убедительное доказательство для аденокарциномы).
Защитные факторы
- фрукты и овощи
- пища, богатая бетакаротином, такая как морковь, тыква, абрикосы, шпинат, сладкий и острый перец (вероятное доказательство)
- пища, богатая витамином C, такая как сок и цедра цитрусовых фруктов, киви, клубника, сладкий и острый перец (вероятное доказательство).
Источник: https://www.ieo.it/ru-RU/patient-care/Featured_ru/thoracic-tumors/