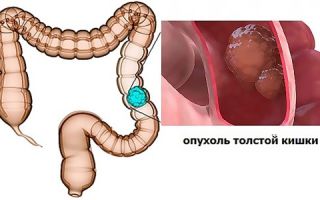
Наследственная неполипозная колоректальная карцинома
Наследственная неполипозная колоректальная карцинома – наследственно обусловленная форма колоректального рака. Передается по аутосомно-доминантному типу. Чаще поражает проксимальные отделы толстого кишечника.
Возможно одновременное или практически одновременное развитие нескольких злокачественных опухолей. Проявляется болями, нарушениями стула и явлениями кишечной непроходимости.
Диагноз устанавливается на основании семейного анамнеза, клинической симптоматики и данных дополнительных исследований (колоноскопии, биопсии, генетических тестов). Лечение оперативное – радикальное или паллиативное.
Наследственная неполипозная колоректальная карцинома (ННКРК) – злокачественная опухоль толстой кишки, обусловленная наследственной мутацией. Составляет от 3 до 8% случаев колоректального рака. Относится к наследственным формам рака.
Риск развития болезни в течение жизни при установленной мутации – около 80%. Злокачественная опухоль толстого кишечника нередко возникает в возрасте до 50 лет, то есть, на 10-15 лет раньше, чем в среднем по популяции.
У пациентов с наследственной неполипозной колоректальной карциномой также отмечается повышенная вероятность развития рака яичников, рака эндометрия, рака тонкого кишечника, рака желудка, рака почек и рака поджелудочной железы.
Суммарный риск развития злокачественных опухолей в течение жизни составляет более 90%. Лечение осуществляют специалисты в сфере онкологии, проктологии и абдоминальной хирургии.
Причины развития ННКРК
Причиной развития данной патологии обычно являются мутации генов репарации неспаренных оснований ДНК. В норме репарация позволяет многократно уменьшить ошибки синтеза ДНК.
Комплекс белков, отвечающих за репарацию, удаляет ошибочные участки дезоксирибонуклеиновой кислоты, а затем «восстанавливает пробелы».
При мутации генов, отвечающих за этот процесс, возникают многочисленные некорректируемые ошибки ДНК. Клетки становятся менее стабильными.
Наличие подобных мутаций подтверждается при проведении генетических исследований.
Вместе с тем, существуют клинические критерии, позволяющие обоснованно заподозрить наличие наследственной неполипозной колоректальной карциномы.
Вероятность развития наследственного колоректального рака при выявлении данных критериев может варьировать из-за различия генетических поломок и разного уровня нестабильности клеток. К числу критериев относят:
- Наличие трех и более близких родственников с колоректальным раком, подтвержденным в ходе гистологического исследования. Один из трех родственников должен иметь первую степень родства с двумя другими. Наряду с колоректальным раком, учитывается наличие рака почки, тонкого кишечника и других органов, поражающихся при ННКРК.
- Развитие заболевания у представителей двух поколений.
- Хотя бы одно из новообразований было обнаружено у больного, не достигшего возраста 50 лет.
Для более точного прогнозирования выделяют три группы пациентов с учетом склонности к развитию наследственной неполипозной колоректальной карциномы: группу низкого, среднего и высокого риска. В группу низкого риска входит большинство представителей популяции.
У членов этой группы рак толстого кишечника в семейном анамнезе отсутствует либо выявляется у родственников не первой степени родства или у родственников первой степени родства в возрасте старше 45 лет.
В группе среднего риска находятся больные, имеющие одного родственника первой степени родства, заболевшего колоректальным раком в возрасте младше 45 лет, либо двух родственников первой степени родства, заболевших в любом возрасте.
Группа высокого риска включает в себя членов семьи пациента с установленной наследственной неполипозной колоректальной карциномой и различными полипозными синдромами.
Кроме того, в эту группу входят больные, у которых в семейном анамнезе выявляется три и более случаев рака толстого кишечника в пределах материнской или отцовской линии (у родителя, дедушки, бабушки, тети, дяди, сестры, брата, племянника и племянницы) либо два и более случаев рака толстого кишечника в пределах одной линии при условии, что хотя бы у одного родственника рак был множественным либо был диагностирован в возрасте до 45 лет.
Вероятность появления детей, страдающих наследственной неполипозной колоректальной карциномой при подтвержденном заболевании у одного из родителей, составляет 50%.
Генетические исследования в период внутриутробного развития ребенка возможны, но на практике такую диагностику осуществляют очень редко из-за ее низкой практической значимости.
Имеющаяся мутация может никак не проявиться в течение жизни (неполная пенетрантность гена) либо проявляться с различной степенью тяжести и в разном возрасте (вариабельная экспрессивность гена), поэтому оценить последствия наличия такого гена для ребенка заранее невозможно.
Клиническая симптоматика соответствует классическому колоректальному раку. Отличительными особенностями являются более молодой возраст пациентов и преимущественное поражение проксимальных отделов толстого кишечника.
Из-за высокого расположения наследственной неполипозной колоректальной карциномы кровь в кале визуально обычно не определяется, при значительной кровопотере возможен темный стул, при повторяющихся кровотечениях – анемия, проявляющаяся слабостью, головокружениями, бледностью кожных покровов и изменениями в анализе периферической крови.
При наследственной неполипозной колоректальной карциноме могут возникать явления кишечной непроходимости. Вначале кишечная непроходимость частичная, проявляется метеоризмом, задержкой стула и резкими схваткообразными болями, повторяющимися через 10-15 минут.
При дальнейшем росте опухоли могут наблюдаться состояния, требующие экстренного хирургического вмешательства. Карциномы достаточно большого размера удается выявить при пальпации живота.
При прогрессировании заболевания обнаруживаются общие признаки онкологического поражения: снижение аппетита, потеря веса вплоть до кахексии, слабость, гипертермия и т. д.
Диагностика ННКРК
При постановке диагноза учитывается семейный анамнез, клинические проявления и данные дополнительных исследований. Больных направляют на колоноскопию, в процессе исследования осуществляют эндоскопическую биопсию опухолевой ткани.
При подозрении на наличие наследственной неполипозной колоректальной карциномы наряду со стандартным морфологическим изучением материала выполняют исследование на микросателлитную изменчивость.
При высоком уровне микросателлитной изменчивости проводят специальные генетические тесты.
Больным с наследственной неполипозной колоректальной карциномой назначают анализ кала на скрытую кровь, анализ периферической крови для выявления анемии и биохимический анализ крови для оценки функций печени.
Для обнаружения метастазов и первичных опухолей другой локализации, возникающих при данной патологии, больных направляют на комплексное обследование, которое включает в себя гастроскопию, УЗИ органов малого таза, цитологическое исследование аспирата эндометрия, УЗИ брюшной полости, УЗИ забрюшинного пространства, рентгенографию грудной клетки, сцинтиграфию всего скелета и другие исследования.
Лечение хирургическое. С учетом высокого риска развития новых опухолей обычно осуществляют субтотальное удаление толстого кишечника с созданием илеоректального анастомоза. При вовлечении лимфатических узлов выполняют лимфаденэктомию.
При наличии отдаленных метастазов проводят паллиативные оперативные вмешательства, направленные на устранение явлений кишечной непроходимости. Прогноз более благоприятный по сравнению с ненаследственными формами колоректального рака.
Профилактика развития наследственной неполипозной колоректальной карциномы включает в себя регулярные обследования. Ближайшим родственникам пациентов с уже диагностированной ННКРК рекомендуют раз в два года проводить колоноскопию после 20 лет и раз в год – после 40 лет.
Кроме того, им следует регулярно сдавать анализы мочи, а при появлении патологических изменений проходить обследование для исключения опухолей почек и мочеточников. Женщинам необходимо ежегодно обследоваться у гинеколога для исключения рака яичников и рака эндометрия. В некоторых случаях показана профилактическая пангистерэктомия.
Дальним родственникам больных наследственной неполипозной колоректальной карциномой советуют провести генетическое исследование.
Источник: http://www.krasotaimedicina.ru/diseases/oncologic/hereditary-nonpolyposis-colorectal-cancer
Рак толстой кишки: прогноз выживаемости после операции по удалению опухоли, диагностика и лечение в Москве
В Юсуповской больнице проводится полный цикл лечения рак толстой кишки в соответствии с международными стандартами. Прогноз выживаемости после операции зависит от стадии заболевания, гистологического типа опухоли, общего состояния больного, наличия сопутствующей патологии.
Пациенты получают всю необходимую помощь: диагностику, хирургическое лечение, лучевую и химиотерапию. Высококвалифицированные врачи: патоморфологи, хирурги-онкологи, химиотерапевты, радиологи коллегиально выбирают тактику лечения каждого пациента.
Для раннего выявления рака толстой кишки используют все возможности современной диагностики:
- Колоноскопию;
- Фиброректороманоскопию;
- Виртуальную колоноскопию;
- Компьютерную, магнитно-резонансную, позитронно-эмиссионную томографию;
- Молекулярный анализ новообразования.
Применяется междисциплинарный подход: тактика лечения пациента с раком толстой кишки определяется на заседании экспертного совета с участием кандидатов и докторов медицинских наук, врачей высшей категории.
Хирурги выполняют оперативные вмешательства любой сложности.
Лучевая терапия и радиохирургическое лечение рака толстого кишечника кишки и метастазов на современном оборудовании ведущих производителей США и европейских стран.
После операции медицинский персонал осуществляет наблюдение и профессиональный уход за больными раком толстой кишки, обучает пациентов и их родственников гигиеническому уходу за колостомой, правилам пользования калоприёмником. Психологи помогают пациенту научиться жить в новых условиях. Больным в терминальной стадии рака оказывается профессиональная паллиативная медицинская помощь.
Причины рака толстой кишки
Рак толстой кишки относится к наиболее распространенным злокачественным заболеваниям. Имеет код по МКБ10 – С18. Рост заболеваемости раком толстого кишечника связан с образом жизни в современном обществе и влиянием следующих факторов риска:
- Ожирение;
- Отсутствие физической активности;
- Избыточное употребление мясных продуктов, алкоголя;
- Курение.
Рак толстой кишки в большинстве случаев развивается из полипа (небольшого патологического образования на слизистой оболочке кишечника). Полипы не всегда перерождаются в злокачественное образование.
К наиболее значимым предрасполагающим факторам развития злокачественной опухоли толстого кишечника относят:
- Приём нестероидных противовоспалительных препаратов;
- Болезнь крона и неспецифический язвенный колит;
- Наследственную предрасположенность.
К развитию колоректального рака у мужчин предрасполагают увеличение объема живота, сахарный диабет, метаболический синдром, гиперглицинемия, артериальная гипертензия, низкий уровень липопротеинов высокой плотности.
Синдром наследственного неполипозного рака и семейный аденоматозный полипоз лежат в основе 5-10 % всех случаев злокачественных опухолей толстой кишки.
Значительно повышается риск повторного образования злокачественного новообразования у людей, которые перенесли в молодом возрасте колоректальный рак. Рак аппендикса диагностируется редко.
Стадии рака толстой кишки
В зависимости от распространённости опухоли в стенке толстой кишки, поражения соседних тканей и органов выделяют 4 стадии рака толстой кишки:
- I – поражает слизистую и подслизистую оболочку толстой кишки;
- IIа – новообразование перекрывает менее 50% окружности толстой кишки, но не прорастает её стенку кишки, не даёт метастазов в региональные лимфатические узлы;
- IIb – опухоль поражает менее половины окружности просвета толстой кишки, и прорастает всю стенку, не выходя за пределы кишки (метастазы в регионарных лимфатических узлах отсутствуют).
- IIIa – раковая опухоль занимает более полуокружности кишки, прорастает всю стенку, в лимфоузлах метастазов нет;
- IIIb –новообразование любых размеров с множественными метастазами в регионарные лимфоузлы;
- IV стадия – патологический очаг больших размеров, опухоль может прорастать соседние ткани и органы, даёт множественные метастазы в регионарные лимфоузлы, или новообразование любых размеров с метастазами в отдалённые органы.
Сколько живут больные раком толстого кишечника? При наличии выраженных признаков и симптомов заболевания продолжительность жизни зависит от стадии опухолевого процесса, общего состояния больного, его готовности пройти комплексное лечение. В Юсуповской больнице онкологи проводят мультидисциплинарную терапию злокачественных новообразований толстого кишечника. Такой подход позволяет улучшить прогноз для выздоровления и выживаемость пациентов.
Симптомы рака толстой кишки
На начальных стадиях заболевания рак толстой кишки не проявляет себя никакими симптомами или симптоматика настолько скудна и неспецифична, что на неё не обращают внимание ни пациенты, ни врачи. Больной обращается за медицинской помощью при наличии выраженных симптомов опухоли толстого кишечника:
- Боли в животе;
- Наличия крови в кале;
- Кишечного кровотечения;
- Изменения формы и консистенции каловых масс;
- Запоров, сменяющихся поносами.
Пациента могут беспокоить вздутие живота, метеоризм, необъяснимая потеря веса, повышенная усталость. Появляются видимые признаки анемии: бледность кожи и видимых слизистых оболочек, ломкость волос и ногтей. В анализе крови определятся уменьшенное количество эритроцитов, низкий гемоглобин, высокий уровень лейкоцитов без наличия воспалительного очага, высокая скорость оседания эритроцитов.
Диагностика рака толстой кишки
При поражении прямой и сигмовидной кишки выполняют ректороманоскопию. Основным методом диагностики рака толстой кишки является колоноскопия. Это эндоскопическое исследование, которое позволяет врачу осмотреть все отделы толстой кишки и произвести забор материала для гистологического исследования. Колоноскопия обладает следующими преимуществами:
- Определение точного места локализации опухоли;
- Уточнение объёма поражения;
- Обнаружение синхронных предраковых или раковых поражений;
- Удаление полипов в процессе исследования.
В Юсуповской больнице для повышения точности диагностики врачи функциональной диагностики применяют хромоэндоскопический метод – слизистую оболочку окрашивают специальными красителями. Это позволяет выявить патологические изменения на ранней стадии, выбрать участки для прицельной биопсии.
Если по анатомическим причинам не удаётся осмотреть правые отделы толстого кишечника и у пациентов с множественными аденомами в дополнение к колоноскопии применяют ирригоскопию.
Врачи Юсуповской больницы с целью выявления предраковых заболеваний у клинически здоровых людей и обнаружения злокачественных опухолей проводят скрининг рака толстого кишечника. Поскольку основным фактором риска является возраст, скрининговое исследование проводят всем мужчинам и женщинам с 50 до 74 лет.
Онкологи применяют несколько скрининговых методик:
- Анализ кала на скрытую кровь;
- Фекальное иммунохимическое исследование;
- Эндоскопическая диагностика с помощью ректороманоскопии и колоноскопии.
Врачи рекомендуют пациентам проводить анализ кала на скрытую кровь с интервалом в 1-2 года, колоноскопию – каждые 7-10 лет.
При планировании лапароскопического оперативного вмешательства, выявления вторичных новообразований и аденом у пациентов со стенозирующими опухолями нижних отделов толстой кишки, которые препятствуют проведению неинвазивного исследования, в Юсуповской больнице используют дополнительную методику – виртуальную колоноскопию (исследование толстой кишки с помощью компьютерного томографа).
Для подтверждения диагноза «рак толстой кишки» и верификации опухоли необходимо морфологическое исследование материала, который получен в результате биопсии. В Юсуповской больнице исследование выполняют высококвалифицированные врачи-гистологи.
Описание микропрепарата при наличии аденокарциномы толстой кишки включает:
- Гистологический тип опухоли;
- Степень злокачественности;
- Уровень прорастания опухоли в стенку кишки и соседние органы;
- Наличие атипичных клеток на участке, расположенном между опухолью и краем резекции;
- Наличие или отсутствие сосудистой, или периневральной инвазии;
- Количество удалённых лимфатических узлов и их поражение раковыми клетками.
Согласно международным рекомендациям, для того чтобы обнаружить отдалённые метастазы и определить дальнейшую тактику лечения в Юсуповской больнице пациентам с диагностированным раком толстой кишки проводят позитронно-электронную компьютерную томографию.
Операции на толстой кишке
Онкология является показанием для выполнений оперативного вмешательства. Оперативные вмешательства являются основным методом лечения рака толстого кишечника. Обследование перед операцией включает:
- Осмотр онкологом;
- Общий и биохимический анализ крови с оценкой функции печени и почек;
- Определение уровня онкомаркера рэа;
- Выполнение колоноскопии;
- Компьютерную томографию малого таза, органов грудной и брюшной полости.
Метод операции и схему дальнейшего ведения пациента в Юсуповской больнице выбирают коллегиально хирурги-онкологи, химиотерапевты и радиологи.
На ранних стадиях заболевания (0, 1, 2) методом лечения рака толстой кишки является иссечение опухоли. Хирурги Юсуповской больницы иссекают сегмент толстой кишки вместе с лимфатическим коллектором.
При раке толстой кишки 0 стадии проводят локальное иссечение или эндоскопическое удаление полипа либо сегментарную резекцию.
При первой и второй стадии рака толстой кишки у пациентов низкого риска проводят широкую резекцию с наложением анастомоза. Лечение второй стадии высокого риска и третьей стадии заключается также в широкой резекции с наложением анастомоза с последующим проведением химиотерапевтического лечения.
Объем резекции зависит от локализации первичного новообразования, особенности кровоснабжения и распределения лимфатических узлов. В любом случае он составляет не менее 5 сантиметров от обеих сторон опухоли. Операции выполняют лапароскопическим или лапаротомическим способом.
Хирурги Юсуповской больницы выполняют следующие операции при раке толстой кишки:
- Резекцию илеоцекального угла, при которой удаляют часть тонкой кишки и слепую кишку, накладывают первичный анастомоз (соединение тонкой и толстой кишки);
- Правостороннюю гемиколэктомию, во время которой удаляют терминальный отдел тонкой кишки и восходящую ободочную кишку с печеночным изгибом;
- Резекцию поперечной ободочной кишки с прилежащими лимфоузлами;
- Левостороннюю гемиколэктомию, когда удаляют селезеночный сгиб ободочной кишки и нисходящую часть ободочной кишки;
- Переднюю резекцию прямой кишки с удалением сигмовидной кишки и верхнего ампулярного отдела прямой кишки;
- Низкую переднюю резекцию прямой кишки – удаление верхнего и среднего ампулярных отделов прямой кишки с резекцией сигмовидной кишки.
Чаще всего при плановой ситуации онкологи формируют первичные анастомозы. Хирурги сшивают 2 конца резецированных фрагментов кишки. Во время экстренной операции операция заключается в дополнительном выведении на переднюю брюшную стенку илеостомы или колостомы.
Когда пациенту предстоит прохождение предоперационной неоадъювантной химиотерапии или лучевого лечения при наличии признаков частичной кишечной непроходимости, для сохранения выделительной функции хирурги устанавливают внутрикишечные стенты при помощи колоноскопии. После проведения неоадъювантного лечения на заседании экспертного совета рассматривают вопрос о возможности проведения радикального оперативного вмешательства.
В случае изначального наличия отдалённых метастазов во время операции убирают первичную опухоль. Затем проводят адъювантное лечение (химиотерапию, лучевую терапию или совмещают эти методы). Такой подход позволяет предотвратить распад опухолевой ткани или развитие кишечной непроходимости.
Прогноз при раке толстой кишки
Прогноз при раке толстой кишки зависит от глубины инвазии опухоли и вовлечения в патологический процесс региональных лимфоузлов. Важными прогностическими факторами являются:
- Степень дифференцировки опухолевой ткани;
- Периневральная или сосудистая инвазия;
- Вовлечение в патологический процесс краёв резекции.
К неблагоприятным признакам относят прободение новообразования, кишечную непроходимость, повышение уровня онкомаркеров СА 19.9 и РЭА.
Пятилетняя выживаемость после удаления опухоли хирургическим путём составляет при первой стадии – 85-95%, для второй – 60-80%, при третьей –30-60%. При наличии единичных метастазов в печень хирурги выполняют частичную резекцию органа.
После операции прогноз пятилетней выживаемости составляет 40%. После удаления метастазов в лёгких пятилетняя выживаемость составляет от 35 до 45 %. При высокодифференцированной аденокарциноме толстой кишки прогноз лучше, чем при низкодифференцированной опухоли.
Прогноз при умеренно дифференцированной аденокарциноме толстой кишки полностью зависит от стадии рака. При своевременной ранней диагностике онкологам Юсуповской больницы удаётся провести радикальное лечение, которое предотвращает рецидивы и метастазирование.
Если новообразование выявляют на последних стадиях, прогноз ухудшается.
Для того чтобы пойти обследование с помощью современной аппаратуры при подозрении на рак толстой кишки, звоните по телефону Юсуповской больницы. Если врачи исключат наличие злокачественного новообразования, также будет проведена профилактика рака толстой кишки.
При наличии опухоли установят её тип и стадию, составят индивидуальную схему ведения пациента, проведут адекватное лечение.
В клинике онкологии пациенту подберут оптимальную терапию, используя самые современные и эффективные лекарственные средства, обладающими минимальным побочным эффектом, индивидуальными средствами личной гигиены и диетическим питанием при раке толстой кишки.
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
| Наименование услуги | Стоимость |
| Консультация врача-химиотерапевта | Цена: 5 150 рублей |
| Проведение интратекальной химиотерапии | Цена: 15 450 рублей |
| МРТ головного мозга | Цена от 8 900 рублей |
| Химиотерапия | Цена от 50 000 рублей |
| Комплексная программа ухода за онкологическими больными и ХОСПИС | Цена от 9 690 рублей в сутки |
| Программа онкодиагностики желудочно-кишечного тракта | Цена от 30 900 рублей |
| Программа онкодиагностики легких | Цена от 10 250 рублей |
| Программа онкодиагностики мочевыделительной системы | Цена от 15 500 рублей |
| Программа онкодиагностики “женское здоровье” | Цена от 15 100 рублей |
| Программа онкодиагностики “мужское здоровье” | Цена от 10 150 рублей |
Скачать прайс на услуги
Источник: http://yusupovs.com/articles/oncology/rak-tolstogo-kishechnika/
Рак толстой кишки
В Институте онкологии проводится полный цикл лечения онкологических заболеваний толстой кишки в соответствии с международными стандартами. Наши пациенты получают всю необходимую помощь в одной клинике: от диагностики до оперативного лечения, лучевой и лекарственной терапии.
Лечение рака толстой и прямой кишки в Институте онкологии EMC:
- Высококвалифицированные врачи: радиологи, патоморфологи, химиотерапевты, хирурги-онкологи с международным опытом, специалисты из США, Израиля
- Все возможности современной диагностики: колоноскопия, фиброректороманоскопия, виртуальная колоноскопия, КТ, МРТ, ПЭТ/КТ, молекулярный анализ опухоли
- Междисциплинарный подход: тактика лечения пациента с раком толстой кишки определяется на консилиуме с участим хирурга, онколога и других специалистов.
- Хирургическое лечение любой сложности
- Лучевая терапия и радиохирургическсое лечение опухолей толстой кишки и метастазов на современном оборудовании (Truebeam, Trilogy, США)
- Химиотерапия по американским и европейским протоколам, высококачественные препараты иностранного производства
- Наблюдение пациентов после операции
Рак толстой кишки относится к наиболее распространенным злокачественным заболеваниям. В России рак толстой кишки находится на четвертом месте в структуре онкологической заболеваемости.
Рост заболеваемости колоректальным раком (раком кишечника), связан, по мнению экспертов, с образом жизни в современном обществе и влиянием таких факторов риска, как ожирение, отсутствие физической активности, избыточным употреблением мясных продуктов, алкоголя, а также с курением.
Рак толстой кишки в большинстве случаев развивается из полипа (небольшое патологическое образование на слизистой оболочке кишечника), но полипы не всегда перерождаются в злокачественное образование.
Раком толстой кишки чаще встречается у мужчин, чем у женщин. Возраст считается основным фактором риска для так называемого спорадического (не обусловленного наследственностью) рака толстой кишки. Почти в 70% случаев раком толстой кишки диагностируется у пациентов старше 65 лет. Между тем до 45 лет заболевание практически не встречается.
К наиболее значимым предрасполагающим факторам развития относят:
- некоторые заболевания кишечника, в частности, болезнь Крона и неспецифический язвенный колит;
- прием нестероидных противовоспалительных препаратов;
- курение;
- наследственную предрасположенность.
Доказано, что сахарный диабет, метаболический синдром, увеличение объема живота, артериальная гипертензия, гиперглицинемия, низкий уровень липопротеинов высокой плотности предрасполагают к развитию колоректального рака у мужчин, у женщин такой зависимости не выявлено.
Наследственные синдромы (семейный аденоматозный полипоз и синдром наследственного неполипозного рака) лежат в основе 5-10 % всех случаев рака толстой кишки.
Также значительно повышается риск повторного образования злокачественной опухоли кишки у тех, кто перенес колоректальный рак в молодом возрасте.
Скрининг
Целью скрининга является выявление предраковых заболеваний в здоровой популяции, а также обнаружение злокачественных опухолей на ранних стадиях.
Так как основным фактором риска является возраст, скрининг должен проводиться всем мужчинам и женщинам с 50 до 74 лет.
Существует несколько скрининговых методик: анализ кала на скрытую кровь, фекальное иммунохимическое исследование и эндоскопия (фиброректороманоскопия, колонокопия).
Анализ для обнаружения кала на скрытую кровь рекомендуется проводить с интервалом в 1-2 года, колоноскопию — с интервалом 7-10 лет.
По результатам трех масштабных исследований было продемонстрировано снижение смертности на 25% среди тех, кто хотя бы однократно сдавал анализ кала на скрытую кровь. Это послужило основанием для Комитета по профилактике рака Евросоюза рекомендовать анализ кала на скрытую кровь в качестве скрининга, в случае положительного результата — выполнять эндоскопического исследования.
Симптомы рака толстой кишки
Первые симптомы рака кишечника легко пропустить. Для рака толстой кишки на начальных стадиях характерно отсутствие симптоматики или ее скудность или неспецифичность.
Как правило, клиническая картина заболевания появляются при достижении опухоли значительных размеров и ее прорастании в соседние органы.
Пациента могут беспокоить изменение стула (запоры, диарея), общий дискомфорт в области живота, необъяснимая потеря веса, повышенная усталость, анемия.
Диагностика рака толстой кишки
Колоноскопия — эндоскопическое исследование, позволяющее визуализировать все отделы толстой кишки, является наиболее точным и информативным методом диагностики.
Преимущества колоносокопии:
- определение точного места расположения опухоли,
- уточнение объема поражения
- забор биопсии для проведения гистологического исследования
- обнаружение синхронных предраковых или раковых поражений
- удаление полипов в процессе исследования
В отделении эндоскопии EMC для повышения точности диагностики применяется хромоэндоскопический метод: слизистая оболочка окрашивается специальными красителями, что позволяет лучше выявлять патологические изменения, особенно на ранней стадии, и выбрать участки для прицельной биопсии из патологически измененных участков.
В тех случаях, когда не удается осмотреть правый отдел толстой кишки по анатомическим причинам, а также у пациентов с множественными аденомами, в дополнение к колоноскопии применяется ирригоскопия.
Ранняя диагностика рака колоректального рака в EMC
При планировании лапароскопической операции, а также для выявления вторичных опухолей и аденом у пациентов со стенозирующими опухолями дистальных отделов толстой кишки, препятствующими проведению инвазивного исследования, в EMC используются дополнительные методики, такие как виртуальная колоноскопия — исследование толстой кишки с помощью компьютерного томографа.
Для подтверждения онкологического диагноза необходимо морфологическое исследование материала, полученного в результате биопсии. В EMC исследование выполняют высококвалифицированные врачи-гистологи.
Гистологическая лаборатория EMC сотрудничает с американским обществом телепатологии и ведущими онкологическими клиниками Европы и США.
При необходимости или по желанию пациента может быть получено второе мнение зарубежного специалиста.
Стандартная оценка гистологического заключения хирургического материала включает:
- морфологическое описание — определение локализации опухоли и размеров
- наличие или отсутствие макроскопической перфорация опухоли
- гистологические типы
- степень злокачественности
- определение уровня прорастания опухоли в стенку кишки соседние органы
- расстояние от опухоли до резецированный краев
- наличие или отсутствие опухоли выходцев сосудистая или периневральная инвазия
- количество удаленных лимфатических узлов и их возможное поражение раковыми клетками.
Согласно международным рекомендациям, для обнаружения отдаленных метастазов и определения дальнейшей тактики лечения в EMC пациентам с диагностированным раком толстой кишки проводится ПЭТ/КТ.
Определение стадии рака толстой кишки
Стадирование злокачественных новообразований осуществляется в соответствии классификации TNM. Определение стадии необходимо для выбора оптимального лечения и отбора больных с единичными метастазами в печени или легких для проведения хирургического лечения.
1 стадия — вовлечение подслизистой оболочки и мышечного слоя. Отсутствие метастатического поражения регионарных лимфоузлов, отсутствие отдаленных метастазов.
2 стадия разделяется на подстадии IIA и IIB.
Стадия IIA — вовлечение субсерозы, неперитонизированные участки ободочной/прямой кишки
Стадия IIВ — вовлечение висцеральной брюшины или других прилежащих органы и структур.
Для второй стадии характерно отсутствие метастатического поражения регионарных лимфоузлов, отсутствие отдаленных метастазов.
3 стадия разделяется на три подстадии:
IIIA — Вовлечение подслизистой оболочки и/или мышечного слоя. Метастатическое поражение трех и менее регионарных лимфоузлов.
IIIB — Вовлечение субсерозы, неперитонизированные участки ободочной/прямой кишки и/или вовлечение висцеральной брюшины или других прилежащих органы и структур. Метастатическое поражение трех и менее регионарных лимфоузлов.
IIIC — любой из вышеперечисленных объем вовлечения первичной опухолью. Метастатическое поражение более чем трех регионарных лимфоузлов.
Для третьей стадии характерно отсутствие отдаленных метастазов.
4 стадия — любой объем первичной опухоли и любое количество метастатически пораженных регионарных лимфатических узлов. Наличие отдаленных метастазов.
Обследование перед операцией включает в себя:
- осмотр врачом
- анализы крови (общий и биохимический) с оценкой функции почек и печени
- определение уровня онкомаркера РЭА
- компьютерную томографию органов грудной и брюшной полости, малого таза
- выполнение колоноскопии
Также стадирование проводится интраоперационно. В ходе операции оценивается состояние печени, регионарных лимфатических узлов (для адекватного стадирование необходимо исследовать не менее 12 и 14 лимфоузлов), прорастание опухоли в стенки кишки и в окружающие структуры.
Прогноз при раке толстой кишки
Определение факторов прогноза необходимо для того, чтобы сформировать дальнейший план лечения, при необходимости — назначить адъювантную химиотерапию после хирургического лечения с целью снижения риска рецидива заболевания.
Прогноз при раке толстой кишки непосредственно зависит от глубины инвазии опухоли и вовлечения региональных лимфоузлов.
Также важными прогностическими факторами являются степень дифференцировки опухолевой ткани, сосудистая или приневральная инвазия, вовлечение в опухолевый процесс краев резекции.
К неблагоприятным признакам относят кишечную непроходимость, перфорацию опухоли, повышение уровня онкомаркеров РЭА и СА 19.9.
Пятилетняя выживаемость после хирургического удаления опухоли составляет:
- для первой стадии – 85-95%
- для второй стадии – 60-80%
- для 3 стадии – 30-60%
Пациентам с единичными метастазами в печени и легких может быть проведено хирургическое лечение.
- Пятилетняя выживаемость достигает 40% процентов у пациентов после частичной гепатэктомии по поводу единичным метастазов в печени.
- Ограниченные метастазы в легких встречаются реже, чем в печени. Тем не менее у тщательно отобранных пациентов после удаления метастазов в легких пятилетняя выживаемость составляет от 35 до 45 %.
Лечение рака толстой кишки
На ранних стадиях (стадии 0, 1, 2 низкого риска) методом лечения рака толстой кишки является хирургическое иссечение. Задачей хирургического лечения является широкое иссечение сегмента толстой кишки вместе с лимфатическим коллектором.
При раке толстой кишки 0 стадии лечение предполагает проведение локальной эксцизии или полипэктомии (эндоскопически) или сегментарной резекции.
При стадии 1 и 2 у пациентов низкого риска проводится широкая резекция с наложением анастомоза.
Лечение стадии 2 высокого риска и 3 стадии заключается также в широкой резекции с наложением анастомоза с последующим проведением химиотерапии.
Хирургическое лечение рака толстой кишки
Объем резекции зависит от локализации первичной опухоли, особенности кровоснабжения и распределения лимфатических узлов, но в любом случае он составляет не менее 5 сантиметров от обеих сторон опухоли.
Выделяют лапароскопический и лапаротомический методы хирургического лечения. В последнее время появляется много сообщений в выполнении операций при раке толстой кишки на роботе Da Vinci.
Основные виды операций при раке толстой кишки:
- резекция илеоцекального угла, при которой удаляется часть тонкой кишки и слепая кишка с наложением первичного анастамоза (соединение тонкой и толстой кишки);
- правосторонняя гемиколэктомия, когда удаляется терминальный отдел тонкой кишки и восходящая ободочная кишка с печеночным изгибом;
- резекция поперечной ободочной кишки с прилежащими лимфоузлами;
- левосторонняя гемиколэктомия, когда удаляется селезеночный сгиб ободочной кишки и нисходящая часть ободочной кишки;
- передняя резекция прямой кишки, когда удаляется сигмовидная часть толстой кишки и верхний ампулярный отдел прямой кишки;
- низкая передняя резекция прямой кишки – удаляются верхний и средний ампулярные отделы прямой кишки с резекцией сигмовидной кишки.
Чаще всего при плановой ситуации формируются первичные анастомозы — сшиваются два конца резецированных фрагментов кишки. Если операция носит экстренный характер, нередко выполняется дополнительное выведение стомы на переднюю брюшную стенку — колостома или илеостома.
Восстановительные операции у пациентов с илео- и колостомой
Стентирование при раке толстой кишки
В некоторых случаях, когда пациенту предстоит прохождение предоперационной неоадъювантной химиотерапии или лучевой терапии, и есть признаки частичной кишечной непроходимости, для сохранения выделительной функции устанавливаются внутрикишечные стенты при помощи колоноскопии. После проведения неоадъювантного лечения – лучевой терапии, химиотерапии или совмещении этих двух методов — рассматривается вопрос о возможности проведения радикальной операции.
В случае изначального распространения заболевания (наличия отдаленных метастазов) выполняется оперативное вмешательство с целью убрать первичную опухоль, для того чтобы во время проведения адъювантного лечения (химиотерапии или лучевой терапии или совмещения этих методов) не произошло распада опухолевой ткани или развития кишечной непроходимости.
Особенности хирургического лечения в условиях EMC
Хирургическая клиника ЕМС обладает широкими возможностями для ранней диагностики и хирургического лечения доброкачественных и злокачественных заболеваний прямой и толстой кишки и заднего прохода. Хирургические консультации и лечение проводятся круглосуточно без выходных.
Операции выполняют
- руководитель Хирургической клиники EMC, хирург-онколог, к.м.н. Волобуев Андрей Владимирович;
- хирург-онколог, колопроктолог, к.м.н. Йулдашев Анвар Гафурович.
В EMC пациент поступает в плановом порядке в день выполнения самого оперативного вмешательства за исключением тех случаев, когда необходима предоперационная подготовка в условиях стационара.
При стандартном течении операции послеоперационный период занимает от 3 до 7 суток в зависимости от соматического состояния пациента (наличия сопутствующих заболеваний).
После выписки пациента по необходимости выполняются перевязки как в условиях клиники, так и с выездом на дом.
Лучевая терапия
Лучевая терапия (радиотерапия) используется при определенных локализациях опухолевого процесса (прямая кишка) или при распространении опухоли на соседние структуры и ткани. Радиотерапия проводится до или после операции, часто одномоментно с химиотерапией.
В Центре лучевой терапии EMC установлены линейные ускорители последнего поколения, которые позволяют проводить лучевую терапию с предельно высокой точностью и минимальным воздействием на окружающие ткани. В отделении работают опытные специалисты под руководством главного радиотерапевта г. Москвы д-ра Нидаля Салима.
Все пациенты со злокачественными опухолями, закончившие лечение, требуют динамического наблюдения. Пациентам, которые проходили лечение по поводу колоректального рака, каждые 4 месяца выполняются контрольные исследования в объеме: КТ органов брюшной полости с внутривенным контрастированием, низкодозное КТ органов грудной клетки, раз в 8 месяцев — колоноскопия.
Источник: https://www.emcmos.ru/articles/rak-tolstoy-kishki
Генетическая эпидемиология наследственного неполипозного рака толстой кишки
Наследственный неполипозный рак толстой кишки является наиболее частой формой колоректального рака, обусловленного наследственной предрасположенностью. По различным данным на его долю приходится около 5–10% всех форм колоректального рака.
Он характеризуется аутосомно-доминантным типом наследования предрасположенности, возникновением заболевания, преимущественно, в молодом возрасте, склонностью к поражению правых отделов толстой кишки и развитию первичномножественных злокачественных новообразований.
Материалы и методы.
Исследование выполнено на материале регистра раковых семей, включающем сведения о 2320 семьях с одиночными (230) и множественными (174) аденомами толстой кишки, раком толстой кишки (1458), множественными злокачественными опухолями (407).
В качестве контроля использованы скорригированые на возраст популяционные частоты рака толстой кишки, молочной железы, органов репродуктивной системы, первично-множественных и других злокачественных новообразований.
Результаты и обсуждение. Среди 279 (12%) наследственно отягощенных семей, в которых были выявлены 3 и более злокачественных новообразований, общепринятым критериям наследственного неполипозного рака толстой кишки соответствовали 47 (2,0%) семей.
В этих семьях среди родственников первой степени родства отмечено накопление не только рака толстой кишки (36,6–20,5%) и первично-множественных опухолей (6,3–8,2%), но также рака тела матки (2,1–9,7%), молочной железы (2,1–6,6%), яичников (1,7%), желудка (5,3%) и других злокачественных новообразований (3,2–8,9%).
Достаточно высокое накопление опухолей установлено и среди родственников второй степени родства. Рак толстой кишки диагностирован в 20,6–18,3%, первично-множественных опухолей — в 6,0%, рак тела матки — в 0,9–14,2%, молочной железы — в 0,9–9,7%, яичников — в 0,9–2,5%, желудка — в 0,9–4,9% случаев.
Следует учитывать распространенность в популяции рака толстой кишки 0,18±0,1%, первично-множественных опухолей — 0,004±0,07%, остальных анализируемых новообразований — 0,21±0,1%, 0,67±0,1%, 0,09±0,1% и 0,1±0,07% соответственно.
У 11 из 17 (64,7%) обследованных родственников первой степени родства выявлена различная патология, в том числе рак толстой кишки — у 6 (35, 3%), множественные опухоли — у 1 (5, 9%), аденомы толстой кишки — у 3 (17,6%), опухоли других локализаций — у 1 больного. Высокий процент выявления злокачественных опухолей среди родственников в наследственно отягощенных семьях обусловливает необходимость проведения в них скрининга с целью выявления «раннего» рака и его вторичной профилактики.
Следовательно, частота опухолей среди родственников больных различными клиническими формами рака толстой кишки и первично-множественных опухолей значительно превышает частоту опухолей в популяции.
Среди родственников первой степени родства при раке молочной железы — в 3–9 раз чаще, чем в популяции (синдромы Lynch I и Lynch II).
При раке тела матки частота опухолей среди родственников больных превышает популяционные частоты в 10–46 раз, при раке толстой кишки — в 113–200 раз, при первично-множественных опухолях — в 1500–2000 раз чаще.
С целью поиска устойчивых генетических маркеров наследственной предрасположенности к наследственному неполипозному раку толстой кишки (ННРТК) исследованы мутации в hMSH2 и hMLH1 генах в 11 семьях с синдромом Lynch, семь из которых соответствовали амстердамским критериям ННРТК, а в 4 семьях наблюдалось накопление рака толстой кишки и эндометрия в нескольких поколениях, но они не удовлетворяли полному набору строгих критериев классификации (Maliaka Y.K. et. al.,1996).
Выявлены 6 различных новых мутаций генов hMSH2 и hMLH1, ответственных за контроль ошибок репарации ДНК: 4 в hMSH2 и 2 в hMLH1. Примечательно, что 3 из обнаруженных нами мутаций представляют собой замену одной пары основания в динуклеотиде CpG.
В семьях с мутациями в hMSH2 или MLH1 генах были обнаружены 31 случай РТК, 7 случаев рака эндометрия и 2 случая рака желудка. Рак эндометрия и желудка наблюдали в 3 семьях с мутациями в hMSH2 и в 2 семьях — в hMLH1. Это свидетельствует о том, что опухоли этих органов могут быть вызваны дефектами в любом из указанных генов.
Пять опухолей (рак молочной желе-зы /3/, рак легкого и лимфосаркома) развились в органах, которые не являются мишенями для ННРТК. Эти опухоли могут встречаться как случайное совпадение или представлять менее частые и до сих пор незамеченные проявления ННРТК.
Вместе с тем нельзя исключить, что существуют другие локусы, мутации которых могут также вызывать предрасположенность к раку толстой кишки.
Таким образом, далеко не ясны корреляции между выявленными мутациями и отдельными фенотипами.
Есть надежда, что установление более точного спектра мутаций для каждой из наблюдаемых клинических форм наследственного неполипозного рака толстой кишки приведет к разработке новых скрининговых тестов.
Установление факта наличия мутаций открывает новые возможности для выявления носителей среди родственников больных, что должно привести к улучшению медико-генетического консультирования и селективного скрининга носителей дефектного гена.
Доклад (Заседание Московского Онкологического Общества № 515; тема Клиническая онкогенетика)
Авторы: Белев Н.Ф., Самотыя Е.Е., Корчагина Е.Л. (Институт онкологии республики Молдова, РОНЦ им. Н.Н. Блохина)
Источник: http://www.colorectalcancer.ru/science/geneticheskaja_ehpi.html
Рак толстой кишки
… необходимо отметить, что общее состояние больных очень долго не изменяется вовсе или меняется незначительно, что приводит к тому, что рак диагностируют на поздних стадиях.
Рак толстой кишки – злокачественная опухоль, исходящая из эпителия толстой кишки.
Классификация в соответствии с гистологическими стадиями:
• высокодифференцированная аденокарцинома; • низкодифференцированная аденокарцинома; • недифференцированная/анапластическая аденокарцинома (раннее лимфогенное метастазирование и крайне неблагоприятный прогноз).
Прогноз при раке толстой кишки оценивают по Дюксу. Согласно этой классификации, выделяют следующие стадии:
• А – опухоль, расположенная в пределах слизистой оболочки; • В – опухоль прорастает стенку кишки, но поражение лимфатических узлов отсутствует; • С – опухоль прорастает стенку кишки, вовлечены лимфатические узлы; • D – имеются отдаленные метастазы.
ЭПИДЕМИОЛОГИЯ
Заболеваемость раком толстой кишки составляет около 30 на 10 000 населения в год. Практически все случаи рака толстой кишки (90%) регистрируются у лиц старше 50 лет. риск развития рака толстой кишки после достижения 40-летнего возраста каждые 10 лет удваивается.
Риск развития рака толстой кишки (группы населения – риск, %):
• все население – 2 – 5% • пациенты с колоректальными аденомами размером менее 10 мм – 5 – 10%; • пациенты с отягощенной по раку толстой кишки наследственностью – 10% • пациенты с неспецифическим язвенным колитом (НЯК) при длительности заболевания более 15 лет; • пациенты с колоректальными аденомами размером более 20 мм – 50% • пациенты с семейным аденоматозным полипозом – 100%.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Генетические факторы:
• семейный аденоматозный полипоз является облигатным предраком;
• синдром Линча (синдром наследственного неполипозного рака толстой кишки) – заболевание, наследуемое по аутосомно-доминантному типу, сопровождающееся развитием рака толстой кишки в возрасте моложе 45 лет (преимущественная локализация в правых отделах), данный синдром лежит в основе 5% всех случаев рака толстой кишки; причиной служит мутация в одном из четырех генов, отвечающих за репарацию ДНК; для ранней диагностики синдрома требуются генетическое консультирование и обследование.
Факторы питания: к факторам риска относятся богатая жирами, мясными продуктами и обедненная балластными веществами пища, а также избыточная масса тела.
Другие факторы риска:
• возраст старше 40 лет; • длительное курение; • отягощенная по раку толстой кишки наследственность; • длительный анамнез воспалительных заболеваний кишечника. В настоящее время сформулирована модель опухолевой прогрессии «аденома – рак». Рак толстой кишки возникает из мест дисплазии эпителия, а более 95% всех дисплазий представлены аденомами. При длительном течении НЯК рак возникает в местах тяжелой дисплазии эпителия, не выступающих над слизистой оболочкой («плоская аденома»). Развитие опухоли от нормальной ткани через стадию аденомы до стадии рака длится от 3 до 5 лет и обусловлено накоплением различных генетических дефектов с активацией онкогенов и дезактивацией генов-супрессоров опухолей. При достижении критического общего числа генетических дефектов происходит скачок от контролируемого роста к неконтролируемому злокачественному росту. Лимфогенное метастазирование происходит в региональные лимфатические узлы. Гематогенные метастазы поражают в первую очередь печень и легкие.
КЛИНИЧЕСКИЕ ПРИЗНАКИ И СИМПТОМЫ
Клиническая картина рака толстой кишки неспецифична.
Основные «симптомы тревоги»:
• примесь крови в кале, которая чаще всего возникает при поражении прямой кишки; • любое изменение характера стула у лиц старше 40 лет.
К другим симптомам относятся:
• слабость, утомляемость, потеря массы тела, лихорадка; • симптомы непроходимости кишечника (поздний симптом); • хроническая геморрагическая анемия, боли, пальпируемая опухоль, особенно при правосторонней локализации.
ДИАГНОЗ И РЕКОМЕНДУЕМЫЕ КЛИНИЧЕСКИЕ ИССЛЕДОВАНИЯ
Почти 60% опухолей толстой кишки располагаются в прямой кишке, далее по частоте идет сигмовидная кишка (20%), затем восходящая и слепая кишка (по 10%).
Основой верификации диагноза служит гистологическое исследование: рак толстой кишки, как правило, представлен аденокарциномой, в 2 – 5% случаев – множественной аденокарциномой, что обуславливает необходимость исследования всей поверхности слизистой оболочки толстой кишки.
Позволяют установить диагноз:
• ректальное пальцевое исследование; • колоноскопия; • рентгенологическое исследование толстой кишки с двойным контрастированием (только при невозможности проведения полноценного эндоскопического исследования).
К дополнительным методам обследования относятся:
• трансректальное ультразвуковое исследование (УЗИ); • компьютерная томография (КТ) брюшной полости для уточнения распространенности и операбельности опухоли. Следующий этап диагностики включает поиск отдаленных метастазов, для чего необходимо проведение УЗИ и КТ брюшной полости, рентгенологическое исследование грудной клетки.
В зависимости от стадии заболевания у части пациентов может быть повышена концентрация карциноэмбрионального антигена в сыворотке. Данный онкомаркер не является специфичным для злокачественного новообразования толстой кишки, и его обнаружение не может быть использовано в качестве теста ранней диагностики.
(!) Определение концентрации карциноэмбрионального антигена имеет значение для наблюдения за больным после проведения радикальной операции: после успешного полного удаления опухоли повышенный уровень данного онкомаркера нормализуется и вновь повышается при рецидиве.
ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
Хирургическое лечение.
• Радикальное лечение: при раке ободочной и сигмовидной кишки: – резекция кишки с одномоментным удалением регионарных лимфатических узлов; – резекция одиночных печеночных и легочных метастазов.
• Предоперационная (неоадъювантная) терапия.
• Адъювантная терапия. При раке толстой кишки послеоперационное применение 5-фтоурацила и левамизола улучшает 5-летнюю выживаемость больных. На стадии клинических испытаний находятся моноклональные антитела.
• Паллиативная терапия:
– при раке толстой кишки: наложение обходных анастомозов или противоестественного заднего прохода; – региональная химиотерапия и химиоэмболизация не влияют на прогноз.
• Ведение пациентов после лечения.
Местное рецидивирование опухоли возникает после «радикальной» резекции рака толстой кишки приблизительно в 10 – 30% случаев независимо от использованной хирургической методики и стадии опухоли. Большинство рецидивов (70%) регистрируется в первые два года после операции. В связи с этим после удаления опухоли требуется постоянное наблюдение за состоянием пациента.
ПРОГНОЗ
Пятилетняя выживаемость при диагностировании опухоли на стадии А по Дюксу составляет 100%, при стадии В – 80%, при стадии С – 60%.
Источник: http://doctorspb.ru/articles.php?article_id=1776