Инсулинома
Инсулинома – гормонально-активная опухоль β-клеток островков поджелудочной железы, в избыточном количестве секретирующая инсулин и приводящая к развитию гипогликемии.
Гипогликемические приступы при инсулиноме сопровождаются дрожью, холодным потом, чувством голода и страха, тахикардией, парестезиями, речевыми, зрительными и поведенческими нарушениями; в тяжелых случаях – судорогами и комой.
Диагностика инсулиномы проводится с помощью функциональных проб, определения уровня инсулина, С-пептида, проинсулина и глюкозы крови, УЗИ поджелудочной железы, селективной ангиографии. При инсулиноме показано хирургическое лечение – энуклеация опухоли, резекция поджелудочной железы, панкреатодуоденальная резекция или тотальная панкреатэктомия.
Инсулинома – доброкачественная (в 85-90% случаев) или злокачественная (в 10-15% случаев) опухоль, исходящая из β-клеток островков Лангерганса, обладающая автономной гормональной активностью и приводящая к гиперинсулинизму. Неконтролируемая секреция инсулина сопровождается развитием гипогликемического синдрома – комплекса адренергических и нейрогликопенических проявлений.
Среди гормонально-активных опухолей поджелудочной железы инсулиномы составляют 70-75%; примерно в 10% наблюдений они являются компонентом множественного эндокринного аденоматоза I типа (наряду с гастриномой, опухолями гипофиза, аденомой паращитовидных желез и др.).
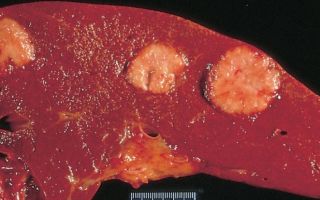
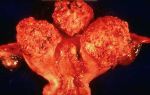
Инсулиномы чаще выявляются у лиц в возрасте 40-60 лет, у детей встречаются редко. Инсулинома может располагаться в любой части поджелудочной железы (головке, теле, хвосте); в единичных случаях она локализуется экстрапанкреатически – в стенке желудка или двенадцатиперстной кишки, сальнике, воротах селезенки, печени и др.
областях. Обычно размеры инсулиномы составляют 1,5 – 2 см.
Патогенез гипогликемии при инсулиноме
Развитие гипогликемии при инсулиноме обусловлено избыточной, неконтролируемой секрецией инсулина опухолевыми b-клетками.
В норме при падении уровня глюкозы в крови происходит снижение продукции инсулина и его поступления в кровяное русло.
В опухолевых клетках механизм регуляция выработки инсулина нарушается: при понижении уровня глюкозы его секреция не подавляется, что создает условия для развития гипогликемического синдрома.
Наиболее чувствительными к гипогликемии являются клетки головного мозга, для которых глюкоза служит основным энергетическим субстратом.
В связи с этим при инсулиноме отмечаются явления нейрогликопении, а при длительной гипогликемии развиваются дистрофические изменения ЦНС.
Гипогликемическое состояние стимулирует выброс в кровь контринсулярных гормонов (норадреналина, глюкагона, кортизола, соматотропина), которые обусловливают адренергическую симптоматику.
В течении инсулиномы выделяют фазы относительного благополучия, на смену которым периодически приходят клинически выраженные проявления гипогликемиии и реактивной гиперадреналинемии. В латентном периоде единственными проявлениями инсулиномы могут являться ожирение и повышенный аппетит.
Острый гипогликемический приступ является результатом срыва адаптационных механизмов ЦНС и контринсулярных факторов. Приступ развивается натощак, после продолжительного перерыва в приеме пищи, чаще в утренние часы. Во время приступа происходит падение содержания глюкозы в крови ниже 2,5 ммоль/л.
Нейрогликопенические симптомы инсулиномы могут напоминать различные неврологические и психиатрические нарушения. У больных может возникать головная боль, мышечная слабость, атаксия, спутанность сознания.
В некоторых случаях гипогликемический приступ у больных с инсулиномой сопровождается состоянием психомоторного возбуждения: галлюцинациями, бессвязными выкриками, двигательным беспокойством, немотивированной агрессией, эйфорией.
Реакцией симпатико-адреналовой системы на резкую гипогликемию служит появление тремора, холодного пота, тахикардии, страха, парестезий. При прогрессировании приступа могут развиться эпилептический припадок, потеря сознания и кома.
Обычно приступ купируется внутривенным вливанием глюкозы; однако, придя в себя, больные о случившемся не помнят.
Во время гипогликемического приступа возможно развитие инфаркта миокарда вследствие острого нарушения питания сердечной мышцы, признаки локального поражения нервной системы (гемиплегия, афазия), которые могут быть ошибочно приняты за ОНМК.
При хронической гипогликемии у пациентов с инсулиномой нарушается функционирование центральной и периферической нервной системы, что отражается на течении фазы относительного благополучия.
В межприступном периоде имеет место преходящая неврологическая симптоматика, нарушения зрения, миалгия, снижение памяти и умственных способностей, апатия.
Даже после удаления инсулиномы снижение интеллекта и энцефалопатия обычно сохраняются, что приводит к утрате профессиональных навыков и прежнего социального статуса. У мужчин при часто повторяющихся приступах гипогликемии может развиваться импотенция.
При неврологическом обследовании у пациентов с инсулиномой выявляется асимметрия периостальных и сухожильных рефлексов, неравномерность или снижение брюшных рефлексов, патологические рефлексы Россолимо, Бабинского, Маринеску-Радовича, нистагм, парез взора вверх и др.
Ввиду полиморфности и неспецифичности клинических проявлений, больным с инсулиномой могут ставиться ошибочные диагнозы эпилепсии, опухоли головного мозга, вегетососудистой дистонии, инсульта, диэнцефального синдрома, острого психоза, неврастении, остаточных явлений нейроинфекции и пр.
Установить причины гипогликемии и дифференцировать инсулиному от других клинических синдромов позволяет комплекс лабораторных тестов, функциональных проб, визуализирующих инструментальных исследований.
Проба с голоданием направлена на провокацию гипогликемии и вызывает патогномоничную для инсулиномы триаду Уиппла: снижение глюкозы крови до 2,78 ммоль/л или ниже, развитие нервно-психических проявлений на фоне голодания, возможность купирования приступа пероральным приемом или внутривенным вливанием глюкозы.
С целью индуцирования гипогликемического состояния может использоваться инсулиносупрессивный тест с введением экзогенного инсулина. При этом отмечаются неадекватно высокие концентрации C-пептида в крови на фоне крайне низких показателей глюкозы.
Проведение инсулинпровокационного теста (внутривенного введения глюкозы или глюкагона) способствует высвобождению эндогенного инсулина, уровень которого у больных с инсулиномой становится существенно выше, чем у здоровых лиц; при этом соотношение инсулина и глюкозы превышает 0,4 (в норме менее 0,4).
При положительных результатах провокационных проб проводится топическая диагностика инсулиномы: УЗИ поджелудочной железы и брюшной полости, сцинтиграфия, МРТ поджелудочной железы, селективная ангиография с забором крови из портальных вен, диагностическая лапароскопия, интраоперационная ультрасонография поджелудочной железы. Инсулиному приходится дифференцировать от лекарственной и алкогольной гипогликемии, гипофизарной и надпочечниковой недостаточности, рака надпочечников, демпинг-синдрома, галактоземии и др. состояний.
Лечение инсулиномы
В эндокринологии в отношении инсулиномы предпочтение отдается хирургической тактике. Объем операции определяется локализацией и размерами образования.
При инсулиноме может выполняться как энуклеация опухоли (инсулиномэктомия), так и различные виды резекций поджелудочной железы (дистальная, резекция головки, панкреатодуоденальная резекция, тотальная панкреатэктомия).
Эффективность вмешательства оценивается с помощью динамического определения уровня глюкозы крови в процессе операции. В числе послеоперационных осложнений могут развиваться панкреатит, панкреонекроз, свищи поджелудочной железы, абсцесс брюшной полости или перитонит.
При неоперабельных инсулиномах проводят консервативную терапию, направленную на купирование и профилактику гипогликемии, с помощью гипергликемизирующих средств (адреналина, норадреналина, глюкагона, глюкокортикоидов и др.). При злокачественных инсулиномах проводится химиотерапия (стрептозотоцин, 5-фторурацил, доксорубицин и др.).
Прогноз при инсулиноме
У 65-80% больных после хирургического удаления инсулиномы наступает клиническое выздоровление. Ранняя диагностика и своевременное хирургическое лечение инсулиномы приводят к регрессу изменений со стороны ЦНС по данным ЭЭГ.
Послеоперационная летальность составляет 5-10 %. Рецидив инсулиномы развивается в 3% случаев. Прогноз при злокачественных инсулиномах неблагоприятен – выживаемость в течение 2-х лет не превышает 60%. Пациенты с инсулиномой в анамнезе находятся на диспансерном учете у эндокринолога и невролога.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_endocrinology/insulinoma
Инсулинома: симптомы и лечение
Категория: Эндокринная системаПросмотров: 4950
Инсулинома – новообразование, которое зачастую обладает доброкачественным течением и образуется в поджелудочной железе. Опухоль имеет гормональную активность – осуществляет секрецию инсулина в больших количествах. Это становится причиной развития гипогликемии.
Основные факторы, влияющие на появление такого образования на сегодняшний день клиницистам неизвестны. Тем не менее не исключается вероятность влияния генетической предрасположенности.
На развитие приступа гипогликемии при инсулиноме могут указывать озноб и выделение большого количества холодного пота, беспричинный страх и сильнейшее чувство голода, а также учащение сердечного ритма, речевые и зрительные нарушения. В целом инсулинома симптомы имеет неспецифические, а иногда протекает без проявления каких-либо признаков.
Диагностика в данном случае требует комплексного подхода и направлена на осуществление широкого спектра лабораторных тестов и инструментальных обследований.
Лечение заключается только в хирургическом вмешательстве – это может быть как энуклеация опухоли, так и полное иссечение поврежденного органа. При невозможности провести операцию, предпринимаются консервативные методики терапии.
По международной классификации болезней десятого пересмотра, подобное новообразование обладает собственным шифром. Код по МКБ-10: при доброкачественном течении (90%) – D13.7, в случаях трансформации в рак – С25.4.
На сегодняшний день достоверно не выявлено, почему формируется инсулинома, однако, клиницисты считают, что патогенез заключается в гормональной зависимости такой опухоли.
С точностью известно, что в данной ситуации в поджелудочной железе поражаются бета-клетки, что связано с нарушением метаболизма. При этом отмечается ярко выраженный недостаток определенных веществ, который запускает процесс трансформации клеток поджелудочной железы.
Теоретически предполагается, что возможными источниками недуга могут выступать:
- хронические заболевания ЖКТ;
- поражения поджелудочной железы;
- острое протекание язвенной болезни;
- нерациональное питание;
- влияние токсических веществ на организм;
- сильнейшее истощение;
- неврозы, приводящие к отсутствию аппетита;
- нарушение функционирования эндокринной системы, в частности, гипофиза и надпочечников.
Также стоит отметить вероятность влияния отягощенной наследственности – предрасположенности к тому или иному недугу со стороны органов пищеварительной системы.
В основную группу риска входят лица в возрасте от 40 до 60 лет. Примечательно то, что у новорожденных детей и подростков патология встречается в единичных случаях. Наиболее часто опухоль имеет небольшие объемы – не более 2 сантиметров в диаметре, однако, активный рост указывает на трансформацию этого новообразования в рак, что случается примерно в 9-15% из числа всех ситуаций.
Инсулинома поджелудочной железы локализуется в таких частях этого органа, как:
По численности опухоль бывает:
- единичной;
- множественной – диагностируется достаточно редко.
Инсулинома
Степень выраженности клинических признаков напрямую зависит от интенсивности гормональной активности подобного новообразования. Это означает, что чем сильнее происходит выработка инсулина, тем ярче будет симптоматическая картина.
В некоторых случаях патология протекает совершенно бессимптомно или с выражением таких признаков, как ожирение и повышенный аппетит.
Тем не менее инсулинома поджелудочной железы симптомы имеет следующие:
- общая слабость и разбитость;
- выделение большого количества пота;
- дрожь в теле и конечностях;
- болезненная бледность кожных покровов;
- учащение сердечного ритма;
- постоянное чувство сильнейшего голода;
- эмоциональная нестабильность;
- понижение трудоспособности;
- приступы головокружения и сильной головной боли;
- беспричинное чувство страха, тревоги и беспокойства;
- предобморочное состояние;
- постоянная сонливость;
- снижение концентрации внимания;
- нарушение речевой и зрительной функции;
- судорожные припадки;
- парестезия;
- нистагм.
Такие внешние проявления характерны для приступа гипогликемии, которые в подавляющем большинстве ситуаций развиваются после ночного отдыха.
Межприступный период характеризуется выражением неспецифической клиники. При этом признаки инсулиномы представлены:
- асимметрией лица;
- опущением уголков рта;
- изменением вкусовых пристрастий;
- сглаженностью носогубных складок;
- болевыми ощущениями в животе;
- ухудшением памяти;
- расстройством внимания;
- безразличием к происходящему.
Аналогичные проявления могут присутствовать при образовании у человека небольшой или малоактивной опухоли.
Вся вышеуказанная симптоматика может наблюдаться у любого пациента, независимо от пола и возраста, в том числе и у новорожденных.
Диагноз «инсулинома» ставится на основании данных, полученных в ходе комплексного диагностического обследования, которое включает в себя не только широкий спектр лабораторно-инструментальных обследований, но также методики первичного диагностирования.
Первый этап в установлении правильного диагноза включает в себя:
- изучение истории болезни – для поиска хронических патологических процессов, протекающих в ЖКТ;
- сбор и анализ жизненного анамнеза, в частности, пищевых пристрастий больного;
- пальпацию и перкуссию передней стенки брюшины;
- измерение показателей сердечного ритма;
- детальный опрос больного – для выяснения первого времени появления и тяжести выраженности клинических проявлений болезни.
Лабораторные исследования заключаются в проведении:
- общеклинического анализа крови;
- биохимии крови;
- пробы с глюкозной нагрузкой;
- тестов на определение уровня глюкозы;
- пробы с трехдневным голоданием.
Инсулинома диагностика при помощи инструментальных процедур:
- ультрасонография больного органа и брюшной полости;
- сцинтиграфия;
- КТ и МРТ поджелудочной железы;
- ЭКГ;
- фиброгастродуоденоскопия (ФГДС);
- селективная ангиография;
- диагностическая лапароскопия.
ФГДС
Инсулинома в обязательном порядке должна быть дифференцирована от:
На фоне того, что заболевание не обладает специфической симптоматикой, пациентам очень часто ставят ошибочный диагноз, например:
Специалисты-эндокринологи рассматривают только один вариант устранения недуга – хирургическое вмешательство.
Операбельное лечение инсулиномы предполагает проведение следующих вмешательств:
- энуклеация образования – инсулиномэктомия;
- дистальная резекция поджелудочной железы;
- иссечение головки пораженного органа;
- панкреатодуоденальная резекция;
- тотальная панкреатэктомия.
Объем операции зависит от места образования и размера инсулиномы. Эффективность такой терапии диктуется изменением показателей глюкозы в крови.
Злокачественная инсулинома лечится при помощи химиотерапии, лучевой терапии или полного удаления больного сегмента.
В случаях невозможности проведения операции, клиницисты обращаются к консервативным методикам, среди которых:
- внутривенное введение гипогликемизирующих растворов;
- индивидуально составленная диета;
- физиотерапевтические процедуры.
При отсутствии терапии, основным осложнением недуга выступает трансформация опухоли в злокачественное образование.
Помимо этого, среди последствий стоит выделить:
- метастазирование на близлежащие внутренние органы;
- коматозное состояние;
- инфаркт миокарда;
- импотенцию;
- утрату профессиональных навыков и прежнего социального статуса.
Также могут возникнуть послеоперационные осложнения, а именно:
Полностью предупредить развитие недуга у новорожденных и взрослых невозможно. Это обусловлено тем, что причины образования инсулиномы в настоящее время остаются неизвестными.
Тем не менее в качестве профилактических рекомендаций выступают следующие мероприятия:
- ведение здорового образа жизни, в частности, полный отказ от алкоголя;
- правильное и полноценное питание;
- избегание стрессовых ситуаций;
- своевременное выявление и лечение любых эндокринных или гастроэнтерологических недугов;
- постоянный контроль над уровнем глюкозы в крови;
- регулярное прохождение полного осмотра в медицинском учреждении.
Инсулинома в целом обладает благоприятным прогнозом – после хирургического вмешательства полное выздоровление наблюдается у 65-80% пациентов. Рецидивы недуга развиваются лишь в 3% случаев. Летальность после осуществления операции достигает 10%.
Неблагоприятный исход характерен лишь для тех ситуаций, когда опухоль трансформировалась в злокачественное образование. В таких случаях двухлетняя выживаемость не превышает 60%.
Заболевания со схожими симптомами:
Гипогликемия (совпадающих симптомов: 10 из 20)
Глюкоза в человеческом организме играет роль важнейшего источника энергии. Содержится это универсальное топливо, вопреки расхожему мнению, не только в сладком: глюкоза содержится во всех продуктах, содержащих углеводы (картошке, хлебе и т. д.).
Нормальный уровень глюкозы в крови составляет примерно 3,8–5,8 ммоль/л для взрослых людей, 3,4–5,5 ммоль/л для детей и 3,4–6,5 ммоль/л для беременных. Однако порой возникают патологические состояния, когда показатели глюкозы в крови значительно отличаются от нормы.
Одно из таких состояний – гипогликемия.
…Гипертонический криз (совпадающих симптомов: 8 из 20)
Гипертонический криз – синдром, при котором наблюдается значительное возрастание АД. При этом развивается симптоматика поражения основных органов – сердца, лёгких, головного мозга и прочее. Это состояние очень тяжёлое и требует оказания неотложной помощи, так как, в противном случае, могут развиться тяжёлые осложнения.
…Астроцитома (совпадающих симптомов: 8 из 20)
Астроцитома – злокачественная опухоль глиального типа, которая формируется из клеток-астроцитов. Локализация внутримозговой опухоли может быть самой разной – от одного полушария до поражения только ствола головного мозга, зрительного нерва и так далее.
…Аневризма сосудов головного мозга (совпадающих симптомов: 7 из 20)
Аневризма сосудов головного мозга (также называется внутричерепной аневризмой) представляется как небольшое аномальное образование в сосудах мозга. Это уплотнение может активно увеличиваться за счёт наполнения кровью. До своего разрыва такая выпуклость не несёт опасности или вреда. Она лишь оказывает незначительное давление на ткани органа.
…Кессонная болезнь (совпадающих симптомов: 7 из 20)
Кессонная болезнь – патологическое состояние, которое прогрессирует вследствие перехода человека из области с повышенными показателями атмосферного давления в область с нормальными показателями. Расстройство получило название от процесса перехода высокого давления к нормальному. Зачастую такому расстройству подвержены водолазы и шахтёры, которые долгое время находятся на глубине.
…
Источник: http://SimptoMer.ru/bolezni/endokrinnaya-sistema/2926-insulinoma
Инсулинома — гормональная опухоль поджелудочной железы
Диагностика заключается в проведении теста с 48- или 72-часовым голоданием с измерением уровня глюкозы и инсулина и последующим проведением эндоскопического УЗИ. Лечение — хирургическое (если возможно).
Среди всех случаев инсулиномы 80% имеют одиночный узел и при их выявлении можно достичь излечения. 10% инсулином злокачественные. Инсулиномы развиваются с частотой 1/250 000. Инсулиномы при МЭН I типа чаще бывают множественными.
Скрытое введение экзогенного инсулина может провоцировать эпизоды гипогликемии, напоминая картину инсулиномы.
Распространенность инсулиномы поджелудочной железы
Общая частота инсулином невелика — 1—2 случая на 1 млн населения в год, но они составляют почти 80% всех известных гормональноактивных новообразований ПЖ.
Они могут быть как одиночными (обычно спорадические формы), так и множественными (чаще наследственно обусловлены), что создает диагностические сложности до операции.
Инсулиномы локализуются в ПЖ, но в 1—2% случаев могут развиться из эктопированной ткани и иметь внепанкреагическую локализацию.
У большинства больных инсулинома бывает доброкачественной, у 10—20% имеет признаки злокачественного роста. Инсулиномы диаметром более 2—3 см часто злокачественны.
Классификация инсулиномы поджелудочной железы
В МКБ-10 инсулиноме соответствуют следующие рубрики.
- С25.4 Злокачественное новообразование островковых клеток ПЖ.
- D13.7 Доброкачественное новообразование островковых клеток ПЖ.
Инсулинома является наиболее частой причиной синдрома органического гиперинсулинизма, для которого характерны тяжелые ГС, преимущественно в ночные часы и натощак, т.е. после достаточно длительного голодания.
Гиперинсулинизм — это эндогенная гиперпродукция инсулина, которая приводит к повышению его концентрации в крови (гиперинсулинемии) с высокой вероятностью развития симптомокомплекса гипогликемии. Органический гиперинсулинизм формируется на основе морфологических структур, вырабатывающих в большом количестве инсулин.
Исходя из практических целей выделяют функциональную форму гиперинсулинизма, в большинстве случаев характеризующуюся более доброкачественным течением и прогнозом (табл. 3.21).
Причины и патогенез инсулиномы поджелудочной железы
В условиях гиперинсулинемии повышается образование и фиксация гликогена в печени и мышцах. Недостаточное снабжение головного мозга основным энергетическим субстратом первоначально сопровождается функциональными неврологическими нарушениями, а затем — необратимыми морфологическими изменениями ЦНС с развитием цереброастении и снижением интеллекта.
При отсутствии своевременного приема пищи развиваются приступы гипогликемии различной степени тяжести, проявляющиеся адренергическими и холинергическими симптомами и симптомами нейрогликопении. Результатом длительного тяжелого энергетического дефицита клеток коры головного мозга являются их отек и развитие гипогликемической комы.
Основные причины функционального гиперинсулинизма у взрослых
| Состояния после хирургических вмешательств на желудке, демпинг-синдром | Нарушение физиологии (ускорение) пассажа пищи по ЖКТ, повышение выработки ГПП-1 — эндогенного стимулятора секреции инсулина |
| Начальные стадии СД | Выраженная компенсаторная гиперинсулинемия, обусловленная инсулинорезистентностью |
| Гипогликемия, стимулируемая глюкозой |
|
| Вегетативная дисфункция | Повышение тонуса вагуса и функционально обусловленная гипермоторика ЖКТ с ускоренным пассажем пищи |
| Аутоиммунная гипогликемия | Накопление в больших концентрациях комплексов инсулин—антитела к инсулину и периодическое высвобождение из них свободного инсулина |
| Передозировка препаратов — стимуляторов секреции инсулина (ПСМ, глиниды) | Непосредственная стимуляция секреции Р-клетками ПЖ |
| Хроническая почечная недостаточность | Понижение образования инсулиназы в почках и деградации эндогенного инсулина |
Симптомы и признаки инсулиномы поджелудочной железы
Гипогликемия при инсулиноме развивается натощак. Симптомы могут быть стертыми и подчас имитируют различные психиафические и неврологические расстройств. Часто проявляются симптомы повышенной симпатической активности (общая слабость, дрожь, сердцебиение, потливость, голод, повышенная возбудимость).
Отсутствие специфических симптомов служит одной из главных причин поздней диагностики инсулиномы. При этом анамнез болезни может исчисляться годами.
Подавляющее большинство других симптомов (в том числе кардиоваскулярные и гастроинтестинальные) являются проявлением остро развившейся нейрогликопении и вегетативной реакции.
Часто больные просыпаются с трудом, длительное время дезориентированы, односложно отвечают на простейшие вопросы или просто не вступают в контакт с окружающими. Обращает на себя внимание спутанность или невнятность речи, однотипные повторяющиеся слова и фразы, ненужные однообразные движения.
Больного могут беспокоить головная боль и головокружение, парестезии губ, диплопия, потливость, ощущение внутренней дрожи или озноб. Возможны эпизоды психомоторного возбуждения и эпилептиформные припадки.
Могут иметь место такие симптомы, как чувство голода и пустоты в желудке, связанные с реакцией гастроэнтеральной системы.
Из-за необходимости частого употребления пищи больные нередко страдают ожирением.
С увеличением длительности заболевания состояние больных в межприступный период значительно меняется в связи с нарушениями высших корковых функций ЦНС: развиваются изменения интеллектуальной и поведенческой сфер, ухудшается память, снижается умственная трудоспособность, постепенно утрачиваются профессиональные навыки, могут развиться негативизм и агрессия, что связано с характерологическими особенностями человека.
Диагностика инсулиномы поджелудочной железы
- Содержание инсулина.
- В ряде случаев — содержание С-пептида и проинсулина.
- Эндоскопическое УЗИ.
При развитии симптомов необходимо оценить уровень глюкозы в сыворотке крови. При наличии гипогликемии, необходимо оценить уровень инсулинав одновременно взятом образце крови.
Гиперинсулинемия > 6 мк ЕД/мл указывает на наличие инсулин-опосредованной гипогликеми.
Инсулин секретируется в форме проинсулина, состоящего из α-цепи и β-цепи, соединенной С-пептидом. Т.к. инсулин промышленного изготовления содержит только β-цепь, тайное введение препаратов инсулина можно обнаружить путем измерения уровня С-пептида и проинсулина. При тайном применении препаратов инсулина уровень этих показателей в норме или снижен.
Почти у всех больных с инсулиномой (98%) в течение 48-часового голодания развиваются клинические проявления; у 70-80% — в течение ближайших 24 ч.
Роль гипогликемии в возникновении симптомов подтверждается триадой Уиппла:
- симптомы появляются натощак;
- симптомы появляются при гипогликемии;
- употребление углеводов приводит к уменьшению симптомов.
Содержание гормона следует оценивать как описано выше, когда у пациента возникают клинические проявления.
Если компоненты триады Уиппла не наблюдаются после периода голодания, и уровень глюкозы в плазме после периода ночного голодания составляет > 50 мг/дл, можно провести тест подавления выработки С-пептида. При инфузии инсулина у больных с инсулиномой не отмечается снижения содержания С-пептида до нормального уровня.
Эндоскопическое УЗИ обладает чувствительностью > 90% в выявлении опухолевого очага. С этой целью также проводится ПЭТ. КТ не обладает доказанной информативностью; в проведении артериографии или селективной катетеризации воротной и селезеночной вен, как правило, необходимости не возникает.
При концентрации глюкозы в крови натощак более 3,8 ммоль/л и отсутствии убедительных данных за ГС в анамнезе диагноз инсулиномы можно исключить. При гликемии натощак 2,8—3,8 ммоль/л, а также более 3,8 ммоль/л в сочетании с гипогликемиями в анамнезе проводят пробу с голоданием, которая является методом провокации триады Уиппла.
Проба считается положительной при появлении лабораторных изменений и клинических симптомов гипогликемии, которые купируют внутривенным введением раствора глюкозы. У большинства больных триада Уиппла провоцируется уже через несколько часов от начала пробы.
При органическом гиперинсулинизме уровни инсулина и С-пептида стабильно повышены и не снижаются на фоне голодания в отличие от здоровых лиц и пациентов с функциональным гиперинсулинизмом.
При положительной пробе с голоданием проводят топическую диагностику опухоли с использованием УЗИ (в том числе эндоскопическое УЗИ ЖКТ с визуализацией ПЖ), МРТ, КТ, селективной ангиографии, чрескожной чреспеченочной катетеризации ветвей воротной вены, панкреатикоскопии с биопсией.
До 90% инсулином имеют соматостатиновые рецепторы. Сцинтиграфия соматостатиновых рецепторов с использованием радиоактивного синтетического препарата соматостатина — пентетреотид позволяет осуществлять топическую диагностику опухолей и их метастазов, а также послеоперационный контроль за радикальностью хирургического лечения.
Важным диагностическим методом является интраоперационная ревизия ПЖ и печени, позволяющая обнаружить новообразование и метастазы, которые до операции выявить не удалось.
Дифференциальная диагностика
Если после лабораторного подтверждения органического гиперинсулинизма визуализировать инсулиному не удалось, проводят чрескожную или лапароскопическую диагностическую пункционную биопсию ПЖ.
Последующее морфологическое исследование позволяет установить другие причины органического гиперинсулинизма — незидиобластоз, микроаденоматоз ПЖ.
В ходе дифференциальной диагностики следует исключить ряд заболеваний и состояний, сопровождающихся развитием гипогликемий: голодание; тяжелые нарушения функции печени, почек, сепсис (вследствие уменьшения глюконеогенеза или снижения метаболизма эндогенного инсулина); крупные мезенхимальные опухоли, утилизирующие глюкозу; недостаточность коры надпочечников и тяжелый гипотиреоз; введение избыточного количества инсулина при лечении СД, прием значительных количеств алкоголя и больших дозировок некоторых лекарственных средств; врожденные нарушения метаболизма глюкозы (дефекты ферментов глюконеогенеза); образование антител к инсулину.
Источник: http://bigbentravel.ru/podzheludochnaya-zheleza/insulinoma-gormonalnaya-opuhol-podzheludochnoj-zhelezy.html
Диагностика инсулиномы
Инсулинома – гормонально-активная опухоль β-клеток островков поджелудочной железы, в избыточном количестве секретирующая инсулин и приводящая к развитию гипогликемии.
Гипогликемические приступы при инсулиноме сопровождаются дрожью, холодным потом, чувством голода и страха, тахикардией, парестезиями, речевыми, зрительными и поведенческими нарушениями; в тяжелых случаях – судорогами и комой.
Оглавление:
Диагностика инсулиномы проводится с помощью функциональных проб, определения уровня инсулина, С-пептида, проинсулина и глюкозы крови, УЗИ поджелудочной железы, селективной ангиографии. При инсулиноме показано хирургическое лечение – энуклеация опухоли, резекция поджелудочной железы, панкреатодуоденальная резекция или тотальная панкреатэктомия.
Инсулинома
Инсулинома – доброкачественная (в 85-90% случаев) или злокачественная (в 10-15% случаев) опухоль, исходящая из β-клеток островков Лангерганса, обладающая автономной гормональной активностью и приводящая к гиперинсулинизму. Неконтролируемая секреция инсулина сопровождается развитием гипогликемического синдрома – комплекса адренергических и нейрогликопенических проявлений.
Среди гормонально-активных опухолей поджелудочной железы инсулиномы составляют 70-75%; примерно в 10% наблюдений они являются компонентом множественного эндокринного аденоматоза I типа (наряду с гастриномой, опухолями гипофиза, аденомой паращитовидных желез и др.).
Инсулиномы чаще выявляются у лиц в возрастелет, у детей встречаются редко. Инсулинома может располагаться в любой части поджелудочной железы (головке, теле, хвосте); в единичных случаях она локализуется экстрапанкреатически – в стенке желудка или двенадцатиперстной кишки, сальнике, воротах селезенки, печени и др.
областях. Обычно размеры инсулиномы составляют 1,5 – 2 см.
Патогенез гипогликемии при инсулиноме
Развитие гипогликемии при инсулиноме обусловлено избыточной, неконтролируемой секрецией инсулина опухолевыми b-клетками.
В норме при падении уровня глюкозы в крови происходит снижение продукции инсулина и его поступления в кровяное русло.
В опухолевых клетках механизм регуляция выработки инсулина нарушается: при понижении уровня глюкозы его секреция не подавляется, что создает условия для развития гипогликемического синдрома.
Наиболее чувствительными к гипогликемии являются клетки головного мозга, для которых глюкоза служит основным энергетическим субстратом.
В связи с этим при инсулиноме отмечаются явления нейрогликопении, а при длительной гипогликемии развиваются дистрофические изменения ЦНС.
Гипогликемическое состояние стимулирует выброс в кровь контринсулярных гормонов (норадреналина, глюкагона, кортизола, соматотропина), которые обусловливают адренергическую симптоматику.
Симптомы инсулиномы
В течении инсулиномы выделяют фазы относительного благополучия, на смену которым периодически приходят клинически выраженные проявления гипогликемиии и реактивной гиперадреналинемии. В латентном периоде единственными проявлениями инсулиномы могут являться ожирение и повышенный аппетит.
Острый гипогликемический приступ является результатом срыва адаптационных механизмов ЦНС и контринсулярных факторов. Приступ развивается натощак, после продолжительного перерыва в приеме пищи, чаще в утренние часы. Во время приступа происходит падение содержания глюкозы в крови ниже 2,5 ммоль/л.
Нейрогликопенические симптомы инсулиномы могут напоминать различные неврологические и психиатрические нарушения. У больных может возникать головная боль, мышечная слабость, атаксия, спутанность сознания.
В некоторых случаях гипогликемический приступ у больных с инсулиномой сопровождается состоянием психомоторного возбуждения: галлюцинациями, бессвязными выкриками, двигательным беспокойством, немотивированной агрессией, эйфорией.
Реакцией симпатико-адреналовой системы на резкую гипогликемию служит появление тремора, холодного пота, тахикардии, страха, парестезий. При прогрессировании приступа могут развиться эпилептический припадок, потеря сознания и кома.
Обычно приступ купируется внутривенным вливанием глюкозы; однако, придя в себя, больные о случившемся не помнят.
Во время гипогликемического приступа возможно развитие инфаркта миокарда вследствие острого нарушения питания сердечной мышцы, признаки локального поражения нервной системы (гемиплегия, афазия), которые могут быть ошибочно приняты за ОНМК.
При хронической гипогликемии у пациентов с инсулиномой нарушается функционирование центральной и периферической нервной системы, что отражается на течении фазы относительного благополучия.
В межприступном периоде имеет место преходящая неврологическая симптоматика, нарушения зрения, миалгия, снижение памяти и умственных способностей, апатия.
Даже после удаления инсулиномы снижение интеллекта и энцефалопатия обычно сохраняются, что приводит к утрате профессиональных навыков и прежнего социального статуса. У мужчин при часто повторяющихся приступах гипогликемии может развиваться импотенция.
При неврологическом обследовании у пациентов с инсулиномой выявляется асимметрия периостальных и сухожильных рефлексов, неравномерность или снижение брюшных рефлексов, патологические рефлексы Россолимо, Бабинского, Маринеску-Радовича, нистагм, парез взора вверх и др.
Ввиду полиморфности и неспецифичности клинических проявлений, больным с инсулиномой могут ставиться ошибочные диагнозы эпилепсии, опухоли головного мозга, вегетососудистой дистонии, инсульта, диэнцефального синдрома, острого психоза, неврастении, остаточных явлений нейроинфекции и пр.
Установить причины гипогликемии и дифференцировать инсулиному от других клинических синдромов позволяет комплекс лабораторных тестов, функциональных проб, визуализирующих инструментальных исследований.
Проба с голоданием направлена на провокацию гипогликемии и вызывает патогномоничную для инсулиномы триаду Уиппла: снижение глюкозы крови до 2,78 ммоль/л или ниже, развитие нервно-психических проявлений на фоне голодания, возможность купирования приступа пероральным приемом или внутривенным вливанием глюкозы.
С целью индуцирования гипогликемического состояния может использоваться инсулиносупрессивный тест с введением экзогенного инсулина. При этом отмечаются неадекватно высокие концентрации C-пептида в крови на фоне крайне низких показателей глюкозы.
Проведение инсулинпровокационного теста (внутривенного введения глюкозы или глюкагона) способствует высвобождению эндогенного инсулина, уровень которого у больных с инсулиномой становится существенно выше, чем у здоровых лиц; при этом соотношение инсулина и глюкозы превышает 0,4 (в норме менее 0,4).
При положительных результатах провокационных проб проводится топическая диагностика инсулиномы: УЗИ поджелудочной железы и брюшной полости, сцинтиграфия, МРТ поджелудочной железы, селективная ангиография с забором крови из портальных вен, диагностическая лапароскопия, интраоперационная ультрасонография поджелудочной железы. Инсулиному приходится дифференцировать от лекарственной и алкогольной гипогликемии, гипофизарной и надпочечниковой недостаточности, рака надпочечников, демпинг-синдрома, галактоземии и др. состояний.
Лечение инсулиномы
В эндокринологии в отношении инсулиномы предпочтение отдается хирургической тактике. Объем операции определяется локализацией и размерами образования.
При инсулиноме может выполняться как энуклеация опухоли (инсулиномэктомия), так и различные виды резекций поджелудочной железы (дистальная, резекция головки, панкреатодуоденальная резекция, тотальная панкреатэктомия).
Эффективность вмешательства оценивается с помощью динамического определения уровня глюкозы крови в процессе операции. В числе послеоперационных осложнений могут развиваться панкреатит, панкреонекроз, свищи поджелудочной железы, абсцесс брюшной полости или перитонит.
При неоперабельных инсулиномах проводят консервативную терапию, направленную на купирование и профилактику гипогликемии, с помощью гипергликемизирующих средств (адреналина, норадреналина, глюкагона, глюкокортикоидов и др.). При злокачественных инсулиномах проводится химиотерапия (стрептозотоцин, 5-фторурацил, доксорубицин и др.).
Прогноз при инсулиноме
У 65-80% больных после хирургического удаления инсулиномы наступает клиническое выздоровление. Ранняя диагностика и своевременное хирургическое лечение инсулиномы приводят к регрессу изменений со стороны ЦНС по данным ЭЭГ.
Послеоперационная летальность составляет 5-10 %. Рецидив инсулиномы развивается в 3% случаев. Прогноз при злокачественных инсулиномах неблагоприятен — выживаемость в течение 2-х лет не превышает 60%. Пациенты с инсулиномой в анамнезе находятся на диспансерном учете у эндокринолога и невролога.
Инсулинома — лечение в Москве
Cправочник болезней
Эндокринные болезни
Последние новости
- © 2018 «Красота и медицина»
предназначена только для ознакомления
и не заменяет квалифицированную медицинскую помощь.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_endocrinology/insulinoma
Инсулинома поджелудочной железы: симптомы, диагностика и лечение
Инсулинома – это доброкачественная (реже – злокачественная) опухоль поджелудочной железы, которая развивается на фоне патологического роста β-клеток, расположенных в т. н. «островках Лангерганса». Она характеризуется автономной гормональной активностью. При данной патологии в избытке продуцируется гормон инсулин, что ведет к выраженной гипогликемии.
Обратите внимание: под гипогликемией понимают низкий уровень глюкозы в крови.
Опухоль способна развиться в любом участке железы. Иногда выявляется ее экстрапанкреатическая локализация с расположением в печени, сальнике, стенке желудка и т. д. Обычно ее размеры не превышают полутора-двух сантиметров в поперечнике.
Согласно данным медицинской статистики, до 15% инсулином имеют злокачественную природу. В каждом третьем случае они дают вторичные очаги – метастазы.
Симптомы инсулиномы
При инсулиномах пациенты страдают от гиперинсулинизма и сопутствующих ему гипогликемических приступов.
В особенно тяжелых ситуациях развиваются судороги. Пациент на фоне резкого падения уровня глюкозы крови может впасть в коматозное состояние.
При бесконтрольном продуцировании инсулина зачастую развивается гипогликемический синдром, представляющий собой сочетание ряда расстройств нейрогликопенического и адренергического генеза.
Причиной гипогликемии становится совершенно автономный синтез инсулина β-клетками и выбросом этого ответственного за утилизацию глюкозы гормона в системный кровоток. У здорового человека при снижении уровня сахара продуцирование инсулина приостанавливается, но в отношении клеток инсулиномы данный ограничивающий механизм не работает.
В первую очередь от гипогликемии страдает ЦНС, т. к. глюкоза – это важнейший источник энергии для мозговой деятельности. В условиях энергитического дефицита развивается нейрогликопения, проявляющаяся широким спектром неврологических и психиатрических расстройств.
На фоне длительной нехватки углевода в ЦНС появляются изменения дистрофического характера (зачастую – необратимые). Дефицит глюкозы провоцирует высвобождение норадреналина, кортизола, глюкагона и СТГ (соматотропина).
Эти контринсулярные гормоны в свою очередь определяют адренергические клинические проявления патологии.
Для инсулиномы характерно чередование латентных фаз, гипогликемических приступов и периодов реактивной (ответной) гиперадреналинемии.
В период временного стихания (сравнительного благополучия) признаками гормонально активной опухоли поджелудочной железы являются только ненормально высокий аппетит (организм старается восполнить нехватку энергетических субстратов). На его фоне не исключено ожирение.
Острый гипогликемический приступ – это прямое следствие сбоя адаптационных механизмов ЦНС в сочетании с несостоятельностью контринсулярных гормональных факторов.
Важно: патологическое состояние развивается на голодный желудок. На пике приступа уровень глюкозы крови падает до критических цифр (≤ 2,5 ммоль/л).
- интенсивные головные боли (цефалгия);
- нарушение координации движений;
- слабость мышц;
- нарушения сознания;
- психомоторное возбуждение (гиперкинезия, агрессия, галлюцинации, эйфория).
Характерные признаки реактивной гиперадреналинемии:
- обильный холодный пот;
- тремор (дрожание конечностей);
- острое чувство голода;
- учащенный пульс (тахикардия);
- нарушения чувствительности (парестезии);
- ощущение страха.
Важно: острая гипогликемия снимается в/в введением 5% -ра глюкозы. После нормализации состояния в памяти больного не сохраняется информация о приступе.
На фоне резкого падения уровня глюкозы нарушается питание миокарда, что может стать причиной его ишемии, и, как следствие, инфаркта. При частых эпизодах у мужчин возможно появление полового бессилия.
В период между приступами отмечаются:
Для злокачественных инсулином характерны такие дополнительные клинические проявления, как боли в абдоминальной области, резкое снижение массы тела (кахексия), парезы и частая диарея.
Обратите внимание: наиболее часто инсулиномы диагностируются у пациентов зрелого и пожилого возраста (40-60 лет), а у детей выявляются только в редких случаях (не более 5%).
Поскольку инсулиномам свойственны небольшие размеры, физикальный осмотр не имеет особого значения.
Для постановки диагноза требуется проведение функциональных проб. Особенно большое значение имеет оценка содержания в крови глюкозы, инсулина, проинсулина и С-пептида.
У пациентов с инсулиномой т. н. «голодовая проба» вызывает специфическую для данной опухолевой патологии триаду Уиппла:
- яркое проявление нервно-психической симптоматики;
- снижение уровня сахара до значений ≤ 2,78 ммоль/л;
- купирование клинических проявлений глюкозой.
Инъекция инсулина приводит к значительному росту уровня С-пептида.
Если «провокационные пробы» положительные, прибегают к аппаратной диагностике для уточнения локализации, размеров и характера новообразования.
Из инструментальных методов наиболее достоверными считаются селективная ангиография и эхография (ультразвуковое сканирование).
Применяются также магнтитно-резонансная томография железы и сцинтиграфия (визуализация с предварительным введением радиоактивных изотопов). Нередко приходится прибегать к лапароскопической диагностике, в ходе которой проводится биопсия.
Образец ткани отправляется в лабораторию для цитологического и гистологического анализа; он дает возможность подтвердить или исключить злокачественность инсулиномы.
В ходе неврологического обследования выявляются:
- нистагм (непроизвольные колебания глазного яблока);
- ассиметрия сухожильных рефлексов;
- вертикальный парез взора;
- ослабление брюшных рефлексов.
Неспецифичность и разнообразие симптоматики инсулиномы требует проведения дифференциальной диагностики с неврастенией, опухолями ЦНС, эпилепсией, острым психозом, ВСД, галактоземией, медикаментозной гипогликемией, гипофизарной недостаточностью и злокачественными опухолями надпочечников.
Методы лечения инсулиномы и прогноз
Консервативные методы лечения инсулиномы малоэффективны. При верификации диагноза обычно проводится хирургическое вмешательство.
- энуклеация опухоли (наиболее щадящий метод);
- резекция части железы;
- тотальная панкреатотомия (полное удаление пораженного органа);
- панкреатодуоденальная резекция.
Выбор методики зависит от характера опухоли (доброкачественная или злокачественная), ее локализации и размеров, а также от динамики патологического процесса.
Эффективность операции определяется непосредственно в ходе вмешательства путем динамической оценки уровня глюкозы в крови.
К числу возможных послеоперационных осложнений относятся:
- воспаление поджелудочной железы;
- некротические изменения органа;
- свищи;
- абсцессы различной локализации;
- воспаление брюшины (перитонит).
После операции погибает более 5% больных.
Если в ходе обследования инсулинома признана неоперабельной, прибегают к медикаментозной терапии, целью которой является профилактика и ликвидация гипогликемии. По показаниям пациенту назначаются гормональные препараты – глюкокортикоиды, адреналин или норадреналин.
Если выявлен злокачественный характер опухоли, требуется химиотерапия.
Основные химиотерапевтические средства, показанные при инсулиноме:
Добиться полного клинического выздоровления удается при ранней диагностике и своевременно проведенной операции. Положительных результатов удается достичь почти у 80% пациентов. Примерно в 3% случаев инсулинома рецидивирует.
После удаления опухоли чаще всего сохраняются энцефалопатия и признаки снижения интеллекта. У многих пациентов это приводит к утрате профессиональных навыков и изменению социального статуса. Однако, если операция сделана своевременно, возможен регресс патологических изменений со стороны нервной системы.
При злокачественном характере опухоли прогноз наименее благоприятный – двухлетняя выживаемость составляет не более 60%.
Все пациенты, у которых была диагностирована данная опухоль, должны находиться на диспансерном учете у невролога и эндокринолога.
Источник: http://diodica.ru/diagnostika-insulinomy/
Инсулинома: что это такое, причины, симптомы, диагностика и лечение
Эндокринология
Инсулинома – активная гормональная опухоль, причиной которой становятся в-клетки, островки Лангерганса, поджелудочной железы, выделяющая излишний инсулин, что неизбежно ведет к развитию гипогликемии.
Существуют доброкачественная (в 85-90% случаев) или злокачественная инсулинома (в 10-15% случаев). Болезнь чаще бывает у людей от 25 до 55 лет. Для тех, кто моложе болезнь не опасна. Женщины подвержены заболеванию инсулиномой гораздо чаще, чем мужчины.
Инсулиномы могут появится в любой части поджелудочной железы, в некоторых вариантах она появляется в стенке желудка. Ее размеры 1,5 – 2 см.
Особенности заболевания
Инсулинома имеет следующие особенности:
- рост инсулиномы ведет к еще большему увеличению инсулина и понижению сахара в крови. Инсулинома синтезирует его постоянно, даже когда организму он не нужен;
- более восприимчивыми к гипогликемии считаются клетки мозга, для них глюкоза является главным энергетическим веществом;
- при инсулиноме происходит действие нейрогликопении, а при долговременной гипогликемии проявляются конфигурации ЦНС, с большими нарушениями.
- глюкоза в крови при норме снижается, но и синтезирование инсулина тоже уменьшается. Это является следствием нормального регулирования обмена веществ. В опухоли при уменьшении сахара синтез инсулина не снижается;
- при гипогликемии в кровь поступают гормоны норадреналинаа, появляются адренергические признаки;
- инсулинома по-разному синтезирует, бережет и отделяет инсулин. Она подпитывает и остальные клетки железы;
- форма опухоли похожа на форму пораженной ею клетки;
- инсулинома одна из видов инсуломы поджелудочной железы и занесена в МКБ;
- данной опухолью заражается 1 человек из 1,25 млн.чел.
Причины инсулиномы
Причины появления инсулиномы полностью неизвестны. Нашли лишь схожесть инсулиномы с эндокринным аденоматозом, способствующим возникновению опухолей, синтезирующих гормоны. У 80% заболевших болезнь появляется в поджелудочной железе.
Инсулинома не передается по наследству, и появляется довольно редко, но гораздо чаще остальных видов инсулом поджелудочной железы.
В организме связано все между собой и при обновление организма, мгновенно включаются связи за счет обработки, секретирования, и обмена веществ. Когда присутствует очевидная нехватка одних компонентов, то происходит их регуляция, также все делается, если обнаружен избыток каких-нибудь веществ.
Теоретически допускают, причины образования инсулином скрывается в неправильном функционировании пищеварительного тракта при заболеваниях. Тогда происходит нарушение деятельности всех органов в организме человека, потому что он является тем базовым органом, от которого зависит переработка всех веществ употребляемых человеком вместе с едой.
Предполагаемые причины заболевания:
- бессилие;
- долгое голодание;
- повреждение поступления углеводов через стены ЖКТ;
- острое либо хроническое действие энтероколитов;
- артротомия желудка;
- действие токсинов на печень;
- почечная глюкозурия;
- анорексия, вместе с неврозом;
- недостаток в крови тиреоидных гормонов;
- почечная недостаточность с понижением значения сахара в крови;
- понижение функций части гипофиза, угнетающе воздействующее на рост.
Исследования причин данного заболевания для его успешного лечения в настоящее время является одной из самых трудных задач медицины.
Симптомы инсулиномы
При инсулиноме симптомы следующие:
- у больного появляются беспорядочные и суетливые движения;
- возникает агрессия по отношению к окружающим;
- при разговоре возникает речевое возбуждение, часто бессмысленные фразы или звуки;
- усиливается слюноотделение и слюнотечение;
- приступы необоснованного веселья и эмоционального возбуждения;
- появляется спутанность сознания;
- возникают галлюцинации;
- неожиданно приподнятое настроение;
- проявляется отсутствие адекватности при оценке собственного состояния;
- мышечная слабость или иные нарушения движения мышц (атаксия);
- нарушения рефлексов конечностей при их сгибании и разгибании;
- снижается острота зрения;
- возникает учащенное сердцебиение;
- появляется состояние тревожности, страха;
- резкая сильная головная боль;
- преходящий паралич;
- боль, дискомфорт в момент перемещения глазных яблок;
- асимметрия лица, утрата мимики, отсутствие вкусовых ощущений.
Доктор нередко обнаруживает возникновение патологий, которых нет у здоровых людей. Больные подмечают смещение в худшую сторону памяти и интереса, они не могут делать обычную работу, возникает равнодушие к происходящему. Это проявляется и при маленьких опухолях.
Претензии и анамнез:
- утрата сознания утром на голодный желудок;
- рост веса с момента, как стали возникать приступы.
Показатели перед приступом:
- бессилие;
- потливость;
- покалывание губ, языка;
- головокружение;
- безразличие;
- сонливость и др.
Основные признаки приступа устраняются внутривенным введением 40% глюкозы.
Диагностика
Из-за ясных показателей по психическим отклонениям, инсулиному часто принимают за др. болезни. Неверно диагностируется эпилепсия, кровоизлияния, психозы. Знающий доктор при подозрении на инсулиному делает некоторое количество лабораторных исследований, а потом делает диагностику инсулиномы зрительным способом.
Нередко докторам, применяя обычные способы обследования никак не получается обнаружить инсулиному. Потому бывают ошибочные диагностики инсулиномы и лечатся совсем другие болезни.
Применяют следующие методы диагностирования:
- Ангиография — самый продуктивный способ диагностики инсулиномы. Она способствует нахождению сосудов, которые снабжают кровью опухоль. По объемам больших и маленьких сосудов получают представление о месте и поперечнике опухоли.
- Радиоиммунологический анализ для выявления количества инсулина.
- Компьютерная томография помогает найти инсулиномы больших размеров. Эффективность её находится в пределах 50-60%.
- Провокация гипогликемии. В течение 3 дней клиенты не принимают пищу в стационаре, используя только воду. Через 6 часов совершают тест, и потом снова через это же время его повторяют. Когда уровень сахара спускается до 3 ммоль/л, интервалы уменьшают. При уменьшении сахара до 2,7, и возникновении признаков гипогликемии, его прекращают. Их блокируют инъекцией глюкозы. Тест заканчивается обычно через 14 часов. Когда клиент в отсутствии результатов выдерживает 3 дня и ночи, диагноз инсулинома не диагностируется.
- Оценка уровня проинсулина. Проинсулин является предшественником инсулина. В норме порция проинсулина во всем инсулине 22%. При спокойном состоянии его более 24%, в опасной фазе – более 40%. Это позволяет довольно быстро диагностировать обострение заболевания и принять надлежащие меры.
- Анализ С-пептида. Вычисляют случаи приема инсулина инъекциями в отсутствии разрешения доктора. При хроническом использовании этот тест не дает правильного результата.
Про необходимость данных инструментальных исследований принимает решение доктор.
Лечение инсулиномы
В основном инсулиному поджелудочной железы лечат хирургическим путем. Путем удаления из поджелудочной железы доброкачественной (реже злокачественное) опухоли у больного.
Оперативное лечение болезни имеет следующие особенности:
- у инсулиномы есть отчетливые края и отличительный бурый цвет, потому ее просто оперировать без причинения вреда органам;
- если опухоль по разным причинам не удалось найти, операцию больше не делают и ждут, когда она при росте станет заметнее и ее, возможно, будет удалить;
- успех проделанной операции расценивают определенным значением глюкозы в крови. Чем ближе к норме, тем успешнее прошло оперативное вмешательство;
- важно не допустить осложнений после операции и дать правильные методики пациентам для успешного восстановления ими своих сил и последующей нормальной жизни.
Трудности своевременной операции:
- неудовлетворительные характеристики пакреатических ферментов,
- состоятельная иннервация и кровоснабжение пораженной зоны;
- проблемы в доступе к больному органу;
- размещение вблизи жизненных принципиальных частей тела.
Все данные трудности настоятельно требуют кропотливой работы, верного выбора средства обезболивания и высочайшей техники выполнения операции.
Когда из-за самочувствия больного операция приостанавливается, применяют фенитоин и диазоксид. 1-ый продукт считается противоэпилептическим средством, 2-ой используется как сосудорасширяющее.
Соединяет данные медикаменты одинаковое побочное действие – гипергликемия. Таким образом, возможно годами удерживать сахар в крови почти на уровне стандартном. Вместе с ними применяют мочегонные.
Их применяют, чтобы предотвратить вредное воздействие лекарства на почки и печень.
После оперативного вмешательства возможны следующие серьезные осложнения:
- панкреатит;
- свищи железы;
- панкреонекроз;
- перитонит;
- абсцесс брюшины.
Химиотерапия
Она нужна, когда заболевание перешло в опасную стадию и угрожает жизни. Используют стрептозоцин в композиции с фторурацилом, по статистике химиотерапия действуют на 60% больных.
Курс лечения продолжается 5 дней, повторение через 6 недель. Эти средства оказывают вредное воздействие на почки и печень, поэтому в дальнейшим для их нормального функционирования врачи применяют необходимые медикаменты.
Профилактика
Для предотвращения болезни можно порекомендовать следующее:
- не употреблять горячительные напитки;
- употреблять только здоровую пищу;
- не волноваться и быть спокойным;
- вовремя обнаруживать и лечить все эндокринные заболевания;
- измерять сахар в крови;
- постоянные осмотры у доктора, выполнять его рекомендации.
Люди, следящие за своим здоровьем, должны, прежде всего, обратить внимание на питание, потому что именно от него во многом зависит появление и развитие данного заболевания. Надо избегать тяжелой пищи и учреждений общественного питания. Стремиться постоянно, делать ежедневные физические упражнения. Важно научиться правильно, очищать свой организм и все его органы, что многие забывают делать.
Прогноз
65-80% заболевших после операции идут на поправку. Своевременная диагностика и оперативное вмешательство способствует восстановлению центральной нервной системы.
Прогноз состояния больных после операции по факту таковой:
- смертность после операции — 5-10%;
- рецидив (повторение болезни) — 3%;
- при заболевании в последней стадии выживают не более 60% людей;
- в 10% клинических случаев имеется видоизменение, которое характеризуется опасным ростом опухоли и появлением метастазов в органах и системах. При такой форме заболевания мониторинг только негативный. Лечение в таких случаях ориентировано на уничтожения отдельных признаков болезни;
- при своевременной операции 96% пациентов восстанавливают свое здоровье.
После терапии, с переменами в центральной нервной системе организм справляется сам, они исчезают через пару месяцев.
Позитивных итогов, получается, добиться практически у 80% больных. Приблизительно в 3% случаев возможен рецидив. При развитии медицины данное соотношение улучшится не только количественно, но и качественно, с уменьшением осложнений после операции.
Видеозаписи по теме
Источник: https://tvojajbolit.ru/endokrinologiya/insulinoma-chto-eto-takoe-prichinyi-simptomyi-diagnostika-i-lechenie/