Карциноидный синдром и продолжительность жизни с карциноидом
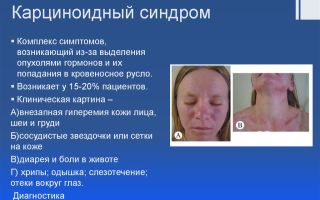
Карциноидный синдром – симптомокомплекс, возникающий при наличии нейроэндокринных опухолей в организме. Характеризуется он выбросом в кровь продуктов секреции карциноидов – БАВ, к которым можно отнести серотонин, простагландины, брадикинин, гистамин и пр.
Чем больше гормонов выбрасывает карциноид, тем ярче проявления синдрома. Частота развития синдрома — 20% больных с карциноидами. Такая карциноидная опухоль практически способна локализоваться везде, она отличается медленным ростом.
Следовательно, при условии раннего обнаружения такого синдрома может наступить полное излечение.
Сущность патологии
Впервые опухоль обнаружена на тонком кишечнике и описана Лангансом в 1867 г. при вскрытии трупа. В 50-е годы 20 века опухоли были подробно описаны и выявлено возникновение при них карциноидного синдрома. Карциноиды долго считались доброкачественными, но в последние 10-15 лет доказана их злокачественность.
Если говорить о проценте локализаций карцином, картина выглядит следующим образом:
- 39% приходится на тонкий кишечник;
- 26% — червеобразный отросток;
- 15% — ректум;
- до 5% — колокарциномы;
- по 2-4% — желудок и поджелудочная железа;
- 1% — на поражение печени;
- 10% — легкие.
Карциноидлегких составляет 1-2 % всех легочных опухолей. Он бывает по форме типичным и атипичным.
Типичный карциноид легких вырабатывает мало БАВ, часто протекает без симптомов. 10 % его обнаруживаются случайно при вскрытии. Отдаленные метастазы дает редко.
Симптоматика карциноида легких зависит от его локализации: в центральной, средней или периферической зоне паренхимы. Периферический карциноид легких симптомов практически не имеет и может обнаружиться при флюорографии.
Центральный поражает крупные бронхи, его проявления — не проходящий кашель, торакалгии, затруднения дыхания и кашель с кровью.
Атипичный карциноид составляет 10 % от всех карциноидов легких. Сопровождается карциноидным синдромом у 7% таких больных. Атипичность проявлена в его агрессивности и малигнизации; в 86% случаев рано метастазирует в печень и медиастинальные лимфоузлы. Чаще он локализован на периферии легких. Карциноидный синдром не делает половых различий, заболевают в 50-60 лет.
Этиология явления
Предрасполагающие факторы:
- наследственная предрасположенность (наличие множественных эндокринных неоплазий);
- мужской пол;
- спиртное и курение;
- нейфиброматоз;
- желудочные патологии.
Возраст роли не играет.
Формы заболевания
По своим клиническим симптомам синдром делится на:
- латентный карциноидный синдром — при этом клиники нет, но в моче и крови есть изменения;
- карциноидный синдром без определения первичной неоплазмы и ее метастазов;
- синдром + выявленная карцинома и метастазы.
Главная основа появления синдрома – гормональная активность тканей карцином; они сами происходят из апудоцитов. Это диффузная нейроэндокринная система, имеющая 60 типов своих клеток и встречающаяся в любой ткани организма.
Выраженность симптомов зависит от колебаний концентрации секрета карцином. Больше всего выделяется серотонина. Синдром не является обязательной составляющей при нейроэндокринных опухолях. Например, при карциномах кишечника он возникает уже после печеночных метастазов.
При карциномах в других органах (например, карциноид легкого, яичников, поджелудочной железы) синдром возникает рано, еще до метастазирования. Это происходит потому, что кровь из них через воротную вену не проходит и не очищается от секреции карцином.
Симптомы синдрома и их обусловленность
Повышенный серотонин вызывает диарею (в 75% случаях), приступы абдоминальных болей, нарушение всасывания питательных веществ в тонком кишечнике и поражение сердечной мышцы. Эндокард правой половины сердца перерождается и заменяется фиброзной тканью.
Редкое поражение левой половины происходит потому, что кровь с серотонином проходит через легкие, где серотонин разрушается. Фиброзные изменения эндокарда приводят к несостоятельности трехстворчатого и легочного клапанов и вызывает сужение a. рulmonalis.
Все это ведет к развитию СН и явлений застоя крови в аортальном круге. Это выражается в развитии асцита, отечности ног, печеночно-болевым синдромом из-за гепатомегалии, пульсировании и набухании яремных вен. Увеличение концентрации гистамина и брадикинина – виновно в появлении приливов. Данный симптом возникает у 90% больных. Роль некоторых других БАВ до конца неясна.
Приливы – чем-то напоминают приливы при климаксе. Выражаются они во внезапном периодическом появлении резкого покраснения верхней половины тела.
Особенно ярко это проявляется на лице, сопровождается краснотой склер и выраженным слезотечением. Гиперемия идет также на затылке, шее. Появляется одновременно чувство жара, жжения и онемения. АД падает, пульс учащается.
Кровь отливает от мозга, возможны головокружения. Сначала частота появления приливов ограничивается однократностью в неделю. Затем число увеличивается до 10-20 ежесуточно. Приступ прилива может держаться до нескольких часов.
Есть их определенные факторы-провокаторы: прием спиртного, пряностей, острой и жирной пищи, повышение психо-физических нагрузок, лечение ЛС, повышающих серотонин. Спонтанно приливы бывают редко.
Диарея – ее появление связано с тем, что серотонин усиливает перистальтику интестинума. Диарея становится постоянной, но разной по выраженности. Из-за мальабсорбции всасывания питательных веществ возникают гиповитаминозы.
Боли в животе – их причиной может стать и растущая карцинома, создающая механическое препятствие для продвижения пищевого комка.
При длительном течении карциноидного синдрома возникают сонливость, снижение тонуса мышц; нарастает утомляемость, снижается вес, появляется сухость кожи и жажда. В запущенных ухудшается трофика кожи, возникают отеки, признаки малокровия, снижается минерализация костей.
В 10% случаев синдром проявляется бронхоспазмом, экспираторной одышкой, когда затруднен выдох. Аускультативно — свистящие хрипы.
Карциноидный синдром может проявить себя с очень грозной стороны в виде карциноидного криза во время каких-либо операций.
При этом резко падает АД, возникает тахикардия, бронхоспазм и гипергликемия. Такой шок может закончиться летально.
Итак, подводя итоги и суммируя все симптомы, карциноид кишечника дает проявления синдрома в виде: приступообразных абдоминальных болей, тошнотой, возможной рвотой, поносами, асцитом; карциноид аппендикса — синдром регрессирует при аппендэктомии. Карцинома желудка — встречается чаще всех и бывает 3 типов. Опухоль достаточно агрессивна в плане метастазов.
I тип – размер опухоли меньше 1 см; чаще всего она бывает доброкачественной и имеет хороший прогноз.
II тип – размер образования меньше 2 см; перерождение редко.
III тип – самый частый; величина карциномы до 3 см. Она злокачественная, метастазы частые. Даже при раннем обнаружении прогноз плохой. Если образование обнаружено рано, лечение может продлить жизнь на 10-15 лет, что очень ценно при онкологии.
Другие локализации карцином сразу дают карциноидный синдром. Надо отметить, что признаки синдрома не специфичны, большого диагностического значения не имеют. Это не касается только приливов. Они возникают только при климаксе, или это карциноидный синдром.
В последнем случае приливы бывают 4 типов:
- 1 тип – длительность приступа несколько минут; краснеет только лицо и шея;
- 2 тип – лицо цианотично, распухает и синеет нос, длится до 10 минут;
- 3 тип – длится часами и днями, добавляется гиперемия склер, слезотечение, глубокие морщины на лице;
- 4 тип – возникает гипертермия, красные пятна разной формы обнаруживаются на руках и шее.
Диагностические мероприятия
Представляет трудности при отсутствии самых характерных симптомов – гиперемии кожи и приливов. Биохимия крови определяет высокое содержание серотонина в крови и повышение 5-оксииндолуксусной кислоты (5-ОИУК) в моче.
(5-ОИУК) — показатель обмена серотонина в организме. При карциноидах он повышается.
Для правильного проведения анализа следует отказаться от включения в рацион продуктов-источников серотонина за 3 дня до сдачи крови: бананы, орехи, помидоры, шоколад, авокадо и др.; не принимать ЛС.
В сомнительных случаях провоцируют приливы искусственно приемом спиртного, введения глюконата Са. Также проводится КТ, МРТ (как самые информативные) органов брюшной полости, сцинтиграфия, рентген, гастро-, колоно-, бронхоскопия и пр.
Возможные осложнения:
Карциноидный криз – он может провоцироваться операциями и анестезией; инструментальной диагностикой; химиотерапией; стрессом.
Признаки карциноидного криза: скачки АД в любую сторону; ухудшение общего состояния; учащение дыхания с затрудненностью; пульс почти не определяется, тахикардия; потеря сознания. При отсутствии лечения развивается кома.
Принципы лечения
Лечение карциноидного синдрома – это, прежде всего, лечение опухоли, которая является первопричиной. Выбор ее лечения определяется при диагностике, когда выявляется ее стадия, размер и локализация. Способы лечения заболевания: операция, химио- и лучевая терапия; симптоматическое лечение.
Основа лечения – проведение операции. Иссечение неоплазм бывает радикальным, малоинвазивным и паллиативным. При радикальном иссечении подразумевается удаление карциномы с окружающими ее тканями и лимфоузлами.
При поражении интестинума – производят резекцию пораженного участка с прилегающей брыжейкой.
При карциноиде толстого кишечника – правостороннюю гемиколэктомию.
Паллиативные операции проводят уже при метастазах рака. Удаляют крупные очаги для снижения эндокринной активности карциномы и выраженности синдрома.
Также уменьшить проявления симптомов можно при эмболизации или лигировании печеночной артерии – это малоинвазивные вмешательства.
При метастазах – рекомендована химиотерапия. Ее применяют после удаления карцином при наличии нарушений печени, мышцы сердца, высокого уровня 5-ОИУК в моче.
Для исключения карциноидного криза при этом терапию начинают с малых доз.
Высоких результатов химиолечение чаще не дает. Только у трети пациентов отмечается улучшение и продление ремиссии до полугода.
Симптоматическое лечение при большом выбросе серотонина карциномами проводится антагонистами серотонина.
При активности карцином, продуцирующих в больших количествах гистамин — назначают ранитидин, АГП, циметидин.
Для общего подавления секреции БАВ – назначают Октреотид, Ланреотид (аналоги соматостатина), интерфероны.
Это подавляет клинику синдрома больше, чем в 50% случаев. Заметно облегчается самочувствие пациентов.
Прогнозы и профилактика
Все зависит от стадии и размера новообразований. Если нет метастазов, было проведено радикальное удаление опухоли – наступает полное выздоровление. Продолжительность жизни увеличивается на 15 и более лет у 95% больных.
В противном случае – прогноз плохой, с метастазами выживает только каждый пятый пациент. Карциноидные опухоли прогрессируют постепенно, в течение длительного времени, что позволяет прожить больному еще десяток лет. Погибает больной от метастазов неоплазм, кахексии, возможна непроходимость кишечника.
Специфических мер профилактики не существует. К мерам общей профилактики можно отнести ЗОЖ, физическую активность, сбалансированное питание, отказ от курения и спиртного, избегание влияния онкогенных веществ.
Карциноид. Как найти и обезвредитьБронхоскопия, удаление карциноида (bronchoscopy, removal of carcinoid)Есть повод выпить. Как выявить карциноидЕлена Малышева. Симптомы карциноида05Live Мальков ВА ESD EMR карциноида прямой кишки T1N0M0Маркович А. А. Карциноидный синдром
Источник: http://endokrinologiya.com/diseases/karcinoidnyy-sindrom
Карциноидный синдром
Карциноидный синдром – комплекс симптомов, возникающих в результате гормональной активности опухолей из клеток АПУД-системы. Включает в себя приливы, персистирующую диарею, фиброзное поражение правой половины сердца, боли в животе и бронхоспазм.
При проведении оперативных вмешательств возможно развитие опасного для жизни карциноидного криза. Карциноидный синдром диагностируют на основании анамнеза, жалоб, данных объективного осмотра, результатов определения уровня гормонов крови, КТ, МРТ, сцинтиграфии, рентгенографии, эндоскопии и других исследований.
Лечение – хирургическое удаление опухоли, медикаментозная терапия.
Карциноидный синдром – симптомокомплекс, наблюдающийся при потенциально злокачественных медленно растущих нейроэндокринных опухолях, которые могут возникать практически в любых органах.
В 39% случаев новообразования, провоцирующие карциноидный синдром, локализуются в тонком кишечнике, в 26% — в аппендиксе, в 15% — в прямой кишке, в 1-5% — в других отделах толстого кишечника, в 2-4% — в желудке, в 2-3% — в поджелудочной железе, в 1% — в печени и в 10% — в бронхах.
В 20% случаев карциноидные опухоли ЖКТ сочетаются с другими новообразованиями толстого кишечника. Карциноидный синдром обычно развивается в возрасте 50-60 лет, мужчины и женщины страдают одинаково часто.
Карциноид впервые был описан в конце XIX века.
В 50-е годы прошлого века группа исследователей под руководством Вальденстрема составила расширенное описание гистологических и гистохимических особенностей карциноидных опухолей, а также доказала связь между такими новообразованиями и развитием карциноидного синдрома. В течение долгого времени карциноиды рассматривались как доброкачественные опухоли, однако исследования последних лет поколебали эту точку зрения. Было установлено, что, несмотря на медленный рост, образования обладают определенными признаками злокачественности и могут давать метастазы в отдаленные органы. Лечение карциноидного синдрома осуществляют врачи, работающие в области онкологии, эндокринологии, гастроэнтерологии, кардиологии, общей хирургии и других специальностей.
Причины карциноидного синдрома
Причиной развития карциноидного синдрома становится гормональная активность опухолей, происходящих из нейроэндокринных клеток АПУД-системы.
Симптомы определяются изменением уровня различных гормонов в крови пациента. Обычно такие новообразования выделяют большое количество серотонина.
Как правило, наблюдается увеличение продукции гистамина, простагландинов, брадикинина и полипептидных гормонов.
Карциноидный синдром возникает далеко не у всех больных с карциноидными опухолями. При карциноидах тонкой и толстой кишки данный синдром обычно развивается только после появления метастазов в печени.
Это объясняется тем, что гормоны из кишечника с кровью поступают в печень через систему воротной вены, а затем разрушается печеночными ферментами.
Метастазирование в печень приводит к тому, что продукты опухолевого метаболизма начинают напрямую поступать в общий кровоток через печеночные вены, не подвергаясь расщеплению в клетках печени.
При карциноидах, локализующихся в легких, бронхах, яичниках, поджелудочной железе и других органах, карциноидный синдром может развиваться до начала метастазирования, поскольку кровь от этих органов перед поступлением в системный кровоток не проходит через систему воротной вены и не подвергается «очистке» в ткани печени. Явно злокачественные новообразования вызывают карциноидный синдром чаще опухолей, не проявляющих признаков малигнизации.
Повышение уровня серотонина провоцирует диарею, боли в животе, мальабсорбцию и сердечную патологию. Как правило, при карциноидном синдроме наблюдается фиброзное перерождение эндокарда правой половины сердца.
Левая половина сердца поражается редко, поскольку серотонин разрушается при прохождении крови через легкие. Увеличение количества брадикинина и гистамина вызывает приливы.
Роль полипептидных гормонов и простагландинов в развитии карциноидного синдрома пока не выяснена.
Симптомы карциноидного синдрома
Самым распространенным проявлением карциноидного синдрома являются приливы. Этот симптом наблюдается у 90% больных. Отмечается внезапное, периодическое, приступообразное покраснение верхней половины туловища. Обычно гиперемия особенно ярко выражена в области лица, затылка и шеи.
Пациенты с карциноидным синдромом предъявляют жалобы на ощущение жара, онемения и жжения. Приливы сопровождаются учащением сердечных сокращений и падением артериального давления. Возможны головокружения, обусловленные ухудшением кровоснабжения головного мозга.
Во время приступов могут наблюдаться покраснение склер и слезотечение.
На начальных этапах развития карциноидного синдрома приливы появляются один раз в несколько дней или недель. В последующем их количество постепенно увеличивается до 1-2 или даже 10-20 раз в сутки.
Длительность приливов при карциноидном синдроме может колебаться от 1-10 минут до нескольких часов.
Обычно приступы возникают на фоне употребления алкоголя, пряной, жирной и острой пищи, физической нагрузки, психологического стресса или приема медикаментов, способствующих повышению уровня серотонина. Реже приливы развиваются спонтанно, без всяких видимых причин.
Диарея выявляется у 75% больных карциноидным синдромом. Возникает из-за усиления моторики тонкого кишечника под влиянием серотонина. Носит хронический персистирующий характер. Выраженность симптома может сильно различаться.
Из-за мальабсорбции нарушаются все виды обмена (белковый, углеводный, жировой, водно-электролитный), развиваются гиповитаминозы. При длительно текущем карциноидном синдроме отмечаются сонливость, слабость мышц, быстрая утомляемость, жажда, сухость кожных покровов и снижение веса.
В тяжелых случаях возникают отеки, остеомаляция, анемия и выраженные трофические изменения кожных покровов, обусловленные грубыми обменными расстройствами.
Сердечная патология обнаруживается у половины пациентов, страдающих карциноидным синдромом. Как правило, выявляется эндокардиальный фиброз, сопровождающийся поражением правой половины сердца.
Фиброзные изменения становятся причиной несостоятельности трехстворчатого и легочного клапанов и провоцируют стеноз легочного ствола.
Несостоятельность клапанов и стеноз легочной артерии при карциноидном синдроме могут повлечь за собой развитие сердечной недостаточности и застой в большом круге кровообращения, которые проявляются отеками нижних конечностей, асцитом, болями в правом подреберье из-за увеличения печени, набуханием и пульсацией вен шеи.
У 10% больных карциноидным синдромом наблюдаются явления бронхоспазма. Пациентов беспокоят приступы экспираторной одышки, сопровождающиеся свистящими и жужжащими хрипами.
Еще одним достаточно распространенным проявлением карциноидного синдрома являются боли в животе, которые могут быть обусловлены механическим препятствием движению кишечного содержимого из-за роста первичной опухоли или возникновением вторичных очагов в брюшной полости.
Грозным осложнением карциноидного синдрома может стать карциноидный криз – состояние, возникающее во время оперативных вмешательств, сопровождающееся резким снижением артериального давления, учащением сердечных сокращений, выраженным бронхоспазмом и повышением уровня глюкозы в крови. Шок, возникший во время карциноидного криза, представляет непосредственную угрозу для жизни больного и может повлечь за собой летальный исход.
Диагностика карциноидного синдрома
Диагноз устанавливает онколог на основании характерных симптомов, данных внешнего осмотра и объективных исследований. В плазме крови выявляется повышенный уровень серотонина. В моче определяется высокое содержание 5-оксииндолуксусной кислоты.
Для исключения ложноположительного результата в течение 3 дней до сдачи анализов пациенту с подозрением на карциноидный синдром рекомендуют воздержаться от приема продуктов, содержащих большое количество серотонина (грецких орехов, баклажанов, авокадо, помидоров, бананов и т. д.
), и некоторых лекарственных препаратов.
В сомнительных случаях для стимуляции приливов проводят пробы с алкоголем, катехоламинами или глюконатом кальция.
Для определения локализации опухоли и выявления метастазов больного с карциноидным синдромом направляют на КТ и МРТ внутренних органов, сцинтиграфию, рентгенографию, гастроскопию, колоноскопию, бронхоскопию и другие исследования.
При наличии достаточных показаний может использоваться лапароскопия. Карциноидный синдром дифференцируют с системным мастоцитозом, приливами во время климакса и побочными эффектами при приеме некоторых лекарственных препаратов.
Лечение карциноидного синдрома
Основным методом лечения является хирургическое вмешательство. В зависимости от локализации и распространенности процесса возможно радикальное иссечение первичного очага или различные паллиативные операции.
При карциноидном синдроме, обусловленном опухолями тонкого кишечника, обычно выполняют резекцию тонкой кишки вместе с участком брыжейки.
При поражении толстого кишечника и новообразованиях, расположенных в области илеоцекального сфинктера, осуществляют правостороннюю гемиколэктомию.
При карциноидном синдроме, вызванном новообразованием в области аппендикса, проводят аппендэктомию. Некоторые онкологи дополнительно удаляют близлежащие лимфатические узлы.
Паллиативные хирургические вмешательства показаны на этапе метастазирования, предусматривают удаление крупных очагов (как вторичных, так и первичного) для снижения уровня гормонов и уменьшения выраженности карциноидного синдрома.
Еще одним способом уменьшить проявления карциноидного синдрома служит эмболизация или лигирование печеночной артерии.
Показанием к проведению химиотерапии при карциноидном синдроме является наличие метастазов. Кроме того, данный метод лечения применяют в послеоперационном периоде при поражении сердца, нарушениях функций печени и высоком уровне 5-оксииндолуксусной кислоты в моче.
Чтобы избежать развития карциноидного криза, лечение начинают с малых доз препаратов, постепенно увеличивая дозировку. Эффективность химиотерапии при карциноидном синдроме невысока.
Существенное улучшение отмечается не более чем у 30% пациентов, средняя продолжительность ремиссии составляет 4-7 месяцев.
В качестве симптоматической терапии при карциноидном синдроме назначают препараты-антагонисты серотонина: флуоксетин, сертралин, пароксетин и др. При опухолях, продуцирующих большое количество гистамина, применяют дифенгидрамин, ранитидин и циметидин.
Для устранения диареи рекомендуют принимать лоперамид.
Кроме того, при карциноидном синдроме широко используют ланреотид и октреотид, которые подавляют секрецию биологически активных веществ в области новообразования и позволяют существенно уменьшить проявления данного синдрома более чем у половины пациентов.
Прогноз при карциноидном синдроме определяется распространенностью и степенью злокачественности опухоли. При радикальном удалении первичного очага и отсутствии метастазов возможно полное выздоровление. При метастазировании прогноз ухудшается.
Из-за медленного прогрессирования карциноида продолжительность жизни в таких случаях колеблется от 5 до 15 и более лет.
Причиной летального исхода становятся множественные метастазы в отдаленные органы, истощение, сердечная недостаточность или кишечная непроходимость.
Источник: http://IllnessNews.ru/karcinoidnyi-sindrom/
Карциноидный синдром
… практическим врачам давно известно, что злокачественные опухоли не только вызывают местные симптомы, но и оказывают многочисленные неспецифические действия на организм независимо от характера, локализации и распространенности опухолевого процесса.
Историческая справка: 1868 г. – Ланханс впервые описал карциноидную опухоль; 1907 г. – Оберндофер впервые применил термин «карциноид»; 1930 г.
– Кассиди описал заболевание, сопровождающееся водянистым поносом, расстройством сердечной деятельности, одышкой, покраснением кожи лица; 1931 г. – Шольте впервые высказал предположение о связи между опухолью тонкой кишки и поражением створок клапанов правой половины сердца; 1949 г.
– Раппорт предложил структурную формулу серотонина; 1952 г. – Бьерк, Аксен, Торсон впервые описали клинические проявления карциноидного синдрома у мальчика, страдавшего стенозом отверстия легочных клапанов, недостаточностью трехстворчатого клапана и необычным цианозом; 1954 г.
– Вальденстрем и Пернов обнаружили гиперсеротонинемию у больных метастазирующим карциноидом.; 1960 г. – Харрис наблюдал стойкую гипертензивную реакцию при введении серотонина человеку.
* * *
Карциноидный синдром – это заболевание, обусловленное циркуляцией медиаторов, которое проявляется покраснением кожи (90%), диареей (75%), шумным дыханием (20%), эндокардиальным фиброзом (33%), поражением клапанов правого отдела сердца; иногда имеет место плевральный, перитонеальный или ретроперитонеальный фиброз.
Развитие карциноидного синдрома обусловлено гормональноактивной опухолью, исходящей из энтерохромаффинных (аргентаффинных) клеток кишечника (клеток Кульчицкого). При этом нарастающим кишечным нарушениям сопутствует гипертензивный синдром (Гогин Е.Е., 1991). До 1953 года каждый случай выявления карциноидного синдрома рассматривался как казуистический.
Однако со времени описания клинической картины заболевания частота выявления карциноидных опухолей значительно увеличилась. Вместе с тем прижизненная диагностика карциноидного синдрома достаточно редка. По материалам аутопсий карциноиды встречаются в 0,14 – 0,15% случаев.
Чаще всего карциноидные опухоли локализуются в желудочно-кишечном тракте, реже они возникают в бронхах, желчном пузыре, поджелудочной железе и яичниках. Размеры опухолей, как правило, не велики и варьируют от 0,1 до 3 см. Кациноидная клетка полигональна, имеет хроматин и большое количество гранул, расположенных беспорядочно.
Соединительнотканная строма карциноидной опухоли содержит значительное количество тучных клеток, которые обладают способностью концентрировать, а возможно и продуцировать серотонин.
* * *
В основе патогенеза карциноидного синдрома лежит продукция опухолевыми клетками 5-окситриптамина (серотонина, энтерамина), которая обуславливает гиперсеротонинемию и избыток других физиологически активных веществ.
Классические симптомы карциноидного синдрома со значительным повышением артериального давления развиваются лишь тогда, когда первичный очаг или метастазы опухоли оказываются за пределами печеночного барьера.
В этих случаях образуемый клетками опухоли серотонин не разрушается и через печеночную вену попадает в общий круг кровообращения, вызывая различные патологические состояния.
Сосудосуживающее действие серотонина было первым его свойством, которое стало известно. Большинство исследователей при введении серотонина человеку обнаруживали гипертензивную реакцию. Однако существует достаточное количество работ, свидетельствующих о том, что после дачи серотонина отмечается снижение артериального давления.
На характер сосудистой реакции в ответ на серотонин влияет способ его введения. Так, при внутривенном введении наблюдается повышение минутного объема и артериального давления, а при введении серотонина внутрибрюшинно отмечается гипотензивная реакция.
Существует мнение, что вариабельность ответов артериального давления на серотонин связана со способностью сосудистого русла по-разному реагировать на этот амин. Известно, что существуют тесные взаимодействия между серотонином и другими биологическим аминами.
Так, например, считается доказанным, что развитие сосудистых нарушений при карциноидном синдроме обусловлено взаимодействием серотонина и катехоламинов (Меньшиков В.В. и др., 1972). Описаны случаи сочетания карциноидного синдрома с акромегалией и гиперкортизолизмом.
Возможно, что такое сочетание обусловлено способностью клеток карциноидной опухоли вырабатывать СТГ- и АКТГ-подобные субстанции.
Под действием больших концентраций серотонина развивается фиброз эндотелиальной ткани, происходит сокращение гладкой мускулатуры, что вызывает сужение артерий.
Поражение сердечнососудистой системы вследствие гиперсеротонинемиии при карциноидном синдроме сводится к развитию недостаточности трехстворчатого клапана и стенозу легочной артерии, а также фиброзу эндокарда правого предсердия и правого желудочка. Сужение артериол приводит к развитию артериальной гипертензии.
* * *
Карциноидные опухоли классифицируются как возникающие из передней кишечной трубки (бронхи, желудок, двенадцатиперстная кишка, желчные протоки, поджелудочная железа), средней части кишечной трубки (тощая и подвздошная кишка, аппендикс, восходящая часть толстой кишки), задней части кишечной трубки (поперечно-ободочная кишка, нисходящая, сигмовидная и прямая кишка). Иногда они также обнаруживаются в половых железах, простате, почках, грудных железах, вилочковой железе или коже.
* * *
Для клинической картины карциноидного синдрома характерно наличие вазомоторных нарушений по типу «приливов». При этом отдельные участки кожи становятся красными, иногда цианотичными, больной ощущает в этих местах жар.
Помимо нарушений сосудистого тонуса и поражения сердца отмечается выраженный абдоминальный синдром, который проявляется наличием диареи, боли по ходу кишечника. Влияние серотонина на гладкую мускулатуру бронхов может приводить к резкому сужению последних и развитию астмоидных приступов.
Как правило, течение болезни носит приступообразный характер. Продолжительность приступов значительно варьирует – от 30 секунд до 10 минут, причем в ряде случаев приступы могут повторяться несколько раз в течение суток. Их возникновение чаще всего провоцируется в связи с нервным или физическим напряжением, приемом алкоголя.
Ряд симптомов, таких как цианоз, телеангиэктазии, олигурия и поражение сердца, сохраняются длительно и определяют состояние больных в межприступный период.
Наиболее характерными изменениями в картине крови при карциноидном синдроме являются ускорение СОЭ и лейкоцитоз, причем определяется прямая зависимость между изменениями крови и возникновением кризов. Карциноиды, в особенности бронхиальные, могут секретировать АКТГ, который вызывает появление синдрома Кушинга, гормон-рилизинг-роста, который служит причиной акромегалии.
* * *
Диагноз подтверждается высоким содержанием соротонина в плазме крови, повышенной экскрецией с мочой 5-оксииндолуксусной кислоты, а также обнаружением опухоли кишечника, печени, легких при проведении инструментальных методов исследования.
Биохимические показатели могут быть искажены при употреблении продуктов, содержащих большое количество серотонина (бананы, грецкие орехи, цитрусовые, киви, ананасы), приеме препаратов раувольфии, фенотиазинов, салицилатов, а также при патологических состояниях, осложненных кишечной непроходимостью, когда экскреция 5-оксииндолуксусной кислоты может увеличиваться до 9-25 мг/сутки.
Иммунофлюоресцентные исследования подтверждают наличие нейропептидов (серотонина, субстанции Р и нейротензина) в карциноидных опухолях. Определение карциноэмбрионального антигена (СЕА) в диагностике карциноидных опухолей также имеет определенный смысл: его уровень обычно нормальный или минимальный. Если же концентрация СЕА повышена, следует подозревать другую опухоль.
Комплексная топическая диагностика карциноидов предусматривает рент-генологическое исследование, компьтерную томографию, ультразвуковое сканирование, применение иммуноауторадиографических методов определения гормонов в крови, селек¬тивную артерио- и флебографию, сцинтиграфию с индием-111-октреотидом и морфологическое исследование биоптата. Применение всего комплекса современных методов исследования (рентгеноскопия, эндоскопия, селективная артерио- и флебография, УЗИ, компьютерная томграфия, радионуклидные исследования, определение гормонов в крови, иммуногистохимическое исследование биоптатов опухоли) обеспечивает правильный диагноз в 76,9 % случаев.
* * *
Рассматривая общие принципы терапии карциноидного синдрома, следует отметить, что целесообразно наиболее раннее удаление опухоли.
Вместе с тем необходимо помнить, что клинические проявления карциноидного синдрома весьма часто возникают в тех случаях, когда уже имеются функционально активные метастазы в печени. В этом случае радикальное хирургическое лечение неосуществимо.
Однако смягчения клиники карциноидного синдрома можно добиться путем иссечения возможно большей части метастазов, уменьшая, таким образом, общее количество серотонинпродуцирующей ткани.
Если хирургическое вмешательство по каким-либо причинам невозможно, может быть использована рентгенотерапия, эффективность которой, однако невелика вследствие резистентности карциноидных опухолей к лучевому воздействию. После лучевой терапии не получено достоверных данных об увеличении продолжительности жизни.
Целесообразно рекомендовать больным исключать из пищи серотонинсодержащие продукты, к числу которых, в первую очередь, относятся томаты, сливы, грецкие орехи, баклажаны, ананасы и бананы.
Среди медикаментозных средств, используемых при лечении карциноидных опухолей, следует выделить циклофосфан, эффективность применения которого, по данным ряда авторов, составляет около 50%.
Имеются также сообщения о том, что хороший терапевтический эффект отмечается пи назначении при назначении антагонистов серотонина, из которых наиболее широкое применение нашли ципрогептадин и дезерил. Ципрогептадин обладает не только антисеротониновым, но и антигистаминным действием.
Назначается внутривенно в дозе от 6 до 40 мг. Дезерил применяется внутрь в дозе от 6 до 24 мг и внутривенно на протяжении 1-2 часов в дозе 10-20 мг.
Некоторые антидепрессанты – флуоксетин, сертралин, флувоксамин, пароксетин могут быть использованы для симптоматической терапии.
Блокаторы Н1 и Н2-рецепторов гистамина (циметидин, ранитидин, дифенгидрамин/димедрол) эффективны при карциноидах, продуцирующих преимущественно гистамин. Лоперамид (имодиум) используется для купирования диареи.
Синтетические аналоги соматостатина – октреотид (сандостатин) и ланреотид (соматулин) – широко используются для лечения карциноидного синдрома. Сандостатин, взаимодействуя с рецепторами соматостатина, подавляет продукцию активных веществ опухолью.
Рекомендуемый режим использования сандостатина (октреотида) при лечении карциноидного и нейроэндокринного синдромов – по 150-500 мкг подкожно 3 раза в сутки.
Препарат увеличивает выживаемость больных с карциноидными опухолями и наличием метастазов, улучшает качество жизни больных, облегчая или устраняя приливы, моторную дисфункцию кишечника, диарею.
Проведены многочисленные исследования по использованию а-интерферона у больных с карциноидными опухолями. Для лечения больных использовали дозы а-интерферона 3-9 ME подкожно 3-7 раз в неделю. Использование более высоких доз препарата не улучшает показателей лечения, но значительно повышает процент токсических реакций. При лечении а-интерфероном улучшение наблюдается в 30-75 % случаев.
Лечение артериальной гипертензии проводится по общим правилам.
В ряде случаев лечение должно быть направлено на борьбу с осложнениями карциноидного синдрома, таким как сердечнососудистая недостаточность, желудочно-кишечные кровотечения и др.
Следует отметить, что длительность течения заболевания (10 и более лет), значительное истощение больных карциноидным синдромом требует назначения общеукрепляющей терапии.
Источник: http://doctorspb.ru/articles.php?article_id=1201
Карциноидный синдром
Карциноидный синдром представляет собой симптомокомплекс, развитие которого связано с возникновением в организме опухолей, которые вырабатывают биологически активные вещества– гормоноподобные соединения и гормоны.
Эти вещества, выделяемые опухолями, оказывают на организм различное воздействие, к примеру, увеличивают выработку соляной кислоты в желудке, вызывают спазм мышц кишечника или бронхов, оказывают сосудосуживающиее или сосудорасширяющее действие.
В большинстве случаев при карциноидном синдроме опухоли обнаруживаются в пищеварительном тракте, реже — в бронхах.
Причины возникновения
Точные причины возникновения данного состояния неизвестны. Считается, что развитие карциноидного синдрома обуславливается гормональноактивной опухолью, которая происходит из энтерохромаффинных клеток кишечника.
Симптомы карциноидного синдрома
Симптомы карциноидного синдрома включают боли в животе, одышку, диарею, отрыжку. Также характерны приливы, которые сопровождаются ощущением жара в теле, покраснением кожи лица, дрожью, затруднением дыхания, учащением сердцебиения и снижением артериального давления.
Из-за спазма бронхов могут появляться хрипы, слышимые на расстоянии. Также возможно повышение артериального давления.
В случае поражения клапанов сердца развивается сердечная недостаточность (сопровождается одышкой, болями в области сердца, появлением отеков на ногах, ощущением тяжести в области печени, увеличением живота вследствие скопления жидкости в брюшной полости).
Диагностика
Врач собирает анамнез и анализирует жалобы пациента, проводит общий осмотр (обязательно включает осмотр кожных покровов, пальпацию живота, аускультацию легких (выслушивание с помощью фонендоскопа), а также измерение уровня артериального давления).
Также проводится определение серотонина, 5-гидроксииндолуксусной кислоты, гистамина в суточной моче (для карциноидного синдрома характерно повышение концентрации данных биологически активных веществ).
С целью выявления опухоли выполняется ультразвуковое исследование органов брюшной полости, а также компьютерная томография органов грудной и брюшной полостей. Еще одним используемым методом исследования, позволяющим выявить опухоль, является сцинтиграфия.
Виды заболевания
Карциноидные опухоли желудочно-кишечного тракта разделяют по эмбриогенезу на следующие виды: передние, задние и средние. В соответствии с этим различают:
- карциноидные опухоли передней части пищеварительной трубки (желудок, бронхи, поджелудочная железа, двенадцатиперстная кишка). Эти новообразования способны метастазировать в кости.
- карциноиды средней части пищеварительной трубки (правый отдел толстой кишки, а также подвздошная и тощая кишка). Метастазы дают редко.
- карциноидные опухоли задней части пищеварительной трубки (нисходящая ободочная, поперечная ободочная кишка и прямая кишка). Способны метастазировать в кости. Они также иногда обнаруживаются в почках, половых железах, коже или вилочковой железе.
Действия пациента
В случае возникновения симптомов, характерных для карциноидного синдрома, необходимым является обращение к врачу.
Лечение карциноидного синдрома
Лечение при карциноидном синдроме предусматривает хирургическое удаление опухоли. В случае невозможности выполнить хирургическое лечение, применяются препараты, действие которые направлено на угнетение роста и размножения опухолевых клеток.
В качестве симптоматической терапии применяются лекарственные препараты, устраняющие диарею, а также антигипертензивные препараты (их действие направлено на коррекцию артериального давления).
Осложнения
При карциноидном синдроме может наблюдаться такое осложнение, как метастазирование (распространение опухолевого процесса на другие ткани и органы с образованием новых опухолевых очагов).
Наиболее тяжелым осложнением выступает карциноидный криз. Данное состояние может возникнуть спонтанно либо провоцироваться такими факторами, как анестезия, стресс, биопсия опухоли.
При карциноидном кризе отмечается обострение всех ранее существовавших симптомов (это происходит в результате выброса в кровь большого количества биологически активных веществ).
Карциноидный криз является неотложным состоянием, которое угрожает жизни пациента.
Профилактика карциноидного синдрома
Профилактические мероприятия, направленные на предупреждение развития данного патологического состояния, являются общими с мерами профилактики других опухолевых заболеваний.
Прежде всего, они предусматривают ведение активного здорового образа жизни, рациональное и сбалансированное питание, отказ от вредных привычек (табакокурения, злоупотребления алкоголем), избегание контакта с канцерогенными веществами, устранение профессиональных вредностей, увеличивающих риск онкологических заболеваний.
Источник: http://www.likar.info/bolezni/Kartsinoidnyj-sindrom/
Карциноид кишечника: симптомы, лечение, прогноз
Опухолевидное новообразование из клеток диффузной нейроэндокринной системы, находящейся в разных местах организма, медленно растет и продуцирует биологически активные вещества. Карциноид кишечника – это высокий риск злокачественного перерождения и разнообразие симптомов, связанных с действием гормонов.
АПУД-система
Специфические нейроэндокринные клетки (апудоциты), вырабатывающие большое количество разнообразных биологически активных веществ, имеются практически во всех внутренних органах.
Диффузная нейроэндокринная система (APUD-система) имеется в печени, почках, кишечнике, желудке, панкреатической и эндокринных железах, в нервной системе.
Злокачественный карциноид, формирующийся на основе этих клеточных структур, может стать серьезной проблемой для организма человека: опухоль начинает продуцировать большое количество гормонов, ферментов и нейропептидов, крайне негативно влияющих на жизнедеятельность всех органов и систем.
Карциноид – диффузная опухоль
Злокачественное перерождение в апудоцитах может длительное время протекать незаметно и бессимптомно. Карциноид кишки, как самый частый вариант новообразования, выявляется случайно или проявляется болевым синдромом. Основными особенностями опухоли являются:
- медленный рост;
- исходно доброкачественная структура;
- высокая секреторная активность;
- быстрое метастазирование;
- склонность к злокачественному перерождению.
Рано обнаруженный карциноид тонкой кишки или опухолевидное новообразование других внутренних органов является прогностически благоприятным вариантом заболевания – при своевременно проведенном лечении можно ожидать благоприятный прогноз для жизни.
Варианты новообразования
Чаще всего серьезные проблемы обнаруживаются в АПУД-системе желудочно-кишечного тракта. Типичными локализациями являются:
- опухоль аппендикса и тонкой кишки;
- карциноид прямой кишки;
- новообразование в желудке;
- поражение легких и бронхов;
- опухоль в поджелудочной железе.
Новообразование может возникнуть в любом месте организма, где имеются апудоциты. Важно максимально рано заметить первые признаки заболевания, чтобы вовремя начать лечебно-диагностические мероприятия.
Симптоматика заболевания
Основные и наиболее яркие симптомы возникают под влиянием большого количества биологически активных веществ, действующих на сосудистую систему и обменные процессы (серотонин, вазоактивные гормоны, гистамин, брадикинин). Следует обратиться к врачу при появлении следующих признаков:
- частое и беспричинное сердцебиение (тахикардия);
- неожиданное покраснение лица с ощущением прилива крови;
- беспричинная одышка;
- снижение артериального давления;
- склонность к диарее;
- различной выраженности боли в животе.
Типичная симптоматика возникает на фоне внешних провоцирующих факторов – стрессовая ситуация, употребление алкоголя, переедание, тяжелая физическая работа. Все проблемы могут самопроизвольно исчезнуть, поэтому больной человек далеко не сразу обращается к врачу. В запущенных случаях могут быть следующие симптомы:
- часто возникающие боли в области живота;
- склонность к запору;
- проблемы с сердцем (увеличение желудочков, приобретенные пороки, сердечная недостаточность);
- увеличение размеров внутренних органов (гепатомегалия, спленомегалия);
- быстрое снижение массы тела.
В худшем случае опухоль выявляется в экстренных ситуациях – на фоне кишечной непроходимости, кровотечении из желудка или кишечника, острой дыхательной недостаточности или при остром кардиальном синдроме.
Методы выявления опухоли
При отсутствии проявлений болезни новообразование выявляется случайно при профилактическом обследовании. К стандартным видам обследования относятся:
- общеклинические анализы с оценкой функции печени и поджелудочной железы;
- ультразвуковое сканирование брюшной полости;
- эндоскопические исследования (ректороманоскопия, колоноскопия, фиброгастроскопия, лапароскопия);
- рентгеновское обследование (обзорный снимок живота, ирригоскопия);
- томография (компьютерная или магнитно-резонансная);
- ангиографическая диагностика.
Объем обследований для каждой локализации подбирается индивидуально. Чаще всего удается обнаружить сравнительно большую опухоль – карциноид менее 5 мм выявить крайне сложно, даже при использовании высокоточных методов КТ или МРТ.
Лечебная тактика
Оптимальный и наиболее эффективный метод терапии – хирургическое удаление опухолевидного новообразования. Обязательным является принцип радикальности: необходимо максимально убрать пораженные ткани и оценить состояние соседних органов.
Учитывая высокий риск метастазирования, важно провести полное и тщательное обследование, чтобы выявить очаги опухоли в других местах организма. Химиотерапия и лучевое воздействие малоэффективны.
Во всех случаях врач назначит симптоматические средства, которые помогут человеку снизить отрицательный эффект большого количества биологически активных веществ, синтезируемых опухолевой тканью.
Прогноз для жизни
Карциноид – сравнительно благоприятный вид опухоли. При раннем выявлении и отсутствии метастазов прогноз для жизни благоприятен. В запущенных случаях на фоне кишечной непроходимости, кардиальной патологии, кахексии и отдаленном метастазировании вероятность печального исхода болезни очень высока.
Источник: https://cancer-care.ru/kartsinoid-kishechnika/
Карциноидные опухоли и карциноидный синдром. Лечение карциноида
Карциноидная опухоль – это образование, состоящее из клеток, сочетающих в себе свойства эндокринной и нервной тканей. Чаще всего карциноидные опухоли образуются в стенках кишечника, но могут также встречаться в других органах, например, в легких и поджелудочной железе.
Эта опухоль встречается редко и может быть как злокачественной, так и доброкачественной. Даже если опухоль злокачественная, она растет очень медленно и может не вызвать никаких симптомов и никаким образом не воздействовать на общее состояние организма.
Иногда опухоль может вызвать боль в животе или кровотечение в кишечнике или сильно увеличиться и вызвать кишечную непроходимость.
В 10% случаев клетки злокачественной карциноидной опухоли попадают в кровь, достигают других органов (например, печени) и размножаются. Карциноидные опухоли выделяют несколько сильнодействующих веществ (серотонин, гистамин, простагландин и некоторые гормоны).
Поэтому опухоли, которые развиваются в печени, вызывают неприятные симптомы, определяющие так называемый карциноидный синдром. Хотя карциноидные опухоли могут представлять опасность для жизни, они развиваются так медленно, что больной может прожить 10-20 лет после постановки диагноза.
•Причины возникновения карциноидных опухолей неизвестны.
•Факторы риска могут включать ожирение, курение и чрезмерное употребление алкоголя.
•Карциноидные опухоли могут не вызывать симптомов, но могут вызвать боль в животе, кровотечение в желудочно-кишечном тракте или кишечную непроходимость. Карциноидный синдром может вызвать следующие симптомы:
•Покраснение лица и шеи, длящееся по нескольку часов из-за выделения чрезмерного количества гормонов и других веществ. Такие симптомы могут быть спровоцированы физическими упражнениями, употреблением алкоголя, стрессом или некоторой едой.
•Усиленное газообразование и сильная диарея; возможны спазмы в животе и рвота.
•Слезящиеся распухшие глаза.
•Одышка или хрипы.
•Учащенное сердцебиение или симптомы застойной сердечной недостаточности, поскольку обилие серотонина может привести к повреждению сердечных клапанов.
•В настоящее время способы предотвратить появление карциноидных опухолей неизвестны.
•Производятся анализы мочи, чтобы выявить наличие побочных продуктов разложения серотини-на, основного вещества, выделяемого карциноид-ными опухолями.
•Должны быть проведены рентген и, возможно, компьютерная томография живота.
•Часто проводится эндоскопия и ректосигмоскопия (обследование толстого кишечника с помощью тонких длинных световодов). Во время этой процедуры может быть проведена биопсия любой подозрительной ткани в толстой кишке.
•Карционидная опухоль может быть выявлена во время операции по устранению другого не связанного с ней заболевания.
•Если карциноидные опухоли обнаружены до того, как они начали распространяться, или на ранней стадии распространения, необходима операция по их удалению.
•Чтобы замедлить развитие карциноидной опухоли, может быть использована химиотерапия.
•Если карциноидная опухоль распространилась в печень, лечение должно быть направлено на снятие симптомов карциноидного синдрома. Лечение может включать лекарства, блокирующие серотонин, и бронхолитические средства (чтобы устранить хрипы и одышку).
•Может быть назначено дополнительное употребление ниацина, поскольку химическая активность опухолей приводит к его дефициту, что фактически и вызывает некоторые симптомы карциноидного синдрома.
•Инъекции октреотида (искусственного гормона) могут снизить выделение гормональных веществ организмом.
•Внимание врача привлекают симптомы карциноидного синдрома.
Увидели ошибку в тексте статьи или недействительную ссылку? Выделите проблемную часть текста мышкой и нажмите CTRL+ENTER. В открывшемся окне опишите проблему и отправьте уведомление Модератору сайта.
С уважением и пониманием, Админ!
Источник: http://1001bolezn.ru/onkologicheskie-zabolevaniya/292-karcinoidnye-opuholi-i-karcinoidnyy-sindrom-lechenie-karcinoida.html