Волосатоклеточный лейкоз. препараты и прогноз
Волосатоклеточным лейкозом — онкологическое заболевание, которое характеризуется поражением костного мозга.
Патология редкая, обычно относится к доброкачественным, поскольку медленно прогрессирует, либо не развивается. Волосатоклеточный лейкоз так назван по причине наличия волосков у атипичных клеток.
Суть болезни – в нарушении деления и дифференцировки в костном мозге. В здоровом организме от базальной клетки отходят два отростка миелоидные и лимфоидные клетки.
Из миелоидных созревают тромбоциты, эритроциты, лейкоциты. Из лимфоидных созревают и в будущем дифференцируются Т-лимфоциты, В-лимфоциты, натуральные киллеры (которые должны выявлять и уничтожать клетки опухоли).
Зрелые клетки всегда дифференцируются. Если у человека волосатоклеточный лейкоз, то процесс дифференцировки нарушается, в крови циркулируют несозревшие клетки. В итоге в составе крови выявляется большое число незрелых лимфоцитов, не выполняющих своих функций по защите организма. Лейкозные клетки вытесняют из костного мозга другие, поэтому весь процесс кроветворения нарушается.
Почему развивается волосатоклеточный лейкоз, врачи сказать не могут. Можно лишь обозначить ряд факторов, которые способны повысить риск возникновения патологии. Это:
- принадлежность к мужскому полу, поскольку у женщин такой лейкоз возникает реже;
- возраст старше 40 лет, когда возрастает риск генных мутаций.
Симптомы волосатоклеточного лейкоза
Признаки патологического процесса проявляются не сразу. Спустя время волосатоклеточный лейкоз провоцирует симптомы:
- повышение температуры;
- обильное кровотечение даже при небольшой травме;
- снижение иммунитета;
- одышка и усталость;
- потеря аппетита и резкое похудение;
- слабость, признаки интоксикации, боли в области селезенки.
Помимо перечисленных признаков, волосатоклеточный лейкоз симптомы может проявлять в виде холодных конечностей, синевы кожных покровов и обмороков. С течением времени в разных частях организма могут выявляться опухоли. Ярким признаком болезни становится постепенное увеличение размеров селезенки.
Нередко волосатоклеточный лейкоз ассоциируют с узелковым периартериитом. Эта болезнь связана с аутоиммунными причинами, включая процесс активации гуморального звена иммунитета.
В результате это приводит к развитию узелкового периартрита – поражения стенок артерий антителами, выработанными В-лимфоцитами.
Диагностика волосатоклеточного лейкоза
Среди диагностических мероприятий основным считается пункция костного мозга, после которой материал отправляют на гистологический анализ. Заподозрить болезнь изначально можно по косвенным признакам и лабораторным анализам. Среди признаков важно не пропустить следующие:
- увеличение размеров селезенки;
- увеличение лимфоузлов без болевых симптомов;
- размеры печени остаются без изменений;
- может выявляться болезненность костей при пальпации.
Что касается клинических анализов, то при волосатоклеточном лейкозе выявляются следующие изменения:
- снижение уровня гемоглобина;
- уменьшение количества эритроцитов, лейкоцитов, тромбоцитов;
- рост числа незрелых лимфоцитов;
- увеличение СОЭ.
Если перечисленные отклонения в анализе выявлены у пациента, врач может подозревать волосатоклеточный лейкоз, в этом случае пациенту выдается направление на пункцию костного мозга. Это станет финальным этапом диагностики, способным прояснить ситуацию. При микроскопическом исследовании удается выявить незрелые лимфоциты, похожие на волосатые клетки.
Лечение онкологического заболевания
Как только у человека диагностируют волосатоклеточный лейкоз лечение подбирают не сразу, а сначала выжидают. До проявления некоторых признаков лечение не начинают. Если таковые признаки выявляются, врач предложить терапию. Лечение назначают пациентам, у которых:
- в общеклиническом анализе выявлено снижение клеток крови;
- часто возникают инфекционные болезни, вызванные условно-патогенными микробами;
- выявлены проявления спленомегалии.
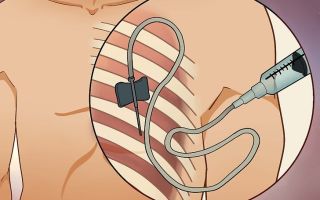
Даже один из перечисленных признаков способен спровоцировать ухудшение состояния больного. Поэтому имеет смысл сразу приступать к лечению. Некоторое время назад лечение заключалось в удалении селезенки. Прогноз был неблагоприятным – эффективность такого лечения сохранялась только 8 месяцев.
Главным методом лечения является химиотерапия – пациенту назначаются препараты – аналоги пуриновых соединений (кладрибин и др.). Такое лечение позволяет достичь ремиссии в 80% случаев. Достаточно даже 1 курса приема химиопрепаратов, чтобы вылечиться. Эффективность лечения составляет, как минимум, 3 года. Прогноз благоприятный.
Хороший результат дает терапия интерфероном. Препарат подавляет образование незрелых лимфоцитов в костном мозге, повышает противоопухолевую активность. Несмотря на эффективность лечения, говорить о полном излечении не приходится. Даже при длительной ремиссии спустя время обнаруживаются атипичные клетки, провоцирующие рост опухоли.
Еще один вариант лечения – трансплантация стволовых клеток, до которой проводят химиотерапию. Такое воздействие поможет разрушить атипичные клетки, а затем увеличить количество здоровых клеток в организме, чтобы они могли самостоятельно дальше бороться с болезнями.
После пересадки стволовые клетки будут восстанавливать клетки костного мозга, отвечающие за кроветворение. Выбор методики лечения зависит от возраста пациента, общего состояния здоровья, показаний.
Диета при лейкозе
Особого рациона питания не требуется при лечении болезни, но стоит обогатить меню продуктами, содержащими марганец, кобальт, железо, витамин С, медь и никель. Перечисленные вещества помогут восстановить красные кровяные тельца, а они будут вести борьбу против данной болезни. Пациенту рекомендуется принимать сухую белковую смесь и гематоген, что способствует лучшему усвоению железа.
Дополнительную пользу даст прием травяных чаев из бузины, шиповника с добавлением мяты, мелиссы. При употреблении сырых фруктов и овощей их нужно хорошо промывать, лучше – ошпарить кипятком.
Источник: http://ivotel.ru/stati/volosatokletochnyj-lejkoz-preparaty-i-prognoz.html
Волосатоклеточный лейкоз: симптомы, выживаемость, фото
Одной из редких форм рака крови считается волосатоклеточный лейкоз. Большинство онкологов выделяют это злокачественное заболевание в отдельный вид, проявляющейся характерной клинической картиной.
В большинстве случаев волосатоклеточный лейкоз диагностируется у мужчин, возраст которых больше 50 лет. Этот вид рака медленно прогрессирует, но возрастные особенности пациентов часто приводят к нежелательным последствиям течения лейкоза.
Симптомы волосатоклеточного лейкоза
Волосатоклеточный лейкоз приводит к нарушению всего кроветворения и все симптомы развивающейся патологии связаны именно с этим процессом.
Повышенное и быстрое разрушение патологически измененных лейкоцитов в селезенке приводит к увеличению этого органа, развивается спленомегалия. Увеличение размеров происходит постепенно и потому на первых этапах практически не выявляется. Нарастающая спленомегалия в основном проявляется только тяжестью в левом боку, при пальпации можно ниже ребер прощупать эластичную часть селезенки.
У пациентов с волосатоклеточным лейкозом выявляется помимо спленомегалии еще несколько характерных для этой болезни синдромом, это:
- Геморрагический синдром. Заключается он в появлении частых и порой беспричинных кровотечений. Больной может предъявлять жалобы на кровотечение из носа, кровоточивость десен, у женщин могут быть маточные истечения.
- Анемический синдром. Проявляется он снижением эритроцитов в крови и внешними признаками – бледностью и желтушностью кожи, ломкостью волос, утомляемостью, похолоданием конечностей.
- Иммунодефицитный синдром – частое повторение инфекционных и респираторных заболеваний.
На фото кожа пациента, страдающего волосатоклеточным лейкозом
Предположить волосатоклеточный лейкоз можно и по следующим симптомам:
- Болям и дискомфортным ощущениям слева и сверху в брюшной полости.
- Быстрой утомляемости и сильной слабости.
- Периодическому подъему температуры тела.
- Появлению на кожном покрове синяков, возникающих даже при малейшем ушибе.
- Продолжительному кровотечению после незначительных порезов и царапин.
- Учащенному дыханию.
- Снижению веса, отсутствию аппетита.
- Увеличению лимфоузлов. Прощупать чаще всего удается увеличенные шейные, подмышечные и паховые лимфоузлы, реже лимфоузлы живота. При пальпации болезненности нет.
Часть перечисленных выше проявлений волосатоклеточного лейкоза больные списывают на старение своего организма и именно из-за этого затягивают обращение к врачу. Этот вид рака крови может и метастазировать, поэтому не исключено образование злокачественных новообразований в других органах и системах.
Свое название волосатоклеточный лейкоз получил из-за измененного вида подверженных раковому процессу лимфоцитов, при исследовании их края смотрятся как «рваные» с небольшими и частыми тонкими нитями.
Лейкозные клетки накапливаются в костном мозге и вытесняют из него нормальные клетки-предшественники таких элементов крови, как тромбоциты, эритроциты, лейкоциты. Таким образом, незрелые лимфоциты не только не выполняют своих основных функций по защите организма, но и препятствуют функционированию других составных частей нашей крови.
По каким причинам происходит подобное патологическое изменение в костном мозге пока не установлено, но выявлен ряд предрасполагающих к возникновению волосатоклеточного лейкоза факторов. К их группе относят:
- Воздействие радиационного излучения.
- Продолжительный контакт с химическими веществами, используемыми в основном на производствах.
- Частое употребление продуктов с канцерогенами.
Также выяснена зависимость развития волосатоклеточного лейкоза от возраста и половой принадлежности. Заболевание преимущественно диагностируется у мужчин, перешагнувших свое пятидесятилетие.
Пожилой возраст большинства пациентов с этой формой лейкоза объясняется тем, что этот вид рака крови долгое время развивается незаметно для самого человека, а физическое старение организма ускоряет появление раковых симптомов.
Стадии
Редкость выявления пациентов с волосатоклеточным лейкозом сделала эту болезнь еще не до конца изученной, и поэтому пока нет ее точной классификации как рака.
В медицине для удобства назначения курса терапии и в зависимости от обнаруженных изменений в крови и костном мозге выделяют четыре стадии этой патологии:
- Нелеченная стадия или первоначальный лейкоз. Выставляется эта стадия по изменениям, обнаруженным в костном мозге, то есть по патологически нарушенным лимфоцитам. Единственным симптомом иногда бывает только увеличенная селезенка, пропальпированная при осмотре.
- Прогрессирующая стадия — рост атипичных лимфоцитов, снижение количества тромбоцитов, эритроцитов и лейкоцитов. У пациента развиваются характерные симптомы лейкоза. На этой стадии путем распространения раковых клеток с током крови происходит метастазирование, пораженными чаще оказываются головной мозг, ткани сердца. Растущая опухоль в отдаленном очаге состоит из лейкозных клеток.
- Рецидивирующая стадия волосатоклеточного лейкоза — такой диагноз записывается в карте, когда проведено лечение и возможно появление рецидивов болезни.
- Рефракторная стадия выставляется, когда у пациента выявляют лейкоз уже не поддающийся лечению.
Диагностика
Диагноз волосатоклеточного лейкоза не может быть поставлен только по сходным с этим заболеванием симптомам. Врач должен осмотреть пациента, собрать весь анамнез жизни и назначить комплекс обследований, который включает:
- Анализ крови. При волосатоклеточном лейкозе выявляются атипичные лимфоциты и панцитопения, то есть уменьшение таких клеток крови как тромбоциты, эритроциты, лейкоциты. При других видах рака крови преимущественно количество этих элементов крови возрастает.
- Пункция костного мозга и его последующее гистологическое исследования на предмет выявления атипичных лимфоцитов.
- КТ назначается с целью обнаружения опухолей внутренних органов и для выявления увеличенных лимфатических узлов и селезенки.
Лечение
На выбор метода лечения пациентов с волосатоклеточным лейкозом влияние оказывают несколько параметров. Это стадия рака, количество лейкозных клеток в костном мозге, выраженность симптомов злокачественного заболевания.
При значительно увеличенных размерах печени проводят спленэктомию, этим добиваются нормализацию состава крови. Назначается и химиотерапия, ее цель – уничтожение раковых клеток и разрушение метастазов. Из химиопрепаратов широкое применение нашло лекарство Кладрибин. После его использования продолжительная ремиссия наблюдается как минимум у 80% пациентов.
Некоторым пациентам для излечения требуется пересадка костного мозга. Современным методом лечения лейкозов считается трансплантация стволовых клеток.
Помимо основного лечения больным подбирается соответствующая симптомам медикаментозная терапия. После курса терапии необходимо проходить постоянное обследование, это позволит вовремя захватить новый рецидив болезни.
Прогноз выживаемости
Про волосатоклеточный вид лейкоза можно сказать, что это заболевание отличается достаточно доброкачественным течением.
То есть оно развивается медленно и хорошо поддается своевременной терапии. Проведение лечения на ранних стадиях обеспечивает выживаемость прошедших химиотерапию людей в течение как минимум 4-х лет.
После 65 лет физическое старение организма усугубляет течение волосатоклеточного лейкоза. У больных в этой возрастной категории симптомы рака нарастают быстрее, а хирургическое лечение и влияние химиопрепаратов они переносят гораздо тяжелее.
Источник: http://gidmed.com/onkologiya/lokalizatsiya-opuholej/krov-i-limfa/volosatokletochnyj-lejkoz.html
Волосатоклеточный лейкоз
Волосатоклеточный лейкоз является онкологическим заболеванием, при котором в костном мозге образуется очень много лимфоцитов. Данная патология имеет низкую распространенность.
Обычно заболевание протекает доброкачественно, так как либо вообще не прогрессирует, либо очень медленно.
Волосатоклеточный лейкоз называется так, потому что новообразованные патологические клетки под микроскопом имеют волоски.
Причины заболевания и механизм развития
Основной механизм развития волосатоклеточного лейкоза – это нарушение процесса деления и дифференцировки в костном мозге. В нормальных условиях из базальной клетки происходит образование двух ростков. Это миелоидные и лимфоидные базальные клетки.
Из первых в последующем созревают эритроциты, лейкоциты и тромбоциты. Из лимфоидной базальной клетки в будущем созревают и дифференцируются В-лимфоциты, Т-лимфоциты и натуральные киллеры.
Последние в норме должны выявлять и уничтожать опухолевые клетки и вирусные частицы.
Образование зрелых клеток крови всегда связано с процессом их дифференцировки. При волосатоклеточном лейкозе этот этап нарушается, поэтому циркулирующие в крови клетки являются несозревшими.
В итоге в крови появляется очень много незрелых лимфоцитов (лейкозные клетки), которые не могут в полном объеме выполнять все свои функции по защите организма. К тому же эти лейкозные клетки вытесняют из костного мозга другие клетки-предшественники.
Поэтому нарушается процесс образования зрелых лейкоцитов, тромбоцитов и эритроцитов.
Причины, по которым развивается волосатоклеточный лейкоз, точно не выявлены, что связано со сложностью происходящих процессов. Но однозначно установлено, что имеются так называемые факторы риска, которые существенно повышают риск данной патологии.
К этим факторам относятся:
- Мужской пол – у женщин данное заболевание развивается намного реже, чем у мужчин.
- Пожилой возраст пациента, когда повышается риск генетических мутаций (в возрасте старше 40 лет повышается риск данной патологии).
Клинические проявления
Диагностика лейкоза
Симптомы волосатоклеточного лейкоза заключаются в следующих синдромах:
- геморрагический синдром – повышенная кровоточивость;
- анемический синдром – сниженный уровень эритроцитов;
- иммунодефицитный синдром, проявляющийся частыми инфекциями;
- спленомегалия – увеличение селезенки из-за повышенного накопления в ней лейкозных клеток.
Симптомы этого заболевания могут быть как специфическими, так и неспецифическими, а именно:
- боли в левом подреберье;
- общая слабость, которая не может быть объяснена объективными причинами;
- быстрая утомляемость;
- беспричинное повышение температуры тела, не связанное с инфекционным заболеванием;
- быстрое возникновение синяков;
- повышенная кровоточивость десен;
- длительное кровотечение при повреждении целостности органов;
- чувство нехватки воздуха;
- учащенное дыхание;
- беспричинное снижение веса;
- увеличенные лимфоузлы, которые совершенно безболезненны при пальпации, обычно поражаются лимфатические узлы подмышечной области, паховой области, шеи и живота.
Очень часто волосатоклеточный лейкоз ассоциируется с узелковым периартериитом. Данное заболевание связано с аутоиммунным процессом, в первую очередь тем, который обусловлен активацией гуморального звена иммунной системы.
При волосатоклеточном лейкозе повышается пролиферация именно В-лимфоцитов, ответственных за реализацию гуморального иммунитета. В итоге это приводит к узелковому периартерииту.
Суть этого заболевания заключается в поражении сосудистой стенки мелких артерий антителами, которые вырабатываются В-лимфоцитами.
Методы диагностики
Пункция костного мозга
Волосатоклеточный лейкоз окончательно может быть диагностирован только при использовании дополнительных методов обследования. Обязательно должны быть проведены лабораторные анализы крови и пункция костного мозга, которая подразумевает гистологическую оценку полученного пунктата.
Заподозрить наличие данного заболевания помогают клинические симптомы и результаты объективного обследования. Врач может обнаружить следующие признаки, указывающие на данное онкологическое заболевание:
- Увеличенная селезенка.
- Увеличенные безболезненные лимфатические узлы.
- Нормальные размеры печени.
- Может быть определена болезненность при пальпации костей.
В общеклиническом анализе крови на волосатоклеточный лейкоз указывают следующие признаки:
- Сниженный уровень гемоглобина.
- Уменьшенное количество эритроцитов.
- Уменьшенное количество тромбоцитов.
- Уменьшенное количество лейкоцитов.
- Повышенное содержание лимфоцитов (незрелых).
- Ускорение скорости оседания эритроцитов.
Клинические симптомы, подозрительные на волосатоклеточный лейкоз, и наличие отклонений в общем анализе крови, как правило, являются показанием для пункции костного мозга. Только при ее проведении возможно установить окончательный диагноз. Микроскопическое исследование материала, полученного при пункции, позволяет идентифицировать незрелые лимфоциты, напоминающие клетки с волосками.
Пункция костного мозга (трепанобиопсия) выявляет характерные признаки заболевания, к которым относятся:
- Гиперплазия клеток костного мозга.
- Разрастание миелоидного ростка кроветворения.
Лечение
Лечение волосатоклеточного лейкоза
Лечение волосатоклеточного лейкоза начинается не сразу после установления диагноза. За пациентами выбирается активно-выжидательная тактика.
Это означает, что до появления определенных признаков лечение не проводится. Как только возникнут показания для проведения терапии, она сразу же начинается.
Для их выявления следует проводить динамическое наблюдение с оценкой лабораторных показателей крови.
Лечение волосатоклеточного лейкоза начинают в следующих случаях:
- Тотальное снижение клеток крови в общеклиническом анализе.
- Постоянно возникающие инфекции, особенно вызванные условно-патогенными микроорганизмами (в норме они не приводят к воспалительным процессам, а при снижении иммунитета приобретают патогенные свойства).
- Клинические проявления спленомегалии (например, симптомы сдавления органов, располагающихся рядом с селезенкой).
При наличии хотя бы одного из вышеперечисленных состояний прогноз для пациента заметно ухудшается. Поэтому лечение необходимо начинать сразу же после диагностирования данного состояния.
Волосатоклеточный лейкоз раньше лечили, выполняя спленэктомию, то есть удаление селезенки. Прогноз в этом случае был не очень благоприятным, так как эффективность достигнутого вмешательства сохранялась всего лишь 8 месяцев.
Поэтому в настоящее время от этого метода, как лечебного мероприятия номер один, отказались. В настоящее время предпочтение отдается химиотерапии – назначаются лекарственные препараты, являющиеся аналогами пуриновых соединений. В первую очередь речь идет о препарате Кладрибин.
Его применение позволяет добиться полных ремиссий в 80% случаев. Ремиссия достигается даже после одного курса химиотерапии. Длительность достигнутого результата сохраняется в течение 3 лет как минимум, что положительно сказывается на состоянии пациента. Прогноз для человека в этом случае благоприятный.
Это говорит о том, что клетки опухоли хорошо реагируют на данную терапию и не вышли из-под ее контроля.
Добиться терапевтического результата возможно, в том числе и при использовании интерферона. Этот препарат подавляет образование патологических клеток в костном мозге, повышая собственную противоопухолевую активность.
В настоящее время не приходится говорить о наступлении полного клинического излечения пациентов с волосатоклеточным лейкозом.
Даже на фоне длительной и стойкой ремиссии в костном мозге могут быть обнаружены патологические клетки, дающие начало опухолевому ростку.
Эти клетки оснащены специальными адгезивными молекулами, которые определяют возможность их прикрепления как в селезенке, так и в костном мозге.
Прогноз
Прогноз волосатоклеточного лейкоза относительно благоприятен. Средняя выживаемость таких пациент больше четырех лет при использовании химиотерапевтических препаратов, когда возникают показания.
В заключение необходимо отметить, что симптомы волосатоклеточного лейкоза в начальной стадии не позволяют с точностью выставить данный диагноз. Для этого требуется проведение общеклинического анализа крови и пункции костного мозга. Заболевание, как правило, протекает доброкачественно, и прогноз его благоприятный (даже в отсутствие лечения).
Поэтому всегда при появлении хотя бы малейших клинических проявлений необходимо сразу же обращаться к врачу для выставления точного диагноза и определения дальнейшей тактики ведения пациента.
Это особенно актуально, если учитывать, что под маской этого заболевания могут скрываться более серьезные патологические процессы, прогноз которых менее благоприятный.
Источник: https://www.no-onco.ru/lejkoz/volosatokletochnyj-lejkoz.html
Общее понятие и лечение волосатоклеточного лейкоза
24.12.2017
Волосатоклеточный лейкоз – редкая патология, которая характеризуется нарушением процесса образования лимфоцитов в крови. Данное заболевание относят к хроническому лейкозу, но все же его считают самостоятельным заболеванием с собственной клинической картиной.
Общие сведения о патологии
Волосатоклеточный лейкоз (международная классификация болезней МКБ 10 – С91.4) — заболевание, при котором страдают белые клетки крови – лимфоциты, которые отвечают за защиту организма от различных инфекций и вирусов. Данные клетки видоизменяются внешне, у них возникают рваные края, похожие на волоски. Они больше не способны выполнять свои функции по защите организма.
Диагностируется патология чаще всего у людей пожилого возраста. Характеризуется болезнь медленным развитием и отсутствием клинической картины до наступления поздней стадии. Мужчины страдают лейкозом значительно чаще, чем женщины.
Провоцирующие факторы
Сейчас ни один доктор не может точно сказать, что становится причиной развития волосатоклеточного лейкоза. Предположительно повлиять на дефектное образование лимфоцитов способны следующие явления:
- Воздействие на организм вредных веществ.
- Инфекционные патологии.
- Вредные привычки.
- Пожилой возраст.
Достоверных данных о том, что указанные факторы могут спровоцировать возникновение лейкоза, нет.
Как проявляет себя патология
Волосатоклеточный лейкоз характеризуется повышением числа лимфоцитов в селезенке и их разрушением, вследствие чего наблюдается увеличение данного органа. Это происходит медленно, поэтому обнаружить на ранней стадии не удается. С ростом селезенки в левом боку возникают неприятные ощущения.
У больных лейкозом наблюдается три клинических синдрома:
- Геморрагический.У пациента часто и без явных причин возникают кровотечения. Локализация недуга может быть разной – носовая полость, десна, матка у женщин.
- Анемический.При нем происходит снижение клеток крови, кожный покров больного становится бледным или желтоватым, волосы – ломкими. Человек быстро устает и у него часто замерзают ноги при нормальной температуре.
- Иммунодефицитный. Он проявляется снижением защитный свойств организма, вследствие чего пациенты нередко страдают инфекционными патологиями.
Симптомы волосатоклеточного лейкоза могут быть разными в зависимости от степени развития патологии. В общем, наблюдаются следующие проявления:
- Болезненность в области селезенки.
- Регулярное повышение температуры тела.
- Слабость.
- Возникновение синяков на коже при малейшем механическом воздействии.
- Плохая свертываемость крови.
- Учащенное дыхание.
- Потеря массы тела, отсутствие желания принимать пищу.
- Увеличение лимфатических узлов. Обычно это наблюдается в области шеи, подмышек, паха. При ощупывании лимфоузлов боли нет.
Многие из таких признаков указывают и на другие заболевания или на обычное старение организма. Поэтому люди редко обращают на них внимание, из-за чего лейкоз диагностируется уже в поздней стадии.
Течение болезни
Волосатоклеточный лейкоз развивается постепенно в течение долгого времени. Течение патологии складывается в несколько стадий:
- Первая. На этом этапе происходит увеличение селезенки, в ее области появляется слабый болевой синдром. При диагностике в костном мозге уже наблюдается изменение лимфоцитов.
- Прогрессирующая. Характеризуется ростом патологических клеток, уменьшением лейкоцитов, эритроцитов и тромбоцитов. При прогрессировании проявляются все признаки патологии, возможно начало метастазирования.
- Рецидивирующая. Она появляется уже после лечения.
- Рефрактерная. Такая стадия лейкоза является неблагоприятной, так как не поддается терапии вообще.
Чаще всего выявляется первичная и прогрессирующая форма заболевания.
Диагностика
Для обнаружения волосатоклеточного лейкоза требуется проведение следующих методов диагностики:
- Компьютерная томография.
- Лабораторное исследование крови.
- Биопсия костного мозга.
- Исследование мазка периферической крови.
- Иммунофенотипирование.
При анализе крови и пункции костного мозга выявляется основной признак волосатоклеточного лейкоза – панцитопения. Она характеризуется снижением числа эритроцитов в крови.
Методы борьбы
Терапия волосатоклеточного лейкоза во всех случаях требует применения агрессивных методик. При этом неважно, какая выявлена стадия развития патологии.
Методы лечения могут быть разными. Какие именно выбрать, решает лечащий врач. Существует несколько лечебных тактик:
- Оперативное вмешательство, в процессе которого производится удаление селезенки.
- Химиотерапия. Для нее применяют медикаменты, способные ликвидировать патологические клетки.
- Иммунотерапия. В ходе такого лечения используют препараты, которые поддерживают работу иммунитета, чтоб он мог сам справляться с пораженными клетками.
- Пересадка костного мозга. Это требуется в том случае, если после проведения химиотерапии произошло разрушение костного мозга.
- Переливание крови. Оно считается нужным при развитии анемии у больного.
- Антибактериальная терапия сопутствующих инфекционных патологий.
Если у пациента волосатоклеточный лейкоз возник повторно, то назначенный ранее курс терапии продолжается. Прогноз выживаемости в большинстве случаев благоприятный.
Общее понятие и лечение волосатоклеточного лейкоза Ссылка на основную публикацию
Источник: https://opake.ru/zlokachestvennaya-opuhol/volosatokletochnyj-lejkoz
Симптомы и лечение волосатоклеточного лейкоза
Онкологическое заболевание кроветворной системы, называемое волосатоклеточный лейкоз, относится к редкому виду хронической формы лейкоза.
Свое название болезнь получила по внешнему виду раковых клеток, характерных этому типу лейкоза. В процессе анализа крови под микроскопом обнаруживаются раковые клетки с рваными, как будто «волосатыми» краями.
Основными областями скопления этих клеток являются костный мозг и селезенка. Хроническая форма заболевания обычно предполагает поступательное развитие болезни, и ее пик приходится на пожилой возраст, а наиболее часто волосатоклеточный лейкоз поражает мужчин старше 50 лет.
Симптоматика
Волосатоклеточный лейкоз дает о себе знать классическими для опухолевых заболеваний крови клиническими проявлениями:
- беспричинным снижением веса;
- потерей аппетита;
- высокой температурой тела;
- ночной потливостью;
- частыми инфекциями;
- анемией.
Ввиду того, что скопление бластных лейкоцитов происходит в селезенке, отмечается ее медленное, но заметное увеличение, называемое спленомегалией. Активные стадии этого вида лейкоза сопровождаются и общей интоксикацией организма. Если у человека обнаруживаются указанные симптомы волосатоклеточного лейкоза, необходима незамедлительная и тщательная диагностика.
Методы диагностики
Первыми шагами на пути диагностирования лейкозов всегда были и остаются клинические исследования крови, где впервые и обнаруживаются характерные «волосатые» тельца.
Все это определяется путем лабораторного анализа крови.
Для уточнения диагноза пациенту могут назначить дополнительные исследования:
- пункцию селезенки и костного мозга;
- гистологическое исследование пунктата;
- компьютерную томографию брюшной полости.
В случае обнаружения в костном мозге не менее 10% волосатых опухолевых клеток диагноз волосатоклеточный лейкоз считается 100%-ным.
Схема лечения
Чтобы остановить волосатоклеточный лейкоз, потребуется несколько этапов лечения, первым и главным из которых будет активное уничтожение раковых клеток. Для этого обычно применяют интенсивную химиотерапию противоопухолевыми препаратами.
Для уничтожения очага скопления бластных клеток назначают спленэктомию – хирургическое удаление селезенки. Далее схема лечения продолжается в логической последовательности:
- больному назначается иммунотерапия в целях поддержки иммунитета для борьбы с раковыми клетками;
- лечение анемических состояний производится переливанием крови;
- в целях сокращения инфекционных заболеваний назначается антибиотико-терапия;
- для восстановления разрушенного под воздействием химиотерапии костномозгового вещества рекомендуется пересадка костного мозга.
В недавнем прошлом спленэктомия была едва ли не единственным методом борьбы с волосатоклеточным лейкозом, дававшим ремиссию на 8 и более месяцев. Однако новые разработки в области гематологии позволили совершить настоящий переворот в лечении этого вида рака.
Особенности применения АСД
Эффективность химиотерапии при раковых заболеваниях во многом зависит от переносимости пациентами этого способа лечения, их готовности выдержать периоды обострения побочных эффектов, которые проявляются тошнотой, рвотой, развитием анемии.
Для предотвращения этих проявлений в современной практике применяется методика использования АСД — биогенного антисептического стимулятора Дорогова.
Препарат имеет несколько фракций – в основном, для наружного применения, но фракция Ф2 предназначена именно для применения внутрь во время процедуры химиотерапии.
Что такое АСД
Антисептик-стимулятор Дорогова является продуктом разложения органической массы, ускоренного сухой термической обработкой.
Поскольку в качестве исходного сырья для приготовления препарата используют мясные отходы, мясокостную муку и прочие продукты животного происхождения, расщепляемые до компонентов низкомолекулярного уровня, запах у этого необычного средства весьма специфический, резкий и достаточно стойкий.
Однако препарат растворяется в спирте и маслах (для наружного применения). Для внутреннего применения средство смешивается с негорячей кипяченой водой, пить его нужно натощак.
Свойства препарата
Изначально АСД–Ф2 предназначался для использования в ветеринарии, но нестандартные свойства препарата, опробованные на добровольцах в течение десятилетий, нашли применение во многих областях медицины, включая онкотерапию.
До настоящего момента АСД не признан лекарственным препаратом, однако разрешен к использованию в фармакологии и в составе комплексной терапии множества заболеваний.
При этом ведущие онкологи предупреждают, что препарат не является панацеей от рака, как его иногда позиционируют, и его применение должно проводиться исключительно под наблюдением врача. Есть среди практикующих гематологов и такое мнение, что «эффективность АСД равна нулю».
Поэтому перед приобретением этого средства обязательна консультация квалифицированного специалиста, который знает, как применять и где приобретать это средство, чтобы не столкнуться с подделкой.
Прогнозы выживаемости при ВЛ
Полное излечение от волосоклеточного лейкоза сегодня регистрируется у 10% пациентов, прошедших курс лечения. У 70% лечившихся отмечают частичную ремиссию.
Если же речь идет о людях, отказывающихся от медикаментозной борьбы с лейкозом, в этой категории выживаемость обусловлена общим состоянием пациента, клинической картиной и запущенностью болезни.
Продолжительность жизни после установления диагноза ВЛ колеблется от 5 до 10 лет.
Если прежняя статистика говорила об одном случае заболевания на 150 тысяч человек, то сегодня наблюдается учащение заболеваемости на четверть.
Мало того, жертвами волосатоклеточного лейкоза все чаще становятся пациенты до 40 лет.
Все эти факторы должны восприниматься населением как стимул для активной поддержки своего иммунного статуса — путем отказа от вредных привычек, избегания стрессовых ситуаций и ведения здорового образа жизни.
Источник: https://redkrov.ru/patologii/lejkoz/volosatokletochnyi.html
Волосатоклеточный лейкоз у больных старшего возраста
Л.С. Аль-Ради, А.В. Пивник
Волосатоклеточный лейкоз – особый вариант хронического лимфопролиферативного заболевания с вовлечением костного мозга и селезенки, морфологическим субстратом которого служат В-лимфоциты со своеобразным фестончатым краем цитоплазмы. Основные признаки заболевания: панцитопения с лимфоцитозом, моноцитопенией и спленомегалия.
Заболевание подробно описано и впервые выделено в самостоятельную нозологическую единицу Bertha Bouroncle в 1958 г. у 26 больных как «лейкемический ретикулоэндотелиоз», а в 1966 г. Schrek и Donnelly ввели термин «волосатоклеточный лейкоз».
Ежегодная заболеваемость волосатоклеточным лейкозом составляет 1-1,5 на 100 000 населения. На его долю приходится примерно 2% всех лейкозов, он встречается у мужчин в 2-4 раза чаще, чем у женщин.
Средний возраст заболевших превышает 50 лет, то есть болезнь чаще встречается в старшей возрастной группе.
Существуют 2 формы волосатоклеточного лейкоза: встречающаяся у 80% больных классическая форма с цитопенией и вариантная форма – с нормальным или повышенным уровнем лейкоцитов.
К настоящему времени известный уже более полувека как отдельная нозология волосатоклеточный лейкоз стал примером блестящего лечебного эффекта современной терапии, позволяющей практически у всех больных получать длительные стойкие ремиссии, причем у абсолютного большинства – полные, хотя и с наличием минимальной остаточной болезни в костном мозге. При этом алгоритм терапии прост и применяемые в лечении препараты не обладают тяжелыми побочными эффектами, что особенно важно для пациентов пожилого возраста.
Как и при других опухолях, многие, если не все, особенности проявлений волосатоклеточного лейкоза связаны с биологическими характеристиками опухолевых лимфоцитов.
К настоящему времени установлено, что ворсинчатые лимфоциты являются аномальным клоном резко активированных зрелых В-лимфоцитов, остановленных на поздней стадии созревания и дифференцировки на этапе переключения изотипов тяжелых цепей иммуноглобулинов.
Причины подобной активации до настоящего времени неизвестны. Тем не менее, несмотря на активацию, у этих лимфоцитов низкий индекс пролиферации, вследствие чего болезнь обычно протекает хронически.
В процессе нормального иммунного ответа активация В-лимфоцитов является результатом быстрой последовательности реакций в ответ на стимуляцию антигеном, окружающими клетками и цитокинами.
Ворсинчатые лимфоциты также проходят этот этап, поскольку на их поверхности сильно экспрессированы маркеры активации нормальных В-лимфоцитов, а маркеры, теряемые в норме после В-клеточной активации, экспрессируются в очень небольшом количестве.
Возможно, самым наглядным проявлением активации волосатых лимфоцитов является их необычная клеточная поверхность с множеством цитоплазматических отростков, отражающая изменение цитоскелета клетки при активации.
Эта активация сопровождается появлением у этих клеток специфического профиля рецепторов адгезии, ответственных, вероятно, за отличительную для волосатоклеточного лейкоза лимфоидную инфильтрацию красной, а не белой пульпы селезенки и печеночных синусов. Ворсинчатые лимфоциты содержат интегрин α4β1, осуществляющий связь с клетками эндотелия.
При этом клеточным лигандом для α4β1 является VCAM-1, экпрессирующийся именно в клетках стромы костного мозга и синусоидов печени и селезенки; видимо, поэтому для волосатоклеточного лейкоза характерны эти области поражения.
Еще одним механизмом специфической инфильтрации селезенки может являться интегрин αvβ3, присутствующий на поверхности воринчатых лимфоцитов. Этот интегрин вызывает клеточную миграцию в области, богатые витронектином, которого особенно много в строме красной пульпы селезенки.
Более того, в красной пульпе опухолевые лимфоциты не только взаимодействуют с эндотелиальными клетками, но и способны стимулировать образование ими псевдосинусоидов. Внеклеточным лигандом для α4β1 является фибронектин, этим объясняется появление характерной фиброзной ретикулиновой сети в инфильтрированных участках костного мозга. Ранние стадии реализации лимфоидными клетками «инстинкта дома» связаны с не-интегриновыми рецепторами семейства селектинов. L-селектин (наиболее важный на начальных этапах миграции лимфоцитов в лимфоузлы) утрачен «волосатыми» лимфоцитами, что, вероятно, является одной из причин отсутствия лимфоаденопатии в большинстве случаев заболевания.
Клиническая картина
Клинические симптомы заболевания при классической и вариантной форме волосатоклеточного лейкоза сходны, так как связаны с проявлениями спленомегалии и цитопении.
Поэтому на ранних этапах симптомов может не быть, и болезнь обнаруживается при случайном исследовании крови или УЗИ брюшной полости, однако с течением времени возникают тяжесть в левом подреберье из-за спленомегалии, а также слабость, потливость и похудание как проявления интоксикации.
В связи с нарастающей анемией могут наблюдаться тахикардия и одышка. Однако основную опасность для жизни пациента представляют разнообразные инфекционные осложнения, очень часто развивающиеся у больных волосатоклеточным лейкозом в связи с нейтропенией.
Эти инфекции склонны к затяжному течению, абсцедированию и генерализации, поэтому при любом подозрении на воспалительно-инфекционный процесс жизненно необходимо назначать массивную антибактериальную терапию.
Геморрагический синдром, несмотря на тромбоцитопению, возникает нечасто и обычно ограничен умеренными кожными проявлениями, тем не менее, не редкость возникновение межмышечных гематом с последующим инфицированием и формированием абсцессов (особенно часто в икроножных мышцах).
Лимфоузлы обычно не увеличены, хотя в 20-30% случаев, особенно при вариантной форме болезни, встречается небольшое увеличение единичных висцеральных (чаще внутри- и забрюшинных, реже – внутригрудных) и изредка единичных периферических лимфоузлов. Селезенка в 90% случаев увеличена, размером от четко пальпируемого нижнего полюса в левом подреберье до гигантской спленомегалии, достигающей нижним полюсом малого таза. Размеры печени увеличены незначительно.
Поражение некроветворных органов встречается редко. В нашей практике встречалось специфическое поражение кожи, печени и легких, в литературе описаны редкие случаи специфического поражения костей, легких, нервной системы, мягких тканей и других органов.
Поражение кожи может носить характер васкулита и быстро регрессировать на фоне специфической терапии лейкоза. Чаще выявляется неспецифическое поражение кожи в виде воспалительных гнойно-септических очагов, связанное с лейкопенией.
В целом, специфическое поражение некроветворных органов не является плохим прогностическим фактором и успешно излечивается при проведении адекватной терапии лейкоза.
Несмотря на довольно четкие и несложные критерии диагностики волосатоклеточного лейкоза, к сожалению, больные нередко поступают к гематологу в крайне тяжелом состоянии, с глубокой цитопенией и инфекцией из-за потери времени на выяснение диагноза и, часто, неадекватной терапии кортикостероидами.
Лабораторная диагностика
В анализе периферической крови выявляется одно-, двух- или трехростковая цитопения, связанная с угнетением и вытеснением элементов нормального кроветворения лимфоидными клетками.
Анемия в основном нормохромная нормоцитарная, но у пожилых больных может встречаться и сочетание с железо- или В12-дефицитной анемией, аутоиммунный гемолиз встречается крайне редко.
Тромбоцитопения варьирует в широких пределах, изредка проявляясь кожным геморрагическим синдромом при снижении числа тромбоцитов менее 30×109/л.
При типичной форме волосатоклеточного лейкоза лейкоциты снижены, часто довольно значительно – менее 1,5 ×109/л, но при вариантной форме лейкопении не наблюдается, может быть даже лейкоцитоз (обычно умеренный).
Тем не менее, вне зависимости от числа лейкоцитов, обнаруживается характерная для этого лейкоза лейкоцитарная формула – лимфоцитоз от 50% до 95%, при этом часть лимфоцитов более крупного размера, с «разрыхленной», более нежной структурой хроматина ядра, и своеобразным фестончатым или ворсинчатым краем цитоплазмы. При типичной форме лейкоза также выявляется моноцитопения, однако она часто отсутствует при вариантной форме болезни или при сопутствующей микобактериальной инфекции (туберкулез).
Для уточнения диагноза волосатоклеточного лейкоза необходимо исследование костного мозга – миелограмма и трепанобиопсия.
Для волосатоклеточного лейкоза характерно то, что аспират костного мозга получается с трудом, что связано с фиброзом костного мозга (существует даже специальный термин «сухой пунктат»).
В миелограмме выявляется лимфоцитоз с наличием атипичных «ворсинчатых» лимфоцитов, количество бластов не увеличено, нормальные ростки гемопоэза сужены.
В гистологическом препарате костного мозга на фоне уменьшения элементов нормального кроветворения (иногда до степени выраженной аплазии) выявляется диффузная инфильтрация неплотно расположенными зрелыми лимфоцитами с довольно крупной неровной цитоплазмой, фиброз, поля кровоизлияний – картина, позволяющая отграничить этот вид лейкоза от других лимфопролиферативных заболеваний.
Подтверждением диагноза волосатоклеточного лейкоза служат цитохимическая реакция на присутствие тартрат-устойчивой кислой фосфатазы (TRAP) и иммунофенотипирование лимфоцитов крови или костного мозга.
При иммунофенотипировании выявляется κ- или λ-клон иммунологически зрелых В-лимфоцитов, несущих характерные для волосатоклеточного лейкоза маркеры CD103, CD25, CD11c, HC-2, FMC7, DBA.44.
При этом обычно отсутствуют маркеры CD23, CD5, CD10, хотя иногда (чаще при вариантной форме) эти маркеры могут слабо экспрессироваться на части клеток, наряду с типичными маркерами волосатоклеточного лейкоза.
Кроме того, для вариантной формы заболевания считается характерным более слабая степень экспрессии или отсутствие CD103 или CD25.
Поскольку в крови популяция «волосатых лимфоцитов» может быть невелика, а аспират костного мозга нередко «сухой» и малоклеточный, особое значение для диагностики волосатоклеточного лейкоза приобретает иммуногистохимическое исследование трепанобиоптата. При этом выявляется сильная экспрессия В-клеточных маркеров CD20, CD79a и высокоспецифичных маркеров этого лейкоза CD103, CD25 и DBA.44, выявляемых более чем в 90% случаев. Цитохимическую реакцию на TRAP невозможно провести на фиксированном материале, однако можно провести иммуногистохимическое исследование трепанобиоптата с анти-TRAP-антителом 9С5.
Интересно, что волосатоклеточный лейкоз является еще одним заболеванием, наряду с лимфомой мантийной зоны, при котором выявлена гиперэкспрессия циклина D1.
Но, в отличие от мантийной лимфомы, эта экспрессия при волосатоклеточном лейкозе не связана с транслокацией 11;14 (и, соответственно, нет перестройки bcl-1).
Моноклональная секреция нехарактерна для волосатоклеточного лейкоза, однако в небольшом проценте случаев может выявляться клональный иммуноглобулин в сыворотке крови или моче. Чаще такая секреция носит следовой характер, крайне редко достигает измеряемых значений и не ухудшает течение и прогноз болезни.
При компьютерной томографии и ультразвуковом исследовании органов брюшной полости определяется спленомегалия разной степени, умеренное увеличение размеров печени, иногда – небольшая абдоминальная лимфаденопатия, в основном в воротах селезенки и близких областях. Томографическое исследование грудной клетки также может выявлять незначительное увеличение размера внутригрудных лимфоузлов, но гораздо чаще обнаруживаются неспецифические воспалительные изменения легочной ткани, возможен туберкулез.
Дифференциальный диагноз проводится с цитопениями и спленомегалиями при других заболеваниях, как гематологических (в первую очередь, лимфоцитома селезенки, лейкоз из больших гранулированных лимфоцитов, селезеночная форма лимфомы из клеток мантийной зоны), так и терапевтических – цирроз печени, перенесенная вирусная инфекция, ревматические болезни.
Лечение
Продолжительность жизни при естественном течении заболевания без лечения составляет около 5 лет, но в настоящее время при своевременном и адекватном лечении продолжительность жизни пациентов с волосатоклеточным лейкозом не короче общей продолжительность жизни в популяции.
Так как ранее (с 1960-х гг.) основным лечебным методом являлась спленэктомия, лечение проводилось лишь при показаниях, к которым относились симптомная цитопения и спленомегалия, инфекционные и аутоиммунные осложнения.
Эффект спленэктомии наблюдался у 90% больных и не зависел от размеров селезенки, но у большинства больных был кратковременным, и рецидив цитопении наступал в течение 6-12 мес. после операции.
В связи с этим к спленэктомии в настоящее время прибегают реже, особенно у пожилых больных с отягченным терапевтическим анамнезом. Общая 4-летняя выживаемость пациентов после спленэктомии составляла около 65%.
Среди наших пациентов максимальная продолжительность ремиссии после спленэктомии составила 24 года, с последующим рецидивом, который в свою очередь был успешно лечен последовательно α-интерфероном и кладрибином (2-CdA).
Прорыв в лечении волосатоклеточного лейкоза с середины 1980-х годов связан с применением препаратов интерферона-a, позволивших добиться ремиссий в 75-90% случаев.
Несмотря на то, что абсолютное большинство этих ремиссий были частичные и требовали почти постоянной поддерживающей терапии, 5-летняя выживаемость при лечении интерфероном-a выросла до 90%. Интерферон-a применяли чаще всего в дозе 3 млн. ед./сут. в течение 4-6 недель (в зависимости от степени цитопении) с переходом на поддерживающую дозу 3 млн. ед.
3 раза/нед. длительно, не менее года, а в большинстве случаев пожизненно. В настоящее время интерферон-a применяется лишь как первый, подготовительный этап терапии в течение 3-4 мес. перед проведением одного курса цитостатической терапии препаратами из группы пуриновых аналогов (2-дезоксикоформицин и 2-хлордезоксиаденозин).
Изредка интерферон-a приходится быстро отменять из-за индивидуальной непереносимости или иммунокомплексных осложнений, самым частым из которых является индуративный миозит (чаще мышц голеней).
Гипертермия и гриппоподобный синдром не являются признаками непереносимости, для их профилактики используется парацетамол или индаметацин и начало терапии по 1 млн.ед. интерферона-a с постепенным повышением дозы до 3 млн.ед × 3 р/нед. Такое ступенчатое начало терапии облегчает переносимость лечения, что важно у пожилых пациентов с множеством сопутствующих заболеваний.
С 1990-х гг. в результатах терапии зрелоклеточных лимфопролиферативных заболеваний и, в частности, волосатоклеточного лейкоза произошли революционные улучшения, связанные с внедрением в лечебную практику новых лекарственных препаратов из группы аналогов пуринов.
В лечении волосатоклеточного лейкоза наибольшей активностью обладают 2 препарата: 2-дезоксикоформицин (2-DCF, пентостатин) и 2-хлордезоксиаденозин (2-CdA, кладрибин, леустатин, биодрибин, лейкладин, вера-кладрибин).
Эти препараты являются структурными аналогами аденозина, их применение приводит к внутриклеточному накоплению трифосфатов аденозина и дезоксиаденозина, что через ряд промежуточных этапов ингибирует синтез ДНК и препятствует восстановлению ДНК.
Ценным качеством препаратов этой группы является то, что они действуют как на делящиеся, так и на покоящиеся лимфоидные клетки, что и обуславливает их высокую эффективность при таком медленно пролиферирующем заболевании, как волосатоклеточный лейкоз.
Наиболее высока эффективность лечения при использовании 2-CdA, когда в результате применения одного 5-7 дневного курса удается получить ремиссии у 95% больных, при этом большинство ремиссий (до 80%) полные и длительные (3-15 лет, медиана 5 лет), и эффективность лечения не зависит от предшествующего лечения a-интерфероном, спленэктомии, рецидива или рефрактерности к другим видам терапии. Эффективность непрерывного внутривенного введения в течение 7 суток и 2-часовых внутривенных инфузий идентична, поэтому мы в последнее время применяем 2-часовые инфузии кладрибина в дозе 0,1 мг/кг/сут в течение 7 дней или 0,14 мг/кг/сут в течение 5 дней, что позволяет проводить лечение в амбулаторном режиме.
Препарат отлично переносится, не вызывая обычных побочных эффектов, таких, как тошнота, рвота и аллопеция. В используемых дозах кладрибин не обладает нефро- и гепатотоксичностью. Единственным побочным эффектом является миелосупрессия до степени агранулоцитоза, который может быть довольно длительным.
Однако степень и длительность агранулоцитоза напрямую связана с уровнем нейтропении перед применением кладрибина, поэтому при успешном предварительном лечении интерфероном-a в стандартной дозе в течение 8-12 недель (для уменьшения гранулоцитопении и лимфоцитоза в крови) последующий недельный курс 2-CdA либо не вызывает агранулоцитоза, либо этот агранулоцитоз очень короток, протекает без инфекционных осложнений и заканчивается без назначения ростовых факторов. При амбулаторном ведении больных следует иметь в виду, что агранулоцитоз может быть отсроченным – в течение 1-2 недель после курса, в связи, с чем необходимо контролировать анализы крови 2 раза в неделю в течение этого времени. На фоне курса 2-CdA сразу происходит снижение числа лимфоцитов, затем примерно в течение 2-4 недель происходит прирост тромбоцитов, гемоглобина и лейкоцитов. Селезенка также сокращается в процессе лечения, и сокращение ее размеров продолжается в течение 1-2 мес. после завершения терапии.
После проведения одного курса лечения кладрибином пациент не нуждается в терапии, необходимо только наблюдение с контролем показателей крови и размеров селезенки ежеквартально, затем каждые 6 мес. О полной ремиссии свидетельствует уровень гемоглобина >120 г/л, тромбоцитов >100×109, нейтрофилов >1,5×109, отсутствие «ворсинчатых» лимфоцитов в крови и<\p>
Источник: http://www.hematology.ru/oncohematology/lymphomas/publication/238.htm