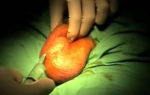
Удаление менингиомы головного мозга
Новообразование может локализоваться в любом отделе черепа. Причины, которые приводят к развитию недуга, на сегодняшний день не выяснены.
Применяют три основных метода лечения:
- Наблюдение нейрохирурга за ростом опухоли при помощи магнитно-резонансной томографии.
- Оперативное удаление опухоли. Назначается при прямой угрозе для жизни больного.
- Радиохирургический метод. Принцип метода основан на точном облучении опухоли при помощи лазера. Лучевая терапия практически не применяется, так как ее эффективность крайне мала, а риск возникновения побочных явлений очень велик.
Наиболее эффективным методом считается комплексный подход к удалению менингиомы, сочетающий в себе хирургическое удаление и лучевую терапию.
Хирургический способ возможен только тогда, когда сама опухоль не находиться в непосредственной близости с нервами и кровеносными сосудами. В противном случае, после хирургического вмешательства возможно развитие ряда осложнений, а также рецидив болезни.
Процесс проведения процедуры
Подготовка
Необходимые диагностические исследования:
- магнитно-резонансная томография;
- ангиограмма;
- электроэнцефалограмма;
- анализ крови.
Процедура удаления менингиомы головного мозга
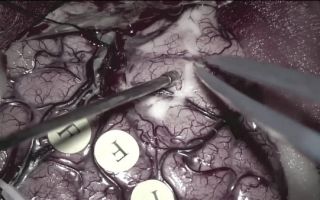
Операцию по удалению менингиомы головного мозга проводят с использованием кибер-ножа. Применение этого оборудования позволяет снизить риск развития побочных явлений. Вскрывается черепная коробка больного с последующим вырезанием опухоли.
Реабилитационный период
По окончанию пациент должен отойти от наркоза. Рекомендуется некоторое время находиться под наблюдением врачей. В случае нормального выхода из наркоза, хорошего самочувствия возможна выписка, поскольку методология осуществляется амбулаторно.
Рекомендуется прохождение курса лучевой терапии (особенно, если часть опухоли не была удалена). Ежегодно необходимо проходить МРТ с целью исключения рецидива. Также нужно постоянное наблюдение у нейрохирурга.
Показания и противопоказания
Показаниями к операции являются:
- большой размер опухоли;
- злокачественный характер новообразования;
- тяжесть проявляемых симптомов (сильные головные боли, потеря зрения, эпилептические припадки, ухудшение памяти и т.д.).
Противопоказания
Противопоказаниями являются:
- незначительный размер, доброкачественный характер опухоли;
- слабовыраженная клиническая картина;
- возраст пациента.
Осложнения
Возможные негативные последствия:
- инфекционные заболевания;
- кровотечения;
- потеря зрения;
- нарушения со стороны центральной нервной системы: трудности с концентрацией, ухудшение памяти, изменения личности.
Кто проводит и где?
Услуга предоставляется квалифицированными нейрохирургами в специализированных медицинских центрах и клиниках.
Стоимость удаления менингиомы указана на сайте medbooking.com.
Источник: https://medbooking.com/services/nevrolog/udalenije-meningiomy-golovnogo-mozga
Операция по удалению менингиомы головного мозга отзывы
Регистрация: 17.10.2013 Сообщений: 7
У моей мамы (22.12.69 г.р.) участились головные боли.Стало прыгать давление.Я попросила ее вести дневник и записывать все свои ощущения,давление и что принимает.Собирались во время отпуска сделать обследование.Но не дотерпели.В сентябре шарахнуло давление ,которое не могли сбить 2 суток.5 скорых не помогли.В местной обл больнице прокапали физ.
Оглавление:
раствор,сделали магнезию и поставили диагноз “хандроз”.На всякий случай пригласили нейрохирурга.Тот исключил ишемическую атаку и отправили домой.Все равно сделали МРТ (20.09.13)
контраст:омнискан 15 мл.
Заключение:МРТ-картина опухолевого образования правой лобной доли большого мозга(больше данных за менингиому).Дисцикуляторная энцефалопатия.
Хотелось бы проконсультироваться у специалистов на сколько сложная операция(по нашему заключению и снимкам)?
Каков риск всевозможных расстройств после операции(начиталась ужасов ,что люди не могут после операции говорить,ходить,галлюцинации и потеря памяти и восстанавливаются и год и два или вообще не восстанавливаются-очень страшно)?
Стоит ли ждать квоту и везти в Астану?Может лучше везти в Москву?Питер?
В сентябре этого года мама участвовала в пробеге (она занимается бегом уже года три), ей резко стало плохо, она потеряла сознание. Увезли в первую попавшуюся больницу в небольшой городке.
Диагноз — инсульт. 3 дня она пробыла в реанимации, потом перевели в неврологическое отделение, и через неделю переправили в нам в краевой центр.
Здесь сделали томографию головного мозга, и обнаружили огромную менингиому.
«Пустое турецкое седло.
В приложении — полный результат томографии.
То,что Ваша мама военнослужащая,и принято решение о ее переводе в Москву,уже хорошо,и снимает с Вас эту проблему,поскольку Министерство Обороны России всегда решало аналогогичные проблемы более четко и быстро,нежели Министерство здравоохранения.
Эта шишка у мамы давно, неужели из менингиомы смогла развиться саркома? Мама отошла уже от инсульта, чувствует себя неплохо, неужели никаких других маркеров нет, чтобы доказать или опровергнуть этот диагноз?
Завтра мне обещали дать электронные снимки томографии, если Вы посмотрите, буду очень благодарна!
Целесообразно после предварительной эмболизации опухоли — хирургическое лечение: удаление новообразования с первичной краниопластикой.
Надо оперировать Вашу маму и далее определяться.
На следующей неделе вопрос решится, я надеюсь, про отправку.
А как именно произошло это “ОНМК”? Какие обследования имели место? Исключили ли тромбоэмболический фактор, если подозревали ОНМК? Назначили ли антиагрегантное или другое лечение в этом случае?
На МРТ, кроме опухоли, есть гиперсигнал в территории глубоких перфорантных ветвей СМА слева, что может быть таки вследствии артериальной ишемии, а значит возможно — мы в послеинсультном подостром периоде.
Я согласен с моим коллегой, что опухоль может и надо оперировать, но предпочёл бы перед операцией дообследоватся, как в плане возможного ОНМК — допплер сосудов шеи, ЕХО-сердца + Холтер / если нет известной мерцательной арритмии/. Без всяких сомнений, как было сказано коллегой — артерография с изучением состояния и синуса, и кровоснабжения опухоли. ЕЕГ, если во время “ОНМК” было судрожное состояние.
Возможная оперция предстоит — не из лёгких и предоперационное состояние Вашей матери имеет огромнейшее значение.
Спасибо за ваши комментарии!
Маме 51 год, 17 сентября при участии в марафоне (на третий день) потеряла сознание, привезли в районную больницу, где поставили диагноз “Инсульт”. 3 дня провела в реанимации. Поскольку томографа там не было, то через неделю после госпитализации перевезли к нам во Владивосток. 1 октября была сделана МРТ, которую я и выложила.
У нас есть на руках большая выписка о состоянии ее здоровья со всеми проведенными тестами, я могу отправить Вам, если Вы позволите.
До инсульта ее она немного жаловалась на забывчивость и некоторые головные боли. Но в целом всегда была активной.
Я просто стараюсь разобраться, какая доля опухоли в клинической картине Вашей матери? От этого и зависит вся последующая тактика и срочность операции.
Локализация ишемии в глубоких отделах левой сонной чаще всего эмболического происхождения и это тем более важно.
Нарушение речи и правосторонний парез при артериальной зоне ишемии — это пока в пользу ОНМК глубокой среднемозговой.
Разумно, чтобы пациентка подъехала в центр и специалисты на месте, проведя дополнительное обследование, определилась бы со сроками и объемом медицинской помощи.
Я все же помещу заключение наших специалистов, как только отсканирую.
Но все же предварительная оценка снимков Владиславом Юрьевичем, хоть как-то, но успокоила меня и всех наших близких.
Заочно — очень трудно выяснить, что первично и клинически звучащее, и какая проблема ургентней.
Отсюда, я полностью согласен с Владимиром Юрьевичем в необходимости быстрого перевода в специализированную клинику с обязательным совмесным осмотром невропатолога и нейрохирурга для определения подальшей тактики обследования и лечения.
Возможно, что опухоль — не единственная проблема Вашей матери, которая молода и в хорошем состоянии здоровья, откуда и совет не медлить с дообследованием.
Хотела еще раз поблагодарить вас за советы.
Маме сделали две операции, на первой, я так поняла, взяли на гистологию анализ (такая была твердая, что сломали щипчики) и перекрыли сосуды, которые вросли в опухоль (очень тяжелая была, 3 литра мама потеряла).
А 2 дня назад была сделана повторная операция — по словам мамы,удалили все, что было можно. Сейчас она себя чувствует хорошо и собирается домой. Результат гистологии — псаммоматозная архноидэндотендиома с ангиоматозным компонентом.
Правда, я не знаю, разрешат ли ей лететь на самолете? 9 часов..
А вообще, опухоль росла 10 лет примерно, мама говорит, 13 лет один из врачей ей говорит, что возможно у нее опухоль, но она не поверила.
Делали ли контрольную томографию?
И можно поточнее объем операций? Эмболизации по первого вмешательства что не было?
Извините, что так по-бытовому.
Мне кажется, еще важен настрой, мама просто была уверена, что все пройдет хорошо, что это не окажется саркомой.
менингиома головного мозга
недавно у стариков одних сын умер от доброкачественной опухоли. У знакомого жена имеет уже 20 лет две доброкачественные опухоли, она живет потому что у ее мужа много денег и каждые пол года они оперируются.
ДЕВОЧКИ МНЕ ОЧЕНЬ СТРАШНО. на сколько это серьезно а? Муж не паникует он вообще считает что это все лечиться на раз. Я же начиталась до одури. %) %) %)
Не читайте до обеда советских газет (с). ВСЕ будет хорошо.
Операция по удалению опухоли головного мозга отзывы
Анонимно, Женщина, 28 лет
Последствия удаления менингиомы
Здравствуйте, андрей анатольевич. Обращаюсь к вам за советом и хочу понять происходящее с профессиональной точки зрения. Ситуация следующая: моей маме (61 год) в январе (15-го) года провели операцию по удалению менингиомы лобной доли головного мозга. Врачи сказали.
Что опухоль была с яблоко и росла не менее 15 лет, предупреждали о последствиях операции, но мама операцию перенесла хорошо и на следующий день не наблюдалось никаких изменений или проблем — она все помнила, понимала, смогла сама позвонить по телефону, подвижность также была — не очень активно, но она сама садилась на постели и делала несколько шагов с ходунками. Сейчас уже почти три месяца она дома. После выписки с начала февраля принимает энкорат хроно три раза в день по таб. Максидол пила, тромбоасс. Так и не встала после операции, мышцы, по все видимости, уже сильно ослабели, перестала сама держать спину, не ест сама. Но больше волнуют именно неврологические аспекты ее состояния: она стала путать людей, краткосрочная память страдает — она не помнит то, что происходило 5-10 минут назад. Постепенно стала плохо говорить, состояние волнами — иногда может произнести несколько слов в ответ, иногда просто молчит. Иногда есть ощущение рефлексии над тем, о чем идет диалог с ней, есть реакция на собеседника, иногда нет. Сама в момент просветления сказала. Что слышит, но тормозит — не может ответить. Расскажите, пожалуйста, о последствиях к которым могла привести операция, опираясь на описанное состояние? Возможно ли восстановление сознания? Кроме того, она иногда не глотает еду и таблетки — может ли это быть вызвано психическим нарушением или это связано с нервными нарушениями? В середине мая врачи сказали повторно сделать энцефалограмму, чтобы отменить или продлжить употребление энкората. Может ли то, что с ее сознанием быть связано с этим препаратом и может ли это пройти после его отмены. (Не понимаю отчего после операции сознание было адекватным, а сейчас нет) какой прогноз на будущее вы можете дать? С большой благодарностью за ответ. С уважением, татьяна
Уважаемая Татьяна! Во-первых, если состояние Вашей мамы, по Вашему мнению ухудшается – то нужно делать не электроэнцефалограмму, а контрольное МРТ – посмотреть, что происходит в головном мозге.
Во-вторых, если после операции, она все помнила, понимала, смогла сама позвонить по телефону, подвижность также была — не очень активно, но она сама садилась на постели и делала несколько шагов с ходунками – то в дальнейшем никаких последствий, в виде того, что Вы описываете всё таки быть не должно.
Мозг реагирует сразу – последствия после операции либо сразу, либо их нет. В-третьих. По современным подходам к назначению противосудорожных – их обычно НЕ НАЗНАЧАЮТ профилактически (т.е. не назначают если нет и не было припадков, и по данным ЭЭГ нет эпиактивности). Поэтому назначение Вашей маме противосудорожных – (энкората) очень и очень спорно.
Поэтому, если решите – можно отменить приём противосудорожных и посмотреть на состояние мамы. Если станет лучше – значит такое состояние связано с приёмом противосудорожных. Если у Вашей мамы не было припадков, то после отмены их не будет.
Анонимно, Женщина, 28 лет
Большое Вам спасибо за помощь.
Астроцитома головного мозга-ко всем кто с этим сталкивался
Астроцитома головного мозга-ко всем кто с этим сталкивался
Мне 39 лет. Двое дочерей 15 и 19 лет. В разводе. В августе прошлого года мне была удалена фибрилярно-протоплазматическая астроцитома левой лобно-теменной области. В середине октября была сдеана кнтрольная МРТ на наличие остатков опухоли или ее продолженный рост. Ничего обнаружно не было, гистологию отправили в Москву — астроцитома Grade 1.
Большая просьба всех, кто может поделиться своим опытом, кого каким-то образом коснулась эта болезнь, сделать это. Для меня это будет очень болшой поддержкой.
Заранее всем огромное спасибо
Регистрация: 28.01.2008 Сообщений: 67
Поблагодарили 21 раз(а) в 17 сообщениях
Адрес: Украина, Черкассы
Инга, у сына в октябре 2005 года удалена анапластическая астроцитома. Чем я Вам могу быть полезна? Что конкретно Вас интересует? Спросите — обязаельно отвечу.
Источник: http://dlya-artistov.ru/operacija-po-udaleniju-meningiomy-golovnogo-mozga/
Менингиомы
Менингиома – одна из самых распространенных опухолей головного и спинного мозга. Они составляют примерно 20 % всех новообразований, возникающих в голове и 10% – в позвоночнике.
Большинство менингиом считаются доброкачественными из-за их медленного роста и низкого потенциала к распространению.
Заболеваемость менингиомами головного мозга составляет примерно 3 случая на 100 тысяч человек.
С возрастом риск растет: наибольшее количество диагностированных менингиом приходится на людей в возрасте от 40 до 70 лет.
Что такое менингиома?
Вопреки распространённому убеждению, менингиома не являются опухолью твердой мозговой оболочки. Она образуется из арахноидального эндотелия – клеток паутинной оболочки мозга. Новообразование представляет собой округлый, реже – плоский или подковообразный узел, ограниченный от прилежащих тканей плотной капсулой.
Нередко срастается с твердой мозговой оболочкой. По величине опухоли различны: от нескольких миллиметров до 15 сантиметров и более в диаметре. Большие менингиомы сдавливают головной или спинной мозг, существенно ухудшая качество жизни пациента. Обычно новообразования этого типа единичны.
Но у 5-15% пациентов обнаруживаются множественные менингиомы.
Виды менингиом
В соответствии с гистологической картиной ВОЗ рекомендует следующую классификацию менингиом:
- 1-я степень злокачественности. К этой группе относятся доброкачественные, медленно растущие новообразования, не проникающие в окружающие ткани. Характеризуются благоприятным прогнозом и низкой частотой рецидивирования. Составляют по разным оценкам от 75% до 95% случаев данного заболевания.Доброкачественные менингиомы, в свою очередь, делятся на девять подтипов в зависимости от клеточного состава: менинготелиальная, фиброзная, переходная (смешанная), псаммоматозная, ангиоматозная, микрокистозная, секреторная, светлоклеточная, хордоидная, с имфоплазмоцитарными клетками и метапластическая.
- 2-я степень злокачественности. В эту группу попадают атипичные менингиомы, которые отличаются от доброкачественных более агрессивным ростом, более высокой частотой рецидивов и иногда – инфильтрацией в ткани мозга. Включает 3 подтипа: атипическая, хордоидная и светлоклеточная. Прогноз лечения менее благоприятен, чем для опухолей 1-й степени. Встречаются в 15-20% случаев.
- 3-я степень злокачественности. Это злокачественные опухоли трех подтипов: анапластическая, рабдоидная, папиллярная. Отличаются еще более агрессивным и быстрым ростом, чем новообразования 2-й степени, инфильтрацией окружающих тканей. Дают метастазы, высока частота рецидивов. Встречаются редко – составляют от 1% до 3% всех менингиом.
Около 15 % рецидивирующих менингиом переходят в более высокую степень. Опухоли 2-й и 3-й степени рецидивируют чаще, чем первой.
Причины и группы риска
На сегодня выявлены следующие факторы, повышающие риск развития менингиом:
- Наследственность. Ученые выявили дефект в 22 хромосоме, ответственный за развитие опухоли. Он встречается у носителей гена нейрофиброматоза (НФ2), с чем и связывают повышенный риск развития менингиомы у пациентов с этим наследственным заболеванием. Дефектный ген является причиной развития менингиом примерно в половине случаев.
- Возраст. Менингиомы обнаруживаются у 3% обследуемых пациентов старше 60 лет. Тогда как у детей данный вид заболевания диагностируется крайне редко.
- Женский пол. Выявлена связь между гормональным фоном женщин и появлением менингиом: опухоли могут начать расти во время беременности, лечения рака молочной железы.
- Неблагоприятное внешнее воздействие на мозг: черепно-мозговая травма, радиоактивное облучение, в том числе – в процессе лечения, отравляющие вещества.
Симптомы
Небольшие менингиомы могут никак себя не проявлять и заболевание будет протекать бессимптомно. Но даже при наличии симптомов диагностировать менингиому только по жалобам больного невозможно – вследствие неспецифичности ее проявлений.
Наиболее часто встречаются головная боль, длящаяся от нескольких недель до нескольких месяцев, слабость или паралич, выпадение полей зрения и проблемы с речью.
Конкретные симптомы зависят от локализации опухоли.
Рассмотрим несколько примеров:
Менингиомы фронтальной доли. Локализация – конвекситально (на поверхности головного, мозга вдали от срединной линии).
Наиболее часто встречающиеся симптомы – эпилептические приступы, головные боли, слабости в конечностях, проблемы с речью, ограничение полей зрения.
Менингиомы фронтальной доли. Локализация – на фальксе (опухоль, возникающая на мозговой оболочке между двумя полусферами мозга).
Наиболее часто встречающиеся симптомы – эпилептические приступы, слабость в нижних конечностях, головная боль, психоэмоциональные расстройства, снижение умственных способностей, повышенная апатия, уплощение аффекта, неустойчивость, тремор.
Локализация – клиновидный гребень
Наиболее часто встречающиеся симптомы – выпячивание глаз, снижение остроты зрения, паралич движения глаз, эпилептические приступы, проблемы с памятью, психоэмоциональные расстройства, головная боль.
Мозжечок. Локализация – задняя черепная ямка (область, где находится мозжечок)
Наиболее часто встречающиеся симптомы – неустойчивость и раскоординация движений, гидроцефалия (повышение давления внутри головного мозга), проблемы с голосом и с глотанием.
Мост головного мозга. Слуховой канал. Мозжечок. Локализация – мостомозжечковый угол (сбоку от ствола головного мозга)
Наиболее часто встречающиеся симптомы – потеря слуха, слабость лицевых мышц, головокружение, неустойчивость и раскоординация движений, гидроцефалия (повышение давления внутри головного мозга), проблемы с голосом и глотанием.
Передняя доля. Гипофиз. Нос.
Локализация – ольфакторная ямка и турецкое седло (образование в кости черепа, где расположен гипофиз). Наиболее часто встречающиеся симптомы – потеря обоняния (аносмия), небольшие психоэмоциональные расстройства, некоторые проблемы с памятью, состояние эйфории, снижение концентрации внимания, недержание мочи, проблемы со зрением.
Диагностика
Менингиомы диагностируются преимущественно методами лучевой визуализации.
Магнитно-резонансная томография (МРТ) эффективно обнаруживает менингиомы практически любой локации.
При проведении исследования в первую очередь оценивается строение вещества головного мозга, наличие патологических образований, участков с нарушенным кровоснабжением, сосудистых образований, изменений оболочек мозга воспалительного и травматического характера.
При необходимости провести дифференциальный диагноз выявленных изменений, для уточнения размеров опухолевого процесса и степени вовлечения окружающих органов и структур врач может назначить МРТ с контрастным усилением.
Для менингиом характерен (хотя и не специфичен) так называемый «дуральный хвост» – участок прилежащей к новообразованию твердой мозговой оболочки, накапливающий контрастное вещество, поэтому врачи при подозрении на менингиому чаще всего назначают данный вид МР-исследования.
Компьютерная томография (КТ)позволяет выяснить, задеты ли кости черепа, имеется ли кальцификация опухоли или внутренние кровотечения, что не всегда очевидно при МР-исследовании.
По показаниям врача для получения более полной картины компьютерная томография головного мозга может проводиться с болюсным контрастированием – внутривенным введением рентгеноконтрастного вещества при помощи специального автоматического шприца.
Лечение
Выбор метода лечения менингиомы зависит от множества факторов, включающих размер и локализацию опухоли, симптомы, интенсивность роста, возраст пациента. В целом существуют три основных варианта действий: наблюдение, удаление хирургическим путем и облучение.
Наблюдение. Менингиомы часто растут медленно, увеличиваясь в размерах только на 1-2 мм в год. Потому в следующих случаях будет целесообразным ограничится ежегодным проведением контрольного МРТ:
- – опухоль небольшая, симптомы выражены слабо, влияние на качество жизни отсутствует;
- – пожилым пациентам с очень медленно прогрессирующими симптомами. Приступы, вызванные этим заболеванием, могут купироваться медикаментозно.
Хирургическое вмешательство. Микрохирургическое удаление менингиомы является традиционным методом лечения, особенно при расположении опухоли на поверхности мозга вне функционально важных зон.
Цель хирургической операции – по возможности удалить полностью опухоль, чтобы избежать рецидивов, но при этом сохранить и/или улучшить неврологическую функцию. Полная резекция новообразования не всегда возможна.
Например, если опухоль растет на основании черепа или вросла в венозные синусы, тотальное удаление опасно развитием тяжелых осложнений. Тогда принимается решение о частичной резекции и удаления части опухолевой ткани, чтобы снизить давление на мозг.
Примерно 20% полностью удаленных менингиом рецидивируют в течение 10 лет после операции. В случаях частично удаленных менингиом рецидивирование происходит почти в 100% случаев. Поэтому даже после хирургической операции требуется проведение радиохирургического лечения.
Лучевая терапия. Радиохирургические операции на Гамма-ноже используются для лечения менингиом уже больше 50 лет.
Радиохирургическое лечение показано всем пациентам с первичными менингиомами любых локализаций, а также остаточными опухолями после микрохирургического удаления или лучевой терапии, размеры которых не превышают 3 см в наибольшем диаметре.
Метод особенно подходит для удаления новообразований, расположенных в глубине мозга и потому недоступных для скальпеля хирурга. Радиохирургия также является хорошим выходом для пациентов, которым по причине возраста или состояния здоровья сложно перенести хирургическую операцию.
Оптимальным способом лечения менингиом основания черепа в настоящее время считается сочетание микрохирургии и радиохирургии. При таком комплексном подходе часть опухоли, удаление которой связано с риском тяжелых осложнений (например, вросшей в кавернозный синус), подвергается воздействию Гамма-ножа.
Целью «хирургии без скальпеля» является остановка роста менингиомы за счет уничтожения опухолевой ДНК и тромбоза питающих сосудов. Отдаленные результаты лечения показывают прекращение роста в 92 – 98% случаев.
К преимуществам лечения на Гамма-ноже относятся:
- точность воздействия на опухоль (до 0,5 мм) без облучения окружающего мозга;
- госпитализация не требуется, лечение проводится за один день;
- отсутствуют разрезы кожи, нет риска инфицирования и кровотечения, а также – осложнений, связанных с проведением общей анестезии;
- не требуется длительный восстановительный период: большинство пациентов возвращаются к своему обычному образу жизни на следующий день после операции.
Слева – МРТ пациентки К., 47 лет. Обратилась в Клинику радиохирургии МИБС с диагнозом: рецидив после хирургического удаления парасагиттальной менингиомы верхней трети ВСС и фалькса. Размер опухоли 31 мм х 46 мм х 34 мм, объем 19 см3. Проведен сеанс стереотаксической радиохирургии. Доза по краю опухоли 10 Гр (показана желтым цветом).
Справа – контрольное МРТ пациентки К. через 6 месяцев после радиохирургического лечения на Гамма-ноже в Клинике радиохирургии МИБС. Отмечается выраженное уменьшение опухоли. Размер опухоли 19 мм х 31 мм х 24 мм, объем 7,2 см3. Уменьшение объема на 11,8 см3 (на 62%). Для наглядности желтым цветом приведена доза по краю опухоли на день лечения.
Источник: https://radiosurgery.ldc.ru/meningiomy
Гамма-нож при менингиоме
Гамма-нож в лечении менингиомы применяется в качестве альтернативного способа устранения опухоли, позволяющего без открытой операции уменьшить объем доброкачественного или злокачественного новообразования, расположенного в труднодоступном для резекции месте.
Показания и противопоказания
Радиохирургия с использованием гамма-ножа назначается:
- при опухолях размером до 30-35 мм;
- в дополнение к радикальному оперативному вмешательству, если на хирургическом срезе обнаружены атипичные клетки;
- при рецидивах заболевания после комплексного лечения.
Удаление опухоли гамма-ножом является процедурой выбора при менингиомах, обнаруженных у детей, пожилых и ослабленных пациентов, которым противопоказана трепанация черепа ввиду высоких анестезиологических рисков. Гамма-нож не применяют при:
- тяжелом декомпенсированном состоянии больного;
- прогрессирующих признаках компрессии головного мозга;
- симптомах острой или подострой окклюзионной гидроцефалии.
Крупные опухоли не облучают ввиду высоких рисков развития радионекроза. Если менингиома имеет размер больше 3,5 см, гамма-нож используют после нейрохирургической операции или совмещают методику с курсом наружного облучения.
Подготовка и проведение
Подготовка к радиотерапии начинается с консультации, в ходе которой проводится сбор анамнеза с целью исключения возможных противопоказаний. Если состояние больного признается удовлетворительным, назначается день операции. До операции производится установка стереотаксической рамы, которая закрепляется на голове пациента специальными шипами.
После фиксации рамы пациента направляют на стереотаксическое исследование (МРТ, КТ, ПЭТ или ангиографию). Томографические координаты менингиомы используются радиологами в клиниках Москвы при компьютерном планировании, во время которого определяется зона воздействия гамма-ножа, общая доза радиации и направленность радиоактивных пучков.
Во время разрушения менингиомы средствами стереотаксической хирургии пациент находится в сознании. Пучки радиоактивного кобальта подаются в ткани опухоли из 192 излучающих головок, расположенных на радиусе шлема. Сеанс длится от 20 минут до 4 часов.
В течение этого времени в зону, обозначенную в ходе планирования, поступают перекрещивающиеся лучи, под воздействием которых разрушается ДНК опухолевых клеток.
Последствия и осложнения
Вследствие деструктивных процессов, инициированных воздействием гамма-ножа, рост менингиомы прекращается и она распадается. Регресс опухоли происходит постепенно, поэтому оценить эффективность методики можно только через 3-6 месяцев после ее применения.
Для этого проводится сравнительный анализ до- и послеоперационных изображений менингиомы, совмещаемых при помощи программного обеспечения системы гамма-нож. По отзывам пациентов, неврологические симптомы, возникающие в раннем периоде после лечения менингиомы гамма-ножом, носят умеренный характер.
К отдаленным негативным последствиям радиохирургического лечения, выполняемого на установках гамма-нож, относят отек прилегающих к зоне опухоли тканей головного мозга и рецидив заболевания (наблюдается в 3-5 % случаев).
Сколько стоит операция?
В стоимость лечения менингиомы гамма-ножом входят предоперационные стереотаксические исследования, консультации с профильными врачами (онкологом, радиологом, неврологом, офтальмологом) и послеоперационное наблюдение. Цена операции зависит от уровня квалификации специалистов, занимающихся планированием и реализацией лечебного плана.
Источник: https://KvotaVMP.ru/service/gamma-nozh-pri-meningiome
Парез после операции на головном мозге
здравствуйте. у меня после операции (удалении менингиомы) я стал парализован тело правая сторона а лицо слева.врачи молчат.подскажите что мне делать? какие упражнение, какие лекарства?подскажите пожалуйста.
Оглавление:
заранее спасибо.
К сожалению, в данном случае каких либо стандартных комплексов упражнений не существует. Все упражнения и процедуры назначаются врачом реабилитологом индивидуально в зависимости от Вашего общего состояния,сопутствующих заболеваний и тяжести болезни. Обратитесь за личной консультацией к лечащему врачу невропатологу или к врачу реабилитологу.
У моего папы правосторонний паралич,после операции (удалили внутримозговой опухоль в левом полушарии).вот у же два месяца никакого улучшение.пожалуйста подскажите как нам быть?какой массаж или гимнастику ему делать или какие лекарства принимать,доктор советовал только массаж но никакого результата.
К огромному сожалению, в данной ситуации без личного осмотра и ознакомления с результатами обследования, невозможно дать конкретных рекомендаций по формированию периода реабилитации и делать какие-либо прогнозы по восстановлению утраченных двигательных и чувствительных функций парализованной конечности. В том случае, если опухоль привела к атрофии извилин участка мозга отвечающего за эти функции, изменения могут быть необратимыми. Вашему отцу необходима личная консультация врача-невролога или реабилитолога.
Источник: http://www.tiensmed.ru/news/answers/paralich-posle-operacii-.html
Хирургическая операция на головном мозге
31 августа 2015
Операция на мозг оказывает скорее негативное влияние, но часто без нее последствия будут еще хуже. Причинами для назначения манипуляции на мозге могут быть опухоли, выпячивание сосудов мозга, внутричерепные ушибы, травматические дефекты черепной коробки и мозга, врожденные патологии, отдельные паразитирующие организмы в мозгу и недуги, связанные с абсцессом, а также многие прочие.
Внутримозговые операции отличаются в зависимости от уровня проникновения в мягкие ткани при совершении хирургического воздействия. Помимо этого, они могут являться диагностическими и целебными.
Техника операций на мозге
Возможность совершать процедуры с наименьшим риском для пациента – это ключевое стремление современной медицины. Данная цель делается возможной при помощи особых микрохирургических аппаратов.
Положение пациента также очень влияет на проведение процедуры. С целью осуществления вмешательства используются разные позы пациента на операционном ложе:
на спине, при этом голова завернута в сторону; на боковой стороне туловища; в единичных вариантах пациента оперируют в состоянии, когда он лежит на груди с повешенной и согнутой головой; при манипуляциях в задней черепно-мозговой ямке весьма нередко применяется сидячая поза пациента.
В любом отдельном случае врач-хирург устанавливает подходящее положение пациента с целью обнажения тех либо других зон мозга.
При подборе позы пациента следует принимать во внимание вероятное потрясение гемодинамики (прежде всего это касается венозного кровотока).
В случае если больной в период манипуляции пребывает в сидячем состоянии, то давление в венозных синусах головы стремительно понижается и может даже принять значения со знаком минус.
Данным явлением поясняется вероятное формирование легкой эмболической патологии – попадания атмосферного кислорода в поврежденные большие венозные коллекторы и сосредоточение его в камерах сердца, при этом появляется угроза остановки сердечной деятельности. О данном осложнении нужно помнить, если пациента оперируют в состоянии сидя, и использовать цикл предупредительных мер. Более легким способом, позволяющим различить повреждение больших вен, представляется сжатие яремных сосудов на шее или гематома.
Микрохирургическая аппаратура
Операция на мозге немыслима без главных элементов микрохирургии – специализированных стереоскопических луп и операторных микроскопов.
подвижность, позволяющую беспрепятственно перемещать ультрамикроскоп в разные, требуемые доктору положения; обширные границы смены увеличения; великолепное освещение операционного пространства; присутствие добавочных окуляров для помощника.
Маленькая телекамера, которой может быть оборудован ортоскоп, дает возможность наблюдать оперативную обстановку на мониторе. Телевизионные дисплеи и фотооборудование необходимы для контроля над проведением манипуляции. Операция по удалению опухоли головного мозга чрезвычайно трудоемка и продолжается десятки часов.
Типы нейрохирургических вмешательств
В зависимости от назначения процедуры на головном мозге могут быть относительно поделены на конкретные и паллиативные вмешательства.
Задача конкретных действий заключается в удалении болезненных образований (кровоподтеков, гнойников, новообразований), возобновлении стандартных отношений анатомии человека (реставрация) в случае приобретенных под воздействием внешних факторов повреждений черепной коробки и врожденных дефектов развития и т.д.
Концепция «радикальное воздействие» используется с установленной оговоркой. Оно обусловливает цель процедуры, однако итог ее не всегда отвечает установленной проблеме (к примеру, при новообразовании в мозгу зачастую не получается достичь его полного изъятия).
Операция опухоль головного мозга может вовсе не удалить, но зато стать причиной улучшения общего самочувствия пациента.
Паллиативные процедуры не определяют целью уберечь пациента от самого заболевания, а ориентированы на смягчение состояния пострадавшего. Образцом паллиативной процедуры представляется формирование новых линий убывания церебральной жидкости при неизлечимых новообразованиях, нарушающих проходимость линий и циркуляцию ликвора.
В зависимости от времени процедуры нейрохирургические манипуляции разделяются на запланированные и срочные. Неотложные процедуры, как правило, производятся при клинической необходимости.
Потребность в срочных процедурах появляется при травматических кровоизлияниях, при резком нарушении проходимости ликворных линий, при формировании у пациента признаков деформации тела мозга и сдавливания его узловых зон в большом затыльном либо тенториевом отверстии.
Стереотаксические процедуры
Наравне с открытыми манипуляциями на мозге, требующими исполнения трепанации черепа, используется и способ, получивший название стереотаксический (в переводе с греческого stereos – пространственный, зрительный, а taxis – местонахождение) подход. При данном методе все манипуляции исполняются через незначительное фрезевое устье.
Цель стереотаксических действий состоит в том, что в четко установленные отделы мозга (как правило, глубоко находящиеся) включаются разные приборы: электроды с целью уничтожения и стимуляции медуллярных текстур, канюли с целью криогенной деструкции, приборы для биопсии либо уничтожения глубоко находящихся опухолей.
Упомянутые приборы включаются в мозг с поддержкой специализированных стереотаксических агрегатов, крепящихся на мозге пациента. В данных агрегатах есть приспособления, позволяющие объемно направлять внедряемый в мозг аппарат и предопределять глубину его опускания. Стереотаксическая операция почти всегда наиболее безопасна.
Для установления местоположения мишеней (подкорных ганглиевых узлов, таламусовых центров, среднего мозга и прочих глубинно находящихся систем мозга, а кроме того глубоколежащих опухолей и др.) применяются особые стереотаксические таблицы и сводные сравнительные списки результатов рентгенографии.
Нынешние стереотаксические аппараты дают возможность внедрять в медуллярные текстуры требуемые приборы с точностью вплоть до 1 миллиметра при операции на головном мозге.
Стереотаксические процедуры нашли в особенности обширное использование в многофункциональной нейрохирургии (терапия синдромов повышенной двигательной активности, треморов, периодических болей, эпилептических припадков и др.).
Метод пластической ориентации в период процедуры на черепной коробке в новейшее время становится более вероятным даже без применения стереотаксических агрегатов. Негативные последствия при этом минимальны.
Эндоскопические процедуры
В основном эти процедуры выполняются в желудочках мозга. Используются как твердые, так и эластичные эндоскопы, оборудованные приборами с целью забора мягких тканей, их уничтожения и приостановки кровотечения (с поддержкой коагулирования либо влияния лазером).
Введение эндоскопов может быть реализовано с поддержкой стереотаксических агрегатов и воздействовать таким образом на головной мозг.
С такими целями применяются особые радиохирургические изобретения, лучшим из которых считают гамма-резак, созданный знаменитым скандинавским нейрохирургом Э. Лексиллом. Гамма-резак выглядит как огромный шлем, в который устанавливается примерно 190 небольших источников гамма-пучков. Лучи абсолютно от всех источников направлены на одну и ту же точку.
Позиция головы пациента по отношению к данной конструкции и автоколлимация испускания лучей дают возможность получать зону влияния в виде четкой геометрической фигуры, что предоставляет шанс адресно уничтожать глубоко находящиеся новообразования, фактически устраняя шанс небезопасного облучения всех рядом лежащих органов.
По точности подобное влияние равносильно оперативному воздействию, что объясняет название подобного лучевого лечения – «радиационная хирургия». Подобные результаты можно получить и при использовании точно сфокусированного излучения протонных частиц и электронов, а также отдельных прочих типов элементарных единиц строения вещества с высокой энергией.
Источник: http://gt-max.ru/parez-posle-operacii-na-golovnom-mozge/
Гамма-нож: показания, суть и проведение лечения, результаты
Содержание:
Гамма-нож относят к средствам радиохирургического воздействия. Таким способом возможно удалить или приостановить рост многих новообразований внутричерепной и другой локализации, не проникая внутрь тканей, без разрезов и сопряженных с ними рисков.
Трудно доступные, глубоко расположенные опухоли всегда оставались и остаются существенной проблемой онкологии, ведь сложность возникает не только с проникновением к новообразованию, но и с сохранением целостности тканей, которые лежат на этом пути.
Особенно остро этот вопрос касается внутричерепных опухолей, которые относительно недавно можно было удалять лишь хирургически, а при невозможности такого лечения пациенты признавались некурабельными и получали только паллиативную помощь, что не могло не сказываться на общей продолжительности и качестве их жизни.
Радиохирургия подразумевает уничтожение опухолевых элементов пучком радиации, направленным строго в зону неопластического роста, при этом окружающие ткани получают минимум облучения и не страдают от его пагубного влияния. В этом одно из основных преимуществ метода. Другой неоспоримый и весомый аргумент в пользу радиохирургического лечения — малоинвазивность, которая сводит операционные риски к минимуму и не требует применения наркоза.
Помимо гамма-ножа, используются и более современные стереотаксические установки — кибер-нож.
Отличие от кибер-ножа состоит в том, что при применении гамма-ножа есть необходимость жесткой фиксации облучаемой части тела, а при использовании кибер-ножа достаточно лишь фиксирующей сеточки, при этом аппарат сам отслеживает мельчайшие движения пациента и корректирует направление излучения. Кроме того, гамма-нож воздействует гамма-излучением и только на образования внутри черепа, в то время как кибер-системой можно удалять опухоли других частей тела.
Гамма-нож считается золотым стандартом в лечении неоплазий, расположенных внутри черепа. Эти установки очень распространены в США, Японии, Китае. В России впервые гамма-нож был установлен в 2005 году в НИИ им. Н. Н. Бурденко, а на сегодняшний день этот способ лечения могут предложить многие другие крупные онкологические клиники по всей стране.
Показания и противопоказания к применению гамма-ножа
Стереотаксическая радиохирургия используется при самых разных опухолях головного мозга, черепных нервов, сосудистых мальформациях и т. д. Показаниями к применению метода считаются:
- Новообразования головного мозга, его оболочек и нервов — невриномы, менингиомы, глиомы, хордомы, медуллобластомы, гемангиомы и др.;
- Аденома гипофиза;
- Метастатические узлы в нервной ткани, в том числе — множественные;
- Врожденные пороки развития и дизэмбриогенетические опухоли;
- Рецидивирующие глиомы либо остатки неоплазий после хирургического, химиотерапевтического лечения или дистанционной лучевой терапии;
- Сосудистые аномалии — аневризмы, гемангиомы, мальформации;
- Меланома сетчатки;
- Тригеминальная невралгия;
- Эпилепсия;
- Паркинсонизм;
- Рассеянный склероз;
- Прогрессирующая глаукома.
При помощи гамма-ножа могут быть удалены новообразования, размер которых не превысил 3,5 см, в противном случае методика будет противопоказана, однако мальформации из сосудов могут быть облучены гамма-ножом и при больших размерах. В отношении глиобластом гамма-нож малоэффективен, поэтому используется при этом типе неоплазий крайне редко. Другими препятствиями к применению радиохирургии могут стать:
- Тяжелое состояние пациента ввиду декомпенсированных заболеваний сердца, сосудов, почек и других внутренних органов;
- Отек и набухание головного мозга в острой фазе;
- Острая гидроцефалия от закрытия ликворных путей механическим препятствием;
- Отказ пациента от других видов лечения, даже если они технически возможны и безопасны;
- Размер новообразования более 3,5 см.
Гамма-нож относят к хирургическим методикам, однако, в отличие от привычной всем операции с разрезом и наркозом, лечение проходит без проникновения в ткани, а пациент весь сеанс находится в сознании. Преимуществами метода можно считать:
- Неинвазивность;
- Минимальный риск осложнений;
- Отсутствие необходимости в общем наркозе и интубации трахеи;
- Отсутствие кровопотери;
- Короткий реабилитационный период;
- Возможность амбулаторного лечения;
- Высокая точность и эффективность лечения;
- Отсутствие радиационного воздействия на окружающие ткани.
фиксация головы при лечении установкой гамма-нож
Не глядя на высокую эффективность и хорошую переносимость, методика все же не лишена недостатков. К примеру, необходимость фиксации головы предполагает боль, которая может быть довольно интенсивной даже после сеанса радиохирургического лечения.
Кроме того, в отличие от кибер-ножа, гамма-установка не позволяет получить равномерную и одинаковую дозу облучения в разных участках неопластического очага, и клетки на периферии могут получить меньшую дозу облучения, нежели в центре, что создает предпосылки для рецидивов заболевания.
Помимо описанных недостатков, стоит указать и высокую стоимость такого лечения. Установка гамма-нож дорогостоящая, поэтому пока не может быть доступна абсолютно всем нуждающимся в подобного рода операции. Многим пациентам приходится не только преодолевать существенные расстояния по пути в оснащенную должным образом клинику, но и ждать месяцами своей очереди.
Принцип действия установки гамма-нож
В основе действия гамма-ножа — облучение точно сфокусированным пучком радиации, который исходит более чем из 200 излучателей. Лучевую энергию дает радиоактивный кобальт, пучки сходятся в одной точке, где и достигается максимальная доза разрушающего действия. Точка приложения радиоактивного пучка тщательно выверяется, ею должна стать только опухоль.
Мощнейшее радиоактивное излучение оказывает повреждающее действие на опухолевые клетки, разрушает их ДНК, тем самым тормозя дальнейшее размножение клеток и рост неоплазии. Новообразование не исчезает одномоментно, как это происходит при хирургической операции, для полной ликвидации опухоли нужно время.
В части случаев, например, при менингиоме небольших размеров, нет необходимости в ее полном уничтожении. Достаточно прекратить рост новообразования, а если оно не сдавливает никакие структуры и не провоцирует повышения внутричерепного давления, то после остановки роста не будет представлять никакой угрозы ни здоровью, ни жизни пациента.
При лечении сосудистых мальформаций и аневризм пучок гамма-излучения вызывает гибель клеток эндотелия, выстилающего сосуды изнутри, что провоцирует деструкцию самих сосудистых стенок с полной облитерацией (склерозом) их просветов. Аневризма при этом уменьшается или полностью исчезает. В случае хирургического лечения сосудистых образований есть существенный риск кровотечений, который сводится к минимуму при радиохирургическом воздействии.
Методика проведения сеанса лечения гамма-ножом
В отличие от операционного хирургического лечения, радиохирургия не требует специальной или длительной подготовки.
Пациент может есть и пить накануне сеанса лечения, нет нужды ограничивать свой режим, однако лучше исключить алкоголь. За пару часов до процедуры можно поесть, чтобы голод не застал прямо во время облучения.
Количество выпиваемой жидкости не должно быть чрезмерным, ведь многим больным приходится лежать без возможности выйти в туалет более часа.
радиохирургическое лечение
Точная фокусировка луча возможна лишь при жесткой фиксации головы пациента, которая достигается металлическими фиксаторами, вводимыми в мягкие ткани головы под местным обезболиванием.
В таком положении дыхание и малозаметные движения больного не вызывают смещения траектории облучения.
Во время процедуры пациент не ощущает боль, но возможно чувство сдавления, создаваемое стереотаксической рамкой.
Стереотаксическая рамка, которая исключает движения головы пациента, устанавливается под местным обезболиванием после обработки кожи головы антисептиками, но даже после процедуры в местах проколов мягких тканей и голове пациент может ощущать сильную болезненность. Наркоз не проводится, но особо чувствительным больным и детям могут быть назначены успокоительные препараты.
Для определения локализации опухоли предварительно проводится КТ, МРТ, ангиография в случае сосудистых новообразований. Полученные снимки обрабатывает компьютер, который определяет оптимальную дозу и направление пучка радиации.
В зависимости от локализации и объемов облучаемой области, сеанс лечения при помощи гамма-ножа может продлиться от получаса до нескольких часов, на протяжении которых пациент находится на специальном столе с жестко фиксированной в стереотаксической рамке головой.
После окончания процедуры облучения больной может сразу же отправиться домой, необходимости в госпитализации нет. Со стороны проколов кожи после фиксации рамки возможна сильная боль, поэтому врач может порекомендовать прием анальгетиков в первые сутки-двое после лечения.
После сеанса радиохирургического лечения пациент может ощущать некоторую усталость и слабость, что обычно связано не с самой процедурой, которая безболезненна и хорошо переносима, а с нервным напряжением и переживанием по поводу предстоящего лечения.
В послеоперационном периоде обязателен контроль результатов облучения опухоли, который подразумевает проведение МРТ с контрастированием. Для определения, уменьшилась ли опухоль и насколько, врачи сопоставляют дооперационные результаты МРТ с послеоперационными.
Гамма-нож хорошо зарекомендовал себя для применения у пожилых больных с сопутствующими заболеваниями, создающими дополнительные риски для общей анестезии. Кроме того, он в разы безопаснее открытого вмешательства для пациентов с патологией свертывающей системы крови, аллергией на лекарства и другими заболеваниями.
Видео: репортаж о лечении менингиомы при помощи установки гамма-нож
Клиники и цены на лечение гамма-ножом
На сегодняшний день с помощью гамма-ножа были пролечены около миллиона пациентов во всем мире, что подтверждает высокую эффективность и безопасность методики. Высокая стоимость оборудования не позволяет устанавливать его повсеместно, а многие развивающиеся страны не могут позволить себе широкое внедрение в практику гамма-ножа.
Большая часть установок для радиохирургического лечения находится в США и Японии. Клиники в России тоже постепенно оснащаются высокотехнологичным оборудованием, а гамма-нож уже доступен в НИИ нейрохирургии им. Н. Н. Бурденко, скорой помощи им. Н. В. Склифосовского в Москве, в институте Сергея Березина в Санкт-Петербурге и некоторых других крупных онкологических клиниках по всей стране.
В Песочном (Санкт-Петербург) радиохирургическое лечение проводится в Медицинском институте Сергея Березина.
На лечение пациент должен прибыть накануне назначенного сеанса радиохирургии или утром в день лечения, после чего он заполняет соответствующие документы, подписывает согласие на процедуру, беседует с лечащим врачом.
Кроме лечащего врача, дополнительную информацию и больному, и его родственникам касательно последующего восстановления дает психолог клиники.
Учитывая, что гамма-нож — дорогостоящая процедура, а установок катастрофически не хватает, каждая клиника имеет ограниченные возможности бесплатного лечения.
Большинству больных приходится ждать очереди, которая может растянуться на несколько месяцев, а если заболевание не позволяет отложить операцию на некоторое время, то пациенту предложат другие из возможных вариантов лечения — микрохирургия, эндоваскулярные вмешательства.
При наличии показаний к радиохирургическому лечению, врач поликлиники должен выдать направление в соответствующий стационар, к которому прилагается выписка из медицинской документации, копии документа, удостоверяющего личность, страховой полис, данные уже проведенных обследований.
Собранные документы пациент отправляет туда, где планируется провести лечение, а поликлиника оформляет талон на оказание высокотехнологической помощи. Показания для госпитализации определяются специальной комиссией в течение недели.
В центре «Гамма-нож» при клинике Бурденко не проводят лечение по общегосударственным квотам, так как центр является частным, однако бесплатную помощь пациент все же может получить, если все расходы возьмет на себя страховая компания либо оплата будет происходить из средств регионального бюджета.
Если у пациента нет времени ждать либо нет желания, а есть возможность пройти лечение на платной основе, то подобную услугу могут предложить и государственные клиники, и частные центры радиохирургии как в России, так и за рубежом. В России стоимость лечения составляет от 240-250 тысяч рублей, повторные сеансы — около 150 тысяч рублей. За рубежом лечение значительно дороже — около 30-40 тысяч долларов.
Отзывы пациентов, прошедших радиохирургическое лечение опухолей и сосудистых аневризм головного мозга, положительны, ведь сеанс лечения проходит довольно комфортно, дает надежды на восстановление здоровья и продление жизни.
В клиниках, предлагающих высокотехнологическое лечение, сконцентрировано не только дорогостоящее оборудование, но и очень грамотный персонал, помогающий справиться с переживаниями, волнением и провести дни лечения максимально эффективно.
Видео: гамма-нож в программе «Жить здорово!»
Обсуждение:
Источник: http://onkolib.ru/lechenie-raka/gamma-nozh/