Доброкачественные опухоли желудка
Доброкачественная опухоль желудка – это новообразование, которое не имеет признаков злокачественного процесса. В некоторых случаях остается небольшой риск перерождения при отсутствии соответствующего лечения.
Доброкачественные новообразования желудка составляют до 5% от числа всех опухолевых заболеваний желудка, могут развиваться из эпителия, нервной ткани, жировых структур или сосудистых. Рост может быть быстрый или замедленный.
По направлению роста выделяют опухоли, движущиеся в сторону просвета желудка, в сторону органов брюшной полости и новообразования, которые разрастаются внутри стенки. По локализации они с одинаковой частотой возникают в теле желудка, антральном отделе или в других местах.
В ЦЭЛТ вы можете получить консультацию хирурга. Записаться на прием
Первичная консультация – 2 700 руб.
Повторная консультация – 1 800 руб.
Разновидности и особенности желудочных опухолей
По происхождению все новообразования, локализованные в области желудка, разделяют на две большие группы: эпителиальные и неэпителиальные.
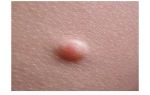
Среди первой группы встречаются аденомы и полипы (одиночные или группами). Разница в том, что полипы – это выросты в просвет органа, они обычно округлой формы и имеют широкое основание, могут располагаться на ножке.
Развитие полипов ассоциировано с возрастными изменениями – чаще встречаются в возрасте после 40 лет, болезнь поражает мужчин чаще, чем женщин.
Гистологически полип представляет собой разросшиеся железистые и эпителиальные ткани с соединительнотканными элементами и развитой сетью сосудов.
Аденомы – это истинные доброкачественные новообразования, состоящие преимущественно из железистой ткани. В отличие от полипов, аденома может чаще перерождаться. Но встречаются реже, чем полипы.
Неэпителиальные опухоли встречаются редко. Они формируются в стенке желудка и могут состоять из самых разных тканей.
К неэпителиальным новообразованиям относят:
- Миому – формируется из мышечной ткани.
- Невриному – формируется из клеток, составляющих миелиновую оболочку нервных волокон.
- Фиброму – развивается из соединительной ткани.
- Липому – состоит из жировой ткани.
- Лимфангиомы – клетки опухоли происходят из стенок лимфатических сосудов.
- Гемангиомы – из клеток, выстилающих кровеносные или лимфатические сосуды.
- и другие варианты, в том числе опухоли смешанной природы.
В отличие от полипов, которые чаще встречаются у мужчин, опухоли неэпителиальной природы чаще диагностируют у женщин. У всех подобных новообразований есть отличительные особенности: как правило, они имеют четкий контур, гладкую поверхность, округлую форму. Могут разрастаться до значительных размеров.
Особо выделяют неэпителиальную опухоль лейомиому – она встречается с более высокой частотой, чем другие новообразования из этой группы.
Эта опухоль может вызывать желудочные кровотечения или потенцировать образование язв за счет прорастания в слизистую оболочку желудка.
Все неэпителиальные новообразования отличаются достаточно высоким риском онкологического перерождения – малигнизации.
Симптомы
Симптомы опухоли желудка, как правило, слабо выражены. Если новообразование не растет, то практически не проявляется и никак не наблюдается. Очень часто доброкачественные опухоли определяют по косвенным признакам или выявляют случайно при эндоскопическом обследовании.
Клиническая картина включает в себя:
- Проявления, характерные для гастрита, но без достаточных диагностических признаков для постановки диагноза гастрит.
- Кровоизлияние в желудок.
- Снижение аппетита, утомляемость, колебания веса – общие нарушения, которые можно ассоциировать с болезнями пищеварительной системы.
- Диспепсия.
- При частых кровоизлияниях – анемия.
При абсолютно спокойном течении могут наблюдаться боли тупого и ноющего характера, локализованные, как правило, в эпигастрии. Боль нередко возникает после приема пищи. Достаточно часто больные ассоциируют эти симптомы с гастритом.
При опухолях достаточно большого размера могут наблюдаться более выраженные проявления. Появляется тяжесть, возникают приступы тошноты, появляется частая отрыжка. В рвотных массах и стуле больные обнаруживают примеси крови. В лабораторных анализах определяют пониженный гемоглобин. Пациенты испытывают слабость и головокружения.
Вне зависимости от сохранности нормального аппетита начинается потеря веса. Всего различают более сотни видов доброкачественных новообразований – с разным течением и клинической картиной. Выраженность симптомов зависит от локализации, размера и скорости роста опухоли.
Классической клинической картиной, позволяющей заподозрить опухоль, считается кровотечение, сопровождаемое общими нарушениями работы ЖКТ.
Причины
На сегодняшний день все причины образования доброкачественных опухолей желудка неизвестны. Поэтому правильно говорить о факторах риска – факторах, которые провоцируют патологические процессы, приводящие к появлению новообразований. В их числе наличие других заболеваний ЖКТ.
Наиболее актуальная теория гласит, что полипы появляются в результате нарушений естественной регенерации слизистой желудка. Поэтому полипы часто развиваются на фоне гастрита. Аденомы чаще сопровождаются атрофическим гастритом. При этом отмечено, что более 70% всех новообразований развивается в нижней трети желудка – то есть в зоне с пониженной концентрацией соляной кислоты.
Причиной развития неэпителиальной опухоли могут быть эмбриональные нарушения или наличие хронических заболеваний. Так как конкретных причин выявить не удается, не существует и специфической профилактики доброкачественных опухолей.
Нельзя забывать и о наследственной предрасположенности – пациентам, чьи родственники имели новообразования желудка, необходимо даже при отсутствии каких-либо симптомов заболевания желудка выполнять эндоскопическое исследование.
В любом случае, при подозрении на наличие полипа или полиповидного образования желудка следует обратиться к хирургу.
Луцевич Олег Эммануилович
Главный хирург ЦЭЛТ, заслуженный врач РФ, главный специалист ДЗ г. Москвы по эндохирургии и эндоскопии, членкор РАН, заведующий кафедрой факультетской хирургии № 1 ГБОУ БПО МГМСУ, доктор медицинских наук, врач высшей категории, профессор
Стаж 39 лет
Прохоров Юрий Анатольевич
Врач-хирург, заведующий операционным блоком, кандидат медицинских наук, врач высшей категории
Стаж 29 лет
Диагностика
Диагностика опухолей желудка состоит из трех основных этапов: сбор анамнеза, осмотр, рентгенографическое и эндоскопическое исследование.
Также назначают анализ крови, который позволяет выявить снижение уровня гемоглобина, то есть анемию, характерную для опухолей, вызывающих кровотечение.
Доброкачественность новообразования определяют по таким признакам: размер, наличие перистальтики (при инструментальном исследовании), форма. Нечеткие контуры, быстрый рост и отсутствие перистальтики свидетельствуют о том, что полип малигнизируется.
Для уточнения диагноза используют ЭГДС – эзофагогастродуоденоскопию, которая позволяет визуально оценить состояние слизистой и в режиме реального времени увидеть форму и размер опухолей, локализованных на слизистой.
Этот метод позволяет оценить риск малигнизации – визуально невозможно отличить злокачественную опухоль ранней стадии от доброкачественной, требуется биопсия.
При подозрении на онкологию при проведении ФГДС берут пробу для гистологического исследования в лаборатории – биопсия позволяет точно определить характер новообразования.
Так как неэпителиальные опухоли бывают самые разнообразные, то нередко поставить окончательный диагноз удается только после операции.
Исследование опухолей, расположенных вне слизистой, возможно теми же средствами: на рентгенографии видны контуры, а эндоскопическое исследование в сочетании с ультразвуковым метолом (эндо-УЗИ) позволяет определить зоны сдавливания, которые появляются при росте опухолей внутри стенок желудка или в сторону внутренних органов.
Лечение
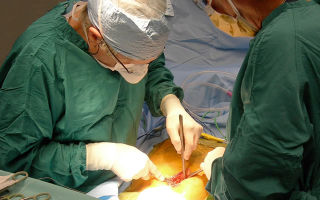
Лечение доброкачественной опухоли желудка бывает только хирургическое. Консервативные методы неэффективны. Операцию могут отложить при небольшом размере опухоли и отсутствии опасности озлокачествления.
Но в большинстве случаев показано хирургическое удаление – с помощью современных технологий операция безопасна.
Раннее удаление особенно важно провести в случае, когда не удается достоверно определить характер опухоли – злокачественные новообразования необходимо убрать на ранней стадии.
Существует несколько методов удаления доброкачественной опухоли, которые применяются в настоящее время:
- Эндоскопическая электроэксцизия – так называется малоинвазивная операция, которая подразумевает электрокоагуляцию через эндоскопический доступ. Таким способом удаляют полипы.
- Энуклеация – позволяет снизить кровопотерю, выполняется через эндоскопический или лапароскопический доступ (в зависимости от локализации образования).
- Лапароскопическая резекция желудка – операция с доступом через проколы передней брюшной стенки и разрез стенки желудка, при которой часть желудка удаляют, а затем восстанавливают непрерывный пищеварительный тракт с помощью аппаратного шва.
- Гастрэктомия – полное удаление желудка. Практически не применяют при доброкачественных опухолях.
Эндоскопическая операция показана при обнаружении полипов, которые видны при диагностике и расположены одиночно. Если полип небольшой, достаточно коагуляции. Для новообразований размером более 5 мм применяют электроэксцизию – полип затягивают за ножку, а затем удаляют электрокоагулятором. При полипах более крупного размера проводят подслизистую резекцию образования (через эндоскоп).
Резекцию желудка проводят при множественных полипах или при высоком риске озлокачествления. Гастрэктомию проводят при некоторых случаях диффузного полипоза.
Наши услуги
Все услуги
Запишитесь на прием через заявку или по телефону +7 (495) 788-33-88
Источник: https://www.celt.ru/napravlenija/hirurgija/zabolevanija/dobrokachestvennye-opuholi-zheludka/
Операция на желудке при раке
Выбор хирургического лечения при раке любого органа является важным моментом, как для пациента, так и для оперирующего хирурга. На проведение операции влияют множество факторов: стадия распространения процесса, индивидуальные особенности пациента и другое.
Но все же, если врачи решили отправить пациента на операционный стол, они должны детально подготовиться к ней. Консилиум из нескольких специалистов должен оценить все за и против, и выбрать самый подходящий метод хирургического вмешательства. От успешности проведенной операции будет зависеть дальнейший прогноз пациента на будущую жизнь.
Рассуждая о плане хирургического лечения, во внимание берется точное размещение онкологического процесса, структура клеток и тип роста. Немало важными моментами являются масштабы распространения и контакты с другими органами (сдавливание, или прорастание).
Исходя их перечисленных факторов, можно выделить такую схему:
Частичное удаление желудка
Оперативное вмешательство с названием Резекция желудка, назначается больному, у которого злокачественное новообразование размещается в нижних отделах желудка, в месте соединения с двенадцатиперстной кишкой. Объем удаляемой части, выбирается с учетом масштабов поражения желудка раком. Эта операция позволяет произвести полное удаление ракового образования, но после нее объем желудка станет намного меньше.
К плюсам можно отнести тот факт, что кардиальный сфинктер, который соединяет пищевод с желудком остается нетронутым. По окончанию лечения, у человека остается поперечный рубец на животе.
Гастрэктомия
Тотальная (полная) гастрэктомия проводится в качестве лечения рака с локализацией в среднем отделе желудка. Хирургическое вмешательство проводится в виде удаления целого органа с последующим использованием Y-образного анастомоза по Ру. В результате подобного вмешательства, пищевод становится, напрямую соединен с тонкой кишкой.
Расширенная гастрэктомия проводится больным, у которых раковое новообразование размещено в верхнем отделе желудка, либо в месте соединения желудка с пищеводом. Во время этой операции хирурги проводят удаление не только желудка. Вместе с ним удаляют:
- Небольшая часть сальника (небольшая часть брюшины, отвечающая за удержание желудка в положенном месте);
- Селезенку (важный орган иммунной системы);
- Тотальное или частичное удаление поджелудочной железы;
- Регионарные лимфоузлы.
Лапароскопическая гастрэктомия
Такая операция проводится с помощью специального аппарата лапароскопа, который сводит к минимуму вмешательства хирурга внутрь организма. Она не требует выполнения широких разрезов. Во время использования лапароскопа врач управляет инструментом, который похож на эластичную трубку. На нем есть специальный окуляр, через него доктор осматривает брюшную полость.
Лапароскоп позволяет использовать небольшие инструменты, которыми пользуется хирург через наблюдение в окуляр. В большинстве операций лапароскопом, достаточно создать несколько небольших разрезов (не более 1 сантиметра длиной), через которые вводится трубка. Но в отдельных случаях, они могут быть немного шире.
В руках опытного специалиста, данный аппарат поможет провести удаление части или всего органа.
Как показывает статистика, лечение больных лапароскопической хирургией, в разы уменьшает развитие ряда осложнений, если сравнивать ее с традиционными методами операции. Так же, врачи дают, более положительные прогнозы на скорое выздоровление.
Но есть и свои минусы в этом методе лечения, которые возникают, не очень часто, но все же приносят некоторые неудобства работе хирурга.
В редких случаях, во время операции лапароскопом, врач вынужден перейти на выполнение стандартного метода оперирования. Это может быть спровоцировано неудобным расположением опухоли или ее большими размерами.
Иногда причины кроются за сложным кровотечением, которое невозможно контролировать лапароскопом.
Удаление желудка и части пищевода
Когда опухоли успела поразить пищевод, в месте соединения его с желудком, то хирурги принимают решение о проведении эзофагогастрэктомии. После подобной операции, верхний отдел пищевода навсегда остается соединенным с тонкой кишкой.
Некоторые хирурги могут сохранить пациенту нижний отдел желудка, из которого формируют трубку. В ходе такой операции, пищевод соединяют не с тонкой кишкой, а с сохраненной частью желудка.
Проведение операции возможно методом разреза на брюшной стенке, или на грудной клетке. Учитывая это, рубец на теле пациента, который проходил курс лечения от рака желудка и перенес операцию по удалению части пищевода с желудком, может быть размещен по ходу одного из ребер, или в средней части брюшной стенки.
Операция направлена на облегчение симптомов
В случае невозможности применения операции для лечения, она может проводиться для симптоматической терапии, которая улучшит жизнь пациента. Часто она требуется при возникновении полной или частичной непроходимости пищи в желудке.
Если раковое образование достигло внушительных размеров, оно может стать препятствием для прохождения пищи, такое осложнение возникает довольно часто.
Для того, что бы облегчить данное состояние, больному проводится операция по удалению части или всего органа.
Некоторым пациентам проводится операция – шунтирование. Во время такого вмешательства, хирург подшивает часть желудка над местом закупорки, к тонкому кишечнику. Это позволяет пищевым массам беспрепятственно продвигаться по ЖКТ.
Даже если опухоль разрослась настолько, что не может быть удалена хирургически, проведение операций для облегчения состояния проводятся в любом случае. Такой метод лечения, называется (паллиативное хирургическое лечение). Отзывы многих врачей могут сказать, что пациенты чувствуют себя лучше, и благодаря такому лечению живут немного дольше.
Послеоперационное питание и диета
Проведение операции по поводу рака желудка, приводит к тому, что употребляемая пища попадает сразу в 12-перстную кишку. Такой факт вынуждает человека полностью сменить свое питание, он должен соблюдать диету, в которой отсутствуют все продукты длительного переваривания. Большое значение в реабилитационный период, имеет не только питание, но и режим для и активности больного.
Человек, перенесший операцию на желудке не обязательно становится инвалидом. Некоторые ограничения, которые возникают после операции, могут не особо влиять на качество жизни. Кроме питания и диеты можно: как и раньше выполнять работу, общаться с людьми, ходить на прогулки и т.д. Но в первый год, нужно беречь мышечный и сухожильный корсет, который восстанавливается после операции.
Стоимость диетического меню не обязательно будет слишком высокой, и человеку не нужно переживать по этому поводу. Очень важно, что бы продукты были тщательно обработаны и легко усвоялись.
Суточное питание должно составлять 6-8 раз, порциями по 200-300 грамм. Показано употреблять ферменты для лучшего пищеварения и контроля дефекации. Для более регулярных испражнений, можно применять слабые слабительные, но главное не переборщить, так как может возникать диарея.
Разрешенные продукты питания: нежирное мясо, овощи, соки. Пищу следует готовить на пару, тушить, отваривать, или запекать, но без корочки. Употребляемая еда должна быть теплой (холодная или горячая приводит к раздражению органов ЖКТ). Любые отклонения от диеты, провоцируют серьезные проблемы с пищеварением, как минимум у человека возникнут симптомы диареи или запора.
Прогнозы насчет длительности и качества жизни, во многом зависит от его отношения к рекомендациям врачей, особенно насчет питания. Так же рекомендовано систематически проходить лечение в санаториях.
Пациенты, которые поправляются после операции на желудке, должны соблюдать и некоторые ограничения: противопоказана физиотерапия, длительное пребывание на открытом солнце, посещение бани или сауны. Если женщина хочет забеременеть, ей необходимо посоветоваться с врачом-онкологом.
Рецидивы рака
Ни один онколог не может дать 100% прогноз на выздоровления, особенно если операция не закончилась настолько успешно, как планировалось сразу. Существует некоторый риск по поводу того, что рак желудка после операции даст рецидив.
Рецидив может произойти из-за оставленной части органа, на который успела распространиться метастаза, но хирург не учел такую возможность и не удалил такой участок. По срокам развития повторного рака, выделяют 2 стадии, которые соответствуют сроку рецидивирования (ранняя — до 5 лет после операции, и поздняя — больше 5 лет). Наличие рецидива наблюдается у каждого 3 пациента.
В качестве особых случаев, отмечают так называемый экзогастральный рецидив.
Во время которого, регионарные метастазы, оставшиеся после операции по удалению рака желудка, вновь прорастают в желудочные стенки и анастомоз, с появлением специфической симптоматики рецидива.
Данные метастазы скрываются в области малого сальника и в забрюшинных лимфоузлах. По времени разрастания, относятся к группе раннего рецидива.
Стать причиной рецидива раковой опухоли может хронический гастрит, и различного рода раздражения области анастомоза (основные причины несоблюдения диеты). Такой рецидив, имеет поздний характер, до 15 лет после резекции.
Больные с повторным раком, имеют не очень благоприятный прогноз. Ни один врач не сможет дать точный прогноз, сколько осталось пациенту. Живут они по-разному, это зависит от состояния организма и соблюдения врачебных назначений.
Источник: http://rak03.ru/lechenie/operaciya-na-zheludke-pri-rake/
Рак желудка – диагностика, операция по удалению
Злокачественная опухоль, развивающаяся из эпителиальных клеток слизистой желудка, называется раком желудка.
Распространенность заболевания
Рак желудка – это довольно часто встречающееся заболевание, которое быстро развивается и метастазирует. В мире ежегодно от рака желудка погибает около 8 млн. человек, а в России – около 48 000.
Распространение этого заболевания в различных странах неравномерное. Япония, Россия, Бразилия, Финляндия считаются регионами с высокими показателями заболеваемости и смертности от рака желудка.
Жители Средней Азии, республик Закавказья, США, Мексики и некоторых других стран заболевают реже. Связывают это, в основном, с характером питания, образом жизни, факторами окружающей среды. Преимущественно заболевают люди в возрасте старше 50 лет.
Однако, в последнее время злокачественные опухоли все чаще встречаются в более молодом возрасте. По некоторым данным рак желудка встречается у мужчин чаще (32%), чем у женщин (21%). Однако не все исследователи с этим согласны.
Важно отметить, что ранние формы рака желудка лечатся очень успешно, но поскольку симптомы заболевания возникают поздно, то чаще люди обращаются для обследования и лечения слишком поздно.
Причины возникновения рака желудка
Как и для других злокачественных новообразований, не существует одной конкретной причины или предрасполагающего фактора, вызывающих развитие опухоли.
Большое значение имеет питание. Избыток крахмалистой пищи, малое употребление свежих овощей и фруктов, недостаток в рационе животных белков и избыток животных жиров, как показывают исследования, способствуют развитию заболевания.
Отрицательную роль играет злоупотребление алкоголем, курение, нерегулярное питание, плохое пережевывание пищи. Как выяснили исследователи, рак желудка в 3,4 раза реже встречается у людей, которые вскармливались грудным молоком более года.
Несомненно, большую роль играет наличие хронических болезней желудка.
При длительном существовании хронического воспалительного процесса в слизистой желудка (хронический гастрит), при наличии гастродуоденального рефлюкса, когда происходит заброс содержимого двенадцатиперстной кишки и желчи в желудок, происходит перестройка желудочного эпителия в кишечный (метаплазия эпителия), это является фоном для роста злокачественных опухолей. Также часто к злокачественным опухолям желудка приводят полипы, наличие язв, которые трансформируются в злокачественную форму. Поэтому своевременное лечение этих заболеваний желудка имеет профилактическое значение для рака желудка.
Классификация онкологии желудка
Классификация рака желудка важна для определения тактики лечения, выбора вида операции и определения прогноза жизни для пациента.
Опухоли разделяют по локализации в различных отделах желудка: кардиальный отдел, дно, тело, антральный и пилорический отделы желудка.
На тактику лечения влияет гистологическая структура опухоли: наиболее часто встречается аденокарцинома (95%), реже плоскоклеточный, недифференцированный и мелкоклеточный раки.
Также для тактики лечения и дальнейшего прогноза принципиальным является определение стадии заболевания. В настоящее время стадия рака определяется в соответствии с международной классификацией по распространенности процесса (система TNM).
В соответствии с ней оценивают 3 основных показателя: T – отражает глубину прорастания опухоли в стенку желудка, окружающие ткани и органы; N – определяет количество пораженных лимфоузлов; M – определяет наличие или отсутствие отдаленных метастазов.
При раке желудка выделяют 4 стадии болезни:
- На I стадии опухоль располагается в пределах слизистой и подслизистой оболочки желудка, не достигая его мышечного слоя. При этом нет метастазов ни в лимфатических узлах, ни в других органах.
- На II стадии опухоль прорастает мышечную оболочку желудка, однако по прежнему располагается внутри органа, не выходя за его серозный покров. На этой стадии могут быть одиночные метастазы в лимфатических узлах, расположенных вблизи стенки желудка и удаляемых в процессе операции.
- При III стадии болезни опухоль достигает значительных размеров, может занимать несколько отделов желудка и выходит за его пределы, врастая в соседние органы. К этой же стадии относят опухоли меньших размеров, если есть множественные метастазы в регионарные лимфатические узлы.
- IV стадия не зависит от размеров первичной опухоли, определяется наличием отдаленных метастазов и характеризуется крайне неблагоприятным прогнозом.
Наличие рака желудка может проявляться следующими симптомами:
- слабость, отсутствие аппетита, снижение работоспособности,
- необъяснимое похудание,
- анемия.
Первые проявления рака желудка могут отличаться в зависимости от расположения опухоли:
- Если она расположена в кардиальном отделе (верхней части желудка), то в первую очередь можно обратить внимание на сложность с проглатыванием грубой пищи или крупных кусков, а также повышенное слюноотделение. Позже может появиться рвота, боли, ощущение тяжести в области груди, сердца или между лопаток.
- В случаях расположения опухоли в антральном отделе (нижняя часть желудка), преобладают признаки застоя пищи в желудке: ощущение тяжести, отрыжка, рвота, неприятный, тухлый запах от рвотных масс и изо рта.
Осложнения онкологии желудка
Наиболее частые осложнения рака желудка – это кровотечение и стеноз (нарушение прохождения пищи из-за закрытия просвета желудка опухолью).
Кровотечение из опухоли возникает в результате действия на опухоль кислого желудочного сока или при распаде большой опухоли. В этом случае у больного постепенно нарастает слабость, появляется головокружение, в анализах крови снижается уровень гемоглобина.
В тех случаях, когда опухоль прорастает крупные сосуды, и их стенки разрушаются, кровотечение может быть достаточно сильным. При этом возможно очень быстрое нарастание слабости, головокружения, появление «черных точек» перед глазами. возможна потеря сознания.
Довольно частым проявлением желудочного кровотечения может быть рвота «кофейной гущей», так как при взаимодействии с желудочным соком кровь принимает вид «кофейной гущи».
Также при сильном кровотечении могут появляться каловые массы черного цвета, дегтеобразный, полужидкий или жидкий стул.
Стеноз — это закрытие просвета желудка растущей опухолью, в результате чего нарушается прох
ождение пищи. Чаще всего стеноз возникает при опухолях, расположенных в пилорическом (выходном) отделе желудка.
Возникает застой пищи в желудке, появляется чувство тяжести, отрыжка «тухлым», рвота съеденной накануне пищей.
Быстро нарастает слабость, больной худеет, истощается, нарастает анемия, снижается уровень белка, может возникнуть обезвоживание организма и судорожные состояния в результате нарушения электролитного баланса.
Основные методы диагностики рака желудка
Достоверным методом является фиброгастроскопия с биопсией опухоли и морфологическим (гистологическим) исследованием биопсийного материала. Других надежных методов первичного выявления опухоли желудка нет.
Ввиду сложности визуализации и дифференцировки данной патологии на ранних этапах, необходимо использование высококачественной видеоэндоскопической аппаратуры с функцией увеличения изображения и возможностью осмотра в узком спектре.
Эти мероприятия помогают выявить рак на ранней стадии, даже когда образование менее 1 мм.
Применение специальных (витальных) красителей, а также мультифокальная биопсия, являющиеся в нашей клинике повседневной практикой, позволяют объективно поставить диагноз, определить степень распространения опухолевого поражения.
В дальнейшем для определения стадии процесса и планирования лечения необходима спиральная компьютерная томография (МСКТ) с болюсным контрастным усилением.
Методы лечения рака желудка
Основным радикальным методом лечения рака желудка является хирургическая операция: субтотальная дистальная, субтотальная проксимальная резекция желудка, гастрэктомия. При этом главным условием радикальности операции является удаление единым блоком пораженного опухолью желудка или соответствующей его части и регионарных лимфоузлов с окружающей их клетчаткой.
Хирургическое лечение может быть комбинировано с химиотерапевтическим или лучевым воздействием на опухолевый процесс. В любом случае порядок и вид лечения определяется индивидуально, исходя из вида опухоли, ее структуры, локализации и распространенности с учетом возраста пациента и его сопутствующей патологии.
Операции по удалению рака желудка
Основными операциями при раке желудка являются:
- субтотальная гастрэктомия (удаление большей части желудка с оставлением кардиального отдела) с лимфодиссекцией, которая выполняется при 1 и 2 стадии заболевания и расположении опухоли в антральном отделе желудка,
- гастрэктомия или экстирпация желудка (удаление всего желудка с регионарными лимфатическими коллекторами.
В обоих случаях производится восстановление целостности желудочно-кишечного тракта путем создания анастомозов (соединений) между пищеводом, или оставшейся верхней частью желудка и тонкой кишкой (двенадцатиперстной или тощей).
Сейчас оперативное лечение на ранних (1 и 2 стадиях заболевания) может выполняться лапароскопическим (эндовидеохирургическим) способом. То есть операция проводится без большого разреза на брюшной стенке через проколы с помощью оптического оборудования и специальных инструментов. При этом необходим только небольшой разрез для извлечения удаленного желудка с опухолью.
В последнее время, благодаря развитию медицинских технологий, появилась возможность лечения «раннего рака» эндоскопическим способом (эндоскопическая резекция слизистой — EMR или эндоскопическая подслизистая диссекция — ESD). Однако, это становиться возможным, если опухоль выявлена на самом начальном этапе развития, когда злокачественные клетки не вышли за пределы слизистой оболочки желудка или полипа.
Прогноз жизни при раке желудка
Прогноз для жизни при раке желудка определяется той стадией болезни, в какой больной обратился за хирургической помощью.
Прогноз наиболее благоприятен при ранних формах рака желудка. Так, например, при обнаружении злокачественных клеток в полипе желудка или опухоли, не выходящей за пределы слизистой оболочки, эндоскопическое лечение может обеспечить полное выздоровление. На 1 стадии опухолевого процесса своевременное хирургическое лечение обеспечивает выживаемость в 80- 90% случаев.
При 2-3 стадиях прогноз во многом зависит от морфологической структуры опухоли, количества метастазов в регионарных лимфатических узлах (прямо пропорционален их числу).
При 4 стадии прогноз уже неблагоприятный, и надежда на выздоровление может быть только в случае полного удаления опухоли в результате расширенных операций.
Без операции, независимо от стадии заболевания, прогноз для всех больных неблагоприятен и определяется лишь сроками жизни от момента появления признаков болезни до возникновения осложнений (в среднем, по данным литературы – до 1 года).
Как получить лечение онкологии желудка в клинике
Лечение рака желудка в настоящее время проводится как по программам высокотехнологичной медицинской помощи Минздрава России, так и по полису ОМС (ВМП в ОМС).
Для определения наиболее правильной тактики и выбора способа лечения необходима консультация хирурга.
Главное для пациента
Своевременное выявление злокачественной опухоли!
Можно выделить группу риска, то есть людей, которые имеют больше шансов заболеть онкологическим заболеванием желудочно-кишечного тракта, в том числе желудка.
Этим людям желательно систематически наблюдаться у терапевта или гастроэнтеролога, проходить профилактическое эндоскопическое исследование с частотой, соответственно рекомендации лечащего врача.
К ним можно отнести пациентов, имеющих:
- Хронический гастрит с метаплазией эпителия желудка в кишечный эпителий.
- Язвенную болезнь желудка.
- Наличие Helicobakter pylori у пациентов возрастной группы после 35 лет.
- Удаленный полип желудка в прошлом делает необходимым эндоскопическое обследование не реже 1 раза в 2 года.
И следующие привычки:
- Употребление избыточного количества соли (более 10 г/сут.), специй, маринованных овощей, т.к. эти вещества раздражают слизистую оболочку желудка.
- Недостаточное употребление овощей и фруктов. По рекомендации Европейского и Российского институтов питания ежедневно надо употреблять 400-500 гр. овощей и фруктов (исключая картофель).
- Курение более 7 сигарет в день, особенно у пациентов возрастной группы после 40 лет.
Еще раз следует заметить: во многих случаях рак желудка можно полностью победить. Несомненно, наилучшего успеха можно достичь при лечении раннего рака желудка, когда опухоль ограничена слизистым или подслизистым слоями стенки желудка.
Однако и при большем распространении радикальное хирургическое лечение возможно. Сейчас существуют современные методы лечения даже в тех случаях, когда выявлены метастазы.
Принципиально важно сразу обратиться к специалисту! В нашей клинике можно пройти полноценную диагностику и лечение рака желудка, как при раннем его выявлении, так и на более поздних стадиях.
Получить консультацию и определить индивидуальную тактику лечения заболевания можно у врачей нашего онкологического центра комбинированных методов лечения Клиники высоких медицинских технологий им. Н. И. Пирогова.
Запись на приём к хирургу и эндоскопическое исследование: +7 (812) 676-25-25 или на сайте.
Источник: http://www.gosmed.ru/manual/0/827
Удаление желудка при раке
Данная операция показана при обнаружении заболевания на ранних стадиях, потому что только в этом случае есть шанс на излечение пациента путем удаления пораженного органа. Если вмешательство было произведено вовремя, то после него, как правило, выживает около 80% пациентов.
Само по себе хирургическое вмешательство делится на несколько видов и не всегда подразумевает полное удаление желудка при раке. В ряде случаев пораженный орган удаляется частично, а оставшаяся часть заново соединяется с кишечником.
Помимо желудка также удаляются близлежащие пораженные лимфатические узлы.
Противопоказания к проведению операции
Хирургическое вмешательство является достаточно эффективным способом излечения от злокачественного новообразования, однако лечение таким способом не всегда возможно.
Так, например, наличие метастазов во внутренних органах – яичниках, печени, легких и прочих сведут на нет результаты от вмешательства, ведь вторичные новообразования, появившиеся во внутренних органах, все равно уже не позволят излечить болезнь.
Метастазы характеры для самой последней, четвертой стадии рака, излечить которую современная медицина фактически неспособна. В данном случае все усилия сводятся к тому, чтобы просто облегчить состояние пациента.
Иногда операция по удалению желудка при раке не рекомендуется и на третьей стадии заболевания, если опухоль распространилась на отдаленные лимфатические узлы. Еще одним противопоказанием считаются тяжелый патологии почек и сердечно-сосудистой системы, а также злокачественный перитонит.
Оперативное вмешательство такого рода очень серьезно влияет на организм, поэтому его нельзя выполнять при тяжелой степени истощения, пониженной свертываемости крови и увеличении желудка в размерах из-за большого количества жидкости, скопившейся внутри.
Во всех перечисленных случаях удаление желудка при раке либо бесполезно, либо принесет больше вреда, чем пользы, поэтому при наличии какого-либо из перечисленных выше факторов, специалисты подбирают другие методы лечения.
Виды оперативного вмешательства
Существует несколько видов вмешательства, из которых не все подразумевают полное удаление желудка. Каждый из видов выполняется в определенном случае.
Резекция
Во время резекции удаляется пораженная часть желудка. При обнаружении заболевания на ранней стадии возможно удаление только части пораженного органа или только его слизистой оболочки. Если при операции используется эндоскоп, то это называется эндоскопической резекцией. В данном случае обычно удаляется низ желудка, а оставшаяся часть снова соединяется с кишечником.
Резекция желудка при раке
Гастрэктомия
При гастрэктомии операция начинается с тонкой кишки. Ее разрезают внизу двенадцатиперстной, а затем соединяют с пищеводом. Затем тонкую и двенадцатиперстную кишку соединяют заново.
Такая операция обычно длится около пяти часов, а затем пациент проводит в больнице еще одну или две недели и выписывается домой.
Зачастую после такой операции пациентам советуют не есть и не пить в течение трех – пяти дней.
Если прямая кишка была недостаточно хорошо соединена с пищеводом, то операция может закончиться летальным исходом. Поэтому для проверки качества соединения пациента до приема воды и пищи отправляют на рентгенологическое исследование.
Первый месяц после операции для пациента считается самым сложным, та как в этот период могут возникать трудности с употреблением пищи. Может быть неудобно или больно есть. Однако после данной процедуры это считается нормальной частью процесса восстановления, и облегчить неприятные симптомы не получится.
Лимфодиссекция
Во время проведения оперативного вмешательства хирург осматривает не только желудок, но и все лимфатические узлы, которые расположены неподалеку, а также вдоль кровеносных сосудов, идущих от желудка. Если обнаруживаются раковые клетки, то все такие узлы удаляются. Это позволяет значительно снизить риск возникновения новой желудочной онкологии после удаления пораженных участков.
Лимфодиссекция желудка при раке
Подготовка к операции
Перед операцией пациенту назначаются дополнительные исследования с целью выяснения места локализации злокачественного новообразования и функциональности внутренних органов. Так, например, операция не рекомендуется, если в организме обнаружены метастазы или есть заболевания внутренних органов, при которых хирургическое вмешательство повышает риск летального исхода.
Лабораторные анализы
Один из первых методов диагностик пациента, готовящегося к операции. Здесь выполняются общий анализ крови и мочи, анализ крови на биохимию, анализ кала.
Инструментальные исследования
Однако, одних лишь лабораторных анализов недостаточно, поэтому для подтверждения диагноза, а также для точного определения места локализации новообразования применяются такие виды исследования как биопсия, гастроскопия, рентген, УЗИ, МРТ и КТ.
МРТ – один из методов диагностики перед удалением желудка при раке
Медикаментозная
Когда диагноз подтвержден и выяснено, что пациенту показано оперативное вмешательство, выполняется медикаментозная подготовка к операции.
Назначаются седативные средства (для нормализации сна и улучшения общего самочувствия), лекарства, регулирующие работу пищеварительной системы, а также печени сердца и почек.
Также пациенту рекомендуется принимать кровоостанавливающие препараты и антибиотики.
Помимо этого назначается промывание желудка, а при анемии выполняется переливание плазмы крови и различных белковых препаратов, регулирующих работу кровеносной системы.
В некоторых случаях дополнительно перед операцией могут быть назначены химиотерапия и лучевая терапия для облегчения проведения операции.
Момент подготовки к операции очень важен, так как от него тоже зависят результаты вмешательство, а также скорость реабилитации и отсутствие осложнений в дальнейшем.
Осложнения
Операция по удалению желудка сама по себе достаточно сложная. Да и сам желудок занимает важное место в пищеварительной системе организма, поэтому после удаления пациенту будет необходимо приспосабливать к новому образу жизни.
Наиболее часто возникают следующие осложнения: резкое снижение веса, анемия, кровоизлияния, разлитой перитонит, рецидивы злокачественной опухоли, демпинг-синдром и рефлюкс-эзофагит.
Реабилитация
Время послеоперационного восстановления для каждого пациента индивидуально, потому как зависит от множества факторов.
Основными из которых являются возраст больного, способ оперативного вмешательства и объем удаленного внутреннего органа.
По статистике средний период восстановления составляет три месяца в это время пациенту необходимо строго соблюдать все предписания лечащего. В реабилитационный период запрещается:
- Подвергать организм переохлаждениям или перегревам;
- Заниматься видами спорта или любой другой деятельностью, подразумевающими тяжелые физические нагрузки;
- Употреблять определенные виды продуктов, а также слишком холодную или горячую еду.
В период реабилитации стоит убрать из рациона все сладости
Рекомендуемая диета, которая позволит не травмировать дополнительно ЖКТ в восстановительный период, выглядит следующим образом: из рациона полностью исключаются копчености, маринады, газированные напитки и сладости, а также жирная, острая и соленая пища. Разрешается есть отварную пищу или приготовленную на пару.
Всю пищу необходимо тщательно пережевывать или же изначально готовить таким образом, чтобы она имела пюре- или желеобразную консистенцию. Строжайше запрещены курение и алкоголь.
Само питание при удалении желудка при раке со списком разрешенных и запрещенных к употреблению продуктов, а также касательно способа их обработки, подготавливает и регулирует в дальнейшем только лечащий врач.
Питаться рекомендуется небольшими порциями (не превышающими 300 г за раз) и не реже, чем раз в два часа. Вся еда должна легко перевариваться, чтоб не создавать дополнительной нагрузки на пищеварительную систему. Пищу в реабилитационный период принимают исключительно лежа. Наряду с дробным питанием небольшими порциями также рекомендуется употреблять большое количество жидкости.
Несоблюдение медицинских предписаний может привести к возникновению осложнений, а также к другим серьезным последствиям вплоть до летального исхода.
В некоторых случаях после оперативного вмешательства назначаются лучевая химиотерапия, чтобы избавить организм пациента от раковых клеток, которые в силу маленького размера нельзя было удалить хирургическим путем. Это позволяет исключить риск возникновения рецидива.
При своевременном обнаружении злокачественного новообразования и быстром оказании помощи пациенты, прошедшие реабилитационный период смогут прожить еще десятки лет. А вот при обнаружении болезни на поздних стадиях показатели срока жизни гораздо ниже. В некоторых случаях даже после хирургического вмешательства многие пациенты не переживают и пяти лет.
Источник: https://oonkologii.ru/udalenie-zheludka-pri-rake-01/
Удаление желудка при раке желудка
Удаление желудка при раке – в большинстве случаев применяется для лечения онкологического процесса на ранних стадиях протекания болезни и зачастую обеспечивает полное выздоровление пациента, и 80% выживаемость.
Стоит учесть, что оперативное лечение не всегда предполагает тотальное иссечение этого органа. Из этого следует, что существует несколько разновидностей хирургического вмешательства, направленного на устранение онкологии.
Как и при любом другом лечении, после операбельной терапии существует вероятность возникновения некоторых осложнений. Помимо этого, стоит учесть, эффективность такого лечения и сроки жизни после него будут индивидуальны для каждого пациента.
Существует несколько патологий, при которых врачи прибегают к удалению желудка, однако протекание онкологического процесса является наиболее частым показанием. Для большей эффективности операции в комплексном устранении ракового новообразования применяют химиотерапию и лучевое лечение.
Тем не менее есть несколько ситуаций, при которых нежелательно проводить лечение при помощи хирургического вмешательства. К основным противопоказаниям стоит отнести:
- выявление метастазов в таких органах, как печень, яичники, лёгкие и другие внутренние органы. Зачастую это наблюдается при самой тяжёлой – четвёртой стадии рака желудка;
- распространение онкологии на те лимфатические узлы, которые расположены вдали от поражённого органа. Очень часто они начинают формироваться на третьем этапе развития рака;
- наличие у пациента тяжёлых заболеваний почек или сердечно-сосудистой системы;
- раковый перитонит;
- крайнюю степень истощения пациента, которая может сопровождаться сильной слабостью человека, замедлением физиологических процессов, значительной потерей веса и изменением психического состояния больного;
- нарушение процесса свёртываемости крови;
- увеличение размеров живота по причине скопления в полости большого количества свободной жидкости.
Оперативное лечение при раке желудка не имеет противопоказаний со стороны возрастной категории пациента.
Перед любой хирургической операцией, в особенности при влиянии на желудок ракового процесса, в обязательном порядке выполняется ряд лабораторно-инструментальных обследований.
Их необходимость заключается в выяснении функциональности жизненно важных внутренних органов и систем, выявлении места локализации злокачественного новообразования и степени распространённости метастазов. Пациентам назначают:
- клинический и биохимический анализ крови;
- общий анализ мочи;
- микроскопическое изучение каловых масс на скрытую кровь;
- рентгенографию органов грудной клетки;
- гастроскопию – эндоскопическую процедуру обследования внутренней поверхности органов пищеварения;
- биопсию – для подтверждения протекания рака;
- УЗИ органов брюшной полости;
- КТ и МРТ.
Медикаментозная подготовка пациента включает в себя:
- приём лекарств — для улучшения функционирования пищеварительной системы;
- применение седативных средств – для улучшения сна и общего самочувствия;
- переливание белковых препаратов и плазмы крови, в случаях выявления анемии;
- использование медикаментов для улучшения функционирования печени, сердечно-сосудистой системы и почек;
- приём антибиотиков;
- использование кровоостанавливающих средств;
- промывание желудка.
Кроме этого, очень важна психологическая подготовка к операции. Врач должен объяснить пациенту необходимость её осуществления, плюсы от проведения и минусы при отказе.
Очень часто предоперационная подготовка включает в себя применение химиотерапии, что приведёт к уменьшению размеров или торможению роста злокачественной опухоли.
Адекватная подготовка обеспечивает не только положительный результат хирургического вмешательства, но и предупреждает формирования осложнений после удаления желудка.
Для устранения подобного заболевания применяется несколько разновидностей операции по удалению этого органа. При выборе тактики врачебного вмешательства обращают внимание на:
- место локализации злокачественного новообразования;
- степень распространённости метастазов;
- возрастную категорию пациента;
- наличие расположенных рядом метастазов.
Таким образом, выделяют несколько операций:
- резекцию – удаление той части желудка, которая поражена раком;
- гастрэктомию – полное удаление органа и всех поражённых тканей;
- лимфодиссекцию – иссечение лимфатических узлов вместе с тканью, которая их окружает. Такая процедура зачастую является частью вышеуказанных операций;
- паллиативное вмешательство – применяется при неоперабельном раке желудка и направлена на улучшение состояния или продление жизни пациента.
Гастрэктомия в большинстве случаев предполагает полное удаление желудка, но возможно сохранение некоторых его частей. Таким образом, гастрэктомия бывает:
- дистальной субтотальной – происходит иссечение той части желудка, где он переходит в кишечник;
- проксимальной субтотальной – используется при поражении раком верхней трети этого органа. При этом удаляются оба сальника, фрагмент с малой кривизной и лимфатические узлы;
- тотальной – предполагает полную ликвидацию поражённого органа, а пищевод соединяют с тонким кишечником;
- рукавной.
Кроме этого, существует несколько тактик выполнения гастрэктомии:
- лапароскопическая операция – выполняется путём использования эндоскопических инструментов, которые вводят в брюшную полость через несколько небольших надрезов на животе. Применяется как для полного, так и для частичного удаления желудка;
- лапаротомическое вмешательство, т. е. открытая операция, которая проводится через большой разрез на передней брюшной стенке.
Вне зависимости от методики оперативного лечения, обязательным условием является удаление региональных лимфатических узлов.
Удаление целого органа не пройдёт незаметно для организма пациента. Наиболее вероятными последствиями можно считать:
- рефлюкс-эзофагит;
- анемию;
- значительную потерю массы тела;
- демпинг-синдром;
- рецидив рака;
- разлитой перитонит;
- кровоизлияние.
Продолжительность послеоперационной реабилитации будет индивидуальной для каждого пациента. Это зависит от возраста пациента, техники выполнения операции и объёмов удаления поражённого органа. В целом восстановление продолжается три месяца. В этот период строго запрещено:
- переохлаждать или перегревать организм;
- выполнять тяжёлые физические нагрузки;
- соблюдать обычный рацион. Пациентам строго запрещается есть жирные и острые блюда, копчёности и маринады, сладости и газировку. Блюда должны быть отварными или приготавливаться на пару, продукты необходимо тщательно измельчать и пережёвывать. Запрещено есть чрезмерно холодную или сильно горячую пищу. Стоит также отказаться от вредных привычек. Все рекомендации относительно питания, перечня списка запрещённых и разрешённых компонентов, приготовления и рецептов блюд предоставляет только лечащий врач.
Всех пациентов волнует один вопрос, каков срок жизни после операции удаления желудка при раке? Продолжительность жизни зависит от того на какой стадии была осуществлена диагностика онкологии.
Если это было сделано на начальных этапах, то человек может прожить десятилетия.
В случаях выявления рака на поздних стадиях и при выполнении паллиативного вмешательства сроки жизни значительно ниже, а иногда не достигают и пяти лет.
Источник: https://OkGastro.ru/zheludok/608-udalenie-pri-rake