РАДИОЭМБОЛИЗАЦИЯ
Радиология и радиохирургия // Радиоэмболизация
Методика проведения радиоэмболизации
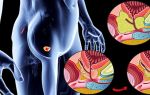
Радиоэмболизация – это комбинированный метод лечения рака печени, состоящий из радиотерапии и процедуры эмболизации.
В ходе радиоэмболизации в кровеносные сосуды, питающие опухоль, помещаются крошечные микрочастицы из стекла или полимеров, что нарушает кровоснабжение раковых клеток.
Попадание данных микрочастиц, несущих радиоактивный изотоп иттрия Y-90, внутрь опухоли сопровождается высвобождением большой дозы излучения.
Эмболизация – это метод малоинвазивного лечения, который сводится к закупорке (окклюзии) одного или нескольких кровеносных сосудов или каналов в сосудистой мальформации.
Радиотерапия (лучевая терапия) – использование ионизирующего излучения, которое уничтожает раковые клетки и способствует уменьшению размеров опухоли.
В отличие от наружной, или внешней, радиотерапии, при которой высокоэнергетическое рентгеновское излучение поступает к опухоли извне, при радиоэмболизации (РЭ) радиоактивный материал размещается непосредственно в области злокачественного новообразования. Подобная форма лучевой терапии носит название внутренняя радиотерапия.
Преимущества проведения радиоэмболизации
- Радиоэмболизация позволяет увеличить продолжительность и качество жизни для пациентов с неоперабельными опухолями. В некоторых случаях, данный метод лечения является даже более эффективным, чем хирургическая операция или трансплантация печени.
- По сравнению со стандартной лучевой терапией, радиоэмболизация обладает меньшими побочными эффектами.
- Лечение не требует хирургических разрезов: врач производит лишь небольшой прокол в области введения катетера, который даже не нужно закрывать швами.
- Радиоэмболизация позволяет доставить к опухоли существенно большую дозу излучения, чем стандартная наружная лучевая терапия.
Показания к проведению радиоэмболизации
Радиоэмболизация применяется для лечения первичных опухолей печени или метастазов (распространения) рака другой локализации в печень. Это паллиативный метод лечения, который не позволяет полностью вылечить рак, но помогает замедлить рост опухоли, что сопровождается облегчением симптомов заболевания.
Радиоэмболизация подходит тем пациентам, которые не в состоянии вынести другие методы лечения, такие как хирургическая операция или пересадка печени.
Ограничения для проведения радиоэмболизации
Проведение радиоэмболизации не рекомендуется в случае тяжелой печеночной или почечной недостаточности, нарушениях свертывания крови или закупорке желчных протоков. В некоторых случаях радиоэмболизация проводится, несмотря на дисфункцию печени. При этом назначается меньшая доза излучения, а лечение разделяется на несколько этапов с целью минимизации влияния на здоровую ткань печени.
Радиоэмболизация не позволяет излечить рак полностью. Улучшение функции печени после процедуры отмечается примерно у 70% пациентов, что, в конечном итоге, улучшает выживаемость при раке.
Подготовка к проведению радиоэмболизации
За несколько дней до проведения радиоэмболизации (РЭ) пациента консультирует специалист по интервенционной радиологии, который будет проводить лечение.
Перед процедурой проводится ряд анализов крови, которые позволяют оценить функцию печени и почек, а также работу свертывающей системы крови. За 7-10 дней до лечения проводится ангиограмма, позволяющая увидеть кровеносные сосуды, которые питают саму опухоль.
Пациенту необходимо заранее распланировать свое нахождение дома после процедуры, поскольку в течение 3-7 дней после радиоэмболизации запрещаются или существенно ограничиваются контакты с людьми.
Женщинам следует всегда информировать лечащего врача и рентгенолога о любой возможности беременности. Исследования с применением рентгеновского излучения в период беременности не проводятся, чтобы избежать негативного воздействия на плод. При необходимости рентгенологического исследования следует предпринять все возможные меры по минимизации влияния излучения на развивающегося ребенка.
Важно сообщить врачу обо всех лекарствах, которые принимает пациент, в том числе растительного происхождения, а также о наличии аллергии, особенно на местные анестетики, препараты для наркоза или йодсодержащие контрастные материалы. За некоторое время до процедуры следует прекратить прием аспирина или других препаратов, которые разжижают кровь, а также нестероидных противовоспалительных средств.
Необходимо сообщить врачу о недавно перенесенных заболеваниях или других состояниях.
Врач должен предоставить пациенту подробные инструкции по подготовке к процедуре, в том числе рассказать о любых необходимых изменениях в привычной схеме лекарственного лечения.
Поскольку во время процедуры планируется использование седативных препаратов, то за 8 часов до лечения рекомендуется прекратить прием пищи и жидкостей.
Следует пригласить в больницу родственника или друга, который поможет пациенту добраться до дома после лечения.
Метод проведения радиоэмболизации
Радиоэмболизация проводится специалистом по интервенционной радиологии в операционной комнате.
Нередко лечение проводится амбулаторно. Однако некоторым пациентам требуется кратковременная госпитализация. Более подробно об особенностях проведения процедуры следует узнать у лечащего врача.
Для профилактики инфекции используются антибиотики; тошноту и болевой синдром позволяют контролировать специальные препараты.
Для визуализации артерий верхних отделов брюшной полости проводится исходная ангиограмма.
После этого в артерии области желудка и 12-перстной кишки помещается тонкая проволочная сетка, что позволяет защитить сосуды от возможного попадания в них микросфер.
В конце процедуры через катетер вводятся частицы, меченные специальным индикатором, что позволяет врачу рассчитать дозу излучения, которая может попасть в легкие. Это позволяет защитить легочную ткань от пагубного воздействия радиации.
Пациент размещается на операционном столе в положении на спине.
Для контроля сердцебиения, пульса и артериального давления во время процедуры используются аппараты, которые подключаются к телу пациента.
Медицинская сестра ставит систему для внутривенной инфузии, с помощью которой пациенту будут вводиться седативные препараты. В других случаях возможен общий наркоз. Кожа в месте введения катетера тщательно очищается от волос, дезинфицируется и закрывается хирургической простыней. Проводится обезболивание с помощью местного анестетика, затем точечный разрез кожи или небольшой прокол.
Под рентгеновским контролем через кожу вводится тонкий катетер, который попадает в бедренную артерию (крупный сосуд паховой области) и продвигается по ней в сосуды печени.
После размещения катетера в ветвях печеночной артерии, питающей опухоль, через него вводятся крошечные частицы, или микросферы.
В течение последующих 10-14 дней микросферы будут постепенно высвобождать в ткань печени необходимую дозу излучения.
После окончания процедуры катетер извлекается, проводится остановка кровотечения, и на рану накладывается давящая повязка. Наложение швов не требуется. Затем медицинская сестра снимает систему для внутривенной инфузии.
Продолжительность радиоэмболизации составляет около часа.
После проведения радиоэмболизации
В целом, радиоэмболизация проходит безболезненно, однако некоторые пациенты при инъекции микрочастиц через катетер испытывают кратковременную острую боль. Болевой синдром, который сохраняется дольше 6-8 часов, обычно свидетельствует о формировании язвенного дефекта на слизистой оболочке желудка или 12-перстной кишки. Лечение язвы проводится согласно общепринятым стандартам.
После окончания процедуры пациент остается под наблюдением до полного восстановления сознания, затем может отправляться домой.
У некоторых пациентов радиоэмболизация сопровождается развитием ряда побочных эффектов, которые носят название постэмболизационный синдром. Он включает тошноту, рвоту и лихорадку.
Самым частым побочным эффектом является боль, которая обусловлена прекращением кровотока в опухоли. Болевой синдром можно контролировать обезболивающими препаратами в таблетках или инъекциях.
В течение 3-5 дней после процедуры данные побочные эффекты исчезают, однако при их сохранении более 7-10 дней следует связаться с лечащим врачом.
В течение недели после радиоэмболизации у пациентов может отмечаться небольшое повышение температуры тела, сонливость и слабость.
Возобновить повседневную деятельность после лечения можно через 1-2 дня.
В течение недели после радиоэмболизации следует ограничить контакты с окружающими, поскольку организм пациента является источником излучения. В течение семи дней пациенту категорически не рекомендуется следующее:
- Тесный контакт с детьми и беременными женщинами.
- Спать в одной постели с супругом или партнером.
- Пользоваться общественным транспортом, когда подразумевается нахождение с другими пассажирами более двух часов подряд.
При двусторонней локализации опухоли в печени лечение состоит из двух этапов. Проведение КТ или МРТ после лечения обязательно каждые три месяца, что позволяет судить о скорости уменьшения объема опухоли.
Риски проведения радиоэмболизации
- Любая процедура, которая подразумевает нарушение целостности кожи, несет риск развития инфекции. В данном случае вероятность развития инфекции, которая требует антибиотикотерапии, составляет меньше 1 на 1000 случаев.
- Отмечается невысокий риск развития аллергической реакции на контрастный материал.
- Любая процедура, которая сопровождается введением катетера внутрь кровеносного сосуда, сопряжена с некоторыми рисками. К ним относится риск повреждения стенки сосуда, кровоизлияние или кровотечение в месте введения катетера и инфицирование.
- Существует вероятность попадания микросфер в кровеносные сосуды, питающие здоровые органы, что сопровождается изъязвлением слизистой оболочки желудка или 12-перстной кишки. Риск составляет около 2%.
- Имеется риск возникновения инфекции, даже при назначении антибиотиков.
- Поскольку частью процедуры является ангиография, отмечается невысокий риск развития аллергической реакции на контрастный материал.
(495) 545-17-44 – клиники в Москве и за рубежом
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
Источник: http://radiology.su/Radioembolizatsiya/
Метод радиоэмболизации при метастазах печени
Онкологический центр им. Н. Блохина первым на территории Российской Федерации применяет новейшую методику радиоэмболизации для уничтожения метастазов в печеночной ткани. Несколько тысяч больных злокачественными новообразованиями уже завершили курс радиоэмболизации. Это позволило значительно увеличить продолжительность жизни, а в отдельных случаях – достичь полного выздоровления.
Процесс радиоэмболизации достаточно сложен, требует участия врачей различных специальностей, поскольку необходим постоянный и динамический контроль за технической стороной проведения процедуры и работой собственно врачебной бригады.
Важным и необходимым моментом является слаженная работа всей врачебной бригады: анестезиолога, интервенционного радиолога, радиоизотопного технолога, эксперта в области радиационной физики.
Это необходимо для правильной динамической оценки состояния здоровья пациента, а также выбора эффективного и оптимального способа терапии.
Именно по этой причине метод радиоэмболизации метастазов печеночной ткани и первичного рака печени не используется в широком плане во многих медицинских учреждениях. Достичь слаженной и эффективной работы в команде могут только специалисты высоко уровня подготовки.
Подготовка к радиоэмболизации
Ангиография – это процесс визуализации сети кровеносных сосудов с помощью введения контрастного вещества. При помощи этого определяют те сосуды, которые непосредственно кровоснабжают злокачественный очаг в печеночной ткани.
В дальнейшем по катетеру, введенному в артерию, идущую к печени, также вводится контрастное вещество.
В некоторых случаях проводится только КТ или МРТ с контрастом, что также позволяет достаточно четко визуализировать сеть кровеносных сосудов вокруг патологического очага.
Радиоизотопная сцинтиграфия печени дает возможность обеспечить целенаправленное уничтожение опухолевого очага.
Непосредственно перед осуществлением радиоэмболизации нередко применяется введение микроскопических агрегатов альбумина (МАА), которые помечены технецием (Тс-99m).
Радиоизотопные молекулы Тс-99m МАА наглядно демонстрируют распределение вещества, введенного по внутрипеченочному внутриартериальному катетеру, при этом не отмечается токсического влияния на весь организм пациента в целом.
Методика радиоэмболизации
Дозу последующего облучения выбирают индивидуально: при отсутствии противопоказаний обычно в пределах 100-150 Гр. При использовании стеклянного варианта микросфер доза рассчитывается исходя из объема печени; при использовании резинового варианта – исходя из площади всей поверхности кожных покровов пациента.
Для непосредственного введения микросфер обеспечивают ангиографический доступ в бедренной артерии. Микросферические частицы иттрия-90 проникают внутрь окружающих тканей на глубину 2,5-10 миллиметров. Именно это свойство делает иттрий-90 практически идеальным изотопом для проведения локальной лучевой терапии.
Механизм действия этих микросфер с иттрием-90 заключается в обеспечении высокой дозы облучения злокачественного опухолевого очага (120-200 Гр) на фоне сравнительно низкого уровня облучения всей печеночной ткани (20-30 Гр). Для этого нужно как можно точнее ввести микрочастицы именно в патологический очаг, исключая их растекание по шунтам. Необходим тщательный радиационный контроль на всех этапах процедуры.
Источник: http://tumor-clinic.ru/metody-lecheniya-metastazov-pecheni/metod-radioembolizatsii-pri-metastazah-pecheni/
Радиоэмболизация. Хирургическое лечение рака в Москве
Радиоэмболизация — это комбинированный метод лечения онкологических заболеваний, который состоит из радиотерапии и техники эмболизации. Радиотерапия подразумевает применение ионизирующего излучения, способного уничтожать опухолевые клетки. Этот принцип положен в основу лучевой терапии. Эмболизация представляет собой закупорку кровеносного сосуда.
Что же собой представляет метод радиоэмболизации?
В ходе процедуры в полость кровеносных сосудов, которые питают опухоль, помещают микрочастицы, состоящие из стекла или полимеров, несущих радиоактивный изотоп иттрия, что приводит к блокированию притока крови у опухоли и высвобождению большой дозы излучения, а также разрушению раковых клеток. Катетер, с помощью которого поставляются микрочастицы, представляет собой длинную тонкую трубку из пластика, в диаметре не толще карандаша. А каждая микрочастица в диаметре не толще волоса человека.
Области применения радиоэмболизации
Радиоэмболизация применяется в паллиативном лечении рака печени, головного и спинного мозга. Метод помогает замедлить рост опухоли, и, таким образом, облегчить симптомы заболевания.
Побочные эффекты радиоэмболизации. Постэмболизационный синдром
Побочные эффекты, возникающие после радиоэмболизации, называются постэмболизационным синдромом. К ним относятся: тошнота, рвота, повышение температуры тела, слабость, сонливость, повышенная утомляемость.
Также очень часто, в первые дни после процедуры, пациенты жалуются на болезненные ощущения. Они обусловлены остановкой кровотока опухоли. Этот симптом можно устранять с помощью обезболивающих средств.
Если в течение 7 дней побочные эффекты не прошли, стоит обратиться к лечащему врачу.
Подготовка к процедуре радиоэмболизации
Пациент должен заранее планировать свой быт. Поскольку в течение 3–7 дней после процедуры должны быть максимально ограничены контакты с людьми.
В этот период пациент является источником излучения и может принести вред здоровью окружающих.
В течении недели запрещено спать с кем-то в одной постели, пользоваться общественным транспортом, если нахождение рядом с другими пассажирами превышает два часа, запрещены тесные контакты с беременными женщинами и детьми.
Обязательно нужно предупредить доктора обо всех лекарственных средствах, которые принимает пациент, а также о аллергии. Это обезопасит, в первую очередь, самого больного от возможных побочных эффектов и осложнений.
За несколько дней до процедуры обязательно нужно прекратить прием препаратов, которые разжижают кровь, а также нестероидных противовоспалительных средств. Пациент должен сказать врачу о перенесенных заболеваниях в недавнем времени, о наличии беременности.
Примерно за 8 часов до процедуры необходимо прекратить прием пищи и ограничить прием жидкости.
Источник: https://www.med-kvota.ru/oncologya/radioembolizaciya
РАДИОЭМБОЛИЗАЦИЯ
ПЭТ КТ (PET CT) – позитронно-эмиссионная томография (ПЭТ) и компьютерная томография (КТ) // Радиоэмболизация
Эмболизация – это метод малоинвазивного лечения, который сводится к закупорке (окклюзии) одного или нескольких кровеносных сосудов или каналов в сосудистой мальформации.
Радиотерапия (лучевая терапия) – подразумевает использование ионизирующего излучения, которое уничтожает раковые клетки и способствует уменьшению размеров опухоли.
РАДИОЭМБОЛИЗАЦИЯ – это комбинированный метод лечения рака печени, состоящий из радиотерапии и процедуры эмболизации.
В отличие от наружной, или внешней, радиотерапии, при которой высокоэнергетическое рентгеновское излучение поступает к опухоли извне, при радиоэмболизации (РЭ) радиоактивный материал размещается непосредственно в области злокачественного новообразования. Подобная форма лучевой терапии носит название внутренняя радиотерапия.
В ходе радиоэмболизации в кровеносные сосуды, питающие опухоль, помещаются крошечные микрочастицы из стекла или полимеров, что нарушает кровоснабжение раковых клеток. Кроме этого, попадание данных микрочастиц, несущих радиоактивный изотоп иттрия Y-90, внутрь опухоли сопровождается высвобождением большой дозы излучения.
Во время процедуры используется: рентгеновское оборудование, катетер, и микросферы (крошечные частицы) из стекла или полимеров, несущие радиоактивный изотоп иттрия Y-90.
В ходе радиоэмболизации (РЭ) обычно используется рентгеновская трубка, стол пациента и монитор, расположенный в кабинете рентгенолога.
Для наблюдения за процессом и для контроля действий врача используется флюороскоп, который преобразует рентгеновское излучение в видеоизображение. Для улучшения качества изображений применяется особый усилитель, подвешенный над столом пациента.
Катетер представляет собой длинную и тонкую пластиковую трубку диаметром меньше карандаша.
Ионизирующее излучение доставляется с помощью миллиона стеклянных или пластиковых частиц, которые занимают в объеме меньше половины чайной ложки, причем каждая микросфера по диаметру не больше человеческого волоса.
Кроме этого, во время процедуры используются другие устройства и оборудование, например, системы для внутривенной инфузии и аппараты для контроля артериального давления и сердцебиения.
Для визуализации кровеносного сосуда, питающего опухоль, используется рентгенологическое обследование на фоне введения контрастного материала.
Под рентгеновским контролем врач вводит катетер через кожу в сосуд и продвигает его до необходимой точки. После этого через катетер в обнаруженный кровеносный сосуд вводятся микросферы, заполненные радиоактивным материалом.
После попадания радиоактивных частиц в область опухоли происходит доставка высокой дозы излучения непосредственно к раковым клеткам. Кроме этого, микросферы блокируют приток крови к опухоли, что лишает ее кислорода и питательных веществ, необходимых для роста.
Печень получает кровоснабжение по двум сосудам: печеночной артерии и воротной вене. В норме, по воротной вене в печень поступает около 75% крови, тогда как печеночная артерия и ее ветви обеспечивают лишь 25% кровотока. Однако опухоль, растущая в тканях печени, получает почти всю необходимую ей кровь по печеночной артерии.
Радиоактивные микросферы вводятся непосредственно в печеночную артерию, и сразу же попадают в опухоль и на здоровые ткани печени практически не воздействуют.
Радиоактивное излучение постепенно ослабевает в течение двух недель после введения микросфер и полностью исчезает через месяц после процедуры. Крошечные частицы, которые остаются в печени, никаких нарушений не вызывают.
ОБЛАСТИ ПРИМЕНЕНИЯ РАДИОЭМБОЛИЗАЦИИ
Радиоэмболизация применяется для лечения первичных опухолей печени или метастазов (распространения) рака другой локализации в печень.
Это паллиативный метод лечения, который не позволяет полностью вылечить рак, но помогает замедлить рост опухоли, что сопровождается облегчением симптомов заболевания.
Радиоэмболизация подходит тем пациентам, которые не в состоянии вынести другие методы лечения, такие как хирургическая операция или пересадка печени.
+7(495) 545 17 30 – срочное радиологическое обследование и лечение
ЗАПРОС в КЛИНИКУ
Источник: http://pet-ct.su/Radioembolizatsiya/
Радиоэмболизация
Радиоэмболизация — метод лечения онкологических заболеваний, при котором к опухоли по кровеносным сосудам доставляются микрочастицы из стекла или полимеров, содержащие радиоактивный материал.
Ионизирующее излучение убивает клетки опухоли и, таким образом, способствует ее уменьшению. Кроме того, микрочастицы блокируют приток крови к тканям опухоли, лишая их кислорода и питания.
При радиоэмболизации воздействие радиоактивного излучения на организм в целом ниже, чем при традиционной лучевой терапии, и, следовательно, она вызывает меньше побочных эффектов.
Кроме того, данный метод позволяет эффективнее доставить к органу необходимую дозу излучения.
Чаще всего процедура используется для лечения онкологических заболеваний печени. В норме 75% кровотока поступает в печень по воротной вене, а оставшиеся 25% — по печеночной артерии. Именно артериальная кровь питает ткани опухоли, а потому микрочастицы с радиоактивным элементом, вводимые в артерию, попадают непосредственно к опухоли и почти не воздействуют на здоровые клетки печени.
Ионизирующее излучение сохраняется на протяжении приблизительно двух недель после процедуры, а через месяц полностью исчезает. Микросферы же остаются в печени и никак не влияют на ее работу.
Показания и противопоказания к радиоэмболизации
Лучше всего на радиоэмболизацию отвечают метастазы в печень колоректального рака и гепатоцеллюлярная карцинома. Также метод используется при следующих типах онкологических заболеваний печени:
- холангиокарцинома;
- опухоли молочных желез или легких, метастазировавшие в печень;
- нейроэндокринные опухоли, распространившиеся в печень.
Радиоэмболизация часто используется в комбинации в другими методами лечения. Ее применяют, чтобы уменьшить слишком большие для хирургического удаления опухоли. После уменьшения новообразования в размерах появляется возможность провести резекцию.
В комбинации с химиотерапией радиоэмболизация используется для максимально возможного уничтожения раковых клеток.
Недавние исследования показывают, что химитерапия в комбинации с радиоэмболизацией в терапии первой линии дает лучшие результаты при метастазах в печень колоректального рака, чем использование одной только химиотерапии.
Кроме того, радиоэмболизация применяется как паллиативный метод лечения для опухолей, которые невозможно удалить хирургически и которые не отвечают на химиотерапию.
В этом случае ионизирующее воздействие позволяет замедлить рост опухоли и, таким образом, на время снизить проявление симптомов заболевания и повысить качество жизни пациентов.
Согласно статистике, улучшение функции печени наблюдается у 70% пациентов после радиоэмболизации.
Стоит отметить, что к процедуре есть ряд противопоказаний. Радиоэмболизация не проводится в случае, если у пациента наблюдается:
- Нарушения свертываемости крови
- Тяжелые заболевания печени
- Почечная недостаточность
- Нетипичное кровоснабжение печени
- Закупорка желчных протоков
В ряде случаев при нарушениях функции печени радиоэмболизация проводится, но с меньшей дозой излучения и выполняется поэтапно, для минимизации нагрузки на орган.
Порядок проведения процедуры
Продолжительность процедуры радиоэмболизации в норме составляет около часа. Как правило, она выполняется амбулаторно, но в некоторых случаях требует непродолжительной госпитализации.
Предварительно пациенту делают ангиограмму — исследование сосудов брюшной полости. Затем артерии в области желудка и верхних отделов кишечника защищают от попадания микрочастиц, поместив в них специальную сетку.
Перед катетеризацией пациенту проводится седация с местным обезболиванием или (в некоторых случаях) вводится общий наркоз.
Через разрез или прокол под кожу под рентгеновским контролем вводится тонкий катетер.
Через бедренную артерию он проводится в сосуды печени, точнее, в ту ветвь артерии, которая питает опухоль. После размещения катетера через него в организм вводятся микросферы.
После введения катетер извлекается, и на рану накладывается повязка (швов при процедуре не требуется).
Побочные эффекты радиоэмболизации
Процедура радиоэмболизации, как правило, проходит безболезненно, однако у некоторых пациентов могут возникнуть кратковременные болевые ощущения.
После процедуры, как правило, появляются следующие побочные эффекты:
- усталость
- головокружение
- боли в животе
- жар
- потеря аппетита
- тошнота, рвота
Большинство перечисленных расстройств удается компенсировать назначением соответствующих препаратов, а через 3–5 дней побочные эффекты, как правило, проходят.
При радиоэмболизации крайне редко развиваются серьезные осложнения, однако в некоторых случаях у пациентов могут возникнуть:
- язвы желудка или 12-перстной кишки
- нарушение функции печени или желчного пузыря
- низкий уровень белых клеток крови
- радиационное повреждение легких
Пациентам стоит внимательно относиться к своему состоянию после процедуры и рассказывать врачу о любых изменениях состояния — в этом случае серьезных проблем можно избежать. Если побочные эффекты не проходят спустя 7–10 дней, с жалобами на них также обязательно нужно показаться врачу.
Техника безопасности
Пациентам после радиоэмболизации важно помнить о необходимости ограничения контактов с другими людьми, так как они сами становятся источником излучения. В течение семи дней после процедуры не стоит спать в одной постели с партнером или супругом, также следует избегать поездок на общественном транспорте и контактов с беременными женщинами и детьми.
Источник: http://oncohepatology.ru/metody-lecheniya/radioembolizatsiya/
Радиоэмболизация при метастазах в печени
03 СЕН 2018
Онкология, Лечение за рубежом
Метастазы в печени встречаются намного чаще, чем первичный рак. Поначалу они не вызывают каких-либо симптомов, но постепенно увеличиваются и все сильнее нарушают работу печени. Беспокоит тошнота, боли в животе, резко снижается аппетит, больной теряет вес, возникает желтуха, асцит — скопление жидкости в брюшной полости.
Чаще всего в печень метастазируют опухоли пищеварительного тракта: рак желудка, толстой кишки, желчного пузыря и желчных протоков. Метастазы в печени встречаются при раке легких, молочной, поджелудочной железы, нейроэндокринных опухолях, меланоме.
Мы знаем, где применяют самые современные методы лечения метастазов в печени, и поможем попасть в нужную клинику за границей. Свяжитесь с нами: 8 (800) 777-37-25.
Для лечения вторичного рака печени применяют химиопрепараты (их вводят системно или внутриартериально), таргетные препараты, радиочастотную аблацию (процедура, во время которой в узел вводят иглу-электрод и разрушают его с помощью тока высокой частоты). Перспективный метод — эмболизация.
Его суть состоит в том, что в сосуд, питающий опухоль, вводят микроскопические частицы — эмболы. Они застревают в капиллярах и нарушают приток крови к узлам. Эмболизацию сочетают с другими методами лечения. Например, при химиоэмболизации вместе с эмболизирующими частицами вводят химиопрепарат.
При радиоэмболизации эмболизирующие частицы испускают излучение, которое уничтожает опухолевые клетки.
Как работает радиоэмболизация
Печень — один из органов с необычным кровоснабжением. Ее кровоснабжают сразу два сосуда: воротная вена собирает кровь из кишечника, а печеночная артерия отходит от чревного ствола — ветви брюшной части аорты. Собирает кровь от печени печеночная вена, она впадает в нижнюю полую вену.
Здоровая ткань печени получает 75–90% кровоснабжения из воротной вены. Злокачественные опухоли, напротив, на 90% кровоснабжаются из печеночной артерии. Благодаря такой особенности, можно «перекрыть кислород» для метастазов, не затрагивая здоровую ткань.
Во время процедуры радиоэмболизации в сосуды опухоли вводят микросферы из стекла или полимерного материала диаметром 20–60 микрон (примерно одна тридцатая диаметра человеческого волоса). Такие частицы достаточно малы, чтобы достичь капилляров, но слишком велики, чтобы пройти дальше.
Они застревают и нарушают приток крови к опухолевой ткани. И тут в дело вступает радиоактивное вещество, «заряженное» в микросферы — иттрий-90 (Y-90). Он генерирует бета-лучи, проникающие в ткани на глубину примерно 2,5 мм.
Метастаз получает губительную дозу излучения, больше, чем во время классической лучевой терапии, а здоровые клетки печени остаются практически нетронутыми.
Иттрий-90 имеет период полураспада 64,1 часа. После одной процедуры микросферы продолжают испускать излучение 10–14 дней.
В каких случаях показана радиоэмболизация
Решая, нужно ли проводить радиоэмболизацию у конкретного пациента, врач должен учитывать многие факторы. Если в общих чертах, то процедура может быть выполнена в следующих случаях:
- Узлы в печени неоперабельны.
- По прогнозам пациент проживет больше 12 месяцев.
- Удовлетворительное общее состояние пациента.
- Степень нарушения функции печени по шкале Чайлд-Пью — A или B.
Радиоэмболизацию можно применять не только при метастазах, но и при первичных опухолях печени — гепатоцеллюлярных карциномах.
Противопоказания
Согласно рекомендациям Управления по контролю качества лекарственных препаратов и пищевых продуктов США (FDA), радиоэмболизация печени противопоказана в следующих случаях:
- перенесенный курс лучевой терапии в области печени;
- одновременное наличие асцита и печеночной недостаточности;
- метастазы в других органах;
- тяжелое нарушение функции печени;
- курс капецитабина перед хирургическим вмешательством в последние два месяца;
- беременность;
- тромбоз воротной вены;
- нарушение анатомической структуры венозной системы печени;
- значительные отклонения в результатах общего и биохимического анализов крови.
Как проводится процедура?
Радиоэмболизацию проводит врач, специализирующийся в области интервенционной радиологии. За несколько дней до процедуры он осматривает и консультирует пациента.
Больной должен рассказать доктору обо всех препаратах, БАДах и витаминах, которые принимает, о своих хронических заболеваниях, наличии аллергии на лекарства.
За несколько дней до радиоэмболизации рекомендуется прекратить прием аспирина и других препаратов, разжижающих кровь.
Обследование перед процедурой включает:
- общий анализ крови;
- биохимический анализ крови для оценки функции почек и печени;
- анализ крови на свертываемость;
- ангиографию сосудов печени, в которые будет вводиться препарат — за 7–10 дней до вмешательства.
Радиоэмболизацию выполняют в специально оборудованной операционной. Проводят ангиографию, чтобы оценить анатомию сосудистой сети — это помогает правильно ввести препарат и предотвратить осложнения со стороны других органов.
В области паха делают прокол, через него в бедренную артерию вводят катетер — тонкую гибкую трубку из полимера толщиной примерно 3 мм. Под контролем рентгенографии катетер постепенно продвигают, пока он не достигнет нужного сосуда. После этого вводят препарат.
Катетер извлекают, на место прокола накладывают стерильную повязку. В течение всей процедуры у пациента контролируют частоту пульса и артериальное давление.
Лечение зачастую можно провести в амбулаторных условиях. Общий наркоз, как правило, не нужен: достаточно местной анестезии в области прокола и седации (легкого «медикаментозного сна»).
Во время введения препарата пациент может почувствовать тепло, жжение. Болезненность бывает редко.
Врач может назначить препараты для профилактики тошноты, антибиотики для профилактики инфекционных осложнений.
Какого эффекта можно ожидать
Радиоэмболизация помогает уменьшить вторичные очаги в печени и затормозить распространение рака.
Например, в одном из небольших исследований было показано, что процедура помогает замедлить прогрессирование колоректальных опухолей с метастазами в печени.
В другом исследовании удалось уменьшить первичный рак — гепатоцеллюлярную карциному. Пока еще недостаточно данных о том, насколько радиоэмболизация может продлить жизнь пациентов.
В настоящее время продолжаются некоторые крупные клинические испытания, которые помогут лучше изучить преимущества процедуры.
Оценить результаты лечения помогает МРТ, КТ, ПЭТ-сканирование. Обычно компьютерная томография может показать регрессию узлов через 3 месяца. МРТ обнаруживает положительную динамику намного быстрее — уже через 2 дня.
Побочные эффекты
Чаще всего встречаются побочные эффекты, которые составляют так называемый постэмболизационный синдром: тошнота, рвота, лихорадка, боли. Многим пациентам в течение ближайших дней после процедуры требуется обезболивание. Обычно все симптомы проходят через 3–5 дней. Около недели может сохраняться небольшое повышение температуры, слабость, чувство усталости.
Намного реже возникают тяжелые осложнения. Например, если эмболизирующий препарат случайно попадает в сосуды других органов, в них возникает воспаление, требуется специальное лечение. Очень редко на 60-90-й день после вмешательства развивается радиационно-индуцированное поражение печени. Возникает желтуха, асцит, в крови повышается уровень билирубина.
Рекомендации после радиоэмболизации
В течение ближайшей недели, пока препарат выделяет большие дозы бета-излучения, больному нужно ограничить контакты с другими людьми. Нельзя ни с кем спать на одной кровати, пользоваться общественным транспортом, находиться больше двух часов рядом с другим человеком. Нельзя находиться рядом с детьми и беременными женщинами, потому что радиация может им сильно навредить.
Где можно выполнить радиоэмболизацию при метастазах в печени
Этот вид лечения можно получить в разных странах. Чаще всего пациенты посещают клиники в Германии, Израиле, Корее.
Свяжитесь с нами. Мы подскажем, куда обратиться, найдем опытного врача-эксперта, который оценит вашу ситуацию и определит, есть ли у вас показания к радиоэмболизации. С нашей помощью вы сможете попасть на лечение в лучшие клиники мира. Воспользуйтесь нашими знаниями и опытом 8 (800) 777-37-25.
Источник: https://mednavi.ru/radioembolizatsiya/
Радиоэмболизация метастазов печени
В онкологическом центре применяют новую технологию в лечении метастаз печени. Несколько тысяч пациентов уже успешно прошли лечение методом радиоэмболизации, которое позволяет значительно продлить жизнь, а в некоторых случаях добиться полного выздоровления. С января 2012 года новую методику лечения впервые в России применяет Онкологический центр.
Радиоэмболизация достаточно сложная процедура, требующая участия в лечении врачей разных специализаций, т.к. необходимо осуществлять контроль за техникой проведения процедуры, контролировать работу всей операционной бригады, которая включает в себя интервенционного радиолога, врача-анестезиолога, специалиста по радиационной физике и радиоизотопных технологов.
Именно поэтому данный метод лечения метастазов печени и рака печени не нашел своего применения во многих медицинских учреждениях. Сотрудничество врачей при проведении лечения необходимо для более точной оценки состояния пациента и выбора оптимального и эффективного метода лечения.
В интервенционной радиологии, радиационной физике, медицинской и хирургической онкологии, а также в гепатологии участие в лечении различных врачей также не менее важно.
Необходимая диагностика перед процедурой
Ангиография – диагностика кровеносных сосудов печени с использованием рентгена, что необходимо для определения возможности использования метода радиоэмболизации. До начала процедуры с целью выделения контуров кровеносных сосудов, пациенту внутривенно вводят контрастное вещество.
Это позволяет выявить сосуды, которые доставляют кровь к злокачественной опухоли внутри печени. Далее, в артерию, ведущую к печени, вводят катетер, по которому в печень также вводят контрастное вещество для исследования.
В некоторых случаях ангиографию проводят совместно с КТ или МРТ.
Это дает возможность исследовать кровеносные сосуды печени без использования катетера, с использованием только внутривенного введения контраста.
Сцинтиграфия печени позволяет обеспечить более целенаправленное лечение опухоли.
Перед проведением метода радиоэмболизации часто используется введение макроагрегатов альбумина (МАА), меченных технецием (Тс-99m).
Радиоактивные частички Tc-99m MAA, не оказывая токсического воздействия на организм, способны показать распределяемое вещество, которое вводилось через установленный в печеночную артерию катетер.
Проведение процедуры
При отсутствии противопоказаний к процедуре выбирают дозу предполагаемого облучения: обычно в пределах 100—150 Гр. При использовании стеклянных микросфер дозу рассчитывают в зависимости от объема печени, резиновых — от площади поверхности тела пациента.
Для введения микросфер осуществляют ангиографический доступ через бедренную артерию. Микросферы иттрия-90 проникают в окружающие ткани в среднем на 2,5 мм, но не более 10 мм. Эти свойства делают иттрий-90 почти идеальным изотопом для локальной лучевой терапии.
Механизм действия микросфер, содержащих иттрий заключается в создании высокой дозы облучения опухоли (120—200 Гр) при относительно небольшом облучении непораженной ткани печени (20—30 Гр).
Для достижения этого эффекта микросферы необходимо ввести как можно более точно в артерии, питающие новообразование, и одновременно избежать попадания частиц по коллатералям или шунтам в соседние органы. На всех этапах процедуры осуществляют тщательный контроль радиационной безопасности.
Источник: http://www.onkodoktor.ru/radioembolizatsiya
Рак печени. Регионарная радиотерапия (радиоэмболизация) микросферами SIR-spheres
Регионарная радиотерапия (радиоэмболизация) — возможный метод радиотерапии больных опухолями печени, поскольку позволяет избирательно воздействовать на опухоль, минимально повреждая паренхиму радиочувствительной печени. Регионарная радиотерапия — это минимально-инвазивный метод, так называемая селективная внутренняя радиотерапия.
Наиболее эффективной такая терапия является для пациентов с метастазами в печени от первичного колоректального рака, нейроэндокринных опухолей, рака молочной железы, которые не подлежат хирургическому удалению.
Во время проведения селективной внутренней радиотерапии опухоль облучается «изнутри».
В противоположность внешней лучевой терапии с помощью такой техники можно облучать раковые клетки более высокой дозой радиации, требуемой для уничтожения раковых клеток, при этом не нанося существенного вреда здоровым клеткам печени.
Метод регионарной радиотерапии микросферами SIR-spheres был разработан в 1987 г. в Австралии. В дальнейшем, по мере улучшения и совершенствования методики с ее помощью были пролечены тысячи больных. Эта техника получила официальное признание со стороны Американской ассоциации продуктов питания и лекарств (FDA) в 2002 г.
По данным мюнхенского университета, на лечении в котором находилось 70 пациентов, у большинства пациентов, прошедших регионарную радиотерапию, наблюдался позитивный оборот в течении их болезни.
В некоторых случаях наблюдалось значительное уменьшение опухоли, что позволило провести хирургическое удаление. Дозирование определяется и назначается индивидуально, после проведения КТ с технециумом.
Терапия считается хорошо переносимой — уже через несколько дней пациенты могут покинуть клинику.
Пациенты и результаты
Клинические исследования безопасности и эффективности (1–3 фазы) регионарной радиотерапии микросферами SIR-spheres были проводились в крупных лечебных учреждениях Австралии, Новой Зеландии и Гонконга.
В исследуемую группу в Австралии и Новой Зеландии, входили пациенты с метастатическим раком печени, в то время как в Гонконге наблюдалось преобладание первичного рака печени. Полученные результаты для обеих групп пациентов показали преимущество этого метода, перед другими формами лечения.
В обеих азиатских и австралийских группах, у некоторых пациентов с запущенными стадиями рака печени, опухоли были удалены хирургическим путем после применения регионарной радиотерапии микросферами SIR-spheres.
Существует ряд противопоказаний для применения регионарной радиотерапии микросферами SIR-spheres:
- Ранее, получали лучевую терапии для печени.
- С явлениями асцита, или печеночной недостаточности.
- С явные нарушения тестов на синтетическую и экскреторную функции печени.
- С опухолями, поддающимся для лечения хирургической резекции.
- У которых более 20 процентов лекарственного вещества перенаправляется в легкие (определяется по компьютерной томографии при помощи технеция).
- По предварительной оценки ангиограммы, которые демонстрируют значительное рефлюкс печеночной артериальной крови в желудок, поджелудочную железу и кишечник.
- Широкое распространение и вне-печеночных заболеваний.
Описание методики
Микросферы SIR-spheres доставляются с помощью катетера, помещенного через бедренную артерию и брюшную аорту в печеночную артерию и крупные кровеносные сосуды печени в место расположения опухоли. Микроскопические сферы, каждая ок.
32 микрон (одна треть диаметра волоса), являются носителями иттрия-90 (90Y — источник β-излучения с периодом полураспада 64 часа, β-частицы проникают в окружающие ткани не более чем на 10 мм). Микросферы оказываются в сосудистом русле опухоли, где уничтожают опухоль за счет нанесения повреждений ДНК раковых клеток ионизирующей радиацией.
Достигается значительное превышение дозы радиации в опухоли — 34–147 Грей по сравнению с максимальной допустимой дозой облучения паренхимы печени — 9–75 Гр.
Побочные явления
Если процедура радиоэмболизации выполнена правильно и микросферы не осели за пределами печени, пациенты, как правило, не испытывают серьезных побочных эффектов. Однако во время самой процедуры пациенты могут испытывать боль.
Если это происходит, необходимо сообщить об этом врачу и пациенту будут введены обезбаливающие препараты. У некоторых пациентов болевые ощущения продолжаются в течение нескольких часов после процедуры. В этом случае пациенту также вводятся обезбаливающие препараты.
У некоторых пациентов может развиться температура выше 38°С и не спадать в течение недели. Другим побочным эффектом является тошнота. Чаще всего в течение нескольких дней после процедуры пациенты ощущают сонливость и страдают отстутсвием апетита.
После выполнения процедуры пациентам прописывают препараты, предоствращающие гастрит и образование пептической язвы.
Нужно принимать во внимание, что при неправильном введении микросфер, всегда существует опасность того, что микросферы могут попасть в желудок, двенадцатиперстную кишку, поджелудочную железу и др.
органы и вызвать серьезные побочные эффекты. Доза радиации определяется для каждого пациента в индивидуальном порядке. Если доза окажется чрезмерно высокой, печень может получить долговременное повреждение.
Летальность — 4%.
Учитывая, что каждый человек реагирует индивидуально на всякое воздействие, невозможно предсказать заранее, какие и в каком объеме побочные явления будут проявляться. Поэтому следует тщательно взвесить все достоинства и недостатки этого метода лечения, обсудив все условия с лечащим врачом, чтобы знать, чего можно ожидать в ходе лечения.
Правила техники безопасности
Поскольку иттрий-90 — радиоактивный изотоп, существует несколько правил техники безопасности, которые пациент и его семья должны соблюдать в период прохождения регионарной радиотерапии:
- пациенту запрещено пользоваться общественным транспортом (включая самолет), если он должен сидеть рядом с другим человеком более двух часов в течение первой недели после проведенного сеанса регионарной радиотерапии;
- в этот же период времени запрещается спать в одной кровати с членами семьи (мужем/женой);
- в этот же период времени пациенту запрещается вступать в физический контакт (прикосновения, объятия) с маленькими детьми и беременными женщинами;
- разрешается приближаться к взрослым лицам на несколько минут, или, наоборот, держаться на расстоянии трех метров от других людей в течении первых трех дней после сеанса регионарной радиотерапии.
Источник: http://www.inmedas.ru/hi_technologies/oncology/sir_spheres/index.php
Радиоэмболизация
Разработка способов доставки радиоактивных изотопов к опухолям печени путем внутриартериального введения началась с середины 1960х годов, однако до сих пор по сути находится в стадии клинического эксперимента. Для внутриартериального облучения в основном используют изотопы фосфора (32P), резиновые или стеклянные микросферы иттрия (90Y), йод-липиодол (131I-липиодол).
Микросферы иттрия-90
Иттрий 90 является чистым бета-излучателем с периодом полураспада 64 ч и энергией дезинтеграции 0,937 МэВ. В-частицы проникают в окружающие ткани в среднем на 2,5, но не более 10 мм. Эти свойства делают 90 Y почти идеальным изотопом для локальной лучевой терапии.
Как правило, за 4-6 недель до радиоэмболизации выполняют ангиографию печени. Оценивают артериальную анатомию и возможность селективного введения радиоизотопа.
Процедуру радиоэмболизации начинают в ангиографическом кабинете, используя пункцию бедренной артерии.
Катетер проводят максимально селективно в собственную или долевые печеночные артерии, в идеале – в сосуд, питающий опухоль. Катетер фиксируют и транспортируют пациента в радиоизотопное отделение, где и производят введение радиопрепарата.
<\p>
После введения в печеночную артерию микросфер 90Y соотношение радиации в опухоли и нормальной ткани составляет от 3:1 до 6:1, что позволяет добиться облучения новообразования дозами 60-120 Гр.
Внутриартериальная терапия микросферами 90Y не вызывает тяжелых побочных эффектов.
Практически отсутствует постэмболизационный синдром, т.к. окклюзии печеночной артерии не происходит. Пациентов выписывают в тот же или на следующий день после процедуры.
Еще одно преимущество – необходимость выполнения только одной, максимум двух радиоэмболизаций. Что весьма важно, хорошие результаты наблюдаются не только при гепатоцеллюлярном раке, но и при холангиокарциноме.
Что касается отдаленных результатов, то они приближаются к таковым при масляной химиоэмболизации печёночной артерии.
Недостатками метода является относительно высокая стоимость, необходимость строгого соблюдения радиационной безопасности, определенные трудности (в том числе и таможенные) быстрой доставки изотопа из-за рубежа.
131I-липиодол (йод-липиодол)
Стимулом для разработки этого изотопа стало открытие эффекта селективного накопления липиодола в опухолях печени при масляной химиоэмболизации.
Катетер для введения 131I-липиодола устанавливают в кабинете ангиографии, после чего пациента переводят в гамма-камеру, где и осуществляют радиоэмболизацию.
Клинические данные, полученные при лечении большого числе больных гепатоцеллюлярным раком, позволили сделать следующие выводы: радиоэмболизация 131I-липиодолом позволяет создать терапевтическую дозу облучения в опухоли (до 200 Гр) при дозе на здоровую ткань печени менее 20 Гр, легкие 15 Гр, всего тела менее 2 Гр;
Изучение распределения и фармакокинетики 131I-липиодола у больных первичным раком печени показало, что изотоп располагается в основном в печени (70-90%) и легких (10-20%). Дозы 131I составили: в печени 31 Гр, в легких 22, во всем теле 1,9 и в опухоли печени диаметром 4 см 239 Гр.
Для радиоэмболизации опухоли почки применяют коммерчески доступный 125I. Его частицы, имеющие размеры 4,3х0,8 мм, вводят суперселективно в сосуды, кровоснабжающие опухоль. Поскольку рак почки чувствителен к дозам радиации более 80 Гр, добиваются того, чтобы внутриопухолевая доза составляла около 160 Гр.
Метод не предполагает сочетанного воздействия радиации и артериальной окклюзии, поэтому полноту эмболизации не оценивают.
Учитывая множество технических проблем (транспортировка радиопрепарата, защита персонала, радиогигиенические требования к оборудованию, необходимость изолированных палат для больных) метод не нашел широкого применения в клинической практике.
Источник: http://chemoemboli.ru/node/107
Новости и исследования в медицине: новые технологии, методы лечения, профилактики и реабилитации
-
02 Октября в 7:58 5
Симптомы сахарного диабета можно определить дома
Многие диабетики не догадываются о своем заболевании, поэтому мы предлагаем определить сахарный диабет по симптомам дома.
Сахарный диабет
-
30 Сентября в 21:50 71
Видеоигры при боли в спине: советы врачей
Новое исследование выявило, что видеоигры при боли в спине (Nintendo Wii Fit U) помогают быстрее восстановиться: советы врачей и мнение ученых приводит журнал «Физическая терапия».
Исследования
-
30 Сентября в 9:58 130
Кофе продлевает жизнь при болезнях почек
Небольшая порция кофе продлевает жизнь при ХБП (хронической болезни почек) благодаря нормализации функций сосудов.
Питание и диеты
-
27 Сентября в 23:55 274
Таблетки плаценты после родов: стоит ли принимать?
Многие звездные мамочки восхваляют таблетки плаценты после родов: стоит ли вам принимать это нетрадиционное средство?
Беременность и роды
-
26 Сентября в 23:55 439
Антибиотики подавляют иммунитет
Специалисты утверждают: антибиотики подавляют иммунитет при условии их нерационального использования.
Исследования
-
25 Сентября в 23:45 455
Плацебо в лечении хронической боли: 50% эффективность
Американские ученые установили, что прием плацебо для лечения хронической боли помогает почти 50% пациентов, в том числе не отвечающим на настоящие анальгетики.
Наука и технологии
-
24 Сентября в 23:50 449
Как ожирение приводит к астме
Лишний вес — причина многих хронических заболеваний, а недавно американские ученые объяснили, как ожирение приводит к астме.
Питание и диеты
-
23 Сентября в 23:55 873
Почему исчез валсартан? Лекарство не вызывает рак
Новое исследование ставит вопрос, почему в Европе и в мире был запрещен и внезапно исчез валсартан (Вазар): по словам ученых, популярное лекарство от гипертонии не вызывает рак в краткосрочной перспективе.
Исследования
-
20 Сентября в 23:55 425
Дизурия или 18 причин болезненного мочеиспускания
Среди возможных причин болезненного мочеиспускания (дизурии) основное место принадлежит воспалительным заболеваниям и состояниям, затрагивающим мочевой пузырь или близлежащие органы. Большинство из них легко поддаются лечению.
Урология и андрология
-
19 Сентября в 23:55 462
Риск развития рака: тест для родственников онкобольных
Сотрудники Стэнфордского университета (США) предложили недорогой тест для родственников онкобольных, которые желают узнать риск развития рака у себя лично.
Онкология
-
18 Сентября в 22:55 504
Делать прививку от гриппа никогда не рано: факты о вакцинации
Поскольку никогда не рано делать прививку от гриппа, американские врачи начинают готовить общественность к простудному сезону и раскрывать интересные факты о вакцинации.
Медицина
-
18 Сентября в 21:50 450
Низкодозовый аспирин не продлевает жизнь
Согласно новым исследованиям, низкодозовый аспирин практически не увеличивает продолжительность здоровой жизни пожилых пациентов.
Исследования
Источник: https://medbe.ru/news/novosti-v-onkologii/radioembolizatsiya-pri-rake-pecheni/