Лазерная абляция при раке
Современная противораковая терапия включает активное применение инновационных способов борьбы с раковыми опухолями.
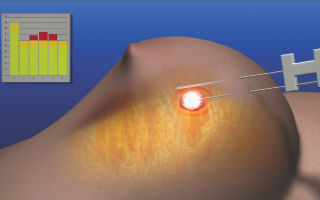
Одним из таких методов является лазерная абляция, которая заключается в уничтожении мутированных клеток с помощью ионного потока.
Во время проведения процедуры происходит трансформация электро-магнитной энергии в тепловую, что вызывает локальное увеличение температуры до 400°С.
Данная методика позволяет радикально убрать только пораженные ткани, не затрагивая нервных окончаний, кровеносных сосудов и здоровых близлежащих структур.
Метод лазерной абляции при лечении онкологии предусматривает осуществление ультразвукового или рентгенологического контроля за точностью воздействия светового луча.
Технология применяется в нижеописанных онкологических направлениях.
Лазерная абляция вен
Высокотемпературное растворение венозных сосудов при онкологии проводится в двух вариантах:
- Варикозное расширение сосудов нижних конечностей. Суть процедуры заключается в внутрисосудистом выжигании, которое обеспечивает остановку патологического кровотока. Преимуществом такого воздействия является малотравматичность операции и короткий реабилитационный период.
- Таргетная терапия злокачественных новообразований печени. На ранних этапах растворение раковой кровеносной системы прекращает снабжение опухоли питательными веществами. Это лечение на современном этапе развития медицины находится в экспериментальной фазе и врачи не обладают исчерпывающей информацией об удаленных результатах лазерной обработки печеночных сосудов.
Лазерная абляция миндалин
Лазеротерапия опухолевого процесса миндалин в виде их резекции осуществляется исключительно на первой стадии заболевания, когда отсутствуют отдаленные метастазы. Такое вмешательство проводится под местной анестезией.
Углекислый газ, подаваемый к лимфатическому узлу через специальный зонд, практически безболезненно иссекает лимфоидную ткань вместе с раковыми клетками. После операции, в подавляющем числе случаев, отсутствуют постравматические кровотечения.
В то же самое время существенный плюс такого вмешательства – простота и быстрота выполнения резекции.
Важно знать: Рак миндалин: как выглядит? Признаки, выживаемость
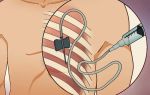
Лазерная абляция мочевого пузыря
В онкологической практике данным методом часто высекают лейкоплакию мочевого пузыря, которая относится к группе предраковых состояний. Преимущества лазерной терапии при этом включают:
- Позитивный гомеостаз – хорошее свертывание крови.
- Минимальное количество постоперационных осложнений.
- Низкую травматичность процедуры.
- Точное иссечение атипичных тканей из поверхностных слоев пузыря.
- Сокращение восстановительного периода (в сравнении с традиционным хирургическим вмешательством).
Важно знать: Рак мочевого пузыря у женщин: симптомы
Лазерная абляция сердца
Точечное подведение электрода к сердечной ткани оказывает терапевтическое воздействие при нарушениях ритма и острой недостаточности сердца.
Больному перед мероприятием вводится общий наркоз. В ходе процедуры пациенту через бедренную артерию внедряется катетор для подведения рабочего инструмента непосредственно к очагу патологии. Лечебный эффект достигается в результате высокотемпературного растворения источника атипичных нервных сигналов.
Лазеротерапия сердца – это отличная альтернатива безрезультатной терапии аритмии.
Важно знать: Опухоль сердца (рак сердца) — новейшие методики лечения
Лазерная абляция молочной железы
Разрушение опухоли грудной железы направленным лучом заряженных частиц сочетается с хирургическим удалением региональных лимфатических узлов.
Такое вмешательство контролируется ультразвуковой и рентгенологической методикой. Основная группа населения – это пожилые пациентки с тяжелым общесоматическим состоянием организма.
В таких случаях больные раком просто не могут перенести обширную хирургическую операцию.
После процедуры пациенток подвергают химиотерапии и лучевому воздействию. Это необходимо во избежание возможных рецидивов.
Лазерная абляция простаты
Испарение аденомного разрастания тканей простаты мгновенно устраняет симптомы заболевания. Такое мероприятие осуществляется в амбулаторных условиях, что исключает необходимость госпитализации больного.
После лазеротерапии большинство онкобольных отмечают восстановление потока мочи и чувство полного опорожнения мочевого пузыря. Такая методика, также, благотворно действует на общее самочувствие больного и способствует наступлению длительной ремиссии. Этот способ устранения опухоли предстательной железы на сегодняшний день является наиболее эффективным противораковым средством.
После высокотемпературного растворения аденомы врачи рекомендуют периодически проходить профилактические осмотры.
Лазерная абляция эндометрия
Данная малоинвазивная процедура включает деструкцию всех слоев слизистой оболочки матки. Часто показаниями к лазеротерапии женских половых органов являются маточные кровотечения, как следствие развития новообразований, нарушения гормонального фона или инфекционных поражений.
Перед лазерным вмешательством женщине рекомендуется пройти следующие обследования:
- Цитологическое обследование мазка.
- Кольпоскопия – детальный осмотр внешнего слоя слизистой оболочки.
- Ультразвуковое исследование органов малого таза.
- Рентгенографию, которая определяет степень распространения патологического процесса.
- Гормональный анализ.
- Выявление функционального состояния щитовидки.
Методика лазеротерапии включает:
- Местное обезболивание.
- Фиксацию шейки матки с помощью гинекологических зеркал и щипцов.
- Измерение размера матки.
- Введение в маточную полость гистероскопа (специальный оптический прибор).
- Разрушение пораженных тканей.
Пациенткам следует учитывать, что в конечном итоге они теряют функцию деторождения. Лазерная абляция в гинекологической практике предусматривает невозможность или полный отказ от радикального вмешательства.
Источник: https://orake.info/lazernaya-ablyaciya-pri-rake-pokazaniya-preimushhestva/
Лазерная абляция при раке: показания, преимущества
Современная противораковая терапия включает активное применение инновационных способов борьбы с раковыми опухолями.
Одним из таких методов является лазерная абляция, которая заключается в уничтожении мутированных клеток с помощью ионного потока.
Во время проведения процедуры происходит трансформация электро-магнитной энергии в тепловую, что вызывает локальное увеличение температуры до 400°С.
Данная методика позволяет радикально убрать только пораженные ткани, не затрагивая нервных окончаний, кровеносных сосудов и здоровых близлежащих структур.
Метод лазерной абляции при лечении онкологии предусматривает осуществление ультразвукового или рентгенологического контроля за точностью воздействия светового луча.
Технология применяется в нижеописанных онкологических направлениях.
Лазерная абляция вен
Высокотемпературное растворение венозных сосудов при онкологии проводится в двух вариантах:
- Варикозное расширение сосудов нижних конечностей. Суть процедуры заключается в внутрисосудистом выжигании, которое обеспечивает остановку патологического кровотока. Преимуществом такого воздействия является малотравматичность операции и короткий реабилитационный период.
- Таргетная терапия злокачественных новообразований печени. На ранних этапах растворение раковой кровеносной системы прекращает снабжение опухоли питательными веществами. Это лечение на современном этапе развития медицины находится в экспериментальной фазе и врачи не обладают исчерпывающей информацией об удаленных результатах лазерной обработки печеночных сосудов.
Лазерная абляция миндалин
Лазеротерапия опухолевого процесса миндалин в виде их резекции осуществляется исключительно на первой стадии заболевания, когда отсутствуют отдаленные метастазы. Такое вмешательство проводится под местной анестезией.
Углекислый газ, подаваемый к лимфатическому узлу через специальный зонд, практически безболезненно иссекает лимфоидную ткань вместе с раковыми клетками. После операции, в подавляющем числе случаев, отсутствуют постравматические кровотечения.
В то же самое время существенный плюс такого вмешательства – простота и быстрота выполнения резекции.
Важно знать: Рак миндалин: как выглядит? Признаки, выживаемость
Лазерная абляция мочевого пузыря
В онкологической практике данным методом часто высекают лейкоплакию мочевого пузыря, которая относится к группе предраковых состояний. Преимущества лазерной терапии при этом включают:
- Позитивный гомеостаз – хорошее свертывание крови.
- Минимальное количество постоперационных осложнений.
- Низкую травматичность процедуры.
- Точное иссечение атипичных тканей из поверхностных слоев пузыря.
- Сокращение восстановительного периода (в сравнении с традиционным хирургическим вмешательством).
Важно знать: Рак мочевого пузыря у женщин: симптомы
Лазерная абляция сердца
Точечное подведение электрода к сердечной ткани оказывает терапевтическое воздействие при нарушениях ритма и острой недостаточности сердца.
Больному перед мероприятием вводится общий наркоз. В ходе процедуры пациенту через бедренную артерию внедряется катетор для подведения рабочего инструмента непосредственно к очагу патологии. Лечебный эффект достигается в результате высокотемпературного растворения источника атипичных нервных сигналов.
Лазеротерапия сердца – это отличная альтернатива безрезультатной терапии аритмии.
Важно знать: Опухоль сердца (рак сердца) — новейшие методики лечения
Лазерная абляция молочной железы
Разрушение опухоли грудной железы направленным лучом заряженных частиц сочетается с хирургическим удалением региональных лимфатических узлов.
Такое вмешательство контролируется ультразвуковой и рентгенологической методикой. Основная группа населения – это пожилые пациентки с тяжелым общесоматическим состоянием организма.
В таких случаях больные раком просто не могут перенести обширную хирургическую операцию.
После процедуры пациенток подвергают химиотерапии и лучевому воздействию. Это необходимо во избежание возможных рецидивов.
Лазерная абляция простаты
Испарение аденомного разрастания тканей простаты мгновенно устраняет симптомы заболевания. Такое мероприятие осуществляется в амбулаторных условиях, что исключает необходимость госпитализации больного.
После лазеротерапии большинство онкобольных отмечают восстановление потока мочи и чувство полного опорожнения мочевого пузыря. Такая методика, также, благотворно действует на общее самочувствие больного и способствует наступлению длительной ремиссии. Этот способ устранения опухоли предстательной железы на сегодняшний день является наиболее эффективным противораковым средством.
После высокотемпературного растворения аденомы врачи рекомендуют периодически проходить профилактические осмотры.
Лазерная абляция эндометрия
Данная малоинвазивная процедура включает деструкцию всех слоев слизистой оболочки матки. Часто показаниями к лазеротерапии женских половых органов являются маточные кровотечения, как следствие развития новообразований, нарушения гормонального фона или инфекционных поражений.
Перед лазерным вмешательством женщине рекомендуется пройти следующие обследования:
- Цитологическое обследование мазка.
- Кольпоскопия – детальный осмотр внешнего слоя слизистой оболочки.
- Ультразвуковое исследование органов малого таза.
- Рентгенографию, которая определяет степень распространения патологического процесса.
- Гормональный анализ.
- Выявление функционального состояния щитовидки.
Методика лазеротерапии включает:
- Местное обезболивание.
- Фиксацию шейки матки с помощью гинекологических зеркал и щипцов.
- Измерение размера матки.
- Введение в маточную полость гистероскопа (специальный оптический прибор).
- Разрушение пораженных тканей.
Пациенткам следует учитывать, что в конечном итоге они теряют функцию деторождения. Лазерная абляция в гинекологической практике предусматривает невозможность или полный отказ от радикального вмешательства.
Источник:
Лазерная абляция: виды операции и их особенности проведения
Сегодня процедуры противораковой терапии состоят из применения современных, инновационных методов борьбы со злокачественными раковыми опухолями.
К одному из самых популярных и современных методов по лечению рака является лазерная абляция.
В ходе этой процедуры происходит уничтожение злокачественных, мутированных клеток при помощи ионного потока.
Но процедура лазерной абляции используется не только в медицине и косметологии, ее используют для:
- Удаления миндалин.
- Лечения различных степеней тяжести аденомы простаты.
- Омоложения.
- Лечения мастопатий.
- Лечения заболеваний, относящихся к урологии.
Процедура абляции с лазером — едва ли не самый лучший способ лечения тонзиллита. Примерно в 90% случаев такое лечение приносит положительный результат, но следует отметить, что после операции человек может чувствовать боль на протяжении двух суток.
Недостатки такого метода:
- Есть вероятность ожогов тканей.
- После завершения анестезии могут быть сильные болевые ощущения.
- В некоторых случаях, очень редких, возможно проявление рецидивов.
Преимущества:
- В процессе процедуры нет кровотечения.
- Операция проходит оперативно и быстро.
- Методика сама по себе эффективна.
- Процедура не оставит на теле пациента ни ран, ни швов.
Катетерная или радиочастотная абляция начала набирать обороты еще в начале 80-х годов прошлого века.
Что касается наших дней, то именно абляция превратилась в процедуру первой необходимости, когда речь идет об операциях, связанных с сердцем.
Более того, абляция — одна из немногих операций, использующих катетеризацию, а в роли катетеров профессионалы применяют электроды-зонды, их вводят в необходимую полость, а нужные ткани прижигают.
Показания:
- Фибрилляция в области предсердий или их трепетание.
- Тахикардия или желудочная экстрасистолия.
- Тахикардия предсердия.
- Узловая тахикардия.
После завершения процедуры пациент можно и не принимать никаких лекарств, а его состояние будет улучшаться в кратчайшие сроки. Кроме того, пациент после завершения операции сможет быстро вернуться к нормальной, полноценной жизни.
Обратите внимание
В процессе реабилитации больной не будет испытывать неприятных или болезненных ощущений, а сама процедура не требует никаких дополнительных условий — подойдут и больничные.
Реабилитация назначается сразу же после завершения обследования, а в процессе обследования пациенту проводят электрокардиограмму или другие процедуры, касающиеся обследования сердца.
Перед началом процедуры организм пациента проходит тщательное, подробное обследование, в случае ишемического заболевания сердца или же порока могут быть назначены дополнительные меры диагностики и обследования.
В день проведения процедуры пациенту запрещается пить или же принимать любую пищу, что же касается представительниц слабого пола, то в периоде предменопаузы им не рекомендуется подвергать себя этой процедуре, особенно если она должна проходить во время менструации. Все дело в том, что в процессе абляции врачи используют средства, разжижающие кровь. А это значит, что в период менструации у представительниц слабого пола может быть увеличено кровотечение.
Важно
Лазерная абляция применяется для избавления от тканей с органов и сосудов при помощи низкочастотного лазера.
Игольчатая абляция чаще всего используется для лечения аденомы простаты, так как считается малоинвазивной. Во время операции эндоскопический зонд вставляют в мочевой пузырь. В простату вводят тоненькие иголочки, которые излучают низкочастотные радиоволны. Радиоволны позволяют уничтожить опухолевые ткани.
После операции диаметр уретры приходит в норму и самочувствие пациента улучшается, однако всю опухоль таким методом удалить невозможно. К такой процедуре прибегают, когда по каким-то причинам хирургическое вмешательство невозможно. Улучшение состояния наступает постепенно, по мере того, как плохие клетки будут выводиться через уретру.
Обратите внимание
Перед операцией проводят цистоскопию. Абляцию делают на протяжении 30 минут, при этом больной не ощущает сильного дискомфорта, сразу после процедуры пациента могут отпустить домой.
Лазерная абляция при раке — это способ устранения субстанции с поверхности при помощи лазерного импульса.
Этот метод эффективно используется при раковых заболеваниях, когда необходимо уничтожить только инфицированные ткани, не задевая кровеносной системы, нервных окончаний и тканей, что рядом расположены.
Способ лазерной абляции при онкологическом лечении включает ультразвуковое или рентгенологическое наблюдение за точным влиянием СВЧ — луча. Методика используется во многих направлениях терапии онкологии.
Лазерная абляция вен. При раке вен их пирогенное растворение происходит при применении двух способов:
- Варикозное расширение капилляров ног. Процедура проводится методом выжигания внутри сосуда, который предотвращает рост патологического кровотока. Плюсом этой операции есть ее низкий процент травматичности и быстрый восстановительный период.
- Таргетное лечение раковых опухолей печени. Если этот метод применить на ранних стадиях раковой болезни, то есть вероятность растворения пораженных кровеносных сосудов без подпитки их питательными веществами, что блокирует их рост. Но такой вариант терапии находится на экспериментальном уровне и до конца не исследован, чтобы предоставить 100% вероятность выздоровления.
Источник: http://ivotel.ru/metody-lecheniya/lazernaya-ablyatsiya-pri-rake-pokazaniya-preimushhestva.html
Абляция опухолей – Медкор
Различные виды абляций (от латинского ablation – удаление, разрушение действием) сегодня занимают важное место среди малоинвазивных технологий локальной деструкции раковых опухолей. Каждый вид абляции имеет свои показания и противопоказания, но все они вызывают некроз и гибель раковых клеток. Способ чрескожного проведения абляции относительно дешев, доступен и эффективен.
Наиболее часто в современной онкологической практике применяются методы радиочастотной термоаблации и Нано-нож абляции, которые показали свою максимальную эффективность при лечении опухолей печени, поджелудочной железы, почек и легких, а также при метастатическом поражении этих органов.
Цель метода абляции – уничтожение раковой опухоли и здоровых тканей вокруг опухолевого очага на расстоянии примерно 0,5-1 см.
Для этого непосредственно в опухоль вводятся тонкоигольные зонды и по ним подаются разрушающие агенты, в качестве которых могут использоваться: химические вещества, радиочастотные волны, лазерное воздействие, замораживающие вещества (криотерапия), электрические разряды высокого напряжения.
Существует несколько видов абляции, в зависимости от природы разрушающего агента • Химическая абляция, для чего могут быть использованы различные химические вещества, такие как спирт или уксусная кислота • Радиочастотная термоабляция (тепловое разрушение), использует воздействие низкочастотных волн в коротких сеансах • Лазерная абляция • Криоабляция, или гипотермическое воздействие, для чего используется жидкий азот
• Нано-нож абляция или метод необратимой электропорации, благодаря электрическому разряду высокого напряжения нарушается проницаемость мембран опухолевых клеток и они гибнут
Абляция при раке поджелудочной железы
Не все виды абляций эффективно и безопасно применимы для лечения рака поджелудочной железы, поскольку поджелудочная железа находится в непосредственной близости к аорте, главным венам, жизненно важным сосудам печени и кишечника, а так же граничит с такими чувствительными органами, как желудок и тонкий кишечник.
В большинстве случаев рака поджелудочной железы чрезкожные абляции применимы лишь на определенной стадии болезни, а также опасно проведение химической абляции, гипертермической и гипотермической абляций, так как использование этих методов может привести к повреждению структуры желудка, кишечника и важных сосудов.
За последние годы был разработан новый метод абляции под названием метод необратимой электропорации (нано-нож абляция или IRE). Для проведения Нано-нож абляции применяются тонкоигольные направляющие электроды, по которым в опухоль подаются электрические разряды высокого напряжения. Разряды нарушают проницаемость мембран опухолевых клеток, в результате чего последние гибнут.
Так как электрические разряды высокого напряжения не повреждают соединительные ткани, то желудок, кишечник, стенки сосудов и нервы остаются неповрежденными. Сегодня именно Нано-нож абляция безопасно и эффективно используется для лечения рака поджелудочной железы с высокими положительными результатами.
Абляция при метастазах рака в печень
Радиочастотная абляция и Нано-нож абляция– это современные онкологические технологии, которые позволяют существенно продлить жизнь и резко улучшить ее качество у пациентов с метастазами в печени.
Чрежкожное разрушение метастатических очагов в печени проводится под УЗИ-навигацией или под контролем компьютерного томографа.
Эти достижения современной онкологии позволяют эффективно сохранить функции печени на опреденной стадии ее опухолевого поражения и создают возможности для дальнейшего активного использования химиотерапевтических методов.
Особенно часто методы чрезкожной абляции применяются при одиночных или нескольких небольших метастазах в печени (например, колоректального рака или рака молочной железы).
Исключительно важно также, что такой метод чрезкожной абляции как Нано-нож, можно проводить повторно при метастазах рака в печени, а также в случае неоперабельного рака печени, когда удалить опухоль классическим хирургическим способом уже невозможно.
К сожалению, один из мифов советской и российской онкологии, плотно укоренившийся в менталитете большинства врачей, включая даже многих онкологов, это представление о метастазах рака в печени, как о терминальном финале онкологического заболевания.
В результате этого пациенты с метастазами в печени считаются неизлечимыми больными, которым бессмысленно и даже вредно проводить любые вмешательства, а потенциально курабельные пациенты не получают специального лечения и им назначают малоэффективные препараты.
Абляция при раке легких и лечение метастазов в легкие при раке других органов
Чаще всего при раке легких или при метастазах в легкие используется радиочастотная абляция с целью полного или частичного разрушения опухоли или для паллиативной терапии. При раке легких радиочастотная абляция и Нано-нож абляция — возможные методы комбинированного лечения в сочетании с химиотерапией и радиотерапией на линейных ускорителях.
В некоторых случаях неоадьювантное комбинированное применение таких современных видов химиотерапевтического воздействия, как интраартериальная химиотерапия, химиоэмболизация и радиоэмболизация позволяет уменьшить размеры первичных опухолевых очагов в легких или остановить метастатический процесс, а затем провести пациенту радикальное лечение с помощью радиочастотной абляции или Нано-нож электропорации.
Наиболее эффективны все эти методики на ранних стадиях заболевания с любой локализацией опухоли, но при условии, что размеры опухоли не превышают 3-5 см и количество очагов не больше 5-ти.
Для разрушения опухоли без хирургического вмешательства мы применяем различных виды абляций: радиочастотную, микроволновую, лазерную, Нано-нож абляцию, иногда в сочетании с химиоэмболизацией и радиоэмболизацией (SIRT).
Преимущества метода абляции для лечения рака
Главное преимущество абляции в том, что данный метод малоинвазивен и не подразумевает никаких разрезов и полостных хирургических вмешательств. Это значительно снижает риск лечения и количество возможных осложнений. Показания к проведению любого вида абляции зависят от локализации самой опухоли и ее размеров.
Источник: http://med-core.com/ablyatsiya-opuholej/
Лазерная абляция: для чего её делают
Метод лазерной абляции, заключающийся в «выпаривании» вещества посредством лазерного импульса, открывает широкий спектр возможностей в медицине.
Для чего делают лазерную абляцию в современной медицине и косметологии:
- Удаление миндалин.
- Лечение аденомы простаты.
- Омоложение.
- Урология.
- Лечение мастопатии.
Абляция нёбных миндалин
Операция проходит с помощью углекислотного лазера с контактирующей поверхностью 2 мм. Процесс продолжается около 20 минут. На каждую миндалину лазер воздействует по 10–15 секунд с небольшими интервалами. Ткани нагреваются моментально, что приводит к быстрому удалению миндалин без повреждения смежных тканей.
Абляция с применением CO – лазера – это эффективный способ лечения хронического тонзиллита. В 90% случаев достигается положительный результат, но после операции возможны небольшие боли в течение 48 часов.
Недостатки:
- Возможный ожог ткани.
- Болевые ощущения после прекращения анестезии.
- Возможность возникновения рецидивов.
Преимущества:
- Нет кровотечения.
- Быстрота операции.
- Эффективная методика.
- Отсутствие ран и швов.
Лазерная хирургия аденомы простаты
Для лечения аденомы простаты используется высокоэффективный лазерный луч, который разрушает больные ткани предстательной железы. Лазерная хирургия простаты проходит под общей анестезией. В большинстве случаев после операции проходит быстрое возобновление утраченных функций, но иногда симптомы могут вновь появиться.
Плюсы лазерной процедуры:
- Отсутствие кровотечения.
- Минимальный срок нахождения в клинике.
- Быстрое восстановление.
- Минимальный срок применения катетера.
- Быстрый результат.
Лазерная косметология
Лазерное омоложение – самый эффективный и современный способ борьбы против старения. За счёт «испарения» множества старых слоёв кожи, происходит её регенерация и нарастание новых клеток. Результатом лазерной процедуры в косметологии являются:
- Повышенный тонус кожи.
- Отсутствие рубцов и пигментации.
- Отсутствие морщин и стрий.
- Ровный овал лица.
Урология
В урологии с помощью лазера проводят лечение цистита, а именно – метаплазии. Так как метаплазию невозможно вылечить медикаментозно, выжигание её при помощи лазера является отличным вариантом. Лазер действует безболезненно и практически не оставляет рубцов, так как проникает всего на 0,4 мм и не повреждает здоровые клетки.
Операцию проводят под общим наркозом минут 20, а через час–полтора человек может отправляться домой.
Лечение мастопатии
Лазерное лечение мастопатии – это прорыв в удалении патологически изменённых фиброзных клеток. Во время операции к опухоли подводят световод, через который проходит лазерный луч, удаляющий изменённые ткани. Благодаря этому методу возможно полное удаление опухолевой ткани, далее через непродолжительное время образуется здоровая ткань.
Лазерное лечение отнимает немного времени. Всё зависит от стадии развития опухоли. Госпитализация не требуется. Реабилитация после лазерного удаления проходит максимально быстро и без каких-либо осложнений. После лазерного вмешательства не остаётся «некрасивых» следов от операции, что, несомненно, является большим плюсом.
Недостатки лазерной абляции
К сожалению, лазерное лечение — очень дорогое «удовольствие» как для пациента, так и для самой клиники. Не всякое учреждение может позволить себе приобрести дорогостоящее профессиональное оборудование, вследствие чего лазерные процедуры мало распространены, что также не является преимуществом.
Неодимовый лазер в косметологии
Как используется неодимовый лазер в косметологии
Лазерная эпиляция александритовым лазером
Как действует александритовый лазер, отзывы о лазерной эпиляции
Варикоз вен на ногах: лечение лазером
Как происходит процедура лазерного лечения варикоза вен
Центр ручной пластики тела
Простой и надёжный способ коррекции фигуры в сложных местах
Лазерная коагуляция сосудов на лице
Описание метода лазерной коагуляции сосудов, показания к применению
Лазерная шлифовка лица: отзывы с фото до и после
Методы проведения лазерной шлифовки кожи, показания и противопоказания к процедуре
Цены на лазерную коррекцию зрения
Сколько стоит лазерная коррекция зрения
Источник: http://webdiana.ru/jenskoe-zdorovye/budem-zdorovi/4800-lazernaja-abljacija-dla-chego-ee-delajut.html
Аблация эндометрия – малотравматичная альтернатива выскабливанию
Аблация эндометрия – это малоинвазивное хирургическое вмешательство в гинекологии, заключающееся в удалении слизистой оболочки матки без нарушения целостности этого органа. Такая манипуляция является современной альтернативой выскабливанию полости матки и проводится женщинам с лечебной целью по строгим показаниям.
Суть метода
Аблация (абляция) или резекция эндометрия – это тотальное удаление слизистой оболочки матки с помощью современных малоинвазивных методик, без использования классических хирургических инструментов. При этом для осуществления всех необходимых манипуляций врачу не требуется накладывать разрезы. Доступ к эндометрию осуществляется через цервикальный канал шейки матки.
При аблации удалению подлежит вся толща эндометрия: функциональный и базальный слои с исходящими из них патологическими образованиями. Нередко резецируется и подлежащая часть мышечной оболочки. Суммарная толщина удаляемой ткани в среднем составляет 3-6 мм.
При этом в большинстве случаев отправить эндометрий на гистологическое исследование невозможно, так как клетки подвергаются деструкции вследствие необратимой коагуляции белковых молекул.
Лишь при использовании электропетли удается получить пригодные для микроскопии образцы тканей.
В зависимости от клинической ситуации деструкции подвергают всю поверхность эндометрия с переходом на шеечную часть слизистой оболочки или же оставляют нетронутым участок около внутреннего зева.
Разновидности методик проведения манипуляции
В настоящее время аблацию проводят с помощью различных технологий, что лежит в основе классификации. Для удаления эндометрия используют:
- Лазерный световод (контактный или бесконтактный). Лазерная аблация эндометрия называется также фотодинамической терапией.
- Биполярный электроскальпель, который может иметь вид широкого вращающегося ролика, шара, бочонка, петли. Роликовая электроаблация относится к «золотому стандарту» малоинвазивных методов лечения патологии эндометрия.
- Электрод для подачи радиочастотных волн (обычно треугольной формы), которые вызывают мгновенную высокотемпературную сухую коагуляцию белков эндометрия с выпариванием тканей.
- Зонд для проведения микроволновой аблации.
- Баллон на катетере, заполненный предварительно нагретым до высоких температур и находящимся под давлением раствором. Такая гидротермоаблация вызывает контактный термический ожог эндометрия.
- Система подачи в полость матки жидкого азота для проведения криоаблации.
- Деструкция слизистой оболочки матки может проводиться без непосредственного визуального контроля или эндоскопически – с помощью вводимого в полость гистероскопа, оснащенного камерой и источником освещения. Конечно, предпочтительным методом является гистерорезектоскопическая аблация эндометрия, позволяющая врачу непосредственно во время операции оценивать качество и объем разрушения слизистой оболочки.
Показания
К показаниям для назначения процедуры относят:
- Рецидивирующие маточные кровотечения (метроррагии) у пациенток старше 35 лет при неэффективности комплексной консервативной терапии. При этом особого внимания требуют женщины, у которых такие массивные кровопотери приводят к нарастающей по тяжести железодефицитной анемии.
- Рецидивирующие гиперпластические состояния эндометрия у пациенток пременопаузального и менопаузального возраста.
Источник: https://ginekolog-i-ya.ru/ablaciya-endometriya.html
Лазерная абляция – инновационный метод борьбы со злокачественными раковыми опухолями
СТАТЬИ и публикации > Абляционная шлифовка кожи с помощью СО2-лазера: преимущества метода и техника
Лазерное омоложение можно отнести к наиболее эффективным и универсальным методам борьбыс возрастными изменениями кожи. Мишенями (целевыми хромофорами) для лазерного излучения являются практически все хромофоры кожи — вода, гемоглобин, меланин, коллаген.
Селективность лазерного воздействия позволяет подобрать индивидуальную схему коррекции инволюционных нарушений кожи при любом типе ее старения. Омоложение кожи с помощью лазера достигается либо послойным ее удалением — методом абляции, либо прогревом кожи без нарушения ее целостности — неабляционным методом.
При этом лазерный луч может распределяться на коже двумя способами:• путем стопроцентного покрытия ее поверхности (при классической абляции, неабляционном фототермолизе);
• путем дробления (фракционирования) лазерного луча на несколько десятков или сотен микролучей (при фракционном неабляционном фототермолизе, фракционной абляции).
Механизмы омоложения кожи при применении абляционных и неабляционных лазерных методов различны. В настоящей статье мы остановимся на особенностях применения абляционных лазеров.
Механизм лазерного омоложения кожи абляционными лазерами:1. Поверхностное испарение кожных покровов (вапоризация) способствует удалению аномальных структур кожи — пигментных пятен, кератоза, сглаживанию морщин, рубцовых деформаций.
2. Термическое воздействие лазера на ткань стимулирует посттравматическое высвобождение факторов роста и инфильтрацию зоны повреждения фибробластами. Наступающая реакция сопровождается усилением активности клеточных элементов дермы (фибробластов).
Происходит разрушение коллагеновых волокон фибробластами путем фиброплазии за счет набора специальных ферментов (коллагеназы и нелизосомных нейтральных протеиназ) с последующим синтезом экстрацеллюлярных белков — коллагена и эластина и обновлением дермального матрикса. Следствием этих процессов становится подтяжка кожи на 20–25%.
Основным абсорбером для лазерного излучения в среднем и дальнем инфракрасном диапазоне является тканевая вода, и все процессы лазерного взаимодействия с кожей регулируются поглощением именно водных компонентов дермы. Для обновления поверхности кожного покрова используются в основном углекислотный (10 600 нм) и эрбиевый (2940 нм) лазеры.
Существуют различия в их взаимодействии с тканью: СО2 лазер помимо абляции производит выраженный глубокий тепловой эффект, Er:YAG лазер действует исключительно как абляционный инструмент.
В последние годы для омоложения кожи все активнее внедряются лазерные методики, использующие щадящие параметры воздействия. Тем не менее СО2 лазер, по мнению большинства отечественных и зарубежных врачей практиков, остается наиболее эффективным инструментом коррекции выраженных возрастных изменений кожи.
Преимущества тех или иных технологий складываются из двух основных составляющих: эффективности и сроков реабилитации. По эффективности коррекции выраженных признаков старения СО2 лазер — безусловный лидер, но при этом его применение требует относительно длительного периода реабилитации (что можно считать его основным недостатком).
Четкое понимание того, что для каждого лазера существует своя определенная «ниша» — оптимальное соотношение эффективности и комплаентности, значительно расширяет наши возможности и позволяет в каждом конкретном случае дифференцированно подбирать наиболее эффективную методику, обеспечивающую желаемые результаты и при этом учитывающую временные возможности пациента.
ТЕХНИКА ПРОВЕДЕНИЯ ЛАЗЕРНОЙ ШЛИФОВКИ КОЖИ CO2-ЛАЗЕРОМ
С практической точки зрения, для лазерной шлифовки лучше подходят лазеры, работающие в суперимпульсном (ширина импульса от 1 мс до 20 мс) и ультраимпульсном (ширина импульса до 1–3 мс) режимах. Согласно принципу селективного фототермолиза (R. R. Anderson, J. A.
Parrish, 1983), мишень (хромофор) меньше нагревается, если длительность лазерного импульса меньше времени термической релаксации (ВТР) хромофора.
(ВТР — промежуток времени, за который возросшая в момент импульса температура мишени уменьшится до уровня 50% от исходной) Длительность импульса, превышающая ВТР, вызовет нежелательный перегрев ткани. Для водосодержащих компонентов кожи ВТР составляет около 1 мс.
Соответственно, лазеры с длительностью импульса менее 1 мс способны быстро выпаривать ткань, оставляя очень узкую зону резидуального (остаточного) теплового некроза (до 100 мкм).
Во всех современных углекислотных лазерах для равномерного распределения энергии на кожу используются компьютеризированные сканеры — CPG (Computer Pattern Generator).
Самым эффективным углекислотным лазером для шлифовки кожи признан ультра-импульсный лазер UltraPulse Encore (Lumenis, США), обладающий лучшими техническими характеристиками: максимальной пиковой мощностью при воздействии до 240 Вт, поступающей в ткани за короткий промежуток времени — до 1 мс.
Показания к проведению лазерной шлифовки кожи CO2 лазером:• фотостарение III–IV типов по шкале Глогау (R.G. Glogau, 1996);• возрастное старение кожи, проявляющееся морщинами различной клинической выраженности и потерей эластичности;• дефекты кожи век (показана лазерная псевдоблефаропластика);• актинический и себорейный кератоз;
• гравитационный птоз лица (показана нехирургическая подтяжка кожи лица).
Лазерная шлифовка кожи CO2 лазером больше показана пациентам в возрасте 40–65 лет со светлой кожей и достаточно выраженными статическими морщинами.
Более молодым пациентам с начальными признаками фотостарения лазерная абляция СО2 лазером не рекомендуется — лучше использовать лазерные технологии, основанные на фракционном воздействии, обладающие достаточной эффективностью для коррекции в данных случаях.
Следует подбирать пациентов с реалистичными ожиданиями, не настаивающих на полном удалении морщин. Не рекомендуется применять углекислотную лазерную шлифовку в области шеи, декольте и тыльной поверхности кистей рук в связи с высоким риском образования рубцов.
Подготовка пациентов Необходимо обратить пристальное внимание наследующие моменты:• Наличие в анамнезе рецидивирующей герпетической инфекции (Herpes labialis и facialis) требует терапии антивирусными препаратами («Ацикловиром», «Фамвиром», «Валтрексом») за 1–2 дня до процедуры и продолжения терапии до полной реэпителизации (в течение 7–8 суток).• При наличии в анамнезе гипертрофических и келоидных рубцов следует избегать лазерной шлифовки глубже сосочкового слоя дермы.• При выраженном опущении или выраженной дряблости кожи нижнего века не рекомендуется использовать агрессивную лазерную шлифовку, чтобы не спровоцировать образование эктропиона (выворота нижнего века).• Обязательно следует дать оценку аллергоанамнеза. Местная анестезия противопоказана пациентам с истинной аллергией на лидокаин.
• Не стоит проводить лазерную шлифовку у психологически неустойчивых пациентов, так как они не смогут адекватно выдержать полный курс реабилитационных мероприятий и тем самым спровоцируют развитие неблагоприятных осложнений.
Противопоказания к проведению лазерной шлифовки кожи CO2 лазером
Абсолютные противопоказания:• беременность, период лактации;• активная бактериальная, вирусная, грибковая инфекция в области лазерного воздействия;• наличие вируса иммунодефицита человека (ВИЧ), гепатита С;• системные поражения соединительной ткани с поражением кожи и подкожной клетчатки (системная красная волчанка, гранулема кольцевидная, дискоидная красная волчанка, склеродермия, дерматомиозит и др.);
• завышенные ожидания пациента, отсутствие комплаентности, взаимопонимания между пациентом и врачом.
Относительные противопоказания:• плохое общее самочувствие пациента;• прием препаратов изотретиноина в течение предшествующих 6 месяцев;• IV-VI фототип кожи по Фитцпатрику;• неприятие пациентом возможности появления послеоперационной эритемы или гиперпигментации;• значительная дряблость кожи век;• чрезмерно толстая или тонкая кожа;
• склонность к развитию келоидных и гипертрофических рубцов.
ПРОТОКОЛ ПРОВЕДЕНИЯ ЛАЗЕРНОЙ ШЛИФОВКИ КОЖИ ЛИЦА С ПРИМЕНЕНИЕМ СО2-ЛАЗЕРА
1.
До процедурыЗа 4-6 недель до лазерной шлифовки назначают местную терапию:• крем, содержащий ретиноевую кислоту в концентрации 0,05–0,1% (0,5–1 г крема «РетинА» или «Третиноин», Obagi), на ночь;• крем, содержащий 2–4% гидрохинона (0,5–1 г Clear, Obagi) 2 раза в день, утром и вечером (пациентам с I фототипом кожи можно не назначать гидрохинон);• крем, содержащий 2–4% AHA (0,5–1 г Exfoderm) утром;• cолнцезащитный крем c SPF 30 или выше.
Непосредственно перед процедурой проводится очищение кожи (умывание) с применением антибактериального мыла. Затем кожа обрабатывается раствором хлоргексидина биглюконата 0,05%. Периферические области лица следует покрыть влажной тканью. Для предотвращения повреждения зубной эмали под губы следует положить смоченную в физиологическом растворе марлю или специальные капы.
Обезболивание
• Использование местной инфильтрационной анестезии не рекомендуется, так как это может привести к изменению оптимального взаимодействия лазерного излучения с тканью.
• Применение регионального нервного блока в сочетании с внутривенной седацией считается наиболее оптимальным способом анестезии.
При проведении лазерной шлифовки всего лица требуется блокада следующих нервов: supraorbitalis, supratrochlearis, infraorbitalis, auriculotemporalis, zygomaticofacialis, mentalis и plexus cervicalis.
• Внутривенная седация проводится с использованием пропофола («Дипривана») и мидазолама («Дормикума»). Анальгетический компонент обеспечивается фентанилом.
Этот вид анестезии требует применения специального оборудования: наркозно-дыхательного аппарата, аппарата для получения кислорода, кардиомонитора, пульсоксиметра и выполняется анестезиологом.
Для обеспечения свободной проходимости дыхательных путей во время внутривенной седации следует применять ларингеальную маску. В отдельных случаях (при сочетании с хирургическим вмешательством) используется эндотрахеальный наркоз.
2. Процедура углекислотной лазерной шлифовки
Лечебные параметры устанавливаются в соответствии с техническими особенностями лазерного аппарата и подбираются индивидуально для каждого пациента в зависимости от клинических показаний, типа и состояния кожи.
Протокол лечения• Плотность энергии — 3,5–5,0 Дж/см2.• Первый проход производится плотными одиночными импульсами с минимальным перекрытием краев.• Обработанную кожу увлажняют салфетками, смоченными в физиологическом растворе, затем удаляют остатки некротической кожной ткани.
• Второй проход выполняется по тому же шаблону, но наложение импульсов нужно выполнять под углом 90° к первому проходу. Во время второго прохода стягивание кожи более заметно. Глубина абляции уменьшается. Второй и последующие проходы могут использоваться для обработки отдельных участков кожи, например в области с выраженным фотоповреждением или рубцовыми деформациями.
Схема обработки: лоб → височная область → щеки и подбородок → веки.
Для предотвращения появления демаркационной линии необходимо сгладить границу между краями обработанной и необработанной кожи, сделав в этой зоне всего один проход с применением невысоких параметров излучения. Остатки некротизированной ткани лучше не удалять.
Количество проходов определяется степенью фотоповреждения кожи: один проход для легкой степени, два — для средней, три — для выраженной степени фотоповреждения.
Критерием для окончания процедуры служит появление желтого или коричневого окрашивания кожи, служащего признаком термического повреждения, которое сохраняется после удаления детрита салфеткой, пропитанной физиологическим раствором. Следует всегда придерживаться этой рекомендации, даже если оптимальный клинический результат не достигнут.
При увеличении глубины абляции возникает риск развития необратимых осложнений — рубцов и гипопигментации. Глубину абляции необходимо ограничивать папиллярным слоем дермы при фотоповреждении легкой и умеренной степени или верхним/средним слоем ретикулярной дермы при выраженных структурных изменениях и эластозе.
3. Послеоперационный уходСуществует два способа ведения раневой поверхности:1. Открытый — применение окклюзионной мази на основе вазелина до наступления полной реэпителизации. Можно также использовать и «Декспантенол» в комбинации с хлоргексидином, крем «Бепантен плюс» или метилурациловую мазь. Антибактериальные мази применять неследует из-за риска возникновения контактного дерматита.
2. Закрытый — применение полуокклюзионных повязок: полиуретановой пленки («Силон II»), гидроколлоидной (Flexzan) или гидрогелевой повязки (Vigilon). Преимуществом этого способа ведения раневой поверхности является более быстрая реэпителизация кожи. К недостаткам можно отнести увеличение стоимости реабилитационных мероприятий, риск инфекции, необходимость частого посещения клиники.
Последующее наблюдение за пациентом• Пациенту необходимо обеспечить возможность постоянного контакта с лечащим врачом (в первую очередь по телефону).• В течение первой недели происходит экссудация различной степени выраженности и формирование корочек. Уход за кожей в этот период зависит от способа ведения раны.
• Приблизительно через 2–3 недели после полной эпителизации можно пользоваться легкими увлажняющими кремами.• Через 3–4 недели после процедуры рекомендуется вновь назначить крем с гидрохиноном и ретиноевой кислотой.
Альфа-гидроксикислоты применять в ранней стадии заживления не следует, пока не произойдет полного восстановления эпидермального слоя и не восстановится чувствительность кожи.
• График оценки состояния пациента: на 2–3й день, через 1 неделю, 3–4 недели, 3 месяца, 6 месяцев и 1 год после процедуры.
РЕЗУЛЬТАТЫ
Результаты лазерной шлифовки кожи в основном оцениваются как хорошие или очень хорошие в зависимости от того, по каким показаниям была выполнена эта процедура. Удовлетворенность пациентов базируется на получении естественных результатов, минимальном периоде потери социальной активности и низкой частоте осложнений.
Наиболее выраженные эффекты отмечаются при коррекции признаков фотостарения и возрастных изменений кожи. Выраженность морщин уменьшается на 60–80%. Статические морщины разглаживаются в большей степени, чем динамические (мимические).
В зонах активной мимики после шлифовки рекомендуется использовать инъекции ботулотоксина типа А, обеспечивающего временную иммобилизацию кожи и способствующего профилактике образования новых морщин.
Возможно комбинированное использование СО2— и Er:YAG лазеров (при различной локализации воздействия, когда, например, Er:YAG лазер дополнительно применяют для коррекции в области декольте, шеи) или СО2 — и лазера на красителях (если необходимо дополнительное удаление сосудистых и пигментных образований).
При комбинированном подходе СО2лазер применяется последним; исключение составляет лазерная коррекция темных кругов под глазами или других дисхромий — в этих случаях лучшие результаты дает воздействие на проблемную зону сначала СО2лазером, а затем александритовым.
Окончательный результат процедуры оценивается не раньше чем через 6 месяцев после ее проведения, когда происходит максимальное ремоделирование дермального матрикса. В более ранние сроки оценки результата может возникнуть заблуждение, что состояние кожи ухудшилось из-за рецидива морщин.
Это явление наблюдается после разрешения отеков, сопровождающегося временной дегидратацией кожи. В дальнейшем происходит восстановление поврежденного межклеточного вещества дермы с последующим увеличением тургора и эластичности кожи, что приводит к разглаживанию морщин. Повторный сеанс лазерной шлифовки возможен не ранее чем через 6–12 месяцев, в зависимостиот параметров лечения и периода восстановления.
Другие СТАТЬИ и публикации
Исследование, размещенное в журнале «Environment health», основано на замерах количества микрочастиц UFP на кубический сантиметр воздуха в кабинете лазерной эпиляции и в комнате ожидания (для сравнения)
Источник: http://razvitielife.ru/vospitanie/domashnij-ukhod/35734-lazernaya-ablyatsiya-innovatsionnyj-metod-borby-so-zlokachestvennymi-rakovymi-opukholyami
Радиочастотные абляции
Через игольчатые электроды к очагу заболевания подводится высокочастотный электрический ток. Электроэнергия на кончике электрода трансформируется в тепловую, клетки разрушаются и уничтожаются.
Высушивание тканей предупреждается подачей физраствора на кончик электрода, что делает невозможным лечение опухолей больших размеров. РЧА применяется во время открытой хирургической операции, лапароскопически или чрезкожно.
Чаще методика используется при лечении опухолей диаметром до 4 см, поражающих почки, печень. Есть положительный опыт применения РЧА при лечении метастаза колоректального рака размерами до 7 см.
Абляция в онкологии — разрушение, уничтожение, ликвидация патологического образования (чаще злокачественного) нагреванием, заморозкой, химическими веществами или электричеством.
Обычно абляция проводится чрезкожно тонкими электродами или иглами под контролем средств томографии или УЗИ. Целью процедуры является разрушение опухолевых тканей и тонкого слоя нормальных клеток.
При необходимости абляция может дополняться хирургическим вмешательством.
Чрезкожная абляция — особенности процедуры
Первым этапом лечения чрезкожной абляции является тщательное изучение снимков УЗИ, ПЭТ-КТ, КТ и других радиологических исследований. Выбор вида абляции определяется разновидностью опухоли, количеством и размером, особенность локализации очагов. Для каждого пациента планируется тип абляции, методы визуализации.
Одновременно уточняется конкретное место введение иглы или электрода абляции на коже, выбирается метод анестезии. Большинство видов абляции осуществляется с применением успокоительных препаратов или под местной анестезией. Процедура обычно контролируется УЗИ.
Лечение опухолей плохо просматриваемых средствами УЗИ проводится под контролем КТ.
Во время абляции возможно одновременное использование томографии и ангиографии. Если опухоли печени плохо просматриваются на УЗИ и КТ, то в печеночные артерии с помощью ангиографии устанавливается катетер.
Через катетер вводится лекарственный препарат, и дальнейшее лечение проводится под наблюдением с помощью УЗИ или КТ. Современная медицина использует «Cone Beam CT» — аппарат, сочетающий томографию и ангиографию.
Он упрощает осуществление процедуры абляции, биопсию легких и делает эти процедуры безопаснее.
Виды абляции
Существует 3 группы абляций, применяемых для лечения онкологических заболеваний: химическая, термоабляция и необратимая электропорация.
Химическая абляция
Злокачественная опухоль уничтожается введением внутрь ее тканей химических препаратов или спирта. Эффективность методики доказана 20-летним сроком ее применения в клиниках всего мира. Относительно дешевый метод дает минимальное количество побочных эффектов. Курс лечения для полного уничтожения опухоли включает в себя несколько сеансов.
Химическая абляция обычно применяется для лечения первичного рака печени. Реже методика используется при раке щитовидной железы, метастазах в лимфоузлах.
Термальная абляция — высокотемпературная или заморозка
Разрушение тканей злокачественного новообразования и их уничтожение осуществляется сжиганием или замораживанием путем введения в опухоль электродов, игл.
Высокотемпературные (сжигающие) методы: радиофреканс, лазер и микроволновая абляция. Самой популярной является методика радиофреканса. Игла радиофреканса, введенная в ткани опухоли, преобразует поток высокочастотной электроэнергии в поток ионов. Ионный поток трансформируется в тепловой поток, разрушающий структуру тканей новообразования.
Микроволновая абляция занимает второе место по популярности. От радиофреканса методика отличается способом выработки тепла — используется не электрический поток, а электромагнитные волны. Электромагнитные волны высокой частоты заставляют двигаться находящиеся в тканях опухоли молекулы воды. Процесс сопровождается выделением большого количества тепла, уничтожающего опухоль.
Криоабляция — глубокое замораживание
В новообразование вводится специальная игла (prob). Происходит глубокая заморозка тканей, их разрушение и уничтожение.
Методы термальной абляции применяются при лечении злокачественных новообразований печени, мягких тканей. Чаще используется радиофреканс.
В случае недостаточной эффективности радиофреканса при воздействии на относительно изолированную костную или легочную ткань допускается применение микроволновой абляции.
Микроволновая и радиофрекансная абляции применяются для лечения раковых опухолей почек, легких, мягких тканей и костных структур.
Криоабляция применяется для уничтожения злокачественных опухолей почек, предстательной железы. Реже методика используется при лечении рака легких, молочной железы, печени. Уничтожение опухоли методом криоабляции проводится с обязательным применением средствам УЗИ, МРТ, КТ, позволяющими контролировать точность воздействия.
Необратимая электропорация
Электропорация — постоянное или временное увеличение проницаемости клеточной мембраны под воздействием высоковольтного электропотока.
При временной элетропорации (reversible electroporation) проницаемость клеточных стенок увеличивается временно подачей электрического потока в сотни вольт.
Внутрь клетки вводятся большие молекулы типа DNA, изменяя ее генетическую структуры (генетический электротрансфер) либо проводится электрохимиотерапия — введение лекарственного препарата.
Временная электропорация применяется онкологией в течение многих лет. Проницаемость клеточных стенок восстанавливается при прекращении подачи электропотока и нормальная жизнедеятельность клетки восстанавливается.
Необратимая электропорация в онкологии стала распространяться в последние годы. Подача высокочастотного электрического потока обеспечивает необратимое увеличение проницаемости клеточных стенок, вызывающего гибель клетки.
Применение методов химической и термальной абляции становится причиной быстрого некроза (омертвления) тканей. В этом случае все ткани, включая нервные окончания, сосуды, расположенные в области воздействия, разрушаются и погибают. Результатом необратимой электропорации становится апопитоз тканей (безтравматичное медленное отмирание).
Отмирание клеток не затрагивает нервных окончаний и сосудов, состоящих в основном из соединительных тканей. Поэтому метод необратимой электропорации применяется для уничтожения раковых опухолей, находящихся рядом с желчными и мочевыми путями, кровеносными сосудами.
Абляция — для каких видов опухолей
Химическая абляция используется при лечении гепатоцелюлокарциномы (первичного рака печени).
Методика применяется для разрушения, уничтожения злокачественных новообразований щитовидной железы, метастатических поражений лимфатических узлов.
Химическая абляция является альтернативой термоабляции при локализации опухоли или очагов метастазов в труднодоступных местах. Усиление лечебного эффекта достигается комбинацией химио- и термоабляции.
Методы термально абляции в настоящее время являются самыми распространенными способами лечения опухолей. Особой популярностью последние 15 лет пользуется абляция радиофреканс. Для лечения раковых опухолей печени чаще применяются другие виды абляции.
Преимуществом термальной абляции является простота техники ее проведения, возможность контроля и прогноза результата, а также минимальный риск побочных эффектов.
Термальная абляция направлена на разрушение и сжигание новообразования с 1 см слоем прилегающей к нему здоровой ткани. Полное уничтожение опухолевых структур в месте воздействия термальной абляции подтверждено исследованиями.
Поэтому данный метод широко используется для ликвидации злокачественных очагов, удаление которых ранее было возможно только путем оперативного вмешательства.
Виды термальной абляции недостаточно безопасны при необходимости воздействия на участки органов, расположенные вблизи больших сосудов, крупных нервных стволов, моче- и желчевыводящих путей, желудочно-кишечного тракта — высок риск их повреждения. В этих случаях применяются другие методы абляции.
Основное направление применения необратимой электропорации — лечение рака головки поджелудочной железы.
Рядом с головкой поджелудочной железы расположены крупные печеночные артерии, артерии двенадцатиперстной кишки и тонкого кишечника. Техника радиофреканса в этом случае используется редко.
Методика необратимой электропорации дает возможность уничтожения опухолевых клеток в области воздействия абляции без повреждения артерий и тонкого кишечника.
Необратимая электропорация применяется для лечения злокачественных опухолей печени, находящихся в непосредственной близости к желчным путям, кровеносным сосудам. Применение методов радиофреканс и других видов термальных абляций на таких новообразованиях не практикуется.
Это обусловлено высоким риском травм желчных путей и отсутствием возможности оказать должное воздействие на пораженные ткани, расположенные вблизи с крупными кровеносными сосудами. Необратимая электропорация является максимально эффективной и доступной для лечения очагов рака в таких ситуациях.
Недостатками метода являются: техническая сложность, большая продолжительность процедуры, необходимость применения общего наркоза и высокая цена.
Каждый метод чрезкожной абляции имеет своими преимуществами и недостатками. Окончательный выбор делается для каждого пациента высококвалифицированным специалистом интервенционной радиологии индивидуально в зависимости от конкретных условий.
Чрезкожная абляция — преимущества и недостатки методов
Чрезкожная абляция — современная техника лечения рака. Традиционное хирургическое вмешательство подразумевает иссечение кожных покровов для доступа к злокачественному очагу, применение общего наркоза, обязательную госпитализацию пациента.
Метод радиотерапии — это отсутствие зависимости от типа опухоли активности радиотерапии и возможность многократного повторения при необходимости. Чрезкожная абляция часто применяется в комплексе с хирургическим вмешательством и радиотерапией.
Например, часть очагов опухоли метастазов удаляется хирургическим вмешательством, а часть — чрезкожной абляцией и (или) радиотерапией.
Как и все методы лечения, все типы чрезкожной абляции обладают рядом недостатков. Присутствует риск развития раковой опухоли на том же месте. В этом случае возможно повторное проведение абляции. Степень эффективности чрезкожной абляции, успешный исход лечения также во многом зависит от профессионализма и опыта медицинского персонала, технической составляющей.
Методы чрезкожной абляции применяются для:
• лечения небольших метастаз в мягких тканях и костных структурах; • разрушения и уничтожения неоперабельных злокачественных новообразований в тканях поджелудочной железы без наличия отдаленных метастазов;
• ликвидации первичных опухолей и метастазов печени и легких маленького диаметра (до 3 см).
Источник: http://tumor-clinic.ru/metastazy-raka/radiochastotnye-ablyatsii/