Что предвещает появление опухоли на спине и стоит ли беспокоиться?
Спинальные опухоли обладают разной природой. Именно поэтому и их симптоматика тоже будет сильно отличаться. Единственный общий их признак – острая боль. Это неизменный сигнал к обращению за экстренной медпомощью.
Возникающие периодически боли в спине – повсеместная проблема.
Однако во многих случаях появление болезненности сопряжено с чрезмерными физнагрузками, растяжениями либо с дегенеративными возрастными изменениями, возникающими в области хрящевой ткани, а также костей хребта.
Тем не менее порою спровоцировать болезненность может и опухоль на спине – доброкачественная либо же злокачественная. Эти новообразования формируются в спинном мозге, затрагивают его ткани и оболочки, а вдобавок могут обнаруживаться в области костей позвоночника.
Следует отметить, что доброкачественная опухоль, если она расположена в любом ином органе, зачастую редко представляют опасность.
Однако спинальные опухоли, даже если они и не имеют злокачественную природу, небезопасны, ведь они способны поражать нервы, а это провоцирует не только боли и нарушения невралгии, но даже паралич.
Спинная опухолькак доброкачественная, так и злокачественная, несёт угрозу жизни человека и может спровоцировать инвалидность. Но достижения медицины позволяют вылечить такое заболевание, применяя методики, о которых ранее не могли и мечтать.
Симптоматика заболевания
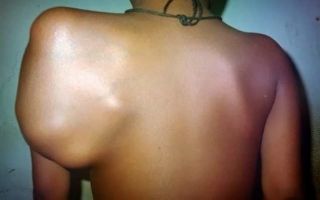
Болезненность в спине, к примеру, справа, в средней либо же нижней её части, можно назвать признаком любого новообразования. Боли зачастую усиливаются ночью либо при пробуждении, а также они могут отдавать в бёдра и в конечности, несмотря на все попытки вылечить недуг.
В зависимости от того, в какой части тела находится такое образование и к какой разновидности опухоли оно относится, может проявляться и иная симптоматика.
В частности, такую картину можно наблюдать в процессе роста образования и его воздействия на спинной мозг, нервы, кровеносные сосуды, на часть хрящевой ткани и кости хребта.
К таким симптомам можно отнести:
- сколиоз либо иная деформация хрящевой ткани или костей спины, проявившаяся из-за крупной, пусть и доброкачественной опухоли;
- паралич, что может появиться в любой части тела, в зависимости от локализации опухоли и степени тяжести вызываемых её поражений;
- утрата чувствительности либо слабость мышц, например, в ногах;
- сложности при ходьбе, провоцирующие падения;
- снижение чувствительности к боли, холоду или теплу;
- дисфункция ЖКТ или мочевого пузыря.
Опухоли спины развиваются с разной скоростью. Зачастую рост злокачественного образования ускорен, в то время как доброкачественная опухоль может формироваться весьма медленно, ничем не выдавая себя по нескольку лет.
Видовые особенности образований
Опухоли спины подразделяют исходя из их дислокации в позвоночнике.
Позвоночные или экстрадуральные образования
Многие опухоли, что поражают позвонки, зону плеча, обнаруживаются в лопатке или её хрящевой ткани, распространяются из иных мест (молочная железа, лёгкие, почки, простата).
Несмотря на то что первичный рак выявляется ещё до появления проблем спины, однако болезненность в этой области является первым признаком метастазирующих спинальных образований.
Злокачественные образования, которые поражают кости плеча, обнаруживаются в лопатке, ключице и позвонках хребта – не такое уж распространённое явление.
Однако в области плеча, справа под лопаткой, а также в костях позвоночника могут возникнуть остеосаркомы (как правило, обнаруживаются у детей) и саркома Юинга (чрезвычайно агрессивное образование, которое зачастую обнаруживают у молодёжи).
Особую опасность представляет рак плеча – злокачественное образование, что развивается в области его хрящевой и костной ткани.
Такое заболевание плеча очень легко принять за воспаление, поскольку на рентгене картина этих патологий будет выглядеть аналогично.
Как уже упоминалось, первичное поражение плеча или же его костей (опухоли в ключице и лопатке) – редкость. Как правило, чаще сталкиваются с метастазами иных органов, что обосновались в плече, лопатке и затронули кости позвоночника.
Опухоли в зоне плеча или же в лопатке (как правило, справа) зачастую проявляются в виде отдельных очагов.
Хуже всего, что такие очаги в плече, лопатке или же костях позвоночника, имеют свойство сливаться, тем самым усугубляя разрушение костей.
Ещё один тип поражения костей позвоночника – множественная миелома. Такое заболевание поражает костный мозг и ту часть кости, которая синтезирует клетки крови. Оно диагностируется, как правило, у взрослых людей.
Если же человека поражает доброкачественная опухоль, то, скорее всего, речь идёт о гемангиоме, остеобластоме либо же остеоид-остеоме.
Несмотря на их доброкачественную природу, эти образования могут провоцировать боли спины, повреждения нервов и искривления позвоночника.
Интрадуральные-экстрамедуллярные образования
Такие новообразования возникают в твёрдой мозговой оболочке спинного мозга или в корешках нервов. Эти образования зачастую доброкачественные и поражают они, как правило, женщин после 40 лет.
Эти опухоли легко удаляются, однако они способны рецидивировать. Хотя опухоли корешков нервов, как правило, доброкачественны, тем не менее часто можно наблюдать, как нейрофиброма со временем перерождается в злокачественную опухоль.
Поэтому игнорировать такие образования всё же не стоит.
Интромедуллярные образования
Зарождаются такие опухоли внутри спинного мозга. Эти новообразования могут обладать как доброкачественной, так и злокачественной природой, и исходя из их дислокации, они способны вызывать такую симптоматику, как утрата чувствительности, немота, сбои в работе кишечника и мочевого пузыря. Очень редко можно наблюдать, как опухоли иных органов метастазируют в спинной мозг.
Лимфомы
Нередки явления, когда опухоли справа под лопаткой и в области плеча (в подмышечной зоне) указывают на онкологию лимфатической системы.
Однако всё-таки для лопаточной части спины характерны иные злокачественные и доброкачественные процессы, вследствие которых формируются состоящая из хрящевой ткани опухоль.
Если же вернуться к лимфоме, то она проявляется у людей, чья иммунная система пострадала из-за иной болезни и её последующего лечения препаратами.
Диагностика
Иногда опухоли спины можно и не выявить, так как они не распространены и их симптоматика совпадает с рядом иных болезней. Вот почему так важен ответственный подход лечащего врача, который должен назначить прохождение таких исследований.
Исследование МРТ
Как известно, опухоли костей проявляют себя и на рентгене. Однако возможны некоторые погрешности, ведущие к ошибке в диагнозе. Именно поэтому стараются провести МРТ, в котором применяют мощные магнитные и радиоволны.
Посредством этих волн можно получить изображение поперечного сечения позвоночника, его нервной и костной ткани.
Это изображение получают введением в организм человека контрастного вещества и благодаря этому методу видно образования даже незначительных размеров.
Исследование КТ
Как и в рентгене, этот метод применяет рентгеновские лучи для того, чтобы получить изображение позвоночника и окружающей его ткани. Однако этот тип исследования подвергает человека большей дозе радиации, нежели обычный рентген. Как и в случае с МРТ, при процедуре КТ могут применять контрастное вещество для большей детализации изображения.
Дополнительными средствами для исследования опухоли являются также миелография и биопсия.
Поскольку миелография сопряжена с большим количеством рисков, в сравнении с КТ или МРТ, то её применяют в редких случаях, для обнаружения сдавленных нервов.
Биопсия же помогает определить истинную природу образования. Только при исследовании небольшого образца опухоли под микроскопом видно, злокачественная она или нет.
Лечебная терапия
По сути, единственный способ вылечить спинальную опухоль – провести её хирургическое удаление. Однако операцию не всегда можно провести из-за повышенного риска повреждения нервной ткани или же иных немаловажных причин.
Способы лечения спинных образований:
- наблюдение;
- оперативное удаление;
- химиотерапия;
- лучевая терапия.
Некоторые типы опухолей не только никак не увеличиваются в объёме продолжительное время, но и способны самостоятельно исчезать. В таких случаях медики предпочитают принять выжидательную позицию, полагая, что за образованием можно просто наблюдать.
Конечно же, если опухоль начинает внезапно увеличиваться в размере, то проводят её удаление посредством операции.
Сегодня в процессе операции применяются не только микроскопы, но и различные ультразвуковые установки, которые дают возможность максимально точно иссечь опухоль и тем самым вылечить пациента от неё.
Тем не менее послеоперационное лечение зачастую предполагает проведение лучевой либо химиотерапии. Именно эти методики позволяют окончательно вылечить больного, устранив вероятные остатки раковых клеток в организме и противодействуя возникновению новых образований.
Источник: http://drpozvonkov.ru/pozvonochnik/cysta-hernia/opuhol-na-spine.html
Рак Панкоста
Рак Панкоста — это злокачественная опухоль верхней борозды легкого, проявляющаяся двумя симптомокомплексами — синдромами Бернара–Горнера и Панкоста. Поражение жизненно важных органов делает его смертельным.
Новообразование проникает в костные ткани плечевого пояса грудной клетки, шейные и грудные позвонки, ребра, лопатки, ключицы, затрагивает плечевое нервное сплетение, крупные сосуды, симпатические ганглии.
История появления этой нозологической единицы в медицине связана с врачом-рентгенологом Г.К. Панкостом, который первым дал полное ее описание.
Эпидемиология указывает, что его распространенность в высокоразвитых странах (Шотландия, Нидерланды) выше, что связано со средней продолжительностью жизни (более 50 лет) — наиболее подвержены недугу именно пожилые люди. В России уровень заболеваемости различается и выше в сельскохозяйственных и промышленных районах.
Актуальность проблемы заключается в трудности раннего диагностирования рака Панкоста, в том числе и с помощью флюорографии. Новообразование располагается в зоне, ограниченной костными структурами, поэтому получить хорошие снимки и сделать заключение в срок не всегда возможно, медицинская помощь запаздывает.
Кроме того, требуется дифференцировать рак Панкоста от туберкулеза, эхинококка, абсцессов, пневмоний, доброкачественных образований — симптоматика у этих патологий похожая. Многие из них, в отличие от рака, заразны, причем заразиться ими можно как контактным, так и воздушно-капельным путем.
Для определения разновидности рака Панкоста обязательно требуется гистологическое исследование тканей. Цитологической картиной доказывают бронхогенный характер недуга, для чего делается пункционная биопсия. По цитологии различают типы рака:
Клинические формы учитывают динамику, выраженность синдромов Горнера, Панкоста, их сочетание или отсутствие. Для выбора тактики лечения используют TNM классификацию.
Рак Панкоста выделяют среди других опухолей легких, так как он нередко протекает без кашля, кровохарканья, долго развивается без характерных симптомов, а предвестников заболевания (пятна или шишки на теле) обнаружить не удается. Его начало носит бессимптомный характер, поэтому рак Панкоста часто обнаруживают на рентгенограмме случайно. Отсутствие внешних, видимых изменений затрудняет диагностирование и постановку диагноза на ранних этапах.
Самые первые жалобы больного — слабость, потеря веса, утомляемость. При увеличении или прорастании рака появляется явная и характерная симптоматика: синдром Панкоста, Горнера или их сочетание.
Синдром Панкоста:
- • сильный болевой синдром — болит в области плеча и по ходу локтевого нерва на стороне локализации, под лопаткой;
- парестезии, ощущение жжения, зуда, покалывания, ползания мурашек на коже;
- • слабость, атрофия мышц руки.
Иногда параллельно выявляются первичные проявления синдрома верхней полой вены, что выражается цианозом лица, набуханием яремных вен. Начальные признаки синдрома Бернара–Горнера, прогноз при которых менее благоприятен, это:
- • энофтальм;
- • птоз;
- • гипогидроз, сухость слизистых;
- • миоз.
Если вовлечен возвратный нерв, меняется тембр голоса, появляется осиплость. К поздним жалобам относятся явления интоксикации: частый пульс, кахексия, невысокая температура. Распад раковой опухоли вызывает осложнения: пневмоторакс, гемоторакс. Проникновение в позвоночный столб вызывает парезы, параличи.
Причины рака Панкоста
Обнаружение рака Панкоста у мужчин и у женщин представлено соотношением 5:1, но, несмотря на это, женская заболеваемость постоянно растет. Согласно этиологии, в 82–86% случаев развитие провоцирует табакокурение.
Предрасположенность возникает и у подростков, девушек и юношей, если они выросли в семьях, где родители курят. Человек, который курит — опасен для окружающих. Канцерогены, содержащиеся в табачном дыме, попадают в организм во время дыхания и повышают шанс заболеть в 1,7 раз.
Отказ от сигарет в течение десяти лет практически полностью выводит человека из группы риска.
В 10% эпизодов причиной возникновения рака Панкоста считается работа на стройке с асбестом, в горнорудной или химической промышленности. Высока роль туберкулеза, возбудитель которого палочка Коха, и других заболеваний бронхо-легочной системы (бронхоэктатической болезни, пневмонитов), при которых онкология образуется вследствие малигнизации.
Не исключается также влияние психосоматики и генов, которые передаются по наследству.
Таким образом, основные факторы, вызывающие появление опухоли, это:
- • табакокурение;
- • возраст;
- • наследственность;
- • вредное производство;
- • облучение;
- • загрязнение окружающей среды;
- • стрессы, переутомление.
Стадии рака Панкоста
Стадийность рака Панкоста уточняется по фотографиям инструментальных обследований и определяется с целью выявить локализацию и метастазирование образования. Различают следующие стадии:
- • 0 (in situ) — выявляется редко;
- • 1 — размер 2–5 см, не прорастает;
- • 2 — размер 2–7 см, выходит за пределы плевры, вызывает ателектазы, есть единичные изменения в регионарных лимфоузлах;
- • 3 — имеются множественные пораженные метастазами лимфатические узлы, опухоль проникает в ближайшие сосудистые и нервные стволы, пищевод, трахею, кости, средостение;
- • 4 — онкопроцесс метастазирует в отдаленные органы, высок риск метастазирования в головной мозг, кости.
На ранней стадии протекания (первой и второй) рак Панкоста операбельный и излечим, шанс выжить составляет 40–60%. На третьей выживаемость 18–20%.
Если не лечить, то рак быстро прогрессирует, и его последняя, четвертая степень приводит к смерти. Бороться с запущенным раком Панкоста сложно. Смертность — 98–100%, летальный исход наступает в течение 6–7 месяцев.
Нельзя запускать болезнь, обращаться к врачу следует при первом подозрении или болезненном сигнале.
Диагностика рака Панкоста
Рак Панкоста невозможно выявить без инструментального обследования. Подозрение возникает при сборе анамнеза (например, если стаж курильщика более 10 лет) и осмотре (внешнем, аускультации, пальце-пальцевой перкуссии). Диагностирование позволяет проверить наличие опухоли, определить ее положение в грудной клетке, проявляет наличие метастазов. Доктора назначают:
- • рентгенографию;
- • компьютерную томографию;
- • магнитно-резонансную томографию;
- • ПЭТ-КТ.
КТ проверка предпочтительнее МРТ, так как способна показать костные и заполненные воздухом структуры. Определить состояние организма пациента помогут клинический и биохимический анализы крови. Разновидности онкопроцесса исследуют с помощью биопсии, теста на онкомаркеры. Забор материала производят как пункцией, так и эндоскопией (медиастиноскопия, торакоскопия, бронхоскопия).
Лечение рака Панкоста
Чтобы избавиться от опухоли, победить ее, нужно вовремя пройти курс терапии.
Торакальная хирургия разработала способы удаления рака Панкоста, которые включают резекцию легкого — необходимо иссечь все лимфатические узлы средостения, пораженные сосуды и нервы. Действия хирурга направлены на ограничение очага.
Другие эффективные средства против онкопатологии — лучевая и химиотерапия, которые проводятся и при подготовке к оперативному вмешательству, и после него.
Такой подход позволяет остановить метастазирование, замедляет рост опухоли. На каждом этапе онкологическому больному требуется адекватное обезболивание. Принимать обезболивающие надо и если есть неоперабельный процесс или противопоказания к операции, чтобы помочь облегчить состояние.
Выздоровление происходит не всегда. Иногда после операции наблюдается ремиссия, а затем опухоль формируется повторно, появляются рецидивы — скорость процесса нарастает, рак становится неизлечим.
Профилактика рака Панкоста
Чтобы предотвратить рак Панкоста, профилактические рекомендации требуют исключить курение и избегать задымленных помещений, поскольку пассивное вдыхание табачного дыма не менее опасно. Защищает от онкопроцесса здоровый образ жизни, режим дня, достаточный сон. Рекомендуется повышать общий иммунитет, заниматься спортом.
Существуют программы онкопоиска или программы Check-up, которые пожилым людям рекомендовано делать каждый год. Нельзя пропускать и обычные профилактические медосмотры — все это способствует раннему выявлению процесса.
Источник: https://www.med-kvota.ru/oncologya/rak_pankosta
Саркомы костей
К первичным злокачественным опухолям костей относят группу различных по особенностям клинического течения новообразований (от крайне медленно развивающихся до быстро растущих и рано метастазирующих опухолей).
Саркомы костей могут локализоваться в любых костях скелета. Однако наиболее часто поражаются длинные трубчатые кости, преимущественно бедренная, большеберцовая и плечевая. Реже поражаются кости таза, лопатка и ребра.
Вторичные (метастатические) опухоли костей встречаются в клинической практике значительно чаще первичных. При этом метастазами преимущественно поражаются позвонки, ребра, кости таза и др.
Наиболее часто метастазирует в кости рак молочной железы, легкого, предстательной железы, почки и щитовидной железы.
2. Какие бывают формы сарком костей
Остеосаркома – одна из наиболее распространенных форм злокачественных новообразований костной ткани.
Опухоль обычно возникает у детей, подростков, лиц молодого возраста, у мужчин несколько чаще, чем у женщин.
Остеосаркома может развиться в любой кости скелета, однако излюбленной ее локализацией являются длинные трубчатые кости и особенно нижних конечностей, в основном образующих коленный сустав.
Клинически различают две формы остеосаркомы: быстро развивающиеся опухоли с острым началом заболевания, резкими болями и более медленно развивающиеся опухоли с менее яркими клиническими проявлениями. При быстро растущих формах опухоли обнаружение легочных метастазов возможно во время первичного обследования.
Остеосаркома отличается от других сарком костей агрессивностью. Об этом свидетельствует ее склонность к быстрому росту, раннему гематогенному метастазированию. Метастазы обычно клинически проявляются спустя 6 – 12 месяцев от появления первых признаков заболевания. Наиболее часто метастазами поражаются легкие.
Саркома Юинга (костно-мозговая опухоль) занимает второе место по заболеваемости среди злокачественных новообразований костей, возникающих в подростковой и детской возрастных группах.
Опухоль чаше развивается на втором десятилетии жизни и достаточно редко у детей младше 5 лет. Мальчики болеют чаще. В противоположность остеосаркоме, саркома Юинга более склонна к поражению диафизов кости, а также плоских костей, включая кости таза, лопатку, ребра и тела позвонков.
Наиболее излюбленной локализацией саркомы Юинга являются длинные трубчатые кости конечностей и кости таза. Для клинической картины саркомы Юинга, наряду с появлением болей в пораженной кости, часто характерно наличие лихорадки, лейкоцитоза и ускоренной СОЭ. Отмечается местная гиперемия кожи.
Саркома Юинга приводит к быстрому разрушению кости, распространяется по костно-мозговому каналу, прорастает в окружающие ткани и рано метастазирует в кости, легкие, печень и др. органы. Метастазы в лимфатические узлы наблюдаются до 20 % случаев.
Хонросаркома — первичная злокачественная опухоль кости хрящевой природы
У взрослых хондросаркома является второй по частоте после остеосаркомы злокачественной опухолью костей. В структуре первичных опухолей костей хондросаркомы занимают 10-20 %. Они могут возникать и как вторичные опухоли в результате малигнизации доброкачественных остеохондром или энхондром. Опухоль возникает обычно у лиц старше 40 лет, несколько чаще развивается у мужчин.
Хондросаркомы могут поражать любую кость скелета, однако преобладающей локализацией опухоли являются кости таза и бедренная кость. Нередко хондросаркома развивается в плоских костях, таких как лопатка, ребра, кости таза и черепа. Клиническое течение ходндросарком относительно медленное, но встречаются и быстрорастущие варианты заболевания.
Метастазы хондросаркомы развиваются в относительно поздние сроки. Для клинической картины характерно возникновение болей в пораженной области. При поражении костей таза симптомокомплекс включает в себя картину вовлечения нервных корешков, заключающийся в болевом синдроме и нарушении функции тазовых органов.
3. Некоторые эпидемиологические аспекты (статистика) сарком костей
Злокачественные опухоли костей в структуре онкологической заболеваемости составляют примерно 1 % от всех злокачественных новообразований. Первичные злокачественные опухоли костей наблюдаются в любом возрасте, но чаще всего в 15–40 лет.
По данным некоторых авторов, наиболее часто заболевают дети, подростки, лица молодого возраста, причем в подростковом и юношеском возрасте (до 20 лет).
Среди злокачественных опухолей костей наиболее часто встречается остеосаркома (50-60 %), на втором месте – саркома Юинга, далее следуют хондросаркома, фибросаркома и др.
У части больных злокачественные опухоли развиваются в результате малигнизации доброкачественных и опухолевидных образований.
Последние десять лет в Беларуси ежегодно регистрировалось от 90 до 140 случаев злокачественных опухолей костей.
4. Группы риска и факторы, предрасполагающие к развитию сарком костей
Причины развития опухолей костей изучены недостаточно. Нередко опухоли развиваются после травмы. Однако в настоящее время склонны считать, что травма просто привлекает внимание к уже существующей опухоли и не играет значительной роли в этиологии болезни, но способствует ее быстрому росту.
Саркомы могут развиваться в кости ранее подверженной облучению ионизирующей радиацией с целью лечения других злокачественных новообразований. Радиоиндуцированные саркомы костей обычно развиваются спустя не менее 3 лет после облучения.
5. Клинические проявления сарком костей
Для злокачественных опухолей костей характерны следующие симптомы:
- деформация кости;
- появление хромоты, ограничение подвижности в суставе, прилежащем к опухоли;
- наличие болей, усиливающихся ночью (необязательный признак);
- общая и местная температурная реакция (более характерна для саркомы Юинга);
- наличие глубоко расположенной не смещаемой опухоли в мягких тканях вблизи кости.
6. Как выявляются саркомы костей
Ведущим методом выявления сарком костей является рентгенологическое исследование.
Наиболее значимыми рентгенологическими признаками злокачественной опухоли являются:
- наличие очага разрушения (деструкции) кости;
- наличие периостальной реакции в виде характерного козырька, длинных нитеобразных спикул, расположенных перпендикулярно по отношению к кости, появление рядом с пораженной костью, а также мягкотканного компонента с участками обызвествления.
Профилактика и раннее выявление сарком костей
Специфической профилактики опухолей костей нет. К процессам склонным к трансформации в злокачественные опухоли костей относят фиброзную дистрофию, хондромы, костно-хрящевые экзостозы и болезнь Педжета (деформирующий остеоз). По данным различных авторов частота их малигнизации может достигать 15 %.
Лечение предопухолевых заболеваний костей хирургическое. При множественном поражении костей необходимо проходить ежегодные контрольные осмотры у ортопеда-травматолога для раннего выявления малигнизации.
Диагностика сарком костей
1. Методы обследования перед назначением лечения
Диагноз сарком костей устанавливаются на основании данных морфологического исследования фрагмента опухоли, полученного путем биопсии и рентгенологического исследования.
Биопсия опухоли может быть выполнена путем трепанобиопсии (взятие материала опухоли с использованием толстой иглы, в том числе под рентгенологическим контролем) или открытой биопсии.
Обязательным является выполнение рентгенографии всей пораженной кости, а также КТ или МРТ. Эти исследования могут повторяться в процессе химиотерапии для оценки ее эффективности.
Для уточнения распространенности опухоли и выработки оптимальной тактики лечения проводится инструментальное обследование:
- КТ органов грудной клетки;
- ультразвуковое исследование органов брюшной полости;
- остеосцинтиграфия;
- биопсия костного мозга (при саркоме Юинга).
2. Стадии сарком костей
Классификация используется для наиболее часто встречающихся опухолей костей (остеосаркома, саркома Юинга, хондросаркома и др.). Стадия устанавливается на основании гистологического исследования и данных инструментального обследования (рентгенография, остеосцинтиграфия и др.).
- I стадия Все низкозлокачественные опухоли без метастазов;
- II стадия Все высокозлокачественные опухоли без метастазов;
- III стадия Все опухоли без метастазов с наличием нескольких очагов в одной кости;
- IV стадия Все опухоли с наличием метастазов в отдаленных органах и/или регионарных лимфатических узлах.
Лечение сарком костей
1. Методы лечения сарком костей
В настоящее время принципы лечения некоторых видов злокачественных опухолей костей претерпели существенные изменения. Радикальные хирургические вмешательства могут являться самостоятельными методами лечения исключительно при высокодифференцированных (низкозлокачественных) опухолях (хондросаркома, фибросаркома, паростальная саркома).
Лечение низкодифференцированных (высокозлокачественных) опухолей (остеосаркома, саркома Юинга и др.
), учитывая их высокую склонность к гематогенному метастазированию, предусматривает проведение после операции длительных курсов химиотерапии с целью профилактики развития метастазов или их лечения.
При лечении радиочувствительных костных опухолей (саркома Юинга, лимфосаркома кости) используется лучевая, которая в сочетании с химиотерапией может излечить опухоль без операции.
Хирургическое лечение
Хирургическое вмешательство является главным составным элементом почти любого комплекса лечебных мероприятий при опухолях костей. К радикальным операциям при саркомах костей относятся ампутация, экзартикуляция и органосохраняющие операции.
Ампутации и экзартикуляции выполняют при далеко зашедшем опухолевом процессе (распад опухоли с выраженной интоксикацией, кровотечение из эрозированных магистральных сосудов, патологические переломы с выраженным болевым синдромом).
К расширенным радикальным операциям относятся межподвздошно-брюшное вычленение и межлопаточно-грудная ампутация, которые могут применяться при низкозлокачественных опухолях с более благоприятным прогнозом в случаях невозможности органосохраняющего лечения.
При опухолях, поражающих кости конечностей, предпочтение отдается органосохраняющим операциям с применением индивидуального эндопротезирования, а также костной пластики, в том числе микрохирургической аутотрансплантации кости.
Противопоказаниями к органосохраняющим оперативным вмешательствам являются: вовлечение в опухолевый процесс основного сосудисто-нервного пучка на большом протяжении; патологические переломы с инфицированием и обсеменением тканей опухолевыми клетками;
обширное опухолевое поражение мышц.
Источник: https://omr.by/lechenie-opukholej/opukholi-kozhi-kostej-i-myagkikh-tkanej/sarkomy-kostej
Рак кости – первые проявления онкологи, симптомы, диагностика, стадии и лечение
Онкология костей не является самым распространенным раковым заболеванием, но из-за маловыраженной симптоматики это одна из самых опасных болезней. Зачастую его диагностируют на поздней стадии, что значительно затрудняет лечение.
Рак кости проявляется в появлении новообразований на костных тканях, хрящах и мягких тканях (сухожилиях, мышцах, жировой прослойки, связках), часто это доброкачественные или переродившиеся в злокачественные, метастазирующие опухоли.
Что такое рак кости
Человеческий скелет часто становится прибежищем злокачественных новообразований. Рак может поразить костную ткань, хрящи, мышцы, суставы, связки, клетчатку.
Существует первичный вид онкологии костей, например, рак ребра, но более распространенным является метастатический вид рака, когда злокачественная опухоль в костной ткани является следствием онкологии других частей тела, например, молочной железы, пищевода и т.п.
У заболевания нет ярких признаков протекания, из-за чего его трудно распознать. Боли в костях при онкологии могут быть похожи на артрит или подагру. Зачастую больные обращаются к врачу уже в поздней стадии заболевания, что затрудняет излечение. Основные симптомы онкологии костей:
- болевые ощущения, которые усиливаются после нагрузок или ночью;
- опухание пораженного участка;
- ослабление костной структуры, что приводит к частым переломам;
- плохое самочувствие, утомляемость, нарушение аппетита, повышенная температура.
Онкология с локализацией в костях рук наблюдается не так часто, особенно в первичной форме. В основном это метастазы при раке молочной железы, простаты и легких. В этой ситуации новообразования кости выявляются на КТ и МРТ. Первичные опухоли на костях рук редко, но встречаются, при этом стоит обращать внимание на следующие симптомы:
- отек, уплотнение и изменение цвета в пораженном месте;
- боль в суставах рук;
- общее ухудшение состояния организма – потеря веса, температура, утомляемость;
- увеличение потоотделения, особенно во сне.
Ноги
Злокачественная опухоль на кости ноги встречается нечасто (примерно 1% от общего числи раковых заболеваний). Существуют первичные поражения костных, хрящевых и мягких тканей ног и вторичные, то есть метастазы при определенных видах новообразований (молочная и предстательная железы, рак легких). Как проявляется рак костей ног:
- болевые ощущения в суставах и локальных участках ног;
- цвет кожи над опухолью меняется – она как бы истончается;
- снижение иммунитета, утомляемость, резкая потеря веса;
- может проявиться хромота, опухоль мешает двигаться.
Бедра
Саркома Юинга, или остеогенная саркома, располагается в тазовой области, месте сочленения тазовой и бедренной костей. Симптоматика в этом случае очень смазана, поэтому часто рак диагностируют на финальных стадиях. Клиническими признаками заболевания являются:
- треугольник Кодмана – особая тень, которую видят врачи на рентген-снимке;
- патология кожи – она истончается, меняется цвет и появляются бугристость;
- чередование остеолитических (очагов разрушения костной ткани) и остеосклеротических зон (уплотнений);
- проблемы в работе органов малого таза, близлежащих сосудов и нервных окончаний.
Причины
Точные причины развития онкологии костей пока не выяснены, однако медики выделяют несколько факторов риска:
- наследственность – заболевания Ротмунда-Томсона, синдром Ли-Фраумени, наличие гена РБ1, который вызывает ретинобластому;
- болезнь Педжета, которая влияет на структуру костной ткани;
- предраковые новообразования (хондрома, хондробластома, остеохондрома, экостоз хряща и кости и другие;
- воздействие на организм радиационных лучей, длительное нахождение под ионизирующим облучением;
- травмы, переломы, ушибы.
Разновидности рака костей
Различают несколько видов заболевания, некоторые из них могут быть первичными, но в основном это вторичная форма болезни:
- остеосаркома – распространенная форма, чаще встречается у молодых людей и взрослых до 30 лет;
- хондросаркома – злокачественные образования в хрящевой ткани;
- саркома Юинга – распространяется на кость и в мягких тканях;
- фиброзная гистиоцитома – поражает мягкие ткани, кости конечностей;
- фибросаркома – редкая болезнь, поражает кости конечностей, челюсти, мягкие ткани;
- опухоль гигантоклеточная – развивается на костях ног и рук, хорошо поддается лечению.
Стадии
Существует четыре стадии течения онкологии костной ткани, медики выделяют дополнительные подстадии:
- первая стадия – новообразование локализовано на участке кости, невысокая степень злокачественности;
- 1А – происходит рост опухоли, она давит на костные стенки, образуется отек и возникают болевые ощущения;
- 1Б – раковые клетки поражают всю кость, но остаются в кости;
- вторая стадия – раковые клетки начинают распространение в мягкие ткани;
- третья стадия – разрастание опухоли;
- четвертая (термальная) стадия – процесс метастазирования в легкие и лимфосистему.
Диагностика
Признаки рака костей схожи с симптомами многих заболеваний, самой точной диагностикой являются клинические анализы и функциональная диагностика:
- анализ крови на онкомаркеры – он выявит увеличение в организме тиреотропных гормонов, щелочной фосфатазы, кальция и сиаловых кислот и снижение концентрации белка в плазме;
- рентген – визуальный анализ снимка может выявить пораженные участки;
- КТ (компьютерная томография) – определяет стадию заболевания и наличие метастазирования, для повышения диагностики применяется контрастирующее вещество.
Для уточнения диагноза может использоваться МРТ (магнитно-резонансная томография) с применением контраста, который показывает наличие или отсутствие накопления раковых клеток в пораженном участке. ПЭТ (позитронно-эмиссионная томография) определяет характер новообразования. На сегодняшний день это самый современный способ функциональной диагностики.
Биопсия дает 100% точный результат диагностики характера опухоли, первичная ли она, вторичная и ее разновидность. При костных новообразованиях применяется три вида биопсии:
- Тонкоигольчатая аспирационная – шприцом производится забор жидкости в районе опухоли. При сложных случаях процесс совмещают с КТ.
- Толстоигольчатая – более эффективна при первичных новообразованиях.
- Хирургическая – проводится методом разреза и взятия пробы, может совмещаться с удалением опухоли, потому проводится под общим наркозом.
Лечение
Система лечения включают в себя как традиционные методы, так и последние разработки ученых:
- НИЭРТ – методика применяется при метастазировании для снижения болевого эффекта и замедления роста раковых клеток.
- «Рапид Арк» – разновидность лучевой терапии, когда на опухоль интенсивно воздействуют направленным лучом, обрабатывая ее под разыми углом.
- Кибер-нож – высокоточный прибор, который удаляет опухоль при минимальном воздействии на организм.
- Брахитерапия – внутри опухоли ставится имплант с источником радиации, который постепенно убивает раковые клетки.
Химиотерапия
Стандартно химиотерапия предполагает введение в организм определенных лекарственных препаратов, которые уничтожают злокачественные образования. Успех заметнее в лечении на начальных этапах болезни.
Кроме того идет профилактика метастатического процесса, уничтожается база для развития новых клеток.
Химиотерапия проводится под строгим врачебным контролем, препараты полностью убивают иммунитет и оказывают на организм множество негативных побочных эффектов (выпадение волос, тошнота, появление язв во рту, замедление роста у ребенка).
Оперативное вмешательство
Разнообразные операции по удалению злокачественных новообразований – самая распространенная мера при лечении онкологии костей. Часто вмешательство назначается одновременно с взятием биопсии.
При удалении опухоли важно не оставить в организме раковых клеток, поэтому применяется широкое иссечение, когда удаляются и близлежащие здоровые ткани и проводится анализ их краев на наличие раковых клеток.
Такой тип операции применяется при раке тазобедренной области и конечностей, если область поражения невелика.
Бывают случаи, когда широкое иссечение не может гарантировать нужного результата. Обширные поражения конечностей и челюстных костей требуют ампутации.
В случае с костями челюсти проводится пересадка тканей или использование костного трансплантанта.
При опухоли костей черепа и позвоночника проводятся операции по выскабливанию из кости пораженных участков, при этом кость сохраняется.
Лучевая терапия
Лечение ионизирующими излучениями, иначе – лучевая терапия – это воздействие на раковые клетки радиационными лучами в безопасных для человека дозах.
Однако заболевание отличается устойчивостью к воздействию лучевой терапии и требует высоких доз облучения, что негативно влияет на организм, особенно на мозг.
Часто ее используют при саркоме Юинга, лучевая применяется как дополнение химиотерапии и в профилактических целях в послеоперационный период. Эффективно применение современных лучевых технологий: дистанционная терапия, воздействие на раковые клетки протонами.
Сколько живут при раке костей
Прогноз выживаемости зависит от многих факторов – стадии, на которой пациент обратился к врачу, типа ракового заболевания, метода лечения и возраста пациента.
При быстром обращении в онкологический диспансер выживаемость пациентов достигает 70 процентов. Это означает вероятность пережить первые 5 лет после обнаружения и лечения заболевания.
К сожалению, при обращении на поздних стадиях и при вторичном метастазировании шансы на успешное излечение очень малы.
Видео
Источник: https://sovets24.ru/883-rak-kosti.html
Злокачественные оухоли (рак) костей и суставов
Злокачественные новообразования костей и суставных хрящей (рак кости) – группа злокачественных опухолей, развивающихся из тканей скелета. Могут развиваться как самостоятельно, так и в результате перерождения доброкачественных опухолей или процессов.
Первичные опухоли костей наблюдаются редко. Чаще возникают у лиц молодого возраста: 28-32 года и менее. Чаще поражаются длинные трубчатые кости (конечностей) и кости таза. Более половины опухолей находятся в околосуставные отделах костей, чаще вблизи коленного сустава.
Часто пациенты выявляются на 4 стадии процесса, имеющие метастазы.
Различают несколько видов опухолей скелета:
– костные – из ткани кости: остеобластома, остеосаркома.- хрящевые- из хрящевой ткани: хондросаркома, хондробластома и их разновидности.- опухоли из фиброзной ткани: фибросаркома, фиброзная гистиоцитома.
– ювенильные саркомы – саркома Юинга.
Причины развития опухолей костей:
– Генетические нарушения- наиболее частые причины развития костных опухолей.- Химические факторы- Лучевые воздействия- облучение.
– Травмы конечностей.
Симптомы опухолей костей
Первыми симптомами, позволяющими заподозрить патологический процесс в организме, являются слабость, спонтанные подъемы температуры тела, потеря веса и аппетита.
Самый частый симптом опухолей костей, встречающийся у 70% пациентов – это боль. По началу боли могут быть слабым и исчезать самопроизвольно. В дальнейшем характерными являются упорные, постоянные, усиливающиеся с течением времени и по ночам боли, который плохо снимаются или не снимаются обезболивающими препаратами.
Как правило, с момента появления первых болевых ощущений до установления диагноза проходит от 6 до 12 месяцев. Нередко проводимая до установки диагноза физиотерапия, может усиливать боль или снижать ее лишь на короткое время. Боль может быть различной интенсивности, но чем быстрее рост опухоли, там сильнее болевой синдром.
Кроме того, можно обнаружить опухолевое образование различных размеров и ограничение подвижности в суставе, вблизи которого появилась опухоль. В месте появления опухоли конечность увеличена в окружности, болезненна, кожа над ней может быть отечна и истончена, горяча на ощупь.
Так же, при развитии злокачественных опухолей нижних конечностей, одним из симптомов может явиться хромота.
В некоторых случаях первым симптомом опухолей костей могут явиться патологические переломы, то есть не связанные с травмой или повреждением, а возникающие самопроизвольно, при поднятии тяжести, поворотах, или, даже в покое. Обычно наблюдаются переломы конечностей. В этом случае прелом связан с нестабильностью костной структуры, так как в процессе роста опухоли кость теряет естественную прочность и конечность лишается опоры.
При развитии в костях и мягких тканях грудной клетки крупных массивных опухолевых процессов, в зарубежной литературе принято называть их опухолями Аскина.
Такие опухоли достигают больших размеров и проникают в грудную клетку, вовлекая и прорастая внутренние органы: легкие, плевру, органы средостения.
Как правило, заболевание протекает бессимптомно и лишь в поздней стадии проявляет себя с развития осложнений: сильных болей, дыхательной недостаточности и одышки, скоплением жидкости в грудной полости, подъемом температуры тела до высоких цифр и кровохарканьем.
У многих пациентов, уже при первичном обращении, могут быть отдаленные метастазы.
Саркома Юнга
Одни из самых агрессивных опухолей костей – это саркомы Юинга. Местом их возникновения может явиться любая кость, а так же мягкие ткани конечности, головы и туловища.
В возрасте до 20 лет эти опухоли чаще поражают длинные кости: бедренные, плечевые, кости голени; в более старшем возрасте – плоские кости таза и черепа, ребра, лопатки, позвонки. Большинство опухолей локализуется в области нижних конечностей и таза. Около 75% опухолей располагается вблизи коленного сустава, реже – локтевого.
Высокоагрессивный характер саркомы Юинга обусловливает наличие отдаленных метастазов у 1/3 обратившихся пациентов, многие из них обращаются непосредственно в связи с наличием беспокоящих их метастазов.
Стадии опухолей костей:
1 стадия: опухоль до или более 8 см в наибольшем измерении, степень агрессивности опухоли (дифференцировки) 1-22 стадия: опухоль более 8 см, степень агрессивности 3-4; 3 стадия: опухоль, осложненная патологическим переломом конечности;
4 стадия: опухоль любого размера при условии наличия метастазов в регионарных лимфатических узлах или отдаленных органах.
Опухоли костей в 10- 12% способны давать отсевы (метастазировать) в близлежащие лимфатические узлы.
Отдаленными метастазами чаще всего поражаются следующие органы: на первом месте легкие, другие кости и костный мозг, а так же органы брюшной полости, лимфатические узлы средостения и забрюшинного пространства, плевра, головном мозг и мозговые оболочки.
Диагностика опухолей костей:
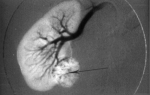
Рентгенологическое исследование пораженных костей позволяет выявить опухоль, степень распространения её на кость и окружающие мягкие ткани и органы.
Рентгенологическое исследование, рак кости указан стрелочкой
Компьютерная или магнотно-резонансная томография пораженных участков скелета или мягких тканей позволяют более точно определить границы распространения опухоли, а так же уточнить взаимоотношение первичного очага и окружающих мягких тканей.
Компьютерная или магнотно-резонансная томография. Рак кости указан стрелочкой
Остеосцинтиграфия – исследование скелета со специальным радиофармпрепаратом (обычно технецием 99), с последующим сканированием всего скелета. Препарат, вводимый внутривенно, накапливается пораженным участком кости и вызывает особое «свечение» этого участка на снимках.
Данное исследование позволяет выявить, кроме самой опухоли, отдаленные метастазы в других участках скелета.
Биопсия пораженного опухолью участка кости, обычно используется открытая биопсия: кусочек опухоли берется посредством небольшой операции, при этом сама опухоль не удаляется.
В некоторых случаях возможна трепан- биопсия: взятие кусочка опухоли на исследование с помощью специальной иглы.
Взятие на исследование костного мозга: используется биопсия костного мозга подвздошных костей.
Лечение опухолей костей
На первом месте в лечении опухолей костей стоит хирургический метод. Объем выполняемой операции зависит от размеров и местонахождения опухоли. Обязательно удаляется вся опухоль в пределах здоровых тканей и окружающих мышц.
При больших размеров опухоли, когда требуется удалить большой объем тканей или всю кость, используют постоянные замещающие металлоконструкции.
В некоторых случаях, когда опухоль находится близко к крупным суставам, затрагивает крупные сосуды и нервы, когда сохранить конечность не представляется возможным, прибегают к удалению всей конечности: ампутации. Подобных операций в настоящее время стараются избегать, все чаще используют органосохранные и заместительные операции.
К другим методам стандартного противоопухолевого лечения, таким как лучевая терапия и химиотерапия, опухоли костей практически не чувствительны.
Лучевая терапия в самостоятельном варианте не используется, а применяется только в сочетании с химиотерапией при подготовке к операции, с целью уменьшения опухоли в размерах.
Химиотерапия как самостоятельный метод лечения, так же, не применяется. Используют лечение химиопрепаратами в предоперационном периоде, с целью уменьшения опухоли в размерах.
В таких случаях в крупных клиниках используется локальное подведение химиопрепарата – введение в близлежащую артерию, чем создается большая концентрация препарата в опухоли и уменьшается токсическое воздействие его на организм.
Кроме того, химиотерапия используется при 4 стадии заболевания, в случае наличия отдаленных метастазов опухоли в других органах, с целью уменьшения их в размерах, продления жизни пациента. При этом, применяется сочетание 3 и более препаратов, обладающих различным механизмом действия.
С целью скорейшего выздоровления и укрепления оперированной конечности применяют раннюю активизацию больных, лечебный массаж и гимнастику.
В некоторых случаях после операций по поводу опухолей костей требуется восстановительное реабилитационное лечение, оно может заключаться в использовании лечебной гимнастики, физкультуры (ЛФК), ношения поддерживающих приспособлений (бандажей, эластический бинтов), применение протезов. Во всех случаях послеоперационного восстановительного лечения требуется консультация специалиста.
Применение методов самолечения, отваров трав и ядов недопустимо. Опухоли костей растут быстро и крайне агрессивно, промедление с обращением к специалисту может быть опасно и приводить к печальным последствиям.
Осложнения
К осложнениям опухолей костей относятся: патологические переломы – перелом в области опухоли, где возникает «слабое место».
Выраженный болевой синдром в области опухолевого поражения.
Осложнения, связанные с вовлечением соседних органов: при поражении легких- развитие дыхательной недостаточности, кровохарканья; при поражении крупных сосудов- развитием отека конечности или аррозивного кровотечения.
Кроме того, при большом массиве опухоли может присоединяться инфекция: постоянные изнуряющие подъемы температуры тела, истощение.
Прогноз при опухолях кости
При своевременном и адекватном лечении (операция с удалением всей опухоли), выживаемость пациентов достигает 60-70%, что зависит от стадии опухолевого процесса и агрессивности опухоли.
Но, следует помнить, что любая злокачественна опухоль опасна возвратом заболевания: развитием рецидива и метастазов, с учетом этого, пациенту следует своевременно проходить профилактические осмотры у врача- специалиста.
При 4 стадии заболевания не выживает ни один пациент.
Профилактика опухолей кости
Как таковой, профилактики опухолей костей не существует, так как, чаще всего, развитие их носит генетический характер. Успех лечения зависит от своевременной диагностики заболевания: обращения к врачу, выявления и лечения заболевания.
Консультация врача по теме злокачественные опухоли кости:
Вопрос: Чем опасны опухоли костей?
Ответ: Опухоли костей опасны быстрым агрессивным ростом, а так же способностью рацидивировать после удаления и давать отдаленные метастазы.
Вопрос: В чем заключается лечение опухолей костей?
Ведущим методом лечения злокачественных, а, в некоторых случаях и доброкаченственных, опухолей костей является хирургический. Только операция может дать шансы на выздоровление пациента.
Врач онколог Баринова Н.Ю
Источник: https://medicalj.ru/diseases/cancrology/703-rak-kosti-i-sustavov-simptomy-lechenie
Рак костей: симптомы и признаки, диагностика и лечение, прогноз
Злокачественное поражение костной системы или рак костей относится к редким патологиям — всего один процент от общей массы онкологических больных.
Опухоль кости – это обобщенное название образований доброкачественных и злокачественных. Так же большая часть образовавшихся в других органах новообразований может проникнуть непосредственно в костную систему больного, тогда врачи говорят о вторичной опухоли, метастазированной в кость.
Данный вид патологии может возникнуть в любом возрасте, но чаще всего эта болезнь молодых людей до тридцати лет, подростков и детей.
Причины
Костный рак активно изучается специалистами, но окончательной теории развития патологии нет. Учеными выделяется всего несколько факторов способных вызвать онкологию костей. Они имеются у большей части пациентов, стоящих на учете в раковых центрах.
- Травма – раковое образование может появиться на месте повреждения, которое произошло более десяти лет назад;
- Ионизирующее облучение организма человека в больших дозах;
- Заболевание на генном уровне – рак костной ткани чаще всего возникает у людей с синдромом Ротмунда – Томпсона, Ли – Фраумени и ретинобластомами;
- Деформирующая остеодистрофия – при данной аномалии происходит нарушение в восстановлении костной ткани, что приводит к различным патологиям;
- Пересадка костного мозга.
Вторичный рак костей и суставов возникает в связи с проникновением метастаз из злокачественных образований легких, простаты, молочных желез, в редких случаях из других органов.
Симптомы
Онкология костей начинает проявляться болевыми синдромами и зачастую боль локализуется не там, где появилось образование. Боли в костях при онкологии данной патологии могут мигрировать или отзеркаливаться в разные части тела.
Они не сильные и быстро проходят. По – этому, многие больные, не придают значения появившемуся дискомфорту. Но чем больше прогрессирует болезнь, тем сильнее становится боль.
Такие признаки рака костей начинают появляться на начальной стадии заболевания.
Как правило, объективная симптоматика рака костей, обнаруживается спустя три месяца от первых болевых ощущений.
Через определенное время у больного возникают следующие симптомы рака костей:
- Контуры тела, в месте образования опухоли, начинают деформироваться, отекать;
- Появляется легкий отек мягких тканей;
- В зоне поражения температура кожи повышается;
- Вены расширяются;
- Потеря массы тела;
- Больной быстро утомляется;
- Кожный покров становится бледным.
На более поздних стадиях рака, разрастающаяся опухоль будет выпирать сквозь кожу. При запущенной форме онкология кости проявляется мышечной атрофией, потерей подвижности близлежащих суставов. Пораженные злокачественным образованием кости становятся хрупкими, начинают ломаться.
Рак кости ноги влияет на процесс передвижения – происходит нарушение в работе коленного и голеностопного сустава, больной начинает прихрамывать. Появление сильных болей может полностью повлиять на передвижение.
Рак костей таза также проявляется болевым синдромом. Локализуется боль в области тазовых костей, ягодицах. Может мигрировать в зону позвоночника и паха. При физической нагрузке она усиливается.
На поздних стадиях кожа над опухолью истончается, любые движения костей этой области становятся затруднительны.
Онкология костей рук встречается реже, чем все другие патологии этого вида рака. Иногда этот вид болезни диагностируют, когда поводят рентген.
Проявляется болезнь вначале незначительными болями, при физических нагрузках, далее болевой синдром возникает в ночное время. Увеличение опухоли приводит к ограничению подвижности суставов рук. На поздней стадии присоединяются общие симптомы патологии.
Рак костей имеет несколько видов, которые определяются по месту поражения. Все они имеют свои проявления.
Виды
Что такое рак костей? Как уже было упомянуто выше, опухоль кости может быть как доброкачественной, так и злокачественной. Основной акцент этой статьи агрессивные опухоли костной системы человека. Их и рассмотрим более подробно.
Злокачественные новообразования:
При данном виде патологии опухоль относится к злокачественной. Она поражает костный скелет человека. В основном располагается на длинных трубчатых костях нижних конечностей, ключице, позвоночном столбе, ребрах, лопатках и костях таза.
Саркома занимает второе место по частоте диагностирования у детей в возрасте до пяти лет, так же она бывает и у взрослых старше 30 лет. Самый пик болезни приходится на возраст от 10 до 15 лет.
Основная причина возникновения болезни неизвестна, но 40% связано с травмами. В исключительных случаях саркома Юинга может развиться, как внекостная патология поражения мягких тканей человека.
Болезнь в начале своего развития может быть локализована и уже с метастазами. Локализованная стадия заболевания определяет для нее вероятность распространения из основного места нахождения к другим мягким тканям, которые находятся в относительной близости от нее. В таких случаях метастазирование не наблюдается.
В случае метастатической стадии, то новообразование проникает в другие участки тела – кости, легкие, печень, ЦНС, костный мозг.
Этот вид рака костей представляет собой опухоль, атипичные клетки которой происходят за счет костной ткани и при этом они же эту ткань вырабатывают.
Остеогенная саркома может быть остеолитической, склеротической или смешанной. Выявить это возможно при рентгенологии. Такой тип патологии, как уже видно, появляется непосредственно за счет костных элементов. Для нее присуще быстрое прогрессирование с метастазами в кости.
Появиться остеогенная саркома может в любом возрасте, но в 65% случаев, пик возникновения аномалии приходится на 10 – 30 лет.
Следует отметить, что в основном болезнь развивается к окончанию полового созревания. Также актуальна для этого вида рака половая принадлежность – женщины в два раза реже болеют, чем мужчины.
Главным местом появления новообразования являются длинные трубчатые кости, а один раз из пяти это короткие или плоские кости.
В шесть раз чаще поражение происходит в костях нижних конечностей, чем верхних, и в 80% случаев опухоль локализуется в коленных суставах. Также поражению подвержены бедра, плечевая, локтевая кости, плечевой пояс и кости малой и большой берцовой.
Саркома этого вида никогда не формируется из надколенников. Поражение черепа характерно для маленьких детей и пожилых людей. Но для человека в возрасте — это является осложнением после остеодистрофии.
В редких случаях вероятную причину возникновения саркомы связывают с ускоренным ростом костей.
Этот тип заболевания относится к разновидности остеосаркомы и считается редкой патологией. Особенность болезни заключается в том, что у нее более длительное течение и она менее злокачественна.
Образуется опухоль непосредственно на поверхности кости. Обычным местом локализации является зона коленного сустава – до 70%. Редко саркома поражает кости черепа, позвоночника, таза, стопы, кисти и лопаток.
Новообразование по своей консистенции схожа с костной и находится в своего рода капсуле, из которой может прорасти в близлежащие мышцы.
Самым распространенным злокачественным образованием считается хондросаркома, которая состоит из хрящевой ткани. Располагается опухоль чаще всего в плоских костях, но в редких случаях ее можно обнаружить в трубчатых.
В медицине есть два базовых варианта, при которых возможны некоторые отступления.
- Благоприятный — замедленный рост новообразования и метастазы появляются позже;
- Неблагоприятный – рост аномальных клеток стремителен, раннее метастазирование.
Болезнь диагностируется в 60% случаев у пациентов в возрасте от сорока до шестидесяти лет. Но это не исключает вероятность проявления патологии у пациентов другой возрастной группы. В основном образования располагаются на костях таза, плечевого пояса, плечах и ребрах.
Хондросаркома имеет несколько злокачественных стадий:
- 1 стадия злокачественности сопровождается присутствием в опухоли хондроидного материала, в котором содержится хондроцит, а в нем, в свою очередь находятся мелкие плотные ядра. Многоядерные клетки еще не в большом количестве, но в них отсутствуют фигуры митоза.
- 2 стадия, это количество миксоидных межклеточных веществ больше, чем при 1 степени болезни. Клетки скапливаются вдоль периферических долек. Ядра увеличены, фигуры митоза присутствуют в единичных количествах, имеются участки разрушения или некроз.
- 3 стадия отличается тем, что в межклеточном веществе присутствует миксоид. Клетки в данном составе располагаются группами или в виде тяжа. Имеют неправильную или звездчатую форму. При этой степени онкологии клеток с увеличенным ядром и многоядерных становится значительно больше. Участки некроза обширны, имеются фигуры митоза.
Данный вид аномалии носит как злокачественный, так и доброкачественный характер. Последний вариант, впрочем, считается спорным. В связи с тем, что рост опухоли замедлен, а метастазы редко выходят за свои пределы. По этой причине данную опухоль иногда считают доброкачественной, но из – за специфического места своего расположения, возможны необратимые осложнения.
Само новообразование, даже после полнового выздоровления больного, может рецидивировать. Именно в связи с этим хордому принято считать злокачественным заболеванием. Выявляется патология редко, а появляется из остатков эмбриональной хорды.
У пациентов от 40 до 60 лет, преимущественно мужчин, опухоль локализуется в зоне крестца, у молодых она находится в костях черепа.
Хордомы разделяются на типы – недифференцированная хордома, хордома обычная и хондроидная. Последняя отличается наименьшей агрессивностью, а первая наоборот, более агрессивна и склонна к метастазированию.
В редких случаях возникает затруднение с определением конкретного типа опухоли и тогда указывается, что образовалась хондросаркома.
Диагностика
Рак костей относится к таким заболеванием, которые диагностируются случайно без видимой симптоматики. Это может произойти в момент, когда проводится рентген полученной травмы.
В дальнейшем врач назначит расширенную диагностику рака костей, в которую входят следующие мероприятия:
- В первую очередь это полный анамнез, который может помочь в обследовании. Есть семьи, в которых онкология распространена среди многих родственников. Развернутое описание симптомов поможет специалисту определить возможное проявление рака от косвенных причин. После беседы с пациентом, будет назначен комплекс исследований.
- Анализ крови. С его помощью можно определить уровень щелочной ферментной фосфатазы – если он высокий, то есть основания считать, что имеется опухоль. Но это может быть актуально и в период роста здорового ребенка.
- Рентгеноскопия. При только образовавшейся опухоли, рентгеновский снимок может не показать этого. В случае, когда образование четко видно на снимке, врачом – онкологом может быть определен точный вид данной патологии, и ее злокачественность или доброкачественность.
В первом случае из – за быстрого роста опухоли ее края имеют рваную форму, что невозможно при втором типе.
- Компьютерная томография. Этот метод помогает определить поперечное сечение костей скелета, что способствует более подробно изучить кости и выявить опухоль.
- Сцинтиграфия относится к новейшим методам исследования. При помощи данного обследования можно определить область интенсивного роста кости и ее восстановление. Часто, используя этот метод, можно обследовать целиком тело, с целью обнаружить изменения в костной системе.
- Гистология – это исследование материала, полученного путем биопсии. С его помощью можно выявить гигантоклеточную опухоль, хондробластому или гиперпаратериоидизм.
После полного обследования пациента и подтверждения болезни ему выносится диагноз рак костей скелета.
Также, врач, а это может быть как онколог, так и ортопед, назначит анализ крови на ПСА или простатоспецифический свободный антиген. Что дает анализ на данный антиген?
Есть ряд онкологических заболеваний, которые метастатируют в костную ткань. Одним из таких видов является рак предстательной железы.
В случаях, если простата увеличена, и человек испытывает боли, дискомфорт, то назначается ряд исследований, в которые будет входить и ПСА. В медицинской практике ПСА используют для диагностирования онкологии на ранней стадии. При нормальном состоянии количество ПСА в крови остается минимальным, но при повреждении железы уровень значительно повышается.
Лечение
Прежде чем выбрать метод, каким лечить рак, специалист примет во внимание несколько факторов – тип опухоли, размер, место локализации и степень агрессивности. Также лечащий врач учитывает и возраст пациента.
Терапия онкологии костей проводится при помощи химиотерапии, лучевой терапии и хирургического вмешательства. Следует отметить, что все методы дают положительный результат как по отдельности, так и в комплексе.
Хирургическая операция включает в себя ампутацию части кости, это необходимо для того, что бы удалить полностью раковый очаг. Совместно с пораженной костью удалению подвергнутся нервы и ткани. Часть отрезанной кости искусственно восстанавливается.
Химио – и лучевая терапия направлена на уничтожение раковых клеток.
Прогноз
Прогноз выживаемости для каждого больного индивидуален. При прогнозировании учитывается стадия патологии, возраст пациента и своевременность лечения.
Источник: https://OnkoExpert.ru/kosti/rak-kostej-simptomy-i-priznaki.html