Лучевая терапия: уничтожить опухоль
Что такое лучевая терапия? Какова суть метода и его возможности при лечении онкологических заболеваний.
Долгожданное открытие
Открытие рентгеновских лучей стало сенсационным открытием, позволяющим медикам заглянуть внутрь организма и увидеть в нем все отклонения. Однако со временем стало известно, что с помощью этих лучей можно уничтожать опухоли! После облучения рентгеновскими лучами у многих пациентов наблюдалось уменьшение опухоли в размерах, и человек избавлялся от болезни.
Лучевая терапия (или радиотерапия) – это метод терапии опухолевых образований (и некоторых неопухолевых) ионизирующим излучением, которое создается благодаря работе специальных аппаратов с радиоактивным излучателем.
В чем суть?
Действие лучевой терапии в первую очередь направлено на разрушение опухолевых клеток. Как оказалось, опухолевые клетки проявляют большую чувствительность к ионизирующему излучению, нежели клетки здоровых тканей. Ионизирующее излучение переводит молекулы воды в пероксид радикалы, оказывающие повреждающее действие на клетку.
Чем более активна клетка, тем более сильное повреждение она получает. А, как известно, опухолевые клетки отличаются повышенной активностью, по сравнению со здоровыми клетками. Кроме того, излучения способствуют образованию множества мутаций, что также приводит к гибели клеток.
Также специальными методиками есть возможность подвести источник излучения к опухоли с разных сторон, что ведет к максимальному накоплению дефектов в опухолевой клетке.
Для чего нужна лучевая терапия?
Лучевая терапия наряду с лекарственным и хирургическим методами является одни из ведущих методик лечения онкологических заболеваний.
В некоторых случаях эта методика позволяет полностью избавиться от болезни, например от лимфогранулематоза.
В других ситуациях лучевая терапия может выступать в качестве одного из компонентов комплексной терапии, тем самым улучшая результат проводимого лечения.
Как сделать точный удар?
При лучевой терапии ионизирующее излучение наводится на опухоль. Если сделать рентгеновский снимок и наводить луч вручную, то пострадают рядом лежащие здоровые ткани и органы. Поэтому луч нужно направить точно на опухоль и сфокусировать его на нужном месте, не отклоняясь ни на миллиметр, дабы не пострадали другие клетки организма.
Добиться предельной точности помогает современная техника. Специальный компьютер сам делает рентгеновский снимок, и автоматический проводит его анализ. Однако границы новообразования все ровно определяются врачом, а не машиной.
Это делается с помощью манипулятора, которым врач проводит разметку опухоли. После того, как врач установил границы и определил уровень лучевой нагрузки, остальное остается за излучателем.
При необходимости аппарат подвинет больного для того чтобы опухоль точно оказалась под прицелом излучателя.
Если же границы опухоли не четкие, то излучение фокусируется на том месте опухоли, где содержится самое большое количество раковых клеток.
Перед непосредственным воздействием ионизирующего излучения проводится предварительное прицеливание. На месте опухоли возникает лазерная метка (перекрестие), которое медсестра на теле пациента отмечает маркером.
Объемные изображения
До этого времени мы говорили о здоровых тканях, которые находятся вокруг опухоли. Однако как быть с неопухолевыми клетками, находящимися за опухолью. Как в таком случае избежать негативного воздействия лучевой терапии? Для этих целей компьютер анализирует не плоский контур опухоли, а ее объемное изображение, которое можно получить с помощью томографа.
К сожалению, избежать ионизирующего излучения участка, находящего между рентгеновской трубкой и опухолью невозможно, так как излучение должно пройти сквозь эти ткани и попасть в опухоль. Здесь существует опасность ожога кожи. Современные аппараты предусматривают этот момент и защищают кожу от ожогов.
Работа по минимизации лучевого воздействия на здоровые ткани продолжается, и в будущем планируется полностью автоматизировать этот процесс.
Источник: http://www.likar.info/onkologiya/article-60077-luchevaya-terapiya-unichtozhit-opuhol/
Лучевая терапия: методы и особенности применения
Лучевая терапия (ЛТ) – в онкологии метод лечения рака с помощью радиоактивного (ионизирующего) излучения, под действием которого опухолевые клетки перестают расти или погибают.
Метод особенно эффективен на ранних стадиях заболевания, когда позволяет полностью удалить опухоль без хирургической операции.
На более поздних стадиях метод применяется для уменьшения размеров опухоли и контрольного постоперационного лечения, для уничтожения оставшихся клеток.
В зависимости от диагноза и выбранной онкологом тактики, лечение лучевой терапией при раке может применяться как в качестве основного, так и в качестве вспомогательного (адъювантного).
Методы лучевой терапии
В онкологии используют дистанционные, контактные и смешанные методы лучевой терапии.
При дистанционном воздействии источники различных видов излучения располагаются на удалении от патологического очага и от самого пациента.
Контактный метод (брахитерапия ЛТ) предполагает контакт излучателя с тканями опухоли или его расположение в непосредственной близости от нее. Смешанный подход включает оба способа облучения злокачественного новообразования.
В современной радиологической практике применяют следующие виды ЛТ:
- Стереотаксическая радиохирургия, эффективна для удаления опухолей без традиционной хирургической операции. В основе принципа лежит применение излучения высокой интенсивности. При этом пучок максимально точно фокусируется на области новообразования, не травмируя здоровые ткани. Установки, где применяется данный подход:
- Гамма-нож – применяется в лечении опухолей головного мозга, имеет очень высокую точность фокусировки;
- Кибер-нож – для лечения опухолей с любым расположением, точность фокусировки чуть ниже чем у гамма-ножа, но при этом позволяет облучать опухоли неправильной формы и большего размера;
- TrueBeam — гипофракционный метод, используется для лечения опухолей любой локализации.
- 3D-CRT — 3-мерная конформная, использует объемное облучение, повторяющее форму новообразования.
- Технология с визуальным контролем – IGRT.
- Метод с модулируемой интенсивностью — IMRT.
- Томотерапия — продвинутый вариант, сочетающий принципы IGRT и IMRT.
- Протонная терапия.
В наше время, такое многообразие подходов позволяет онкологам выбирать оптимальные инструменты для лечение определенных видов рака. Для подбора схемы лечения, необходимо записаться на консультацию онколога.
Пример работы лучевой установки
Особенности применения лучевой терапии в онкологии при разных видах рака
При раке шейки матки
Метод входит в схемы лечения начальных стадий рака и комплексной терапии объемных новообразований, применяется после удаления шейки матки для профилактики рецидивов, используется для угнетения роста неоперабельных опухолей.
При раке предстательной железы (простаты)
Курс ЛТ назначают на ранних стадиях заболевания при отказе больного от операции или невозможности ее проведения, на поздних стадиях в комплексе с гормонотерапией, после удаления простаты для профилактики рецидивов.
Возможные последствия при раке предстательной железы – осложнения в виде синдрома раздраженного кишечника, цистита, снижения потенции, сужения (стриктуры) мочеиспускательного канала – при использовании современных методов и соблюдении рекомендаций врача встречаются редко.
При раке молочной железы
Облучение применяется при комплексном подходе на всех стадиях болезни. Особенно высока профилактическая роль ЛТ после операции с сохранением молочной железы (частичной резекции). Новообразования молочной железы чувствительны к увеличению дозы облучения, поэтому в последнее время приоритет отдается стереотаксическим вариантам.
При раке легкого
Назначение радиотерапии в предоперационный период увеличивает шанс удаления малооперабельных раковых опухолей (например, новообразования в верхушке легкого), в постоперационный – снижает риск возникновения местных рецидивов.
При опухолях головного мозга (в просторечие рака мозга)
С появлением в онкологии методов высокоточной лучевой терапии появилась возможность разрушать злокачественные новообразования головного мозга при невозможности хирургического вмешательства, высоком риске осложнений или отказе больного от традиционной операции. В настоящее время активно применяются такие виды, как кибер-нож и гамма-нож;
Прохождение курса радиотерапии
Курс лечения рака с использованием радиоактивного излучения включает несколько последовательных этапов.
Предварительная подготовка
- Проводится сканирование опухоли с помощью КТ, МРТ или ПЭТ-диагностики.
- На основании полученных снимков и результатов других клинических исследований определяется оптимальный метод (или комбинация нескольких методов).
- Осуществляется планирование с определением тактики лечения, количества сеансов (фракций), дозы и времени облучения. Планирование – один из важнейших этапов лучевой терапии в онкологии. Грамотно спланированное радиотерапевтическое лечение обеспечивает максимальную интенсивность разрушающего действия радиации на раковую опухоль и минимальную нагрузку на здоровые ткани. В планировании лучевого лечения рака принимает участие лечащий врач и профильные специалисты: радиолог-онколог, радиационный физик и дозиметрист.
Проведение процедуры
- В подготовке пациента к сеансу радиотерапии участвует медицинская сестра, имеющая соответствующую специализацию.
- Больной укладывается на медицинский стол, для поддержания его тела в заданном положении могут быть использованы различные приспособления.
- Процедура непродолжительна, безболезненна и в абсолютном большинстве случаев не вызывает никаких необычных ощущений.
- Если курс лучевой терапии включает несколько фракций, по мере необходимости в его план могут вноситься корректировки.
Особенности питания
Режим питания в подготовительный период, в процессе курса лечения и после его окончания определяются местоположением раковой опухоли и лучевой нагрузкой.
Наиболее важно придерживаться диеты, если облучению подвергается область пищевода, живота и таза. Общие рекомендации включают употребление достаточного количества жидкости, ограничение в рационе жирных, молочных и богатых клетчаткой продуктов. Принимать пищу следует часто, небольшими порциями.
Побочные эффекты и последствия
Радиоактивные лучи в той или иной мере действуют не только на новообразование, но и на нормальные ткани, находящиеся рядом со злокачественным новообразованием либо расположенные между ним и источником излучения.
Однако кратковременное дозированное облучение не вызывает в здоровых клетках необратимых процессов: они способны восстанавливаться после повреждений, вызванных действием радиации.
Современные технологии радиационного облучения сводят к минимуму вероятность возникновения и тяжесть осложнений, однако побочные эффекты от лучевой терапии могут отмечаться как сразу после облучения, так и в отдаленные периоды времени.
Наиболее часто непосредственно после процедуры наблюдаются такие преходящие побочные явления, как общая слабость и покраснение кожи в месте облучения, реже – отеки. Характер и выраженность других возможных осложнений и побочных эффектов связаны с местоположением опухоли.
При правильном режиме, питании и своевременной медицинской коррекции побочные эффекты ЛТ не влияют на качество жизни больного.
Восстановление и устранение последствий лучевой терапии
Полное восстановление после лучевой терапии занимает от 2-х недель до 2-3 месяцев, а иногда и более. В целом после современного радиохирургического лечения пациент может возвращаться к повседневной деятельности уже на следующий день.
Основная задача во время реабилитации вывести токсины из организма, образовавшиеся в ходе распада раковых клеток. Также если в ходе терапии были побочные эффекты в ходе реабилитации устраняются их последствия.
Общий срок реабилитации, а также рекомендации по режиму, питанию и приему медицинских препаратов в реабилитационный период зависят от диагноза и общего состояния здоровья пациента, индивидуальных особенностей его организма и проведенного лечения.
Источник: http://rakanet.ru/metodi-lecheniya/luchevaya-terapiya/
Лучевая терапия в онкологии: последствия и показания :
Рак – самый неприятный прогноз, который может предложить врач. До сих пор нет лекарства, гарантирующего излечение от этого заболевания. Коварство рака в том, что он поражает практически все известные органы.
Кроме того, рак может запустить свои “щупальца” даже в организм домашних животных. Есть ли способ бороться с этим врагом? Одним из наиболее эффективных методов считается лучевая терапия в онкологии.
Но суть в том, что многие отказываются от такой перспективы.
Пройдёмся по азам
Что мы знаем о раке? Эта болезнь почти неизлечима. Причём заболеваемость ежегодно растет. Чаще всего заболевают французы, что объясняется старением населения, поскольку зачастую болезнь поражает людей в возрасте.
По сути рак – это болезнь клеток, в ходе которой они начинают беспрерывно делится, образуя новые патологии. Кстати, раковые клетки не умирают, а всего лишь преобразуются в новую стадию. Это и есть самый опасный момент.
В нашем организме априори имеется некий запас раковых клеток, но они могут количественно расти из-за внешних факторов, коими являются вредные привычки, злоупотребление жирной пищей, стресс или даже наследственность.
При этом опухоль, которая образуется этими клетками, может быть доброкачественной, если она растёт снаружи органа. В такой ситуации её можно вырезать и ликвидировать тем самым проблему.
А вот если опухоль растёт на кости или она проросла через здоровые ткани, то вырезать её почти нереально. В любом случае, если опухоль удаляют хирургическим путём, то неизбежна лучевая терапия. В онкологии этот метод довольно распространён.
Но всё больше болеющих отказываются от этой практики из-за страха перед облучением.
Виды лечения
Если имеет место болезнь, то стоит рассмотреть основные методы лечения. К ним относят хирургическое удаление опухоли. Кстати, ее всегда удаляют с запасом, чтобы исключить риск возможного прорастания опухоли внутрь здоровых тканей.
В частности, при раке молочной железы удаляют всю железу вместе с подмышечными и подключичными лимфоузлами. Если упустить некую часть раковых клеток, то рост метастазов ускоряется и требуется химиотерапия, которая является эффективным методом против быстро делящихся клеток.
Также в ходу и радиотерапия, убивающая злокачественные клетки. Кроме того, используют крио- и фотодинамическая терапию, иммунотерапию, оказывающую помощь иммунной системе в борьбе с опухолью.
Если опухоль обнаружена на запущенной стадии, то может быть назначено комбинированное лечение или приём наркотических средств, облегчающих болевой синдром и депрессию.
Показания
Итак, когда необходима лучевая терапия в онкологии? При разговоре с заболевшим человеком важнее всего разумно объяснить необходимость такого метода лечения и четко сформулировать задачу, которой хочется достичь этим путём.
Если опухоль злокачественная, то лучевая терапия в онкологии применяется как основной метод лечения либо в комбинации с хирургическим вмешательством. Врач ожидает от лечения уменьшения размеров опухоли, временной приостановки роста, облегчения болевого синдрома.
Для двух третей случаев рака применяется лучевая терапия в онкологии. Последствия такого метода выражаются в повышении чувствительности больного участка.
При некоторых разновидностях опухолей лучевая терапия является более предпочтительной по сравнению с хирургическом методом, так как характеризуется меньшей травматичностью и наилучшим косметическим результатом на открытых местах.
При эпителиальных опухолях показано комбинированное лучевое и хирургическое лечение, причём первоочередным является лучевое, так как оно способствует уменьшению опухоли и подавлению её роста. Если же операция была недостаточно эффективна, то показано послеоперационное облучение.
При формах с отдаленными метастазами показано сочетание лучевой и химиотерапии.
Противопоказания
Когда же явно не к месту лучевая терапия в онкологии? Последствия не самые приятные, если имеет место лимфопения, лейкопения, тромбоцитопения, анемия, а также любые заболевания, сопровождаемые высокой температурой и лихорадочным состоянием. Если предстоит облучение грудной клетки, то фактором риска будет сердечно-сосудистая или дыхательная недостаточность, а также воспаление лёгких.
Лучевая терапия в онкологии после операции показана тем людям, которые отличаются здоровьем ЦНС и мочеполовой системы.
Они не должны переносить острые заболевания, иметь гнойнички, аллергические высыпания или воспаления на коже.
Есть и условия, например, анемия не может рассматриваться как противопоказание, если кровотечение идет из опухоли. Ведь после первых сеансов терапии кровотечение может приостановиться.
Неожиданный риск
Лучевая терапия в онкологии после операции может оказаться неоправданным риском, если в анамнезе больного имеется запись о туберкулезном процессе. Дело в том, что облучение делает вероятным обострение спящей инфекции из латентных очагов. Но при этом закрытые формы туберкулеза не будут считаться противопоказанием, хотя и потребуют медикаментозного лечения в ходе лучевой терапии.
Соответственно, обострение будет возможным при условии имеющегося воспалительного процесса, гнойных очагов, бактериальных либо вирусных инфекций.
По всему вышеизложенному можно выявить, что применение лучевой терапии определяется конкретными обстоятельствами по совокупности аргументов. В частности, критериями будут ожидаемые сроки проявления результатов и вероятная продолжительность жизни больного.
Конкретные цели
Опухолевая ткань весьма чувствительна к радиоактивному облучению. А потому и получила большое распространение лучевая терапия. Лечение онкологии лучевой терапией проводится с целью повреждения раковых клеток и их последующей гибелью.
Воздействие осуществляется и на первичную опухоль, и на выделенные метастазы. Также целью может быть ограничение агрессивного роста клеток с возможным переведением опухоли в операбельное состояние.
Также для профилактики возникновения метастазов в клетках может быть рекомендована лучевая терапия в онкологии. Последствия, отзывы и настрой у больных людей различаются полярно, поскольку, по сути, подразумевается облучение организма с целью уничтожения повреждённых клеток.
Как это отразится на здоровье? Предсказать с точностью, увы, нельзя, так как всё зависит от индивидуальных особенностей организма.
Разновидности терапии
С оглядкой на свойства и источники лучевого пучка выделяются различные виды лучевой терапии в онкологии. Это альфа-, бета-, гамма-терапии, а также нейтронная, пи-мезонная и протонная. Ещё имеется рентгено- и электронная терапия.
При каждой разновидности рака лучевое облучение даёт уникальный эффект, так как клетки ведут себя по-разному в зависимости от степени поражения и тяжести заболевания.
С равным успехом можно рассчитывать на полное излечение или абсолютно нулевой результат.
При выборе способа облучения важную роль играет расположение опухоли, так как она может находиться вблизи жизненно важных органов или сосудов. Внутреннее облучение производится при помещении радиоактивного вещества в организм через пищевой тракт, бронхи, мочевой пузырь либо влагалище. Также вещество может вводится внутрь сосудов или контактно при хирургическом вмешательстве.
А вот внешнее облучение идёт через кожу. Оно может быть общим или сфокусированным на определённом участке. Источником облучения могут быть радиоактивные химические вещества или специальная медицинская аппаратура.
Если же внешнее и внутренее облучение производится одновременно, то его называют сочетанной радиотерапией. По расстоянию между кожей и источником луча выделяется дистанционное, близкофокусное и контактное облучение.
Алгоритм действий
А вот как делают лучевую терапию при онкологии? Лечение начинается с гистологического подтверждения наличия опухоли. Уже на основании этого документа устанавливается тканевая принадлежность, локализация и клиническая стадия.
Врач-радиолог, основываясь на этих данных, производит расчёт дозы облучения и количества сеансов, необходимых для лечения. Все вычисления сейчас можно производить автоматически, так как есть соответствующие компьютерные программы.
Также имеющиеся данные помогают определить, проводить ли лучевую терапию в комбинации с другими методами или без оных. Если лечение комбинированное, то облучение может проводиться и до, и после операции. По стандарту продолжительность курса облучения до операции должна быть не более трёх недель.
За это время может существенно уменьшить размеры опухоли лучевая терапия. В онкологии отзывы об этом методе весьма полярны, поскольку эффект остаётся непредсказуемым. Бывает и такое, что организм буквально отталкивает облучение или принимает его здоровыми клетками, а не больными.
Если лучевая терапия проводится после операции, то она может продолжаться от месяца до двух.
Побочные эффекты процедуры
После начала курса лечения больной человек может испытывать слабость, хроническую усталость. У него снижается аппетит, ухудшается настроение. Соответственно, он может сильно похудеть.
Изменения можно наблюдать по анализам – в крови уменьшается количество эритроцитов, тромбоцитов и лейкоцитов. В ряде случаев место контакта с лучевым пучком может отекать и воспаляться.
Из-за этого могут образоваться язвочки.
До недавних пор облучение производилось без учета того факта, что в зону действия могли попасть и здоровые клетки. Однако наука идёт вперёд и появилась интраоперационная лучевая терапия в онкологии молочной железы.
Суть методики в том, что процесс облучения можно начать на стадии операции, то есть после иссечения направить луч на участок вмешательства.
Оперативность в таком вопросе позволяет минимизировать вероятность остаточной опухоли, так как происходит ее обезвреживание.
При опухоли молочной железы у женщины всегда есть риск, что придётся расстаться с грудью. Эта перспектива зачастую пугает даже больше, нежели смертельное заболевание.
А восстановление груди путём вмешательства пластических хирургов слишком дорого для среднестатистических жительниц.
Потому женщины обращаются к лучевой терапии как к спасению, поскольку она может позволить ограничиться иссечением непосредственно опухоли, а не удалением железы полностью. Места возможного прорастания будут обработаны лучами.
Эффект от лучевой терапии прямо зависит от здоровья пациента, его настроя, имеющихся побочных заболеваний и глубины проникновения радиологических лучей. Часто последствия облучения появляются у тех больных, которые прошли долгий курс лечения. Незначительные боли могут проявляться долгое время – это пораженные мышечные ткани напоминают о себе.
Главная проблема женщин
По статистике, лучевая терапия в онкологии матки является наиболее распространённым методом лечения. Такая патология встречается у возрастных дам. Надо сказать, что матка – орган многослойный, а рак поражает стенки, распространяясь на прочие органы и ткани.
В последние годы рак матки встречается и среди молодых женщин, что врачи зачастую объясняют ранним началом половой жизни и беспечностью в отношении предохранения.
Если «поймать» болезнь на ранней стадии, то её можно излечить полностью, а вот в позднем периоде добиться полной ремиссии не удастся, но выполняя рекомендации онколога, можно продлить жизнь человека.
В основе лечения рака матки лежит хирургическое вмешательство, лучевая терапия и химиотерапия. Бонусом выступает гормональное лечение, специальная диета и иммунотерапия.
Если рак активно прогрессирует, то иссечение не является правильным методом. Лучших результатов можно добиться посредством облучения.
Процедура запрещена при анемии, лучевой болезни, множественных метастазах и прочих недугах.
Радиотерапевтические методики при этом могут различаться по расстоянию между источником и зоной воздействия. Мягче всего контактная радиотерапия, так как она предполагает внутреннее воздействие: катетер вводится внутрь влагалища.
Здоровые ткани при этом практически не затрагиваются.
Может ли в таком случае быть безобидной перенесённая онкология? После лучевой терапии, после удаления матки и прочих малоприятных процедур женщина слаба и уязвима, поэтому ей категорически нужно пересмотреть образ жизни и рацион.
Матку удаляют, если опухоль сильно разрослась и поразила весь орган. Увы, но при таком раскладе возможность дальнейшего продолжения рода ставится под вопрос. Но сожалеть не время, так как столь радикальные меры позволят продлить срок жизни больной женщины.
Теперь нужно снизить интоксикацию, что осуществляется путём обильного питья, приема растительной пищи и витаминных комплексов со львиной долей антиоксидантов. Белковую пищу нужно вводить в рацион постепенно, делая упор на рыбе, курице или крольчатине.
Вредные привычки нужно исключить раз и навсегда, а ввести за правило профилактические визиты к онкологу.
Стоит включить в рацион продукты, обладающие противораковым действием. К таковым относится картофель, капуста во всех разновидностях, лук, зелень и различные пряности. Можно делать упор на блюда из круп или цельного зерна. В почете соя, спаржа и горошек.
Также полезна фасоль, свекла, морковь и свежие фрукты. Мясо всё же лучше заменить на рыбу и почаще кушать кисломолочные продукты малой жирности. А вот под запрет попадают все спиртные напитки, крепкий чай, копчёности и солености, маринады.
Придётся распрощаться с шоколадом, полуфабрикатами и фастфудом.
Источник: https://www.syl.ru/article/286408/new_luchevaya-terapiya-v-onkologii-posledstviya-i-pokazaniya
Лучевая терапия злокачественных новообразований
Лучевая терапия злокачественных новообразований основывается прежде всего на различной радиочувствительности опухолей и окружающих их здоровых тканей (терапевтический интервал радиочувствительности).
При относительно большей радиочувствительности опухоли возможно подавить опухолевый рост, сохранив или относительно мало повредив здоровые ткани.
Высокорадиочувствительны лимфосаркомы, лейкозные разрастания, семиномы, некоторые тимомы, многие опухоли носоглотки и глотки, возникающие в области кольца Вальдейера—Пирогова, некоторые ретикулярные опухоли, опухоли Юинга. В целом высокая радиочувствительность свойственна быстрорастущим опухолям с низкой дифференцировкой клеточных структур, опухолям, возникающим из лимфоидной, гемопоэтической ткани, герминативной ткани гонад.
Другие опухоли обладают умеренной радиочувствительностью, но встречаются они чаще. Это плоскоклеточные раки кожи, нижней губы, глотки, гортани, шейки матки и др., возникающие из покровных эпителиев.
Известное различие радиочувствительности среди них связано со степенью дифференцировки клеточного строения, локализацией в различных частях органа, характером роста (более или менее инфильтративным), сопутствующей инфекцией, общим состоянием организма.
Более дифференцированные, имеющие более выраженный инфильтративный характер роста инфицированные опухоли, особенно у ослабленных больных, менее чувствительны к лучевому воздействию.
Это указывает на сложность проблемы лучевой терапии, на необходимость наряду с местным воздействием принимать меры, направленные на усиление общей резистентности организма, бороться с сопутствующей инфекцией. Как специфические задачи лучевого воздействия на опухоль, так и общие меры лечения опухолевого больного решаются в радиологической клинике.
К радиорезистентным опухолям относятся рак желудка, кишок, миогенные и остеогенные саркомы. В лечении этих опухолей лучевая терапия самостоятельного значения не имеет либо вовсе не применяется.
Облучение используют также перед хирургическим удалением опухоли с тем, чтобы, ослабив активность опухолевых клеток, ограничить их рассеивание и приживление в операционном поле.
Облучение применяют и в послеоперационном периоде с целью воздействовать на рассеянные опухолевые клетки, вызвать склероз лимфатических и мелких кровеносных сосудов, снизить васкуляризацию и тем уменьшить возможное распространение опухолевых клеток.
Этот механизм наряду с непосредственным влиянием на опухолевую ткань может иметь значение и в эффекте непосредственного лучевого воздействия на опухоли.
Под влиянием облучения часть опухолевых клеток гибнет в ходе последующих делений; деление других, оставшихся жизнеспособными, клеток тормозится; одновременно происходят изменения в сосудах и нервах опухоли, нарушаются ее связи с организмом. При условии, что реактивная способность нормальных тканей, окружающих опухоль, как и реактивность целого организма, сохраняется, происходит постепенная резорбция опухоли.
Различие в радиочувствительности опухоли и окружающих тканей чаще всего невелико. Поэтому успешность лучевой терапии связана с мерами ограничения действия радиации на здоровые ткани, а с другой стороны — с увеличением эффективности лучевого воздействия на опухолевую ткань. К сохранению здоровых тканей ведут методы облучения, сводящие к минимуму неизбежное побочное действие, т. е.
ограничивающие дозу излучения, поглощенную в окружающих опухоль тканях. Известное значение имеет десенсибилизация здоровых тканей, попадающих в зону облучения. Так, охлаждение кожи или компрессия, ведя к анемизации, снижает чувствительность этой ткани, что имеет значение при облучении из наружных источников глубоко располагающихся опухолей.
Средства для предупреждения и лечения лучевой болезни (см.) — радиопротекторы — используют для защиты. организма больных от общего действия радиации, неизбежного при облучении опухолей, однако они не должны одновременно защищать от лучевого воздействия опухолевую ткань.
Уменьшение повреждающего действия облучения на нормальные ткани позволяет усилить его влияние на опухолевую ткань, применять необходимые, нередко большие, дозы.
Преимущественная защита нормальных тканей может быть связана со способностью радиопротекторов устранять или снижать кислородный эффект (см. Радиобиология), имеющий большое значение в реализации лучевого воздействия. Кислородное напряжение в опухолевой ткани меньше, чем в нормальных тканях.
Это приводит к меньшей защите опухоли и, как следствие, к желательному в терапевтических целях увеличению различия радиочувствительности нормальных и патологической тканей. Кроме того, некоторые радиопротекторы, введенные в организм больного, могут накапливаться лишь в малых количествах в опухолях.
Так, бета-аминоэтилизо-тиуроний (АЭТ) — эффективное средство противолучевой защиты организма — мало концентрируется в клетках опухоли.
Другой путь расширения терапевтического интервала радиочувствительности — радиосенсибилизация опухолей. Концентрация кислорода в опухолевой ткани мала, чувствительность к рентгено- и гамма-облучению в условиях высокого содержания клетками кислорода можно увеличить в 2—3 раза.
Некоторый клинический успех получен при облучении опухолей у больных, вдыхавших кислород под давлением 2— 3 атм. Предпринимаются попытки радиосенсибилизации опухолей химическими соединениями — порфиринами, уретаном и его производными.
Известные надежды возлагают на препараты типа синковита (четырехнатриевая соль 2-метил-1,4-нафто-гидрохинондифосфата). По-видимому, синковит обладает способностью преимущественно накапливаться в опухолевой ткани.
В экспериментах изучается возможность радиосенсибилизации путем изменения строения ДНК клеток опухолей, например путем замены пиримидиновых оснований в ДНК их аналогами. Имеются основания рассчитывать на радиосенсибилизацию и путем замены пуриновых оснований в ДНК клеток.
В основе лучевой терапии лежит также различие способности к восстановлению нормальных и опухолевой тканей после лучевого воздействия, так или иначе распределенного во времени. Дробное (фракционированное) облучение оказывается более губительным для клеток опухолей, чем для нормальных клеточных элементов.
Кроме того, такие повторные облучения создают более благоприятные условия для повреждения опухолевых клеток в фазы наибольшей радиочувствительности, соответствующие митотической активности.
В связи с этим испытывают различные ритмы и различную длительность облучения, учитывающие колеблющуюся радиочувствительность опухолевой ткани и периоды радиорезистентности ее, возникающие под влиянием первых же, а в дальнейшем и последующих облучений.
Источник: http://www.medical-enc.ru/m/11/luchevaya-terapiya-zlokachestvennyh-novoobrazovaniy.shtml
Лучевая терапия – 10 вопросов, которые волнуют каждого
Радиотерапия более полувека является одной из наиболее эффективных методов лечения онкологических заболеваний. Благодаря стремительному развитию медицины, сегодня в Израиле процедура лучевой терапии стала максимально безопасной и направленной на разрушение больных клеток.
В то же время использование лучевой терапии для лечения рака обросло массой мифов – начиная от тотального выпадения волос до опасности от контакта с перенесшим облучение. Именно они часто становятся барьером на пути к излечению от стремительно развивающейся болезни.
Для того, чтобы развеять страхи, поговорим об этом методе лечения рака более подробно и ответим на вопросы, которые волнуют большинство.
Желаете получить бесплатную консультацию о методах лечения рака в Израиле – отправьте нам заявку
или обратитесь по телефону +972-77-4450-480 или +8-800-707-6168 (для жителей России бесплатно). Лучевая терапия позволяет воздействовать ионизирующим излучением на клетки злокачественной опухоли, при котором они полностью разрушаются либо приостанавливают рост. Радиотерапия в Израиле применяется как самостоятельно, так и в комплексе с химиотерапией, операцией при всех формах онкологии, однако наибольшую эффективность показывает при лечении рака молочной железы, шейки матки, предстательной железы, прямой кишки, опухолей мозга и всех видах плоскоклеточных новообразований. • перед операцией – если опухоль на текущий момент невозможно удалить хирургическим путем; • после операции – когда сохраняется риск развития метастазирования либо рецидива
• в качестве паллиативного лечения, чтобы продлить пациенту жизнь и снизить болевые ощущения.
Абсолютно всегда наши пациенты при прибытии в Израиль, перед началом лечения рака, проходят всестороннюю точную диагностику, направленную на уточнение размеров и локализации опухоли, после чего онкологом подбирается индивидуальный протокол терапии.
Для определения области облучения используется процесс симуляции: наши специалисты при помощи специальной рентгеновской установки определяют точную зону воздействия. Она может быть одна или несколько.
После, зоны обозначаются специальными отметками либо фиксируются корсетами, при возможности для соседних тканей используются защитные экраны. В Израиле доза облучения рассчитывается индивидуально – разные ткани выносят разное количество радиации.
Общая доза, на которую влияет стадия болезни, характер опухоли и состояние пациента, делится на мелкие фракции. Ими человека облучают до достижения необходимого результата. Таким образом, страдают атипичные клетки и снижается риск разрушения здоровых.
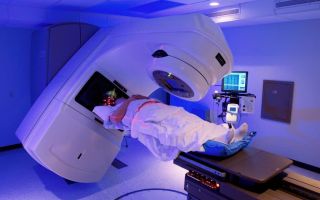
Непосредственно в момент процедуры пациент находится в изолированном помещении, где расположена установка для облучения. Бригада специалистов переходит перед включением аппарата за перегородку. Никаких специальных костюмов защиты лучевые хирурги не надевают.
Лечение онкологии в Израиле при помощи лучевой терапии предусматривает использование методов облучения преимущественно таргетной направленности.
Кроме того, наши специалисты применяют на практике новейшие медицинские разработки, которые максимально снижают побочные эффекты лучевой терапии и позволяют пациентам восстановиться после курса процедур в короткие сроки:
- IGRT – метод, при котором размер и месторасположения раковой опухоли определяется в режиме реального времени.
- SBRT – стереотаксическая радиотерапия, позволяющая точно рассчитать траекторию и интенсивность излучения.
- IMRT – во время сеанса возможно изменение интенсивности облучения.
- SIRT – наиболее эффективный метод, применяемый в Израиле, для лечения рака печени, когда радиоактивное излучение действует на заранее обозначенные участки опухоли.
- Томотерапия – одно из последних достижений в области радиаотерапии. Пучок ионизирующего излучения модулируется по интенсивности и корректируется по изображению.
- Brainlab – метод лечения опухолей мозга, при котором проводится направленное радиочастотное воздействие на раковые клетки. Преимуществом технологии является то, что для достижения результата обычно достаточно одного сеанса.
- RapidArc – метод позволяет в режиме реального времени изменять силу пучка радиоволн, форму, угол воздействия и скорости.
Важно отметить, что стоимость лучевой терапии в Израиле значительно ниже аналогичных процедур в США и Европе.
Желаете узнать стоимость лечения рака методом лучевой терапии? – Отправьте нам заявку
или обратитесь по телефону +972-77-4450-480 или +8-800-707-6168 (для жителей России бесплатно). Наружным и внутренним – выбор зависит от локализации опухоли. Наружное, например, чаще применяется при раке молочной железы. Внутреннее или брахитерапия – при онкологии пищевода и простаты. При брахитерапии источник радиации помещается непосредственно в очаг пораженных тканей. В Израиле это один из самых прогрессивных и эффективных таргетных методов лечения онкологии. Применяется, в основном, для лечения рака простаты и шейки матки. Курс радиотерапии длится от 2-х недель до 2-х месяцев. В зависимости от места расположения и характера опухоли, пациенту понадобится от 1 до 10 и более фракций. Как правило, лечение проводится 5 дней в неделю. Продолжительность сеансов составляет 15-30 минут.
В основном, все процедуры в Израиле проводятся амбулаторно, т.е пациент после сеанса лучевой терапии возвращается домой. Только в редких случаях, когда есть необходимость постоянного контроля состояния пациента, ему предлагается стационар. Сама по себе процедура лучевого лечения рака в большинстве случаев безболезненна, но при необходимости проводится под наркозом. Неприятные последствия приносят ее побочные эффекты. Восстановительный процесс может занять от пары недель до нескольких месяцев. Для снижения выраженности побочных эффектов в Израиле применяют дополнительную, поддерживающую терапию. Полностью безопасной для здоровья лучевую терапию назвать нельзя, однако в Израиле ведуться и внедряются разработки, направленные на снижение риска поражения здоровых клеток, путем точечного воздействия на рак. Главными страхами столкнувшихся с необходимостью облучения при раке являются – потеря волос (в некоторых источниках пишут даже о зубах), постоянное чувство усталости, кожные реакции, стремительное похудение, рвота и тошнота.
На самом деле, в отличие от химиотерапии, воздействие лучами направлено на определенную часть тела пациента и волосы могут выпадать на тех местах, которые подверглись облучению. Потеря волос на голове возможна после лучевой терапии при раке головы и шеи. Как правило, через 2-3 недели после прекращения процедур их рост возобновляется.
Источник: http://www.dramedical.ru/news/radiation-therapy
Головной мозг – лучевая терапия опухолей
MedTravel Лечение за рубежом » Нейрохирургия » Головной мозг – лучевая терапия опухолей
Лучевая терапия – это метод лечения опухолей (обычно, злокачественных), который заключается в облучении радиацией. Дело в том, что злокачественные клетки оказываются более чувствительными к повреждающему действию радиации, чем здоровые клетки.
Это связано с тем, что у злокачественных клеток метаболизм более высок, чем у нормальных клеток, а кроме того, им свойственно неконтролируемое деление и рост.
Поэтому, мутации, вызванные радиацией, быстрее и сказываются на злокачественных клетках, и они скорее погибают.
Стоит отметить, что при лучевой терапии опухолей головного мозга радиация используется как при злокачественных, так и при доброкачественных опухолях. Причиной этого является то, что опухоли мозга могут находиться на такой глубине, когда они не доступны для хирургического вмешательства.
Лучевая терапия опухолей мозга может применяться как самостоятельный вид лечения, а также сочетано вместе с хирургическим методом и химиотерапией.
Например, ее используют после хирургического удаления опухоли с целью уничтожения оставшихся опухолевых клеток. Лучевое лечение нацелено на уменьшение размеров или прекращение роста остаточной опухоли.
Обычно послеоперационная радиотерапия рекомендуется при невозможности безопасного удаления всей опухоли.
Лучевое лечение может потребоваться и в случае доброкачественных глиом, если их неконтролируемый рост угрожает жизни пациента.
Лучевая терапия может применяться в двух видах.
Дистанционно. При этом облучение радиацией проводится с помощью специальных устройств. Лечение дистанционным методом проводится в течение пяти дней в неделю, курс лучевой терапии при этом длится несколько недель.
Схема лучевой терапии зависит от типа опухоли и ее размера, а также от возраста больного. Для пожилых пациентов, по сравнению с молодыми людьми, характерна ограниченная реакция опухоли на внешнее облучение.
Подобное длительное («растянутое») использование лучевой терапии небольшими дозами позволяет защитить окружающие здоровые ткани от повреждающего облучения радиации.
Дистанционная лучевая терапия обычно проводится в отношении опухоли и прилегающих к ней тканей. Реже облучению подвергается весь головной мозг. Одновременно с этим, область самой опухоли дополнительно может облучаться, например, с помощью радиоактивного имплантата.
К стандартной радиотерапии с помощью внешнего облучения относится:
При трехмерной (или 3D) конформной лучевой терапии (3D-КЛТ) используются изображения, полученные с помощью компьютера, что позволяет определить точное положение опухоли. Наведенное излучение полностью соответствует трехмерной модели опухоли.
Лучевая терапия с модуляцией интенсивности облучения является усовершенствованным видом 3D-КЛТ с применением более высоких доз облучения.
Конформная протонная лучевая терапия подобна 3D-КЛТ, но вместо рентгеновского излучения в ней используются пучки протонов. Этот метод лечения применяется далеко не везде.
Брахитерапия. Этот метод лучевой терапии можно назвать, в отличие от дистанционного, «контактным». Он основан на имплантации радиоактивного препарата (с помощью стереотаксической техники) непосредственно в опухоль. Такой метод лучевой терапии применяется не только в лечении опухолей головного мозга, но и других органов, например, простаты.
Стереотаксическая радиохирургия
Еще одним из методов лечения опухолей головного мозга является т.н. стереотаксическая радиохирургия. Термин «радиохирургия» подразумевает, что радиоционное излучение «собрано» в компактный пучок. Облучение радиацией в этом случае проводится за один сеанс.
При радиохирургии опухоль подвергается облучению мощным прямонацеленным пучком радиации под разными углами. Такая техника лучевой терапии позволяет направить всю мощь радиации именно на опухоль, и оставляя окружающие здоровые ткани нетронутыми. Этот метод также известен, как «гамма нож».
Обычно «гамма нож» используется при лечении опухолей не более 3,5 – в диаметре. Это связано с тем, что при больших размерах опухоли увеличивается необходимая доза радиации и лучевая нагрузка на здоровую мозговую ткань, поэтому, и вероятность развития постлучевых осложнений, становится достаточно высокой.
Метод радиохирургии не ни при детском, ни при пожилом возрасте больных, а также при наличии нескольких опухолевых узлов или метастазов.
Преимущества стереотаксической радиохирургии следующие:
Методика позволяет подвести прицельно сфокусированное излучение высокой дозы к глиомам менее (или ) в диаметре без повреждения окружающих тканей.
Стереотаксическая радиохирургия позволяет добраться до небольших опухолей, расположенных глубоко в тканях мозга, которые ранее считались неоперабельными.
В некоторых случаях радиохирургия является единственным требуемым методом лечения.
В отличие от традиционной лучевой терапии, стереотаксическое облучение можно повторять. Поэтому радиохирургия применяется при рецидивах опухолей, когда пациент уже прошел стандартную радиотерапию.
Сочетанное применение стереотаксической радиохирургии и методик, контролирующих речь и другие психические функции у пациентов, которые пребывают в сознании во время процедуры, обеспечивает безопасное удаление ткани с минимальным риском нарушения данных функций.
Планирование процедуры.
Как правило, радиохирургическое вмешательство начинается с серии этапов, направленных на определение цели облучения:
Вначале проводится местная анестезия. При проведении стандартной операции голова пациента тщательно фиксируется в неподвижном состоянии с помощью стереотаксической рамки, которая прикручивается к черепу. (Применение рамки эффективно только при опухолях головного мозга с правильными контурами). Рамка удаляется сразу же после полного окончания процедуры (через 3-4 часа).
Создается трехмерная карта головного мозга пациента, обычно с помощью магнитно-резонансной томографии.
Компьютерная программа рассчитывает уровень облучения и особые зоны для нацеливания облучения.
Совершенствование техник визуализации позволяет использовать стереотаксическиеоперации без применения рамки, которые эффективны при большем числе опухолей.
Доставка излучения.
После окончания предварительного этапа планирования начинается лечение. Для доставки узко сфокусированного пучка лучей при стереотаксической радиохирургии используются различные сложные аппараты, такие как гамма-нож и адаптированный медицинский линейный ускоритель (LINAC). Фактически лечение занимает от 10 минут до 1 часа.
В технологии гамма-нож применяются гамма-лучи, которые исходят из множества точек и сходятся в единой точке на опухоли.
Несмотря на то, что каждый гамма-луч обладает низкой дозой излучения, при схождении лучей интенсивность и разрушающая сила пучка существенно возрастает.
Гамма-нож используется только при очень маленьких опухолях, а поэтому обычно применяется как вспомогательная процедура после стандартной лучевой терапии, оперативного лечения, химиотерапии или их сочетания.
Как проводится процедура радиохирургии гамма-ножом
Как и при всех процедурах и вмешательствах при лечении опухолей головного мозга больной вначале сбривает волосы на голове. Далее на голове под местным обезболиванием с помощью специальных шипов устанавливается т.н.
стереотаксическая рамка. После этого проводится КТ или МРТ с применением т.н. локалайзеров, которые одеваются на стереотаксическую рамку. Они обеспечивают привязку томографических координат к координатам самой рамки.
После этого на основе полученных изображений с использованием компьютерной системы навигации облучения планируется схема лечения, которая передаётся на пульт управления установкой гамма-ножа.
Планирование схемы проводится с помощью выбора числа т.н. изоцентров, их положения, веса, угла наклона головы, исключаемых направлений пучков. Это проводится с учетом расположения и формы опухоли (или опухолей), прилегающих здоровых тканей, а также общей лучевой нагрузки на голову больного.
Далее больной ложится на специальную кушетку. Голова больного фиксируется в системе позиционирования, так, чтобы намеченная цель – опухоль – совпадала с центром фокуса пучков радиации.
Система позиционирования головы больного может быть как автоматическая, так и ручная, что зависит как от модели аппарата, так и от конкретных особенностей больного.
После этого медперсонал выходит из помещения, где стоит установка гамма-ножа, кушетка с больным задвигается в камеру аппарата, в которой и происходит облучение.
В процессе радиохирургии гамма-ножом с больным обычно поддерживается связь видеокамеры и микрофона. Использование гамма-ножа абсолютно безболезненно. Длительность всей процедуры находится в пределах от 10 минут до нескольких часов, что зависит от типа и опухолей, их размера и места расположения.
В конце процедуры облучения стереотаксическая рамка снимается с головы больного и он может идти домой.
Линейный ускоритель (LINAC) образует фотоны (положительно заряженные частицы), пучки которых соответствуют размеру опухоли. Пациент располагается на кровати, положение которой может изменяться.
Данная процедура позволяет проводить лечение в виде множества сеансов малыми дозами (фракционированная стереотаксическая радиохирургия), а не одним сеансом.
Это означает, что методика подходит для лечения больших опухолей.
Метод радиохирургии в ряде случаев является альтернативой обычному традиционному хирургическому вмешательству, что позволяет проводить лечение, не прибегая к тяжелым инвазивным вмешательствам, таким, как краниотомия (трепанация черепа) и избежать тем самым, связанные с этим риски.
Лекарственные препараты и лучевая терапия
Исследователи изучают препараты, которые могут быть использованы совместно с радиотерапией для увеличения ее эффективности.
Радиопротекторы (радиозащитные средства).
Для защиты здоровых клеток во время лучевой терапии используются такие препараты, как амифостин (Этиол).
Радиосенсибилизаторы.
Такие препараты, как 5-фторурацил (5-ФУ) и цисплатин (Платинол), увеличивают чувствительность раковых клеток к лучевому лечению.
Побочные эффекты лучевой терапии
Побочные эффекты лучевой терапии обусловлены, прежде всего, воздействием радиации как на саму опухоль, так и на здоровые ткани мозга и черепа. Местные побочные эффекты лучевой терапии могут выражаться в виде лучевых ожогов кожи головы, повышенной ломкости сосудов, появления небольших очагов кровоизлияний или изъязвлений.
Опухолевые клетки, подвергшиеся облучению, распадаются, поэтому в кровь всасываются продукты их распада, которые воздействуют на организм токсически. Это приводит к появлению у больного утомляемости, слабости, тошноты, рвоты, выпадению волос, а также нарушению кроветворения.
Обычно облучение радиацией приводит к выпадению волос. Причиной этого является поражение волосяных луковиц. Новые выросшие волосы бывают обычно мягче и несколько иного цвета. Иногда волосы теряются навсегда.
Кроме выпадения волос, после лучевой терапии могут отмечаться и другие реакции со стороны кожи головы в виде покраснения, зуда и пигментации. Внешне такие участки кожи бывают, похожи на солнечный ожог. Участки кожи головы, которые подвергаются облучению, следует лучше держать открытыми, но защищать от солнца. В этот период очень важен правильный уход за кожей головы.
Примерно через 4 – 6 недель после курса лучевой терапии у больных может появиться сонливость, повышенная утомляемость, а также снижение или потеря аппетита. Эти симптомы обычно длятся несколько недель и связаны с всасыванием продуктов распада разрушенной опухоли в кровь. Эти проявления постепенно проходят самостоятельно.
Не пытайтесь лечить симптомы самостоятельно. (Обратитесь за помощью к своему лечащему врачу или радиологу).
Другим типичным побочным эффектом лучевой терапии является отек вещества головного мозга, что в некоторых случаях может усиливать симптомы опухоли мозга. Лечение отека проводится с помощью стероидов.
Повреждение тканей. У 25% пациентов, получавших интенсивное облучение, наблюдается лучевой некроз (полное разрушение прилегающих здоровых тканей).
При этом состоянии может возникать отек головного мозга и спад психических функций. Лучевой некроз поддается лечению стероидами.
Если стероиды оказываются неэффективными, для удаления поврежденной ткани может потребоваться операция.
Возникновение новых опухолей. Лучевое лечение по поводу раковых опухолей детского возраста является самым важным фактором риска развития новых опухолей головного и спинного мозга.
Риск выше всего при проведении радиотерапии детям, в возрасте младше 5 лет.
Выявлено, что риск развития второй первичной опухоли мозга повышается в соответствии с дозой облучения при лечении первой опухоли.
Инсульт. У пациентов, которые успешно излечились от опухоли головного мозга в детском возрасте с помощью радиотерапии высокими дозами (особенно выше 50 Грей), высок риск развития в дальнейшем инсульта. Исследование с участием около 2000 пациентов, излечившихся от опухоли мозга, показало, что с момента выявления опухоли до инсульта проходит в среднем 14 лет.
(495) 50-253-50 – бесплатная консультация по клиникам и специалистам
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
Источник: https://medtravel.ru/neurosurgery/brainradiationtherapytumors/