Опухоль Бреннера: мишень – яичники! В каких случаях прогноз благоприятный?
В процессе внутриутробного развития у человека образуются органы, которые функционируют временно, а затем либо превращаются в более совершенные, либо исчезают. Из первичной почки зародыша моча поступает по специальному вольфову протоку.
Затем у мальчиков он становится семяпроводом, а у девочек редуцируется. Из остатков тканей вольфова протока во взрослой жизни может образоваться доброкачественная опухоль Бреннера яичников. Но иногда она происходит из нормальных тканей яичника.
Особенности новообразования
Опухоль Бреннера представляет собой редкую патологию, на ее долю приходится 1-2% всех новообразований яичников. Могут обнаруживаться в любом возрасте, даже у детей, но больше половины случаев приходится на возраст после 50 лет.
Диаметр образования может быть различным – от нескольких миллиметров до 30 см. По форме напоминают шар, могут иметь овоидный вид. Капсулы нет, но ткани в узле плотные, иногда каменистые, белые или с сероватым оттенком.
Внутри могут быть небольшие множественные кисты, иногда крупного размера. Содержимое кист имеет слизистый характер.
Доброкачественные узлы могут сочетаться и с другими типами объемных образований. Часто это муцинозная цистаденома. Опухоль Бренера по строению напоминает фиброму. Это скопление соединительной ткани с единичными эпителиальными клетками. А при сочетании с цистаденомой она приобретает вид утолщения стенки, узелка или крупного узла в ней.
Гистологически строма представлена большим количеством коллагеновых волокон. Иногда в ней много клеток, которые добавляют сходство с яичниками. Характерным признаком, по которому отличают этот тип новообразования, являются эпителиальные гнезда.
Они похожи на клетки эпидермиса, но чаще относятся к переходному эпителию мочевыводящих путей. Иногда встречаются очаги обызвествления. Кровеносных сосудов очень мало.
Особенности строения подтверждают, что патологический узел может развиваться из разных источников:
- поверхностного эпителия;
- стромы яичника;
- остатков вольфова протока.
Изначально заявлялось о доброкачественном течении патологии, но в последнее время подтверждается возможность развития злокачественной опухоли Бреннера. В большинстве случаев она не обладает гормональной активностью.
Но позже исследования показали, что иногда на фоне повышенного количества эстрогенов у женщин в постменопаузе развивается гиперплазия эндометрия. Также есть случаи сочетания новообразования с проявлениями вирилизма.
Это появление вторичных половых признаков, обусловленных высоким уровнем андрогенов. При этом наблюдаются следующие изменения:
- гипертрофия клитора;
- атрофия молочных желез;
- нарушения менструального цикла, аменорея;
- повышенный рост волос на лице и конечностях.
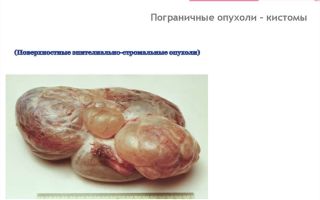
ВОЗ в 1973 году выделила в отдельную группу пограничные опухоли яичников, в которую включена и описываемая патология. Для них характерна низкая степень злокачественности. Такие образования дают метастазы в 20-30% случаев. Их рост ограничен тканями яичников. Метастазы могут расти как инвазивно, так и неинвазивно.
Кто в зоне риска
Специфических факторов, провоцирующих процесс, не выявлено. Но определены некоторые состояния и особенности образа жизни, которые могут привести к формированию новообразования:
- хронические инфекции;
- воспалительные заболевания половых органов;
- гормональные нарушения;
- раннее начало полового развития;
- стрессы;
- хронические болезни печени;
- нарушения менструального цикла;
- длительное лечение миомы консервативным методом;
- другие карциномы яичников.
Но точные причины развития опухолевого процесса неизвестны.
По каким симптомам можно выявить
Динамика роста патологического очага различна. Это может быть длительное постепенное увеличение размеров на протяжении многих лет или более ускоренный рост.
Пока образование небольшого размера, симптомы полностью отсутствуют. Поэтому небольшие очаги часто являются случайной находкой во время операции по другой причине. Более крупные образования могут проявляться в виде необъяснимого увеличения живота. Особенно страдают женщины, которые редко посещают гинеколога
Боль внизу живота служит основным симптомом уже большой, разросшейся опухоли
Большая опухоль сопровождается болью. Появляются признаки сдавления соседних органов. Чаще всего процесс протекает доброкачественно. Сколько живут с опухолью Бреннера зависит от ее доброкачественности. Злокачественные появляются редко, но способны метастазировать. Лимфоузлы практически не поражаются. Метастазы обычно распространяются по брюшине.
Гормонально активные новообразования сопровождаются симптомами гиперэстрогении. Это могут быть:
Повышенный уровень эстрогенов создает предпосылки для развития гиперплазии эндометрия, миомы, эндометриоза.
Диагностика
Опухоль Бреннера часто является случайной находкой при обследовании по совершенно другому заболеванию. Но подходы к диагностике направлены на ее дифференцировку от других объемных образований.
Первым этапом обследования является сбор анамнеза и осмотр.
При осмотре в зеркалах специфические признаки объемного образования не определяются. Двуручное исследование позволяет врачу определить в области яичников очень плотное, гладкое образование, которое не спаяно с окружающими тканями и смещается. Пальпация может сопровождаться неприятными ощущениями или болью.
Мазок на флору является обязательным при любой гинекологической патологии, чтобы выявить воспалительный процесс. В плане диагностики рака необходим ПАП-тест. Он позволяет определить наличие атипических клеток, которые являются показателем злокачественного процесса.
Мазок на флору обязателен при данной патологии
Общеклинические исследования крови и мочи отражают общее состояние организма, наличие возможного воспаления, анемии.
Определение онкомаркера СА-125 необходимо для дифференцировки доброкачественного процесса от рака яичников. Для сдачи анализа специальная подготовка не требуется. Достаточно не употреблять накануне гормональных препаратов, алкоголь и жирную пищу, а сам анализ сдавать натощак. Нормальным показателем считается концентрация до 30 МЕ/мл. На рак указывает увеличение показателя выше 40 МЕ/мл.
Диагностика опухоли Бреннера должна включать методы визуализации патологии:
УЗИ является первым способом рассмотреть патологический очаг, определить его точное положение, размеры, наличие полостей и включений. Но для уточнения параметров применяют другие методы лучевой диагностики.
Наиболее чувствительным является МРТ. С его помощью можно рассмотреть точное местоположение относительно других органов.
Методика высокочувствительна и выявляет новообразования небольших размеров, которые могут быть не заметны на УЗИ.
Гистологическое исследование биопсийного материала проводится уже после удаления опухоли. На доброкачественный характер и видовую принадлежность указывают следующие признаки:
- строма представлена коллагеновыми волокнами;
- в основной ткани отсутствуют липиды;
- эпителиальные гнезда;
- клетки в эпителиальных гнездах расположены многослойно;
- муцинозное содержимое в микрокистах.
На злокачественный характер указывают многочисленные митозы, наличие атипичных клеток.
Подходы к лечению
Лечение опухоли Бреннера проводится только хирургическим путем. Тактика предполагает удаление пораженного яичника. Если узлы локализуется двусторонне, то необходимо удалить оба яичника. Такой метод применяется в случае как злокачественного, так и доброкачественного процесса.
Операционный доступ выбирается, исходя из размера узла и наличия других противопоказаний или показаний.
Если у женщины не было абдоминальных операций, в полости живота нет спаек, а размер опухоли не большой, то возможно проведение резекции яичника с лапароскопическим доступом.
В случае, когда опухоль имеет внушительные размеры, а у пациентки есть хронические воспалительные процессы в малом тазу, которые часто сопровождаются спайками, выбирают лапаротомический доступ.
Терапия опухоли Бреннера проводится только хирургическим путем. При небольшом размере опухоли, предпочтение отдаётся более щадящему способу операционного доступа — лапароскопическому
Женщинам репродуктивного возраста с двумя удаленными яичниками назначается заместительная гормональная терапия. При интактной матке используются эстрогены с прогестинами. Если по какой-либо причине в ходе операции удалили матку, то можно использовать ЗГТ чистыми эстрогенами.
Лечение гормонами необходимо, чтобы смягчить проявления хирургического климакса. Его симптомы соответствуют обычному переходу к менопаузе, но более выраженные из-за резкого отключения функции яичников. Длительность гормонотерапии зависит от возраста, в котором провели операцию.
Чем дальше это время от среднего возраста наступления климакса, тем дольше нужно проводить лечение.
Химиотерапия против злокачественной опухоли Бреннера не разработана из-за неэффективности имеющихся средств.
Доброкачественная форма не представляет серьезной опасности для здоровья. Прогноз после хирургического удаления благоприятный. Но чтобы это было возможным, необходимо регулярно посещать гинеколога, чтобы на ранних этапах заметить формирование патологического образования.
Источник: https://ginekolog-i-ya.ru/opuhol-brennera.html
Пограничные опухоли яичников
Этот термин был введен в Международную гистологическую классификацию ВОЗ в 1973 г. в качестве самостоятельной нозологической единицы. Пограничные опухоли яичников — это опухоли яичников низкой степени злокачественности.
Принято выделять шесть гистологических типов пограничных опухолей яичников: серозные, муцинозные, эндометриоидные, светлоклеточные (мезонефроидные), опухоль Бреннера и смешанные опухоли. Частота пограничных опухолей составляет 8—15% всех новообразований яичников. Их микроскопическое строение напоминает злокачественные опухоли.
Пролиферация эпителиальных клеток усилена образованием многорядных структур солидного типа, имеется значительное число митозов и признаки полиморфизма ядер клеток.
Диагностические критерии пограничных опухолей:
• пролиферация эпителия с образованием сосочков и многоядерность; • атипизм ядер и митозы; • отсутствие инвазии нормальных тканей.
Принципиальное отличие пограничных опухолей от злокачественных — отсутствие инвазии опухолевых клеток в строму.
Большая часть пограничных опухолей ограничена яичником, чем может быть объяснен лучший прогноз. В 20—35 % случаев пограничные опухоли распространяются за пределы яичников. Метастазы пограничных опухолей условно делят на неинвазивные и инвазивные.
В последнем случае высок риск массивной дессиминации по брюшной полости, которая может приводить к кишечной непроходимости и смерти. Инвазивные метастазы встречаются редко.
Большинство метастазов не прогрессирует и даже подвергается обратному развитию после удаления первичной опухоли.
Гистологическая диагностика пограничных опухолей, особенно муцинозных, сложна.
Гистологическая картина метастазов пограничных опухолей часто не отличается от таковой метастазов высокодифференцированного рака яичников, поэтому дифференциальная диагностика проводится при исследовании первичной опухоли.
Клиническая картина
Больные жалуются на увеличение объема живота и боли. Течение заболевания может быть различным. У одних больных опухолевый процесс протекает доброкачественно, у других — опухоль является причиной летального исхода. Метастазирование происходит главным образом по брюшинному покрову. Поражение лимфатических узлов встречается крайне редко.
Лечение пограничных опухолей яичников
Основной метод лечения больных с пограничными опухолями яичников хирургический. При выявлении опухоли у молодых женщин показано ее удаление (резекция яичника).
Показанием к двустороннему удалению придатков матки (включая пангистерэктомию или ампутацию матки с придатками) является подозрение на злокачественный процесс в яичниках и двусторонние опухоли у женщин в климактерии и постменопаузе.
Если диагноз пограничной опухоли поставлен при плановом гистологическом исследовании и выполнен оптимальный объем оперативного вмешательства, дополнительная …
Источник: http://ginekol.com/index.php?id=546
Лечение пограничных эпителиальных опухолей яичников
Пограничные эпителиальные опухоли яичников – также называются эпителиальные опухоли с низким потенциалом злокачественности (НЗП) или атипичными пролиферирующими.
При УЗИ или КТ данные опухоли неотличимы от инвазивного эпителиального рака яичников. Для того чтобы провести различие между данными опухолями, необходима биопсия. Обычно биоптат забирается во время операции.
Операции при опухолях с низким потенциалом злокачественности (НПЗ) проводятся так же, как и при инвазивном раке яичников.
Цель хирургического лечения: удаление опухоли и определение ее стадии.
У женщин, которые больше не хотят иметь детей, также удаляется матка, маточные трубы и яичники.
Интраоперационное стадирование проводится для определения выхода опухоли за пределы яичников или малого таза.
При этом удаляется сальник и часть лимфатических узлов, и проводятся смывы с поверхности брюшной полости и таза. Если пациентка в будущем планирует беременность, то удаляется только яичник с опухолью и маточная труба на стороне поражения. В редких случаях проводится удаление одной лишь опухоли.
Для определения распространенности опухоли необходимо установить ее стадию.
Если опухоль находится в пределах яичника, то назначается динамическое наблюдение без последующего лечения. Специалисты рекомендует проводить обследование каждые 6 месяцев в течение первых 5 лет после постановки диагноза.
Химиотерапия и лучевая терапия в случае опухоли, не выходящей за границы яичника, как исходное лечение обычно не назначаются.
Если на момент диагностики опухоль уже распространилась за пределы яичника, то хирург старается удалить максимально возможный объем опухоли (проводит циторедукцию).
Послеоперационное лечение зависит от наличия инвазии.
Опасность раковых опухолей заключается в их способности проникать в другие ткани.
Инвазия – это процесс, в ходе которого клетки одного типа проникает в органы или ткани, которым они не принадлежат.
При распространении опухолей с НПЗ на оболочке брюшной полости (брюшине) и на поверхности органов малого таза и брюшной полости образуются скопления опухолевых клеток. Чаще всего данные скопления является неинвазивными, то есть не прорастают в брюшину или другие органы. Если опухолевые клетки проникают в брюшину или внутренние органы, то опухоль называется инвазивной.
После проведения циторедуктивной операции пациентки с неинвазивными скоплениями опухолевых клеток обычно наблюдаются без дополнительного лечения.
При наличии инвазии может потребоваться химиотерапия. Схема и режим химиотерапии не отличаются от таковых при инвазивном раке яичников.
Нередко в случае опухолей с НПЗ рекомендуется динамическое наблюдение, поскольку данные новообразования растут очень медленно. Даже если они распространяются, то редко приводят к летальному исходу.
Если после исходного хирургического удаления отмечается рецидив опухоли, то возможно проведение второй циторедуктивной операции.
При рецидивирующих опухолях с НПЗ также используется химиотерапия и, редко, лучевое лечение.
Источник: https://ichilov.net/oncogynecology/Treatmentofborderlineepithelialovariantumors/
пограничная опухоль – это… Что такое пограничная опухоль?
- Язык — I Язык (lingua) мышечный орган полости рта. В языке различают верхушку, тело и корень. У новорожденного язык короткий, широкий и толстый, целиком лежит в полости рта, его корень расположен горизонтально. По мере роста ребенка корень языка… … Медицинская энциклопедия
- Глаз — I (oculus) орган зрения, воспринимающий световые раздражения; является частью зрительного анализатора, который включает также зрительный нерв и зрительные центры, расположенные в коре большого мозга. Глаз состоит из глазного яблока и… … Медицинская энциклопедия
- Мезенхимальные опухоли — Опухоли мягких тканей (за исключением нейрогенных новообразований) и специфические опухоли костей в онкоморфологии объединяются понятием мезенхимальные опухоли [mesenchymal tumors]. К опухолям мягких тканей [soft tissue tumors] относятся опухоли… … Википедия
- СПИНЕЛЛИ — (Pier Giuseppe Spinelli, 1862 1929), видный итальянский гинеколог, блестящий хирург, один из пионеров оперативной гинекологии, б. ассистент известного Морисани. Медицинское образование Сгошелли получил спинной мозг в Неаполе, где с 1900 г. и до… … Большая медицинская энциклопедия
- Сетчатка — Фотография сетчатки гла … Википедия
- КРАНИО-ЦЕРЕБРАЛЬНАЯ ТОПОГРАФИЯ — КРАНИО ЦЕРЕБРАЛЬНАЯ ТОПОГРАФИЯ, проекция на поверхности черепа различных долей мозга, извилин, борозд, пограничных пунктов между различными долями и извилинами мозга (височная, теменная и затылочная) и наконец проекция отдельных центров мозга.… … Большая медицинская энциклопедия
- Семейство лошадиные — Лошади отличаются средней величиной, прекрасным сложением, относительно сильными конечностями и худощавой вытянутой головой, имеющей большие, живые глаза, заостренные подвижные уши средней величины и широко открытые ноздри. Шея толстая, с … Жизнь животных
- Таз — I (pelvis) костное кольцо, сформированное двумя симметричными тазовыми костями, крестцом и копчиком, образующими крестцово подвздошное и лонное сочленение. Таз образует пояс нижних конечностей, является опорой для туловища, формирует свод,… … Медицинская энциклопедия
- CHORIOIDEUS PLEXUS — CHORIOIDEUS PLEXUS, сосудистое сплетение, представляет собой железистые образования [хориоидные железы (glandulae chorioi deae, Mott)], расположенные в полостях желудочков мозга. Топография Ch. р. у большинства млекопитающих приблизительно… … Большая медицинская энциклопедия
- ЧУМА
Источник: https://universal_ru_de.academic.ru/695844/%D0%BF%D0%BE%D0%B3%D1%80%D0%B0%D0%BD%D0%B8%D1%87%D0%BD%D0%B0%D1%8F_%D0%BE%D0%BF%D1%83%D1%85%D0%BE%D0%BB%D1%8C
Серозная киста яичника: причины, симптомы, лечение
Обнаружение любого вида опухоли в области придатков матки является основанием для проведения полного обследования: важно подтвердить или опровергнуть доброкачественность новообразования.
Серозная киста в яичнике – это наиболее частый вариант формирования опухолевидно-кистозного образования, которое требует лечения и наблюдения у врача.
Важный прогностический фактор – возраст: в менопаузе любая яичниковая киста становится существенным фактором риска по онкологии.
Серозная яичниковая киста – что это такое
До 80% всех новообразований, формирующихся в яичниках, доброкачественны. Серозная киста (альтернативные названия – кистома, цистаденома) относится к прогностически неопасным заболеваниям и встречается в 70% всех случаев выявления кистозных полостей с типичными для яичника эпителиальными клетками, выстилающими внутреннюю поверхность новообразования.
Признаками доброкачественной цистаденомы являются:
- полость заполнена жидкостью светло-желтоватого цвета;
- киста – это гладкостенная однокамерная полость;
- размер крайне редко бывает большим (до 10 см в диаметре).
Причины возникновения яичниковой кистомы объясняются гормональными расстройствами в женском организме. Выделяют следующие неблагоприятные факторы, провоцирующие кистообразование в области придатков:
- Хроническое воспаление органов малого таза;
- Гормональная травма (после аборта или осложненно протекающая беременность);
- Привычное невынашивание плодаи длительно протекающее бесплодие;
- Проблемы с менструальным циклом (нерегулярность);
- Эндокринные болезни;
- Ожирение и метаболический синдром;
- Ранний приход критических дней (до 11 лет);
- Поздняя менопауза (после 55 лет);
- Женские болезни (миома матки, эндометриоз, мастопатия);
- Наследственная предрасположенность к опухолям женских половых органов.
Типичные причины для формирования цистаденомы – воспаление и эндокринные расстройства. Особенно опасно появление кистозной опухоли в постменопаузе, когда любое новообразование может стать основой рака яичника.
Нет никакой разницы, где обнаружена опухоль: кистома правого или левого яичника может спровоцировать массу проблем со здоровьем женщины, но главное – кистозное новообразование является фактором риска по злокачественному перерождению яичниковых тканей. Большое значение имеет строение кистомы – выделяют 2 типа опухоли:
- Простая цистаденома;
- Пограничная серозная опухоль.
В первом случае риск малигнизации минимален, во втором – надо выполнить все назначения врача, чтобы предотвратить ухудшение ситуации с женским здоровьем. В любом случае при первом визите врач поставит предварительный диагноз – кистома в яичнике: код по МКБ-10 N83.2.
Простой тип кистозной полости
Самый безопасный и наиболее частый вариант – простая по структуре киста с серозным содержимым. К типичным признакам опухоли относятся:
- односторонняя локализация;
- небольшой размер;
- гладкая стенка кисты без каких-либо выростов и новообразований;
- прозрачная или соломенная жидкость.
Риск злокачественного перерождения крайне низок. Этот тип опухоли в некоторых случаях можно лечить без операции, но недопустимо игнорировать назначения врача и пользоваться народными средствами (неадекватная и неправильная терапия может стать основным фактором ухудшения ситуации с формированием прогностически опасной цистаденомы в придатках матки).
Опухоль пограничного типа с серозным содержимым
Выявление в яичнике объемного образования с сосочковыми разрастаниями на внутренней поверхности полости резко ухудшает прогноз для заболевания. Серозная папиллярная киста относится к предраковым процессам, особенно у женщин в менопаузе.На пограничный характер опухоли указывают следующие признаки:
- многокамерное новообразование;
- сравнительно большой размер (30 и более см в диаметре);
- двусторонняя локализация;
- обнаружение сосочков в кистоме (от нескольких небольших папиллом до множественных разрастаний).
Папиллярная цистаденома, доказанная гистологически, требует проведения комплексной терапии и длительного наблюдения за женщиной – высокий риск малигнизации определяет тактику лечения.
Симптомы патологии
Небольшие по размерам кистомы чаще всего бессимптомны: при плановом посещении врача-гинеколога или при профилактическом проведении УЗИ доктор найдет кистозное образование в яичнике. Типичный возраст выявления патологии – 40-45 лет. К возможным симптомам заболевания относятся:
- периодически возникающие и не связанные с критическими днями тупые или ноющие боли в животе;
- боли могут ощущаться (иррадиировать) в пояснице, в ноге или в паховой области;
- возможны нарушения мочеиспускания, обусловленные давлением кистомы на пузырь.
Симптомы заболевания проявляются раньше и сильнее в тех случаях, когда формируется серозно-папиллярная опухоль, что связано с особенностями течения болезни. Сильный болевой синдром возникает при осложненных формах патологии (перекрут кисты, перфорация кистозной полости).
При первичном гинекологическом осмотре врач обнаружит следующие проявления заболевания:
- объемное образование рядом с маткой;
- ровная поверхность;
- безболезненность и подвижность при прощупывании;
- небольшой размер (до 5 см).
Если доктор выявит бесформенно-бугристое и большое новообразование, с одной или двух сторон, болезненное и малоподвижное при пальпации, то высок риск обнаружения папиллярной цистаденомы.
Лечебная тактика при обнаружении серозного новообразования
Важнейшее правило в гинекологической практике – хирургическое удаление является основным методом лечения опухолей в придатках матки: до тех пор, пока гистологически не подтверждена доброкачественность кистозного новообразования, любая кистома относится к потенциально злокачественным цистаденомам. На первом этапе терапии врач предложит провести операцию: лапароскопия (эндоскопическая методика) позволяет через небольшие отверстия в животе осмотреть полость малого таза, выявить и оценить внешний вид кисты и с минимальным риском осложнений удалить новообразование.
Гистологическое заключение удаленной опухоли позволяет получить точный диагноз и выбрать тактику послеоперационного ведения: при серозной кисте врач назначит лечение, которое восстановит гормональное равновесие и предотвратит рецидив кистомы.
Обнаружение пограничной цистаденомы является показанием для проведения радикальной операции – папиллярная опухоль, как предрак, требует соблюдения лечебных принципов онкологии, как при проведении хирургического вмешательства, так и в послеоперационной терапии.
Менопауза и серозная киста – каков риск?
У женщины при климаксе любое объемное образование в яичниках указывает на высокий риск злокачественного перерождения.
Если у молодых женщин используется щадящая хирургическая методика (удаление кистозной полости с сохранением яичника), то у женщин старшего возраста надо полностью удалять придатки на стороне кистомы.
Гистологически доказанная серозная киста требует длительного наблюдения у онколога: через небольшой промежуток времени в яичниках может вновь возникнуть опухоль.
Последствия – чем угрожает кистома серозного типа
Самое неприятный и опасный исход цистаденомы – малигнизация: злокачественное перерождение при простой серозной кисте происходит редко, но на фоне папиллярной кистомы вероятность возникновения рака достигает 50%. Кроме угрозы онкологии, к последствиям и осложнениям кистозных новообразований в придатках матки относятся:
- давление на рядом расположенные органы (проблемы со стулом и опорожнением пузыря);
- перекручивание ножки кисты (болевой синдром);
- разрыв опухоли с истечением серозной жидкости в брюшную полость, что проявиться сильными болями;
- некроз и нагноение кистомы.
При папиллярной цистаденоме высок риск асцита (накопление жидкости в животе) и быстрого распространения сосочковых разрастаний по внутренней поверхности брюшной полости.
Любая яичниковая киста опасна для женского здоровья. Вне зависимости от вида новообразования необходимо точно и аккуратно выполнить назначения врача, чтобы предотвратить неблагоприятный исход заболевания.
Источник: https://ginekolog.guru/seroznaya-kista-yaichnika/
Классификация и стадии рака яичников
Овариальный рак классифицируется по стадиям, исходя из размера патологического новообразования и распространённости онкологического процесса. Определение стадии рака является очень важным элементом диагностики, позволяющим врачам выбрать наилучшую стратегию лечения и оценить прогноз.
Как и множество других онкологических заболеваний, рак яичников подразделяют на 4 стадии. Для стадий 1-3 также выделяют подстадии, позволяющие более детально описать развитие патологического процесса. Зачастую, определить стадию невозможно до проведения лапароскопии/лапаротомии и получения результатов биопсии.
Пограничные опухоли
Особое место среди новообразований, локализующихся в области яичников, занимают пограничные опухоли. Эта категория была введена в классификацию ВОЗ как самостоятельная нозологическая единица в 1973-м году, также такие новообразования называют опухолями низкой степени злокачественности и карциномами низкой степени злокачественности.
На долю пограничных опухолей приходится 10-15% всех новообразований, локализующихся в пределах рассматриваемого органа. Выделяют следующие их формы: муцинозная, серозная, мезонефроидная, эндометриоидная, смешанная и опухоль Бреннера.
Лечение пациенток с серозной пограничной опухолью яичника представляет собой проведение хирургического вмешательства.
Проведение химиотерапии имеет смысл в случае, если речь идёт о пациентках с 2-й и 3-й стадией указанной опухоли – в этом случае выживаемость больных достигает 92%.
Следует понимать, что выполнение химиотерапии не предотвращает возникновения поздних рецидивов данной опухоли, имеющего место в 13.2% больных.
Муцинозная пограничная опухоль характеризуется интравертным ростом, преимущественно односторонней локализацией, а также выраженной пестротой микроструктуры (чередуются участки различной степени зрелости). У 23% больных развивается псевдомиксома брюшины.
У молодых пациенток лечение пограничной опухоли яичника можно ограничить хирургическим удалением придатков матки с одной стороны.
Если речь идёт о серозной пограничной опухоли, обязательно необходимо выполнить резекцию противоположного яичника и провести его срочное гистологическое исследование. Также следует взять биопсии из различных участков брюшины.
Помимо этого показано удаление большого сальника – это обусловлено тем, что у 19% больных при визуально неизменном сальнике имеют место микродиссеминаты.
Стадия 1
Рак яичников, который затрагивает исключительно зону первоначальной локализации. Выделяют три подгруппы:
- 1а. Рак локализуется только в одном яичнике;
- 1б. Рак затрагивает оба яичника;
- 1с. Рак затрагивает только яичники, однако он прорастает капсулу этих органов, при этом злокачественные клетки могут обнаруживаться в перитонеальной жидкости.
Стадия 2
Овариальный рак начал распространяться в окружающие яичники ткани. Выделяют три подгруппы данной стадии развития онкологического процесса:
- 2а. Рак затрагивает матку или маточные трубы;
- 2б. Рак затрагивает прочие структуры, расположенные в пределах таза (к примеру, мочевой пузырь или прямую кишку);
- 2с. Рак 2а либо 2б в сочетании с наличием злокачественных клеток в асцитной жидкости.
Стадия 3
Рак распространился за пределы таза к сальнику и/или брюшным органам – например, к лимфатическим узлам брюшной полости или верхнему кишечнику.
- 3а. Новообразования, расположенные в пределах брюшной полости, имеют очень маленькие размеры и обнаруживаются исключительно при помощи микроскопа;
- 3б. Опухоли брюшной полости чётко различимы, но их размер не превышает 2 сантиметров;
- 3с. Размер опухолей в брюшной полости превышает 2 сантиметра или, возможно, патологический процесс затрагивает соседние лимфоузлы.
Стадия 4
Онкологический процесс распространился к другим частям тела – например, к печени, лёгким или отдалённым лимфатическим узлам (например, к шейным).
Градация
Оценка класса рака позволяет врачу получить общее представление о скорости прогрессирования патологического процесса. Для его определения проводят микроскопическое исследование взятых образцов злокачественных клеток. Выделяют следующие степени дифференцировки рака яичников:
- Степень 1. Злокачественные клетки растут очень медленно, схожи по структуре с нормальными клетками;
- Степень 2. Клетки растут несколько более быстро, выше шанс обширного распространения патологического процесса;
- Степень 3. Раковые клетки растут очень быстро, плохо дифференцируются и, вероятно, быстро распространятся.
« предыдущая страница | продолжение статьи »
Материал оказался полезным?
Источник: http://abromed.ru/diseases/cancer/ovarian/staging/
Симптомы опухоли. Все люди об опасности злокачественных опухолей знают
Но существуют и виды доброкачественных опухолей, такие как миома, аденома, тератома, папиллома. В случае если судить по названию “Доброкачественная”, то такая опухоль не угрожает жизни человека. Но зачастую доктора настоятельно советуют их удалить. Насколько опасны опухоли, их симптомы, мы расскажем вам в этой статье.
Доброкачественную опухоль обнаруживают случайным образом, например, при медицинском плановом осмотре. Доктора выделяют несколько видов доброкачественных опухолей, к ним относятся:
– Миома (из мышечных тканей), – фиброма (из соединительных тканей), – тератома (из эмбриональных тканей), – папиллома (из эпителиальных тканей), – аденома (из железистых тканей.
Все эти виды опухолей, подобны раковым опухолям. Они появляются из-за разных патологических процессов, которые протекают в организме в тот момент, когда организм потерял контроль над процессом деления клеток. При раковых болезнях клетки свои исходные свойства полностью утрачивают.
Злокачественная опухоль агрессивно прорастает в окружающие ткани, распространяясь по всему организму за счёт видоизменённых клеток, вызывая метастазы. Доброкачественная опухоль является не такой опасной, как раковая. Клетки опухоли сохраняют определённые исходные свойства, не переходят на другие ткани. Опухоль медленно разрастается, имеет чёткие границы, легко удаляется.
Зачастую доброкачественные опухоли появляются на коже, молочных железах, стенке матки, яичниках.
Причины возникновения, симптомы опухолей скрыты в нарушения механизмов контроля деления, специализации, роста клеток. Стимулируется всё это некоторыми инфекциями, наследственностью, процессами старения. Каждую доброкачественную опухоль можно предраковым состоянием ткани считать.
У многих людей возникает вопрос лечить опухоль или нет? Конечно же, лечить! Одним из симптомов опухолей являются болезненные ощущения, а увидеть её можно только при помощи рентгена.
Такая диагностика поможет дать определённое понимание того, это новообразование доброкачественного типа или же нет.
Доброкачественные опухоли не отличаются по составу от ткани, из которой вырастают. Злокачественные опухоли иной вид имеют. Чтобы установить точный диагноз внешнего осмотра недостаточно. Чтобы оценить риск развития рака, определить насколько оно опасно для здоровья, нужно сделать диагностику на клеточном уровне.
На сегодняшний день современные способы диагностики доброкачественных опухолей разнообразны. Они зависят, прежде всего, от типа опухоли, места нахождения. Самой популярной методикой поиска опухолей является биопсия. В ходе её осуществляется взятие пробы подозрительной ткани для проведения гистологического анализа.
Основано данное исследование на том, что при помощи узи доктор осуществляет пункцию, а именно вводит тонкую иглу в новообразование, которая присоединена к шприцу. Через данную иглу всасываются частицы ткани. Полученные клетки изучаются под микроскопом.
Доктор может чётко определить, злокачественная, либо доброкачественная эта опухоль.
Биопсия не провоцирует онкологического перерождения доброкачественной опухоли. Очень мала вероятность перестройки клеток. Но если новообразование переходит в раковую стадию, то в этом виновата слабая иммунная система. Но, всё-таки перерождения случаются.
Онкология может развиваться при контакте с вредными веществами (сажа, дёготь, смола, мышьяк), под влиянием солнечной радиации. Продукты питания также обладают канцерогенными свойствами. К ним относят жиры, низкосортный кофе, копчёные колбасы, консервы.
Вероятность развития рака увеличивается даже при стрессах.
Люди, которые имеют доброкачественную опухоль, не нужно отказываться от предложения доктора сделать операцию, удалив тем самым опухоль. Медикаментозное, гормональное лечение помогает организму только остановить симптомы опухоли, а также их разрастание.
Но не рассчитывайте, что опухоль сама собой исчезнет.
В случае если очаг доброкачественной опухоли клеток не начать лечить, то можно получить различные неприятности со своим здоровьем! К примеру, при миоме матки возможно удаление целого органа, а папилломы кожного покрова может стать причиной серьёзных дефектов (косметических.
Расскажем вам о симптомах опухолей. Все симптомы новообразований можно разделить на общие, местные. Исключительное значение имеет своевременная диагностика, потому что на ранних стадиях эффективность лечения выше, нежели в запущенном случае. Но на ранней стадии опухоли поставить диагноз нелегко. Ведь поражённая ткань не даёт специфических реакций, которые связаны со злокачественным ростом.
Местные симптомы локализацией опухоли обуславливаются. При осмотре опухоли на слизистых оболочках, коже легко выявляются. При пальпации доктора определяют опухоль в брюшной полости. Таким же методом выявляют увеличенные лимфоузлы. Большим числом симптомов сопровождается опухоль гортани, нежели опухоль придаточной полости черепа. При быстром росте опухоли симптомы раньше выявляются.
Доктора обращают внимание на небольшие симптомы (признаки) больного при расспросе. Симптомы рака желудка: отвращение к мясу, потеря аппетита, слюнотечение, быстрая насыщаемость.
Типичными симптомами рака лёгких является боль в грудной клетки, сильный кашель, изменение цвета, характера мокроты.
Вот симптомы опухоли мозга:
– Судороги, – тошнота, рвота, – затруднённое мышление, кома, спутанность сознания, – частая головная боль, которая усиливается в положении лёжа, – двоение в глазах, ослабление зрения, – другие симптомы, которые зависят от расположения опухоли. Они включают неустойчивость, слабость, головокружение, ухудшение памяти, паралич с одной стороны тела, изменение характера, потеря слуха, обоняния.
При раке молочной железы выявляются следующие симптомы:
– Повышение температуры тела, – отёк верхней конечности на поражённой стороне, – выделения из соска (зачастую кровянистые), сосок становится втянутым, – увеличение лимфатических узлов подмышечной, подключичной области, – в области соска появляется эрозия, мокнущая поверхность, на которой образуются корки, чешуйки.
Некоторые симптомы для рака разных локализаций одинаковы. К таким симптомам относят: плохой аппетит, слабость, субфебрильная температура, быстрая утомляемость, невозможность выполнения привычной работы, потеря массы тела. С такими симптомами больные в первый раз к доктору обращаются.
При распаде опухоли рака характерна температура септического характера, которая не сбивается антибиотиками. Такая реакция из-за бурного роста опухоли возникает. Поражение костного мозга, интоксикация продуктами распада опухоли приводят к анемии. При опухолях яичка, гипофиза, яичника, коры надпочечников наблюдаются симптомы гормональной гиперфункции.
Диагноз опухоли подтверждается эндоскопическим, рентгенологическим исследованиями.
В случае если ни один из применённых методов не исключает диагноз опухоли, то показана в таком случае операция.
Таким образом, если вы в свой адрес услышали диагноз “Опухоль Доброкачественного Типа”, то не выносите сразу себе приговор! Но не спешите сбрасывать с души камень. Как говорится “Бережёного Бог Бережёт”.
Источник: https://zdorovecheloveka.com/stati/simptomy-opuholi-vse-lyudi-ob-opasnosti-zlokachestvennyh-opuholey-znayut