Как уменьшить размеры опухолей?
Размеры опухоли зависят от типа клеток ‒ нормальных или злокачественных. Доброкачественные ткани не содержат аномальных гистологических изменений и локализируются в одном месте.
Опухоли, образованные из измененных клеток, не отвечают на биологический контроль роста. Они продолжают расти быстрее, чем окружающие ткани.
Доброкачественные опухоли могут образовываться практически в любых органах. Как правило, это небольшие (менее 1 см в диаметре), хорошо определенные массы. Однако, обычные безвредные опухоли отличаются от онкологических не столько размером, сколько способностью к распространению по всему организму.
Опухоль большого размера (более 5 см в диаметре) может указывать на онкологический характер течения. При этом, образование не локализуется в одном месте, а склонно к метастазированию.
Доброкачественные формирования также могут причинять вред здоровью человека, блокируя кровеносные сосуды, нервы, особенно в жизненно важных органах.
В связи с этим, возможные размеры опухоли напрямую зависят от таких особенностей:
- Характеристики гистологической структуры тканей.
- Доброкачественные образования содержат вокруг себя капсулу соединительной ткани, которая отделяет опухоль от соседних нормальных клеток.
- Неинвазивные опухоли, как правило, характеризуются медленным ростом.
- Некоторые виды обычных опухолей со временем могут трансформироваться в онкологические (хотя это происходит довольно редко).
Размеры злокачественных опухолей
Для определения размеров онкообразований при установлении диагноза используется особенная система записей. Руководством к ней является Инструкция по преобразованию сантиметров. Так, например, опухоль, которая имеет 9,4 см, будет обозначаться числом 094.
Исключением являются только опухоли, для которых важна глубинная инвазия (меланома кожи, вульвы, конъюнктивы). Согласно Инструкции, меланому с 1,55 мм в глубину кодируют числом 155, а меланому 9,9 мм и более обозначают кодом 990.
Таким образом, размеры раковой опухоли имеют четкую структуру обозначений. Для небольших первичных опухолей также могут использоваться следующие кодировки:
- 001 ‒ микроскопические очаги;
- 002 ‒ 2 мм для всех органов со злокачественным заболеванием, кроме груди и легких;
- 002 ‒ для груди означает, что точные размеры опухоли не установлены. Для легких это число указывает просто на наличие злокачественного процесса без точного установления размеров;
- 999 ‒ размеры опухоли не определены.
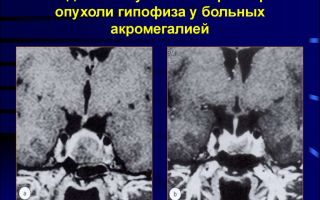
Размеры опухоли мозга
Примерно 40% опухолей мозга являются злокачественными, что установлено по их размерам и поведению.
Около 80% всех атипичных онкообразований возникают из клеток головного мозга и носят название “глиома“. Из них 54% представляют очень агрессивный тип ‒ глиобластомы. Это быстрорастущие формирования, которые покидают пределы первичного возникновения и транспортируются по крови.
Размеры опухоли головного мозга зависят от классификации:
- астроцитомы: от I степени до IV, в зависимости от размеров. Чем больше опухоль, тем она опаснее для жизни больного;
- эпендиомы возникают из глиальных клеток, обычно не очень большие;
- олигодендроглиомы бывают средних размеров;
- менингиомы ‒ медленнорастущие онкообразования мозга.
Любые формирования мозга, независимо от вида и размера, опасные для жизни и здоровья человека.
Размер опухоли легких
Ученые высказывают мнение, что иногда чем меньше опухоль легких, тем выше вероятность наличия метастазов. Таким образом, маленькие размеры не всегда указывают на начальные стадии онкологии.
Официальные исследования твердят:
- первичные поражения до 3 см у 80-85% случаев свидетельствуют о I стадии рака легких. Лишь в 10% случаев это будет IV стадия;
- размеры опухоли более 3 см, но менее 5 в ширину, говорят о стадии IB;
- величина образования более 5 см, но менее 7 см может указывать на IIA или IIB стадию (в зависимости от распространения на лимфоузлы);
- на III и IV этапах речь идет уже не о величине самой опухоли, а о ее метастазировании в иные части тела, что более опасно для жизни.
Размер опухоли молочной железы
Первичные опухоли грудной железы различаются по форме и размеру. Наименьшее поражение составляет от 1,5 до 2 см в диаметре. Иногда опухоль может представлять 5 см или даже больше.
В зависимости от размера, определяется и стадия:
- I этап ‒ до 2 см;
- II ‒ до 5 см;
- III ‒ больше 5-и см.
Размеры опухоли печени
Определение степени заболевания зависит от конкретных размеров опухоли:
- очень ранняя стадия ‒ опухоль менее 2 см без повышенного давления и уровня билирубина;
- ранняя стадия ‒ образование меньше 5 см с изменениями функции печени;
- промежуточный этап ‒ формирование больше 5-и см;
- на продвинутом этапе размеры опухоли не вычисляются, потому что злокачественный процесс вторгся в иные части организма.
Размеры опухоли кишечника
При раковых образованиях кишечника конкретные размеры опухолей не устанавливаются. Продвинутость заболевания зависит от таких факторов:
- вторжения в слизистую и подслизистую оболочку;
- поражение мышечного слоя;
- проникновение в гладкие мышцы и серозную стенку кишечника;
- поражение лимфоузлов и дальних органов.
Размер опухоли желудка
Размер онкозаболеваний желудка включает:
- наличие роста в стенках органа, в том числе во внутренних слоях и подслизистой оболочке;
- выявление опухоли в мышечных тканях;
- диагностирование опухоли в наружной стенке желудка;
- определение рака в других структурах организма и лимфатических узлах.
Размер опухоли мочевого пузыря
На величину данного злокачественного образования влияют виды:
- Низкосортные: склонны к рецидивам, но редко проникают в мышечную стенку мочевого пузыря, то есть не достигают больших размеров.
- Высококачественные: кроме рецидивирования, склонны к вторжениям в иные ткани.
- Мышечно-инвазивное заболевание распространяется на иные органы.
- Немышечно-инвазивное формирование лечатся путем удаления опухоли и иными методами. Прогноз зависит от размера ‒ до 3 или более 3 см.
Размеры опухолей почки
Ученые утверждают, что с увеличением образования хотя бы на 1 см, риск злокачественности увеличивается на 16%:
- I стадия ‒ до 7 см (иногда лишь 5 см);
- II стадия ‒ от 7 см до 10-и см;
- III и IV стадии ‒ метастатические.
Размеры опухоли и МРТ-диагностика
МРТ-сканирование помогает установить локализацию опухоли и ее величину с помощью послойного сканирования органа. Способ позволяет выявить даже крошечные изменения структуры тела.
МРТ является точным методом для прогнозирования степени опухоли, особенно после неоадъювантной терапии. Однако, в некоторых случаях этот способ диагностики может переоценить размеры опухоли.
Уменьшение размера опухоли
Раковую опухоль большого размера можно уменьшить такими способами:
- Ортодоксальной терапией (химиопрепаратами или лучевым лечением).
- Целенаправленными препаратами.
- Иммунотерапией, в том числе естественными средствами (травами от рака, специями, природными компонентами, специальной диетой и т.п.).
- Альтернативными способами.
Точная диагностика помогает установить размеры опухолей и выбрать лучший терапевтический способ для уменьшения и стабилизации злокачественного процесса.
Источник: https://orake.info/razmery-opuxolej-kak-umenshit/
Лечение миомы матки без операции – как уменьшить размер узла без оперативного вмешательства, лечение миомы в Москве
08 февраль 201821390
Наиболее распространенным заболеванием женской половой сферы является миома матки. По данным статистики, наличие миомы диагностируется у каждой второй-третьей женщины.
Как правило, заболевание обнаруживают в период беременности или перед вступлением женщины в менопаузальный период, что объясняется зависимостью новообразования от изменений гормонального фона.
В этом возрасте женщина уже состоялась как в профессиональной, так и в личной жизни.
Еще несколько десятилетий назад данная патология считалась довольно тяжелой и практически неизлечимой. На сегодняшний день, благодаря развитию медицины, миома больше не мешает женщине вести активную и счастливую жизнь.
В современной гинекологии разработано большое количество методов лечения доброкачественной опухоли матки и способов, как уменьшить миому.
Одним их наиболее эффективных из них является ЭМА – малоинвазивный метод, позволяющий избавиться от миомы матки раз и навсегда.
Эмболизация маточных артерий проводится в современных медицинских центрах, оснащенных необходимым эндоскопическим оборудованием. Список клиник, где можно выполнить ЭМА, представлен здесь
1
Жизнь с миомой матки
Очень часто женщины, услышав страшное слово «опухоль», начинают паниковать, отождествляя её с раком. Однако риск перерождения миомы матки в злокачественное образование практически нулевой.
Миома матки является единственной опухолью в организме, которая при адекватном лечении может уменьшиться в размерах, а при климаксе даже полностью исчезнуть.
Но данное заболевание может сопровождаться негативными симптомами: болями, кровотечениями, анемией, бесплодием, ожирением и пр. Подробнее о миоме матки можно прочитать на нашем сайте.
При крупных миоматозных узлах может происходить смещение соседних органов и нарушение их функций, что вызывает возникновение запоров и нарушает процесс мочеиспускания.
При развитии в миоматозных узлах воспалительных процессов, заболевание может отягощаться сепсисом, перитонитом, вследствие чего женщине с диагнозом «миома матки» без операции не обойтись – приходится полностью удалять её детородный орган.
Помимо этого, женщины, страдающие миомой, вынуждены всю жизнь придерживаться ограничений: им не рекомендуется загорать, посещать бани, сауны, делать СПА-процедуры. В результате тепловых воздействий происходит активизация артериального кровоснабжения, в миому поступают гормоны и другие медиаторы роста опухоли.
2
Лечат ли миому матки без операции
Наиболее часто женщины задают врачу вопрос: лечат ли миому матки без операции?. Да, на сегодняшний день разработано большое количество методов, как уменьшить миому или полностью избавиться от неё. Выбор каждого из них зависит от многих факторов, к которым относят и размеры миомы, и возраст женщины, и её репродуктивные планы.
Как правило, лечение миоматозного образования начинается с гормональной терапии. Гормональные препараты способствуют устранению симптомов, а также помогают уменьшить размер миомы. Но, увы, они обладают только временным эффектом.
Однако даже после проведения щадящей операции (миомэктомии), требующей удаления не всей матки, а только её части вместе с опухолью, в 30% случаев возможны рецидивы.
Наиболее эффективным методом лечения миомы матки еще до недавнего времени считалась гистерэктомия — радикальное хирургическое вмешательство, предполагающее удаление детородного органа, что автоматически означает полное излечение, ведь нет матки – нет проблемы.
Однако даже для женщин, не планирующих дальше беременеть, этот способ лечения является огромным ударом как по физиологическому, так и по психологическому состоянию. После гистерэктомии у женщин наступает не только бесплодие, но и ранний климакс, а, следовательно, преждевременное увядание и депрессия.
Помимо этого, после удаления матки значительно повышаются риски развития сердечно-сосудистых патологий (инфаркта и инсульта) и злокачественных опухолей в молочных железах.
Потому на сегодняшний день гистерэктомия используется только в крайних случаях, например, при наличии у пациентки кроме миомы подозрительных с точки зрения онкологии заболеваний органов половой системы либо гигантских размерах миоматозных узлов.
К счастью, большинству женщин миому можно лечить без применения хирургического вмешательства.
Настоящими революционными методами в этой области являются ЭМА (эмболизация маточных артерий) и специальное негормональное консервативное лечение с использованием селективных модуляторов рецепторов прогестерона.
Благодаря приему препаратов класса СМРП обеспечивается воздействие на рецепторы прогестерона, провоцирующего на рост миоматозных узлов и предотвращение разрастания клеток опухоли.
Суть эмболизации маточных артерий заключается в том, чтобы прекратить артериальное кровоснабжение миоматозного узла, вследствие чего происходит остановка его роста и полное усыхание. С помощью данного лечения можно не просто отсрочить, а полностью избежать хирургического вмешательства, а, кроме того, улучшить состояние гормональной системы и помогает надолго сохранить красоту и молодость.
3
Показания к хирургическому лечению миомы матки
Избежать хирургического лечения миомы не удастся при наличии следующих факторов:
- при больших размерах миомы матки, соответствующих 13 или 14 неделям беременности, а для эндоскопических операций – 11-12 неделям;
- при быстром росте миоматозного узла (если она увеличивается в размерах более чем на четыре недели в год) – данное явление может быть предвестником злокачественного процесса;
- если миоматозный узел располагается в области шейки матки;
- при тяжелой клинической картине, сопровождающейся интенсивными менструальными и межменструальными кровотечениями, вследствие которых развивается анемия;
- при нарушении функции близлежащих органов. Если узел сдавливает мочевой пузырь, у женщины может возникать ощущение неполого опорожнения, если прямую кишку – нарушение стула. Несмотря на свою кажущуюся безобидность, данные симптомы приносят женщине достаточно серьезный дискомфорт.
Данные показания считаются абсолютными для плановых хирургических вмешательств . Однако существуют показания, являющиеся неотложными, острыми состояниями, которые требуют проведения экстренных операций, зачастую сопровождаемых значительными кровопотерями.
Подобные оперативные вмешательства необходимы при перекруте ножки миоматозного узла, а также при его частичном или полном омертвении.
Развитие подобных процессов предугадать практически невозможно, их возникновение чаще всего связано с отсутствием должной терапии.
4
Как избавиться от миомы без операции: общие рекомендации
Существует ряд рекомендаций, придерживаясь которых можно если не избавиться от миомы, то приостановить её рост и устранить симптомы, ухудшающие качество жизни женщины, страдающей данным заболеванием.
Прежде всего, рекомендации касаются диеты. В рационе питания женщины с миомой матки должны отсутствовать соленые и острые блюда. Ограничить необходимо также количество жиров и углеводов.
Строго запрещено проведение тех или иных тепловых процедур (посещение саун, бань, соляриев). Женщине нужно ограничивать время пребывания на открытом солнце.
Для предупреждения роста миоматозного узла нужно отказаться от проведения массажа и физиотерапевтических процедур, даже в том случае, если они применяются для лечения болезней других систем и органов.
Довольно высокую эффективность показывает витаминотерапия. Однако применять витаминные комплексы необходимо строго регулярно, минимум полгода подряд. В первой фазе менструального цикла чаще всего назначается прием фолиевой кислоты и витаминов группы В, во второй – витаминов Е и С.
Стабилизировать гормональный фон, обуславливающий первичное формирование миоматозного новообразования, можно с помощью гормональной терапии. Для коррекции гормональных нарушений назначается прием монофазных эстроген-гестагенных оральных контрацептивов или низкодозированных гестагенов.
Весь комплекс данных мероприятий используется в качестве профилактики дальнейшего развития и роста миоматозных узлов и их озлокачествления. Это не основные лечебные средства, несмотря на то, что с их помощью можно добиться хорошего эффекта (например, происходит уменьшение миомы).
5
Лечение миомы лекарственными препаратами
Химические вещества, воздействуя на новообразование, уплотняют его, снижают в нем кровоток и помогают уменьшить размер миомы.
При маленьких размерах опухоли медикаментозная терапия позволяет значительно улучшить состояние больной, уменьшить или устранить пагубные симптомы.
Женщинам с большими миомами, требующими хирургического удаления, лекарственные препараты назначаются для снижения кровопотери во время оперативного вмешательства и предотвращения тяжелых осложнений, т.е. могут применяться в качестве подготовки к проведению операции.
Консервативная терапия миомы матки проводится с помощью двух групп препаратов, каждая из которых предназначена для использования пациентам разного возраста.
Женщинам репродуктивного возраста назначается прием производных 19-норстероидов, способствующих снижению кровопотери при менструациях (либо в межменструальный период), нормализуют уровень гемоглобина в крови и прекращают анемизацию.
Чаще всего применяется Норколут (5мг) таблетированной формы выпуска. Принимать препарат следует по одной таблетке в сутки во второй фазу менструального цикла. Лечение продолжают от 6 до 12 месяцев.
Этот период времени позволяет оценить, насколько эффективна терапия.
Женщинам старше 45 лет, находящимся в периоде угасания репродуктивной функции, как правило, назначается прием гонадотропин-рилизинг гормона, действие которого способствует угасанию функции яичников и наступлению менопаузы. Наиболее популярным препаратом этой группы является Бусерелин. Инъекции данным препаратом можно выполнять до 3 раз в сутки.
Лечить миому матки безоперационными способами можно, однако любой способ должен быть согласован с врачом.
Эффективность консервативной терапии напрямую зависит от многих составляющих, из которых можно выделить:
- возраст женщины;
- её самочувствие;
- наличие и степень тяжести симптомов;
- вид миомы матки;
- интенсивность роста опухоли.
Перед началом гормонального лечения и в процессе него необходимо проводить полную диагностику и динамическое наблюдение с ультразвуковым контролем состояния матки (минимум один раз в год).
Несмотря на некоторые положительные результаты медикаментозной терапии, в большинстве случаев оно оказывается малоэффективным.
Наиболее действенным способом борьбы с миомой на сегодняшний день считается эмболизация маточных артерий (ЭМА). Данный метод является органосохраняющим, воздействует на все миоматозные узлы (при множественной миоме), отличается малой травматичностью, отсутствием кровопотерь и рецидивов, хорошим косметическим эффектом и короткими сроками реабилитации.
Для того, чтобы уточнить все нюансы проведения ЭМА, записаться на прием к квалифицированному врачу, владеющему техникой проведения ЭМА, достаточно связаться с нами на сайте или по телефону .
Источник: http://www.mioma.ru/lechenie-miomy-bez-operatsii.html
Как оценивается эффективность химиотерапии? – Белая Клиника
| Как оценивается эффективность химиотерапии? |
| Автор: http://md-isr.com |
| 10 Февраля 2012 |
| Вопрос наиболее волнующий больного и часто задаваемый родственниками — будет ли эффективна химиотерапия?Точно ответить на этот вопрос до начала лечения нельзя. «Судьба не всегда вместе с болезнью посылает и лекарства от неё». Речь может идти лишь о шансах, вероятности положительного результата химиотерапии. Потому что, даже при эффективности схемы 90%, «невезучий человек может попасть в 10% больных, леченных без эффекта. И, наоборот, при эффективности всего в 15-20% Вы можете оказаться счастливчиком. Почему же больные с одинаковым диагнозом, леченные одними и теми же препаратами, проявляют различную чувствительность к химиотерапии, полностью еще не известно. Не так давно в опухолях был обнаружен особый ген «множествен мой лекарственной резистентности». В экспериментальных исследованиях, когда этот ген присутствует в опухолевых клетках в большом количестве, эти клетки оказываются устойчивыми к воздействию большого количества противоопухолевых препаратов. Ученые уже давно пытаются предсказать эффективность химиотерапии до начала лечения. Попытки воздействовать противоопухолевыми препаратами на кусочек удаленной опухоли, помещаемый в пробирку, не принесли ожидаемых результатов. Оказалось, что чувствительность опухоли в пробирке и в человеческом организме существенно отличается. Грубо говоря, на опухоль в пробирке Вы можете подействовать серной кислотой и она (опухоль) исчезнет, а для человека такие эксперименты приводят к экстренному вызову скорой помощи.ЧИТАЙ ТАКЖЕ -Несоответствие экспериментальных данных клиническим наблюдениям давно стало истиной, набившей оскомину. С другой стороны, не вызывает сомнения польза исследования кусочка опухоли молочной железы на чувствительность к гормонам. В ряде случаев это избавляет больных от необходимости длительное время применять гормональные препараты или, наоборот, указывает на настоятельную необходимость их приема. Альянс клиницистов и экспериментаторов, их непрекращающийся диалог, взаимный вызов, обогатят химиотерапию, сделают её более эффективной. Для оценки лечебного действия химиотерапии используются два термина: объективный эффект и субъективный эффект. Не напрягая утомленного читателя лингвистическими изысками и научными формулировками, определим объективный эффект — как улучшение, возникшее под влиянием химиотерапии, которое можно точно измерить. Это, прежде всего, уменьшение размеров как первичной опухоли, так и новообразований, вызванных опухолью, но располагающихся в других органах (легких, печени, лимфатических узлах и др.). Сюда относится также уменьшение жидкости в плевральной полости, положительная динамика показателей различных биохимических и иммунологических опухолевых маркеров в крови, нормализация картины крови и костного мозга при опухолях, исходящих из кроветворных клеток. Объективный эффект является главным и определяющим для оценки действия химиотерапии. Отсутствие объективного улучшения указывает на необходимость поменять схему лечения или вообще отменить химиотерапию.Степень объективного улучшения различна — от незначительного уменьшения вплоть до полного исчезновения опухолевого процесса. Последнее — это первый шаг к излечению. Объективный эффект проявляется через 2-10 дней от начала лечения, но при некоторых заболеваниях возникает только после 2х – 3х курсов химиотерапии.Субъективный эффект отражает изменение общего состояния больного, улучшение аппетита, настроения, активности, прибавление веса, уменьшение болей, одышки, улучшение проходимости пищи. Большинство методов лечения нетрадиционной медицины направлены на получение субъективного улучшения. Мы не располагаем достоверными подтвержденными сведениями ни об одном случае объективного эффекта, полученного в результате лечения по газетным рекламам или настенным объявлениям. Не отрицая важность субъективного улучшения, необходимо сказать, что оно может достигаться большим количеством лекарственных средств, которые назначаются одновременно с химиотерапией или в промежутках между курсами. Субъективный эффект, вызванный химиотерапией, появляется, обычно, через 1-2 недели после окончания курса, когда стихают токсические действия препаратов. Однако, нередко улучшение наблюдается уже на другой день после введения препаратов.Существуют опухоли высокочувствительные к химиотерапии, умеренно чувствительные и малочувствительные. При высокочувствительных опухолях выраженное объективное улучшение наступает уже после первого курса химиотерапии. При малочувствительных опухолях Эффект достигается с большим трудом, иногда после нескольких курсов лечения; нередко приходится использовать новые препараты или подключать лучевую терапию.В отличие от космоса или глупости, химиотерапия имеет пределы, которые ограничены ее способностью повреждать определенную долю (процент) опухолевых клеток. Поэтому эффективность химиотерапии обычно обратно пропорциональна массе опухоли (числу составляющих ее опухолевых клеток). Например, в опухоли 5000000 клеток и какая-то комбинация противоопухолевых препаратов способна повредить 20%. Естественно, что на выраженное улучшение после первого курса химиотерапии рассчитывать не приходится, впрочем, так же, как и после второго курса. Если же клеток всего 300000, и химиотерапия может разрушить 60%, то хоть и не сразу, но появляется шанс на полный эффект. Указанные подсчеты являются чисто механистическими и умозрительными, потому что подсчитать количество клеток у больного и число клеток, которые может повредить химиотерапия в каждом конкретном случае, мало реально. Поэтому и приходится оперировать такими общими понятиями, как меньше или больше: чем меньше объем опухоли, тем больше вероятность на получение хорошего результата (при одинаковом строении опухоли). На эффективность лекарственного лечения опухолевых заболеваний влияют также общее состояние больног возраст, состояние иммунитета. Заметно изменить (понизить или, реже, повысить) чувствительность опухоли химиотерапии могут предшествующие курсы химиотерапии или лучевой терапии.Основной целью химиотерапии является получение объективного и субъективного эффекта, которые могут существенно улучшить качество жизни больных. Самое приятное дело для больных и для врачей — это оценивать эффективность лечения. Наблюдать, как уменьшается опухоль, улучшается самочувствие, настроение, повышается активность, аппетит.Ради одного этого уже стоило бы лечиться. Но главная задача химиотерапии — увеличение продолжительности жизни больного. В настоящее время у большей части больных удается достигнуть объективного улучшения. К сожалению, существенно увеличить продолжительность жизни удается не всегда. Тем не менее, нередко встречаются больные, которые получали химиотерапию 10-1 5 лет назад по поводу самых неблагоприятных — распространенных стадий заболевания Но даже, если имеется шанс лишь на небольшое увеличение продолжительности жизни, есть смысл проводи химиотерапию. Дело в том, что химиотерапевтическая наука стремительно развивается. Появляются и постоянно изучаются новые активные лекарства и комбинации препаратов. Поэтому при опухолях, которые еще вчера считались устойчивыми к лекарственному воздействию, сегодня удается получить выраженный объективный эффект, завтра, возможно, можно будет достигнуть полного излечения. Как же узнать, успешно ли действует химиотерапия? Для этого существуют многочисленные специальные методы исследования: рентгенография, ультразвуковое и радиоизотопное исследование, а также различные анализы крови. Исследования при помощи сложной аппаратуры осуществляются до и через какое-то время после химиотерапии, а анализы крови проверяются обычно значительно чаще. Вы будете проходить регулярные осмотры у Вашего врача, у которого Вы можете узнать результаты указанных исследований и который оценит, насколько хорошо действует предписанное Вам лечение.Иллюстрации с сайта: © 2012 Thinkstock. |
Источник: http://www.whiteclinic.ru/chimioterapiya/kak-otsenivaetsya-effektivnost-chimioterapii
Доброкачественная опухоль – виды, симптомы и лечение, отличие от злокачественных новообразований
Когда нарушаются механизмы контроля роста, дифференцировки и деления клеток в человеческом организме, возникают патологические образования, которые бывают доброкачественными или злокачественными. Основой процесса считается генетическое повреждение, приводящее к нарушению ДНК.
Это заболевание, которое развивается в результате нарушения деления клеток. На определенном участке, где меняется их структура, возникает доброкачественное образование. Особенностью патологии является медленный рост.
Часто свои первоначальные размеры новообразование сохраняет несколько лет, после чего оно может перерасти в злокачественное либо полностью исчезнуть.
Доброкачественные новообразования можно отличить по следующим признакам:
- образование подвижно и не соединено с соседними тканями;
- при надавливании ощущается боль;
- при внутренних патологических процессах отмечается нарушение сна, усталость;
- внешние образования на кожных покровах или слизистых иногда кровоточат.
Одна из самых распространенных (40%) новообразований – это липома. Доброкачественная опухоль, развивающаяся из жировой ткани, возникает везде: в поясничной области, на бедрах, руках и животе.
Липома может вылезти в оболочках головного мозга, между мышцами, в молочных железах или на внутренних органах. Различают множественные и единичные жировые наросты (шишки).
Существуют также многочисленные варианты жировых опухолей, отличающиеся от липомы морфологическими особенностями:
- миелолипома;
- подкожная ангиолипома;
- веретеноклеточная липома;
- доброкачественный липобластоматоз;
- гибернома.
Доброкачественная опухоль из соединительной ткани
Нередко встречается доброкачественная опухоль из соединительной ткани – фиброма или киста. Они могут вырасти на сосудистой, хрящевой и костной ткани, в дерме и поперечно-полосатой мышечной ткани.
Консистенция фибром различна – от плотной до плотноэластической. Выделяют множественное (фиброматоз) или единичное поражение соединительной или гладкомышечной ткани.
Более частое расположение фибромы наблюдается на таких органах, как:
- матка;
- мягкие ткани ног, рук, шеи, лица;
- твердые ткани макушки, лба;
- молочные железы;
- яичники;
- язык;
- легкие;
- кости.
Узнайте подробнее, что такое фиброма матки.
Чем отличается доброкачественная опухоль от злокачественной
Иногда бывает трудно сразу увидеть различие между тем или иным новообразованием, поэтому следует учитывать их клинические характеристики. Основное отличие доброкачественной опухоли от злокачественной заключается в медленном росте первых.
Они не способны к рецидивам и процессам, которые называются метастазированием, не прорастают в соседние ткани и органы, не влияют на здоровье организма и дают сравнительно благоприятный прогноз.
При злокачественном образовании клетки делятся неконтролированно и многократно, они способны пускать метастазы в другие органы и ткани.
Может ли доброкачественная опухоль перейти в злокачественную
Если новообразование не злокачественное, то в большинстве случаев при своевременном лечении можно избавиться от него навсегда. Его местное влияние заключается лишь в том, что могут появиться признаки сдавливания или оттеснения здоровых тканей.
Может ли доброкачественная опухоль перейти в злокачественную? Риск есть всегда. Озлокачествление или малигнизация может наступить через год или через несколько десятилетний с момента начала патологии.
Самыми опасными в этом отношении считаются аденомы, полипы ЖКТ, папилломы мочевыводящих путей, некоторые виды невусов.
Виды доброкачественных опухолей
На клеточном уровне гистологическим изменениям могут подвергнуться любые человеческие органы. Патология может развиваться в лимфоидных, нервных, хрящевых тканях. В зависимости от степени запущенности заболевания, все новообразования имеют градацию: тяжелая, средняя, легкая форма. Существует и классификация доброкачественных опухолей:
- эпителиальные (гепатоцеллюлярная аденома печени, лимфома, меланома, остеома, рабдомиома, хондрома);
- неэпителиальные (гемангиома, фиброма, лейомиома, миома матки, ангиомиолипома);
- другие (юкстагломерулярноклеточное образование).
Первичные образования головного мозга развиваются из нервных тканей, присутствующих в полости черепа. Некоторые из них функционально активны и продуцируют разные гормональные вещества.
Яркий пример – аденома гипофиза, которая со временем приводит к развитию эндокринных заболеваний. Доброкачественная опухоль мозга при своевременном вмешательстве дает шансы на высокую продолжительность жизни.
Самые распространенные виды поражений мозга:
- аденома гипофиза;
- менингиома;
- шваннома;
- астроцитома;
- олигодендроглиома;
- эпендимома;
- краниофарингиома.
Доброкачественные опухоли кожи
Характерной особенностью кожных новообразований является их одиночность и медленный рост. Доброкачественная опухоль кожи не опасна, но если она начинает менять цвет или расти, срочно нужно обращаться к врачу. К таким новообразованиям относятся:
- себорейная бородавка;
- кератоакантома;
- папиллома;
- пигментный невус;
- липома;
- ангиома;
- дерматофиброма.
Доброкачественная опухоль легких
Такое новообразование имеет вид круглого или овального узелка, который появляется на легких, бронхах или плевре. Они возникают у женщин и мужчин с одинаковой частой, и составляют 10% от общего количества образований.
Доброкачественные опухоли легких бывают глубокими и поверхностными. Они сопровождаются гнойной мокротой, обильным потоотделением, повышением температуры, уплотнением лимфоидной ткани, увеличением лимфоузлов.
В зависимости от их строения выделяют:
- дизэмбриогенетические (тератомы, гамартомы);
- нейроэктодермальные (нейрофибромы, невриномы);
- эпителиальные (из железистого эпителия: аденомы, папилломы);
- мезодермальные (липомы, фибромы).
Признаки доброкачественной опухоли
Каждому заболеванию присущи свои признаки. На начальной стадии симптомы доброкачественной опухоли у взрослых и детей могут отсутствовать вообще или в остром периоде присутствовать общие – ухудшение самочувствия, снижение аппетита, слабость. Когда он проходит, болезнь снова идет бессимптомно. В зависимости от вида новообразования, признаки разные, например:
- Эпителиома. Возникает на лице, шее, волосистой части головы, плечевом поясе, протекает бессимптомно.
- Патология щитовидной железы. Больной чувствуют сонливость, отдышку, прощупываются узлы при пальпации, но не болят.
- Аденома предстательной железы. У мужчин расстройство мочеиспускания, жажда, снижение аппетита, полиурия.
- Фиброма груди. Характеризуется твердой шарообразной шишкой под кожей молочной железы.
Лечение доброкачественных опухолей
Во многих случаях врачи выбирают метод ожидания, чтобы убедиться, что новообразование не растет. Лечение доброкачественной опухоли необходимо, когда возникают какие-либо осложнения. Для этого используется хирургический метод, цель которого – удаление образования, без повреждения соседних тканей. Реже используется медикаментозная или лучевая терапия.
Удаление доброкачественной опухоли
Современная медицина предлагает множество способов удаления новообразований. Самый эффективный – полное иссечение патологической ткани для предотвращения дальнейшего распространения. Как правило, после проведения такой операции не возникают рецидивы. Удаление доброкачественной опухоли проводится с помощью лазерной техники, а ткани иссекаются по принципу вылущивания.
Еще один популярный метод удаления шишки – криокоагуляция. Принцип работы заключается в применении на пораженном участке низкой температуры (- 170 °C).
Новая технология помогает точно определить область воздействия, попадая исключительно на опухолевые клетки, не задевая здоровые ткани.
После проведения такой манипуляции у пациента иногда возникают побочные эффекты: рвота, тошнота, облысение.
Делают ли химиотерапию при доброкачественной опухоли
Химия назначается в случае, если у новообразования раковое или предраковое состояние или после его удаления. Во время этой процедуры происходит воздействие на область пораженных клеток фармакологическими средствами.
По эффективности она уступает лишь хирургическому методу. Делают ли химиотерапию при доброкачественной опухоли? Поскольку главное назначение химиотерапии – убить раковые клетки, то при их отсутствии процедура не назначается.
Лечение доброкачественных опухолей народными средствами
С помощью народных рецептов новообразование можно убрать, если оно возникло вследствие травмы, удара или ушиба. Для этого понадобится свиное сало и настой чаги (1:1).
Смесь следует довести до кипения, снять с огня и сутки настаивать. Наносить 1-2 раза в день до улучшения состояния. Следует помнить, что самостоятельное лечение доброкачественных опухолей народными средствами недопустимо.
Прежде чем проводить любую терапию, нужно проконсультироваться с врачом.
Узнайте подробнее олипоме – что это такое, виды, симптомы и лечение.
Видео: чем отличается злокачественная опухоль от доброкачественной
Источник: https://sovets.net/9762-dobrokachestvennaya-opuhol.html
Доброкачественные опухоли
Любая опухоль возникает в результате нарушения процессов деления и роста клеток. Доброкачественная опухоль растет медленно, сохраняя небольшой размер в течение нескольких лет. Обычно не влияет на организм в целом, за исключением некоторых случаев. Как правило, практически не распространяется на соседние органы и ткани, не метастазирует.
Чаще всего при доброкачественных новообразованиях нет никаких жалоб и проявлений заболевания. Опухоль обнаруживается случайно, при обращении к врачу по другому поводу.
Однако в некоторых случаях доброкачественные опухоли тоже могут быть опасными: например, при росте доброкачественной опухоли головного мозга возможно повышение внутричерепного давления, приводящее к головным болям, а в дальнейшем – к сдавлению жизненно важных центров головного мозга. Развитие опухолей в тканях желез внутренней секреции может приводить к повышению выработки различных гормонов или биологически активных веществ.
Факторы риска развития доброкачественных опухолей
- вредное производство
- загрязнение окружающей среды
- курение
- наркомания, токсикомания
- злоупотребление алкоголем
- ионизирующая радиация
- ультрафиолетовое облучение
- гормональный сбой
- нарушения иммунитета
- вирусная инфекция
- травмы
- неправильное питание
Виды доброкачественных опухолей
Доброкачественные новообразования развиваются из всех тканей организма.
Фиброма – эта опухоль растет из соединительной ткани, часто встречается в соединительной ткани женских половых органов, а также в подкожной соединительной ткани.
Липома – опухоль из жировой ткани практически не отличается по структуре от нормальной жировой ткани и имеет капсулу, ограничивающую ее границы. Подвижна и может быть болезненна.
Хондрома растет из хрящевой ткани, часто в месте травмы или повреждения ткани, характеризуется медленным ростом.
Неврофиброматоз (болезнь Реклингаузена) – это образование множества фибром и пигментных пятен, сопровождающееся воспалением нервов.
Остеома – опухоль костной ткани с четкой границей, чаще всего единичная и врожденная.
Миома – одиночные или множественные капсулированные опухоли из мышечной ткани. Лейомиома – из гладкомышечной ткани, рабдомиома – из поперечнополосатой мышечной ткани.
Ангиома – эта доброкачественная опухоль развивается из кровеносных сосудов, имеет вид сильно расширенных извилистых сосудов, расположенных под кожей.
Гемангиомы – это врожденные образования, имеющие расширенные капилляры.
Лимфангиома – это доброкачественная опухоль лимфатических сосудов. Врожденная, продолжает расти в детстве.
Глиома – опухоль из нейроглиальных клеток.
Невринома – доброкачественная опухоль, развивающаяся в периферических нервах и корешках спинного мозга, реже из черепных нервов.
Эпителиома – наиболее распространенный вид доброкачественной опухоли, растет из плоскоклеточного эпителия.
Аденома – опухоль из ткани железы.
Киста – это доброкачественное образование, имеющее мягкую полость, иногда с жидкостью внутри. В некоторых случаях может расти очень стремительно.
Стадии роста доброкачественной опухоли
1 стадия – инициация, мутация ДНК под воздействием неблагоприятных факторов.
2 стадия – промоция, клетки начинают делиться. Стадия занимает несколько лет.
3 стадия – прогрессия, относительно быстрый рост и увеличение опухоли в размерах. Возможно сдавление соседних органов.
Развитие доброкачественной опухоли занимает достаточно длительное время, в некоторых случаях – десятки лет.
Диагностика доброкачественных опухолей
Как правило, нет никаких симптомов развития доброкачественной опухоли в течение длительного времени. Их обнаруживают случайно при профилактических осмотрах, или больные сами отмечают появление какого-либо образования.
Жалобы возникают лишь в некоторых случаях: аденома надпочечников (феохромоцитома), например, вызывает повышение артериального давления и связанные с этим симптомы, опухоль головного мозга – неприятные ощущения, связанные со сдавлением мозга и повышением внутричерепного давления.
Лечение доброкачественных опухолей
Доброкачественные новообразования, как правило, удаляют хирургическим путем. В некоторых случаях применяют еще и лекарственную терапию (гормональную). Если опухоль не причиняет никаких неудобств и не представляет угрозы для пациента, то вопрос об оперативном вмешательстве решают в зависимости от состояния больного и наличия противопоказаний к операции.
Показания к хирургическому удалению доброкачественной опухоли:
- если образование постоянно травмируется (например, при локализации на шее или волосистой части головы)
- если опухоль нарушает функции организма
- при малейшем подозрении на злокачественность опухоли (в этом случае во время операции проводят исследование клеток образования)
- когда новообразование портит внешний вид человека
Образование удаляют целиком, при наличии капсулы – вместе с ней. Удаленные ткани обязательно исследуют в лаборатории.
Источник: http://medportal.ru/enc/oncology/types/dobrokachestvennyje-opuholi/
Лечение доброкачественных опухолей
Независимо от природы возникновения патологического образования в организме человека, это серьезное заболевание, требующее своевременной диагностики и качественно проведенного лечения.
Оглавление:
Под воздействием внешних негативных факторов, количество диагнозов данного типа неуклонно растет. Что такое опухоль, каковы ее виды, и насколько она может быть опасной для пациента, рассмотрим в данной статье.
Что это такое
Доброкачественная опухоль – это аномалия, возникающая вследствие сбоя процессов деления, роста и размножения тканей на клеточном уровне. В итоге качественно меняется их структура в определенном органе. Внешним проявлением этого действия как раз и является появление новообразования.
Данная патология способна произрастать в абсолютно любой ткани, органе или системе жизнедеятельности человека.
Скорость ее роста, возможность поражения соседних отделов, а так же симптоматика могут быть различны, но при этом у них есть общая особенность – риск перерождения в опасную злокачественную аномалию, сопряженную с риском для жизни больного.
Отличие от ракового новообразования
Деление патологии на злокачественную и доброкачественную важно не только для правильной постановки диагноза, но и для дальнейшей терапии заболевания и определения дальнейшего прогноза, которые для этих образований существенно разнятся.
Выделены принципиальные расхождения, на которые, в первую очередь специалисты обращают внимание.
Аномалия доброкачественного характера:
- клетки опухоли абсолютно идентичны тем, из которых она образована;
- отличается экспансивностью роста;
- не метастазирует ни при каких обстоятельствах;
- после терапии не рецидивирует;
- никак не влияет на общее состояние здоровья пациента, не провоцируют развитие сопутствующих диагнозов (исключение составляют лишь единично зафиксированные случаи)
Злокачественная (раковая) онкология:
Характеристики
В зависимости от структуры гистологических изменений и их воздействии на клетки пораженного органа, а так же от степени запущенности, клинической симптоматики и характера поведения, опухоли, имеющие доброкачественную природу появления, классифицируются по следующим видам.
Киста
Одно из распространенных женских заболеваний мочеполовой системы, которое на определенном этапе может перейти в раковое состояние. При неблагоприятном ее расположении показано хирургическое вмешательство.
В зависимости от очага распространения может сопровождаться внешней симптоматикой, а может в течение длительного времени никак не заявлять о себе. Чаще всего, диагностируется случайно.
При больших размерах оказывает сдавливающее действие на соседние органы, замедляя их деятельность. Часто сопровождается температурой, тошнотой, снижением веса. Иногда прощупывается при пальпации.
Из-за чего образуется аденома надпочечника у женщин? Здесь причины возникновения болезни.
Аденома
Образуется в предстательной железе и по мере увеличения в размерах с различной степенью силы давит на мочеиспускательный канал. Не следует путать с раком. Точная причина появления досконально не определена. К первичным признакам относятся:
- общая слабость;
- отсутствие аппетита, резкое похудение;
- сухость ротовой полости, особенно утром;
- неприятный мочевидный запах изо рта;
- беспричинная тошнота;
- качественное изменение состава мочи, внешне она становится более мутной;
- как задержка мочи, так и напротив, частые позывы к мочеиспусканию.
Миома
Вырастает из соединительной маточной ткани и располагается на стенках органа или внутри него. Основная причина – слишком ускоренные, неконтролируемые процессы клеточного деления, возникающие вследствие повышения уровня секреции эстрогена.
Иногда является последствием абортов, использования противозачаточных спиралей и наличия ряда воспалительных заболеваний. В редких случаях перетекает в рак. Выраженная симптоматика характерна только для запущенной стадии течения недуга. Лечится гормональными препаратами, либо операционно.
Источник: http://pipdecor.ru/lechenie-dobrokachestvennyh-opuholej/
Каковы допустимые размеры аденомы простаты?
Для решения такой важной проблемы, как лечение гиперплазии предстательной железы мужчины (аденомы простаты) и выбор правильного метода лечения, врачу надо знать точные размеры этого органа у больного. Размеры простаты позволяют специалисту правильно диагностировать степень ее увеличения и подобрать методы лечения недуга — консервативным способом или с помощью хирургического вмешательства.
Первый применяется для устранения доброкачественной аденомы с малыми размерами опухоли желез или с использованием метода трансуретральной резекции.
Если при аденоме предстательной железы ее размеры претерпели увеличение больше определенного размера, то потребуется хирургическое вмешательство с использованием полостной операции или выжигание лишних тканей с применением мощного лазера в специализированной клинике.
Что должен знать мужчина о предстательной железе? Лечится ли аденома при больших размерах опухоли? Какими методами определяется размер аденомы простаты?
Чтобы ответить на эти вопросы, надо четко представлять, что такое предстательная железа, ее месторасположение и функции и как могут измениться ее размеры при возникновении аденомы, что может привести заболевшего мужчину к импотенции или бесплодию.
Основные функции половой железы и ее местонахождение у мужчины
Этот орган выполняет важную роль в организме и находится в малом тазу. Над этим железисто-мышечным органом расположен мочевой пузырь. Простата охватывает своей тканью начальный отрезок мочевого протока (уретры).
Эта железа отвечает за производство специального секрета, который при перемешивании с семенной жидкостью, регулирует активность сперматозоидов и защищает их от внешних неблагоприятных факторов. Железа своей задней частью прикасается к стенкам прямой кишки.
В нормальном состоянии по форме и своим размерам она напоминает грецкий орех небольшого диаметра.
Анатомически простата состоит из двух половин. Они соединены друг с другом перешейком, а сами составлены из железистых клеток, которые являются производителями секрета.
При нормальной работе простаты во время полового акта происходит насыщение сперматозоидов различными энергетическими веществами и обеспечивается их транспортировка до места назначения. Это происходит благодаря одновременному сокращению железистых мышц для выброса секрета.
Их большое количество в совокупности образует так называемый сфинктер, который во время полового процесса сокращается и не дает моче попасть в эякулят.
Этот же орган выступает в качестве барьера при защите всей мочеиспускательной и половой системы от вторжения бактерий и вирусов.
По внешней стороне простата покрыта соединительной тканью, образующей капсулу половой железы. Артериальной кровью питание органа происходит с помощью нижней артерии мочеиспускательного протока. Венозное сплетение собирает кровь, идущую от железы.
Рост и развитие простаты
При рождении мальчика начинается увеличение размеров зачатка предстательной железы, который уже в этот момент имеет вес около 1 г. Ее рост происходит на протяжении полового созревания мужчины и в основном заканчивается при достижении им возраста 18 лет.
При нормальном состоянии железа начинает уменьшаться после достижения мужчиной 55 летнего рубежа из-за естественного понижения количества андрогенов в организме.
При различных эндокринных заболеваниях, вызывающих патологию в развитии половых органов, предстательная железа может и не достичь нормальных размеров.
При развитии в ней воспалительных процессов или появлении злокачественной опухоли происходит увеличение объема железы, которое обычно наблюдается у мужчин, достигших 45 лет.
Основные симптомы развития аденомы простаты
Появление болезни мужчина может определить по таким признакам:
- требуется некоторое дополнительное напряжение брюшных мышц, чтобы опорожнить мочевой пузырь;
- струя мочи становится вялой и заметно уменьшается в диаметре, при этом удлиняются сроки ее выведения из организма;
- возникает прерывистость мочеиспускания.
В вышеописанных проявлениях недуга большую роль играют такие факторы, как:
- возраст мужчины;
- появление гормональных нарушений;
- атеросклероз;
- превышающее норму увеличение веса;
- стрессовые ситуации;
- сидячий образ жизни;
- различные факторы экологического характера;
- возрастные изменения уровня тестостерона у мужчины.
При дальнейшем развитии аденомы, на более позднем этапе, возникнут такие симптомы заболевания:
- частые позывы к ночному мочеиспусканию;
- неспособность при этом удержать мочу;
- появление резкой боли при эякуляции;
- болезненность процесса вывода мочи из организма.
Это происходит из-за увеличения размеров простаты и сдавливания мочеиспускательного протока ее тканями. Вызван этот процесс проникновением инфекции в половые и мочевыводящие органы. Без лечения болезнь приводит к таким осложнениям:
- происходит развитие острой задержки при мочеиспускании;
- в моче появляются капли крови;
- озноб и боли в спине;
- ломота во всем теле;
Все эти симптомы свидетельствуют о нарушении процесса оттока мочи, проникновении в малый таз болезнетворных микробов и развитии различных патологий. Это, в свою очередь, ведет к застойным явлениям в мочевом пузыре и развитию мочекаменной болезни, острому заболеванию почек, развитию цистита и появлению целого букета инфекционных заболеваний и патологий самого разного характера.
Определение размеров простаты
Эта операция проводится при первичном осмотре у врача. Для определения объема предстательной железы и ее линейных измерений используются следующие методы:
- Мануальное исследование простаты производится врачом-урологом. Он вводит палец пациенту в прямую кишку и, ощупывая железу, определяет ее приблизительные размеры и структуру. Если исследование показало значительное увеличение размеров простаты, то для более точного нахождения ее размеров назначают ультразвуковое исследование.
- УЗИ — это метод инструментального диагностирования состояния простаты, он обладает большой информативностью. Используя ультразвуковые волны, можно достичь большой точности в установлении объема, размеров и веса железы. Этот же метод используется и при лечении аденомы и для послеоперационного наблюдения за изменением (уменьшением) простаты, для определения правильности выбранной стратегии лечения.
- Иногда для этих же целей (хотя довольно редко) используется метод с рентгеновской аппаратурой с применением особой (контрастной) жидкости для окрашивания исследуемых органов. Он называется простатография и не уступает в точности измерений размеров простаты другим способам, но требует предварительной подготовки больного.
Какой должна быть величина простаты?
Средний допустимый размер органа должен соответствовать таким параметрам:
- длина — 3 см;
- ширина — 30 мм;
- толщина — 0,02 м.
Минимально допустимые размеры аденомы:
- длина — 2,5 см;
- ширина — 22 мм;
- толщина — 0,015 м.
Максимально возможные параметры простаты:
- длина — 4,5 см;
- ширина — 40 мм;
- толщина — 0,023 м.
Зная размеры, можно при помощи математических действий найти объем железы — он должен находится в пределах от 20 до 30 куб.см.
Вес здорового органа обычно составляет 16-19 г.
Приведенные данные приблизительны, так как они зависят от физиологических, возрастных и других индивидуальных особенностей организма мужчины.
Для определения объема простаты часто пользуются такой формулой:
W= 0,13хA+16,4,
- где W — объем железы;
- A — возраст пациента.
Автоматические методы расчета на основе данных УЗИ часто дают большую погрешность в измерениях, поэтому врачи предпочитают считать все эти параметры вручную.
Изменение размеров простаты при аденоме
Параметры железы при развитии аденомы претерпевают значительное увеличение. Обнаруженные при осмотре у врача самые малые отклонения от нормальных размеров дают возможность специалистам направить больного на более детальное обследование, так как пренебрежение в этом вопросе может дорого стоить — аденома способна развиваться очень быстро.
Правильное диагностирование и своевременное лечение помогают вовремя остановить волнообразный рост тканей простаты и использовать консервативные методики лечения недуга или современные щадящие методы хирургического вмешательства.
В странах с развитой системой ранней диагностики аденомы простаты операции выполняются лишь в 1/5 случаев выявления болезни. При применении хирургических методов часто возникают различные осложнения.
При обнаружении во время обследования у больного простаты с объемом от 30 до 50 куб.см и маловыраженными функциональными расстройствами работы органа врачи назначают консервативное лечение с применением различных препаратов, которые задерживают или полностью прекращают рост простаты.
Для этого используются такие препараты, которые воздействуют на гладкие мышцы простаты и, ослабляя шейку мочевого протока, уменьшают сопротивление движению мочи.
Они носят общее название альфа-адреноблокаторов. Их положительное действие отмечается через 2 недели после начала приема. При этом выявлены такие побочные эффекты при их применении:
- понижение артериального давления у пациента;
- появление головных болей;
- эякуляция ретроградного характера.
Применяются и лекарства из группы ингибиторов — они помогают уменьшить размеры разросшейся ткани предстательной железы. Их лечебный эффект проявляется через 5 месяцев от начала использования препарата. Некоторые из них уменьшают размеры железы на 30%.
Если размер железы превышает 36-42 куб.см и от приема лекарств нет никакого эффекта, а у пациента появились проблемы с мочеиспусканием, то назначают операцию по удалению части тканей простаты.
Для того чтобы операция была менее травматичной для больного, размеры аденомы не должны быть более 63 куб.см.
При больших параметрах объема простаты (до 80 куб.см) назначают открытую хирургическую операцию, которая может привести к таким осложнениям для пациента:
- недержание мочи;
- различные нарушения сексуальной функции;
- наличие видимого рубца.
Методы, с помощью которых проводят хирургическое вмешательство:
- Самый распространенный — открытая простатэктомия, которая назначается при массе железы менее 40 г и наличии остаточной мочи не более 0,14 л.
- Трансуретральный способ — осуществляется проникновением в тело больного через мочеиспускательный канал без применения разрезов. При этом вес аденомы не должен превышать 55 г, остаточная моча — 0,13 л. Этот метод неприменим для пациентов, страдающих болезнями почек.
- Лазерная терапия — один из наиболее современных бескровных методов операции, основывается на выжигании лишних тканей простаты мощным лазером, который одновременно производит коагуляцию кровеносных сосудов.
- Сравнительно новый метод — эмболизация сосудов при аденоме простаты.
Кроме лечения аденомы размеры простаты играют большую роль при назначении методов лечения для таких болезней, как простатит, рак простаты. При них также происходит значительное изменение объема железы в сторону увеличения. При этом возникает задержка в мочеиспускании и почти полное нарушение половой функции больного.
При такой клинической картине возможно развитие патологии кровеносных сосудов или венозного сплетения предстательной железы.
Поэтому при диагностировании болезни и назначении метода лечения огромное значение имеет определение размеров предстательной железы. При малейшем подозрении на развитие аденомы простаты мужчина должен обратиться к врачу-урологу. Ранняя диагностика болезни позволяет провести лечение более качественно и сравнительно быстро поставить пациента на ноги.
Источник: https://kakbik.ru/andrologiya/prostata/dopustimye-razmery-adenomy.html