Ангиосаркома
Ангиосаркома относится к злокачественным саркомам сосудистого типа. Развивается она из эндотелия или перителия стенок сосудов (кровеносных или лимфатических).
Преимущественная локализация ангиосарком – это нижние конечности (бедро, таз, колени). Встречаются поражения кожи, головы, внутренних органов (печени, сердца), молочных желез. Иногда диагностируют ангиосаркому брюшной полости.
Опухоль представляет собой бугристое образование, эластичной консистенции. На разрезе ангиосарокма (фото смотрите в другом разделе) выглядит как полости с кровянистой жидкостью. Растет она инфильтративно, без четких границ, поражая, по мере роста, окружающие мышцы, сосуду и костные ткани.
Увеличение размеров ангиосаркомы происходит довольно быстро. Ее отличием от других сарком мягких тканей является частое метастазирование в лимфатические узлы.
Раковая клетка
Причины возникновения ангиосаркомы
От чего возникает ангиосаркома? Описаны случаи возникновения саркомы мягких тканей на месте облучение, которое проводили ранее для лечения других злокачественных опухолей. Латентный период может составлять около 15 лет.
Также причиной ангиосаркомы может стать генетическая болезнь, например, синдром Гарднера, туберозный склероз, синдром Вернера.
Предположительными факторами риска являются:
- радиация;
- химические канцерогены;
- травмы;
- случаи онкологии в семье.
Достоверно узнать причины данной болезни и предупредить ее пока нет возможности.
Классификация: виды и типы
Выделяют 2 вида ангиосаркомы:
- Лифангиосаркома (происходит из элементов лимфатических сосудов).
- Гемангиосаркома (происходит из клеток кровеносных сосудов).
В зависимости от расположения новообразования, различают:
- ангиосаркому молочной железы;
- ангиосаркому головы и шеи (идеопатическая);
- ангиосаркому кожи;
- ангиосаркому мягких тканей.
Опухоль может иметь 4 степени дифференцировки:
- степень G1 относится к наименее злокачественным опухолям;
- степень G2 – средняя злокачественность;
- низкая степень дифференцировки G3 присуща высокозлокачественным ангиосаркомам;
- к последней степени относятся недифференцированные сосудистые саркомы, которые отличаются агрессивностью, быстрыми темпами роста, ранним метастазированием. Прогноз для них самый плохой.
Симптомы и признаки ангиосаркомы
Первым симптомом ангиосаркомы может стать возникновение опухлости на ноге. При ощупывании она мягкая, бугристая, неподвижная. Пальпация сопровождается болью.
Опухоль быстро увеличивается в размере, захватывая окружающие структуры. Кожа над ней отекает, растягивается, приобретает красноватый или фиолетовый цвет. Вены – расширяются.
На поздних стадиях возможно изъязвление на поверхности кожи.
Вероятность раннего обнаружения новообразования зависит от его локализации: если оно растет в глубинах мягких тканей, то увидеть его будет тяжелее, чем при поверхностном расположении.
Болевой синдром на первых порах может отсутствовать, но рано или поздно он появляется. Боль может быть незначительной, непостоянной. В других случаях она интенсивная и беспокоит даже в состоянии покоя.
Проявления ангиосаркомы варьируются, в зависимости, от того, какие структуры организма будут поражены. Например, при вовлечении в процесс суставов и костей, наблюдают боли в костях и нарушение подвижности конечности. При сдавливании нервов происходят неврологические нарушения.
Увеличение лимфатических узлов может свидетельствовать об их метастатическом поражении!
Ангиосаркома сердца сопровождается болями в груди и нарушениями работы сердечнососудистой системы: аритмией, сердечной недостаточностью.
При поражении верхней полой вены можно заметить такие симптомы, как: отек лица, шеи и рук, цианоз, затрудненное дыхание. Также больные жалуются на головную боль и шум в ушах, потери сознания и чрезмерную сонливость.
Все это связано с нарушением оттока крови из мозга. Увеличение опухоли и скопление жидкости в сердце приводит к летальному исходу.
К симптомам ангиосаркомы печени относится: резкая потеря веса, увеличение объема живота, боль в данной области, водянка и желтуха.
Ангиосаркома головного мозга вызывает самые разнообразные симптомы, которые зависят от того, какой отдел мозга пострадал в результате распространения онкопроцесса.
У человека могут случаться приступы эпилепсии, головной боли, вместе с сильной тошнотой, зрительные и слуховые галлюцинации. Иногда присутствуют зрительные нарушения, проблемы с координацией движений, парезы мышц.
Стадии злокачественного процесса
- К стадии ангиосаркомы 1А относятся опухоли низкой степени злокачественности (G1-2) до 5 см в наибольшем измерении: поверхностные, глубокие.
- К стадии 1Б относятся также низкозлокачественные новообразования, больше 5 см, но расположенные в поверхностном слое мягких тканей.
- Стадия 2А – это опухоли в глубоких слоях мягких тканей, имеющие степень дифференцировки G1-2, > 5 см в наибольшем измерении, без региональных метастазов.
- Стадия 2Б отличается от предыдущей увеличением степени злокачественности (G3-4). Это поверхностная опухоль, 8 см;
- глубоком расположении опухоли;
- сомнениях в возможности радикальной операции и сохранении функции конечности.
Такой подход противопоказан при отсутствии морфологического подтверждения типа опухоли и наличии распада тканей.
До операции проводят 2-3 курса химиотерапии, а после – еще 3-4. В тяжелых ситуациях лечение могут продлить.
В некоторых случаях, когда опухоль располагается в жизненно важных отделах (в мозге, сердце), операция является невозможной, ввиду высокой вероятности осложнений. Для неоперабельных больных план лечения подбирают индивидуально. Могут использовать химиотерапию и/или облучения.
Больные с 4 стадией ангиосаркомы лечатся паллиативными методами (химия и облучения, противовоспалительная и обезболивающая терапия). Операция проводится с целью уменьшения новообразования. По санитарным показаниям производят ампутацию.
Рецидив и метастазирование ангиосаркомы
После окончания лечения больного ставят на учет. До конца жизни необходимо проходить проверки. В первые 3 года – каждые 3 — 4 месяца, на 4 год – 1 раз в 6 месяцев, а далее – раз в год. Диспансерное наблюдение включает:
- локальный контроль и пальпацию всех групп лимфоузлов;• рентген грудной клетки;
- УЗИ органов брюшной полости;
- КТ или МРТ в области удаленной опухоли (2 раза в год).
Для ангиосарком характерно частое развитие рецидивов. Это связано с тем, что у них отсутствует истинная капсула, из-за чего опухоль растет инфильтративно. Такие плановые проверки помогут вовремя выявить прогрессирование заболевания.
Рецидив ангиосаркрмы лечится по тем же принципам, что и первичное образование. Вторую линию химиотерапии выбирают, исходя из ранее назначенных лекарств.
Метастазирование ангиосаркомы происходит одинаково часто по лимфатическим узлам и кровеносным сосудам. Чаще всего наблюдается поражение легких и костей. Метастазы при ангиосаркоме значительно ухудшают состояние больного и прогноз. Для борьбы с распространением онкоклеток по организму применяют полихимиотерапию. Операция показана только при единичных небольших метастазах.
Ангиосаркома: прогноз
Прогноз при данном недуге зависит от нескольких факторов:
- стадии опухоли;
- ее локализации;
- гистологического варианта;
- общего состояния здоровья пациента.
Большую роль играет раннее выявление саркомы. На 1-2 стадии 5-летняя выживаемость после проведения комбинированного лечения составляет 80-90%, на 3 – 50-55%, а на 4 – не больше 20%. Конечно же, рецидивы и метастазы снижают эти показатели.
У больного с опухолью конечности шансы на успешное излечение будут значительно выше, чем у пациентов с патологиями сердца, брюшной полости или мозга.
Профилактика заболевания
Специфической профилактики ангиосаркомы нет. Единственное, что можно сделать – это:
- избегать влияния радиации и химических веществ;
- укреплять иммунитет;
- вовремя лечить воспалительные заболевания.
А тем людям, которые находятся в зоне риска, проходить раз в год периодические обследования.
Источник: http://onkolog-24.ru/angiosarkoma.html
Ангиосаркома – симптомы, лечение, формы, стадии, диагностика
Ангиосаркома (гемангиоэндотелиома) – редко встречающаяся злокачественная опухоль, исходящая из эндотелия (клеток внутренней поверхности) кровеносных или лимфатических сосудов. Отличается резистентностью к терапии и быстрым метастазированием.
Ангиосаркома может локализоваться в любом участке тела и в любом органе, но наиболее часто она поражает мягкие ткани и кожные покровы (в 60% случаев). Другими излюбленными местами локализации опухоли являются молочные железы, селезенка, кости и печень.
Ангиосаркома – злокачественная опухоль, отличающаяся быстрым метастазированием
Ангиосаркома кожи диагностируется в два раза чаще у мужчин, чем у женщин; как правило, возникает в пожилом возрасте. Ангиосаркома печени обычно наблюдается у мужчин старше 60 лет, а ангиосаркома молочных желез – исключительно у женщин 35-45 лет.
Причины и факторы риска
Основной причиной ангиосаркомы считают застой лимфы (лимфостаз). Нарушение оттока лимфы приводит к накоплению в тканях канцерогенных веществ. Воздействуя на клетки эндотелия, они становятся причиной мутаций, вследствие чего появляются злокачественные клетки.
Риск развития ангиосаркомы увеличивается при воздействии на организм тория, радия, мышьяка и его соединений, поливинилхлорида.
К провоцирующим факторам также относятся:
- ионизирующее излучение;
- нарушения местного иммунитета;
- сосудистые факторы.
Риск появления ангиосаркомы печени повышается при наличии следующих заболеваний:
- болезнь Реклингхаузена;
- идиопатический хронический гемохроматоз.
В медицинской литературе описаны случаи возникновения кожных форм ангиосаркомы после механических травм и вирусных поражений кожи, на фоне доброкачественных ангиогенных опухолей.
Редким видом являются пострадиационные ангиосаркомы. Они иногда развиваются через 15-25 лет после проведения лучевой терапии злокачественных опухолей (рака шейки матки, молочной железы, яичников, эндометрия, полового члена, яичка).
Формы заболевания
Выделяют несколько клинических форм заболевания:
- ангиосаркома конечностей, ассоциированная с лимфостазом (синдром Стюарта);
- первичная ангиосаркома молочных желез;
- идиопатическая первичная ангиосаркома волосистой части головы или лица;
- пострадиационная кожная ангиосаркома.
Остальные ангиосаркомы классифицируют по месту расположения (ангиосаркомы сердца, печени, почки и т. д.).
Симптомы
Злокачественные опухоли, вызванные лимфостазом, обычно локализуются на нижних конечностях, передней стенке грудной клетки, на предплечье, плече и в области локтевой ямки. Они могут быть одиночными и множественными.
Первоначально опухоль имеет вид сине-фиолетового пятна, похожего на обычную гематому. Затем на ее месте образуется узел, напоминающий конгломерат полипов, поверхность которых покрывается эрозиями и язвами и легко кровоточит.
Патологический процесс быстро распространяется на окружающие ткани.
Идиопатическая кожная ангиосаркома обычно локализуется на коже лица, волосистой части головы, на миндалинах, в глотке или гортани, на нижней либо верхней челюсти.
Сначала опухоль похожа на апельсиновую корку (выглядит как сморщенная бугристая кожа) или гематому. После этого образуются болезненные узлы, покрытые эрозиями и склонные к кровоточивости.
Данная форма ангиосаркомы быстро метастазирует в легкие.
Ангиосаркома молочной железы имеет вид узла с неравномерной окраской от светло-голубого до кровяно-красного цвета.
Пострадиационная ангиосаркома, как правило, располагается в проекции таза, в области груди или живота. По клиническим проявлениям она не отличается от других типов.
Помимо местных, существуют общие симптомы, сопровождающие развитие ангиосаркомы:
- слабость, утомляемость;
- признаки интоксикации (бледность, тошнота, снижение общего самочувствия);
- повышение температуры тела;
- отсутствие аппетита, потеря веса;
- анемия.
Для ангиосаркомы печени также характерны:
- увеличение печени;
- боль в животе;
- желтуха;
- асцит.
Ангиосаркома печени
Примерно в каждом четвертом случае у пациентов с ангиосаркомой печени возникает массивное кровотечение в брюшную полость, быстро приводящее к летальному исходу.
Диагностика
Для диагностики ангиосаркомы осуществляется комплексное лабораторно-инструментальное обследование, включающее:
- общий анализ крови;
- биохимический анализ крови;
- анализ крови на онкомаркеры;
- рентгенографию;
- УЗИ;
- компьютерную или магниторезонансную томографию.
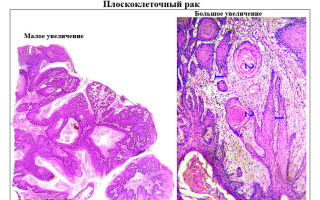
Окончательный диагноз ставится по результатам гистологического анализа участка опухоли, полученного в ходе биопсии.
Лечение
Высокая степень злокачественности ангиосаркомы и ее способность быстро метастазировать в другие органы делают терапию малоэффективной.
При ранней диагностике злокачественной опухоли проводится ее удаление, после чего назначается лучевая терапия. В некоторых случаях лучевая терапия может применяться и в предоперационный период. Такой комбинированный подход уменьшает рост метастазов, снижает вероятность рецидивов, способствует облегчению общего состояния пациента.
При наличии метастазов в отдаленных органах показана химиотерапия.
Возможные осложнения и последствия
Ангиосаркомы быстро дают метастазы в легкие, мозг, кости, печень, почки, кости.
Прогноз
Прогноз осторожный. После проведенного комбинированного лечения ранних стадий заболевания пятилетняя выживаемость в пределах 45%, десятилетняя – 25%.
Профилактика
Специфических мер профилактики ангиосаркомы не существует. Определенную роль в предотвращении заболевания играют факторы, способствующие повышению общего иммунитета:
- полноценное питание;
- соблюдение оптимального режима труда и отдыха;
- отказ от вредных привычек;
- умеренные занятия спортом;
- общее оздоровление организма.
Источник: https://www.neboleem.net/angiosarkoma.php
Ангиосаркома: симптомы и лечение
Категория: Сердце, сосуды, кровьПросмотров: 5781
Ангиосаркома (син. гемангиоэндотелиома) относится к категории наиболее редких злокачественных новообразований, в составе которой видоизмененные клетки сосудов кровеносной или лимфатической системы. Отличительные черты — высокая степень злокачественности опухоли и большая вероятность появления гемангиомы.
Точные причины возникновения онкопатологии в настоящее время неизвестны, однако клиницистами принято выделять несколько наиболее вероятных предрасполагающих факторов. Основными источниками малигнизации считают длительное облучение организма, протекание хронических заболеваний и снижение иммунитета.
Клиническая картина зависит от локализации опухоли (наиболее часто развивается ангиосаркома печени), но есть несколько общих симптомов, например, болевой синдром, внешние изменения, признаки интоксикации и высокая температура.
Поставить правильный диагноз может только клиницист на основании внешних клинических признаков и данных инструментальных обследований пациента. Лабораторные тесты в данном случае носят вспомогательный характер.
Лечение подобного поражения внутренних органов и костей осуществляется только при помощи хирургического вмешательства, которое в обязательном порядке дополняется химиотерапией.
На сегодняшний день точные причины формирования ангиосаркомы неизвестны. Среди клиницистов ходит множество предположений касательно происхождения такого онконовообразования. Большое количество медиков сходится во мнении, что основная причина появления патоочага заключается в длительном влиянии на человеческий организм облучения, которое могло проводиться даже в лечебных целях.
К негативным предрасполагающим факторам относят:
- злокачественное перерождение доброкачественной опухоли селезенки, кожных покровов или иной локализации;
- механическое травмирование кожи;
- болезнь Ходжкина;
- тяжелое отравление химическими веществами, например, соединениями мышьяка или андрогенами, поливинилхлоридом или ароматическими углеводородами;
- болезнь Реклингхаузена;
- хроническое течение гемохроматоза;
- проблемы с сосудистой системой;
- генетическая предрасположенность к онкологическим образованиям;
- переломы или ушибы позвоночного столба;
- неадекватное осуществление секторальной резекции молочной железы.
К возможным причинам относят снижение сопротивляемости иммунной системы, на фоне чего на человека еще в большей степени оказывают влияние вышеуказанные провокаторы.
Среди клинических проявлений ангиосаркомы выделяется:
- ангиосаркома конечностей;
- первичная ангиосаркома молочной железы;
- ангиосаркома мягких тканей;
- идиопатическая первичная ангиосаркома лица или волосистой части головы;
- пострадиационная ангиосаркома кожи — может возникнуть даже спустя 15–25 лет после облучения.
Остальные злокачественные новообразования делятся в зависимости от места расположения, например, ангиосаркома печени, сердца, почки, селезенки, подвздошной кости и т. д.
Существует несколько типов новообразования, отличающихся по своему строению:
- лимфангиосаркома — состоит из элементов лимфатических сосудов;
- гемангиосаркома — включает клетки кровеносных сосудов;
- смешанная опухоль.
По степени дифференцировки онкопоражение предплечья, печени, кожи или иного сегмента бывает:
- высокодифференцированным — обладает наименьшей степенью злокачественности;
- умеренно дифференцированным;
- низкодифференцированным — образования с высоким уровнем злокачественности;
- недифференцированным — опухоль отличается агрессивностью, быстрым ростом и ранним возникновением метастазов.
Отмечается несколько стадий прогрессирования рака:
- 1А — размеры опухоли не превышают 5 сантиметров, очаг может быть поверхностным или глубоким;
- 1В — образование больше 5 сантиметров, но локализуется только в поверхностном слое;
- 2А — отмечается поражение мягких тканей, но без региональных метастазов;
- 2В — поверхностная опухоль более 5 сантиметров, распространяется на местные лимфатические узлы;
- 3 — поверхностное или глубокое новообразование, превышающее 5 сантиметров в размере и дающее единичные отдаленные метастазы;
- 4 — развивается большое количество как регионарных, так и отдаленных метастазов.
Клиническая картина будет полностью диктоваться местом расположения злокачественного процесса. Например, ангиосаркома сердца обладает такими признаками:
- болевые ощущения в области сердца;
- частые колебания ЧСС;
- сердечная недостаточность;
- нарушение процесса дыхания;
- синюшность кожи;
- отечность лица, шеи и верхних конечностей;
- головные боли различной степени интенсивности;
- постоянная сонливость;
- приступы потери сознания;
- шум в ушах;
- головокружения.
Ангиосаркома печени при развитии может иметь такие признаки:
- резкое снижение массы тела;
- увеличение объемов живота;
- желтушность кожных покровов, видимых слизистых оболочек и склер глаз;
- появление горького привкуса во рту;
- обесцвечивание фекалий;
- потемнение урины;
- сильнейший кожный зуд;
- приступы сильной головной боли;
- тошнота;
- проявления эпилепсии;
- галлюцинации зрительного и слухового характера;
- проблемы с координацией движений;
- парез мышц.
Поражение подвздошной кости или любого другого костного элемента представлено:
- болевым синдромом в костях;
- нарушением подвижности больной конечности;
- тремором руки или ноги;
- неврологическими нарушениями.
При вовлечении в патопроцесс левой или правой молочной железы симптомами рака могут быть:
- появление узлового новообразования;
- истончение кожи и изменение ее оттенка на синюшно-багровый — речь идет о кожном покрове, расположенном над опухолью;
- расширение подкожного венозного рисунка;
- увеличение объема пораженного сегмента;
- болезненность;
- асимметрия груди;
- изъязвление кожи над образованием;
- кровоточивость опухоли.
Ангиосаркома кожного покрова выражена:
- локализация на лице, волосистой части головы, нижней или верхней челюсти, на миндалинах, глотке или гортани;
- уплотнение и сморщенность кожи по типу апельсиновой корки;
- формирование болезненных узлов;
- кровоточивость новообразований.
Остальные разновидности болезни, например, поражение селезенки, почек и т. д., по клиническим проявлениям мало чем отличаются от вышеописанных.
Общими симптомами для всех форм канцерогенеза выступают:
- слабость и быстрая утомляемость;
- резкое снижение массы тела;
- понижение работоспособности;
- тошнота и другие признаки интоксикации;
- возрастание температурных показателей;
- отвращение к пище;
- малокровие.
Стоит отметить, что при метастазах, которые быстро распространяются на окружающие ткани, будут отмечаться клинические проявления пораженной области. Такой вид рака может метастазировать в такие органы и системы организма:
- регионарные лимфатические узлы;
- головной мозг;
- кости;
- легкие;
- почки.
Подтвердить диагноз можно только при помощи инструментальных обследований пациента, но в процессе диагностирования в обязательном порядке должны присутствовать лабораторные тесты и манипуляции, проводимые непосредственно клиницистом.
Первый этап диагностики:
- изучение истории болезни;
- сбор и анализ жизненного анамнеза;
- оценка состояния кожных покров, слизистых и склер;
- измерение температуры и частоты сердечного ритма;
- пальпация проблемной области;
- детальный опрос пациента — для выявления времени возникновения и степени выраженности клинических признаков.
Лабораторные исследования ограничиваются таким перечнем:
- общеклинический анализ крови;
- биохимия крови;
- копрограмма;
- микроскопическое изучение биоптата;
- тесты на онкомаркеры.
Инструментальные процедуры включают такие тесты:
- ультрасонография брюшины, селезенки и молочных желез;
- КТ и МРТ позвоночного столба, головы и внутренних органов;
- биопсия;
- рентгенография;
- диагностическая лапароскопия.
Плюсы проведения лапароскопии
В зависимости от локализации опухоли необходимы дополнительные консультации таких медспециалистов:
- нефролог — поражение почек;
- гастроэнтеролог — ангиосаркома печени и селезенки;
- невролог — повреждение позвоночного столба;
- дерматолог — локализация на коже или волосистой части головы;
- онколог;
- нейрохирург — при распространении метастазов в головной мозг.
Ангиосаркома печени (как и иной локализации) устраняется только при помощи хирургического вмешательства.
Суть операции заключается в резекции таких участков:
- пораженный орган;
- окружающие ткани;
- регионарные лимфатические узлы;
- сегменты с метастазированием.
Как до, так и после операции для облегчения работы хирургов и в целях спасти жизнь пациенту показана полихимиотерапия.
Основные факторы возникновения ангиосаркомы остаются невыясненными, а специфическая профилактика не была разработана.
Снизить вероятность развития рака можно, соблюдая такие принципы:
- полный отказ от вредных привычек;
- полноценное питание;
- рационализация режима труда и отдыха;
- постоянное укрепление иммунной системы;
- ведение в меру активного образа жизни;
- избегание облучения организма;
- применение индивидуальных средств защиты при работе с химическими и токсическими веществами;
- регулярное прохождение полного лабораторно-инструментального обследования в медицинском учреждении.
Прогноз у ангиосаркомы неблагоприятный: статистика утверждает, что при диагностировании канцерогенеза не ранних стадиях пятилетняя выживаемость наблюдается у каждого второго пациента, а при поздно начатом лечении составляет 25 %.
Однако из-за быстрого роста опухоли, распространения метастазов и образования гемангиомы большая часть пациентов погибает в течение года с момента подтверждения правильного диагноза.
Заболевания со схожими симптомами:
Диффузные изменения печени (совпадающих симптомов: 8 из 20)
Диффузные изменения печени — часто встречающееся патологическое состояние, для которого характерно развитие трансформаций тканей железы. Опасность в том, что болезнь развивается даже при незначительных расстройствах и не редкость среди детей.
…Механическая желтуха (совпадающих симптомов: 7 из 20)
Механическая желтуха развивается в том случае, когда нарушается процесс оттока желчи по желчевыводящим путям. Происходит это из-за механического сдавливания протоков опухолью, кистой, камнем или другими образованиями.
Преимущественно болезнью страдают женщины, причём в молодом возрасте механическая желтуха развивается как следствие желчнокаменной болезни, а у женщин среднего и старшего возраста патология является следствием опухолевидных процессов в органе.
Болезнь может носить и другие названия – обтурационная желтуха, внепеченочный холестаз и прочие, но суть этих патологий одна и заключается она в нарушении тока желчи, что приводит к появлению специфических симптомов и нарушению состояния человека.
…Острый вирусный гепатит (совпадающих симптомов: 7 из 20)
Острый вирусный гепатит – представляет собой инфекционное поражение печени, которое вызывают специфические микроорганизмы.
В зависимости от того, какая бактерия стала источником недуга, будет определяться форма гепатита.
Помимо специфических бактерий, причиной развития подобной патологии могут выступать другие, неизвестные микроорганизмы. Также существует ряд предрасполагающих факторов, увеличивающих риск развития болезни.
…Криптогенный гепатит (совпадающих симптомов: 7 из 20)
Криптогенный гепатит – представляет собой развитие воспалительного процесса в клетках этого органа. Патология может протекать либо в острой, либо в хронической форме, но в любом случае приводит к формированию опасных осложнений.
Невозможность установить этиологический фактор обуславливается выделением специалистами из области гастроэнтерологии широкого спектра самых разнообразных причин.
В некоторых случаях это объясняется тем, что медицинское учреждение не обладает должной технической базой, помогающей установить провокаторов недуга.
…Синдром позвоночной артерии (совпадающих симптомов: 6 из 20)
Симптомокомплекс, указывающий на нарушение мозгового кровообращения, возникающий на фоне компрессионного сдавливания одной или нескольких кровеносных артерий, по которым кровь поступает в мозг – это синдром позвоночной артерии.
Впервые заболевание было описано ещё в 1925 году известными французскими медиками, которые изучали симптомы, сопровождающие шейный остеохондроз.
Тогда он встречался преимущественно у пожилых пациентов, но сегодня болезнь стала «молодеть» и её симптомы все чаще встречаются у 30, а иногда и 20-летних молодых людей.
…
Источник: http://SimptoMer.ru/bolezni/serdtse-i-sosudy/2828-angiosarkoma
Ангиосаркома кожи, костей и мягких тканей (фото)
Ангиосаркома (АС) представляет собой необычное злокачественное новообразование, характеризующееся быстрорасширяющимися, интенсивно проникающими анапластическими клетками, берущими начало из кровеносных сосудов, и выравниванием нерегулярных заполненных кровью пространств. Специалисты применяют термин ангиосаркома к широкому спектру злокачественных эндотелиальных сосудистых новообразований, которые могут расти на различные участках тела.
Ангиосаркомы агрессивны и, как правило, повторяются локально, широко распространены и имеют высокий уровень захвата лимфатических узлов и системных метастазов. Частота смертности от опухолей высока.
Патофизиология ангиосаркомы
Ангиосаркомы, возникающие на разных участках и в разных органах, имеют некоторые особенности. Ангиосаркомы могут возникать в любой области тела, но чаще встречаются в коже и мягких тканях. Ангиосаркомы также могут возникать в печени, груди, селезенке, кости или сердце.
Эпидемиология ангиосаркомы
Частота заболеваемости
Россия
Ангиосаркомы – редкие новообразования. Приблизительно 50% ангиосаркомы возникают в области головы и шеи, но они составляют менее 0,1% злокачественных опухолей головы и шеи.
Основываясь на анализе программы эпиднадзора, эпидемиологии и конечных результатов, 4,1% ангиосаркомы были диагностированы в 26 758 случаях саркомы мягких тканей, доступных для анализа с 1978 по 2001 год. Это контрастирует с классическим докладом 1%. Скорректированная по возрасту заболеваемость саркомой мягких тканей составила 3,1 на 100 000 человек в год в период 2000-2004 годов.
Международные показатели
Частота заболеваемости также низка.
Смертность от ангиосаркомы и заболеваемость
Все ангиосаркомы имеют тенденцию быть агрессивными и часто многоцентровыми. Эти опухоли имеют высокую локальную частоту рецидивов и метастазы из-за их внутренних биологических свойств и потому, что они часто ошибочно диагностируются, что приводит к плохим прогнозам и высокой смертности.
Злокачественные сосудистые опухоли являются клинически агрессивными, трудно поддаются лечению и имеют 5-летнюю выживаемость около 20%. Поздние стадии опухоли и отсутствие обширного иссечения связаны с более опасным рецидивом, более агрессивными далекими метастазами и ухудшением выживаемости.
Ангиосаркома глаза у маленького ребенка
5-летняя выживаемость после диагнозна саркомы мягких тканей составляет 67%. Смертность от саркомы мягких тканей составила около 1,6 случаев на 100 000 населения в 2000 году.
Демографические данные, связанные с расой, полом и возрастом
Демографические изменения включают следующее:
- Африканские народы редко страдают от кожной ангиосаркомы
- Кожная ангиосаркома чаще встречается у мужчин, чем у женщин, причем соотношение между мужчинами и женщинами составляет 2: 1
- Сообщается также, что ангиосаркома кости и мягких тканей чаще встречается у мужчин
- Ангиосаркома костей чаще всего встречается у взрослых (от второго до седьмого десятилетия жизни)
- Кожная ангиосаркома головы и шеи имеет тенденцию возникать у пожилых людей.
Лечение ангиосаркомы мягких тканей
Для ангиосаркомы 1 стадии онкологи рекомендует хирургию для полного удаления опухоли и близлежащих тканей.
Для 2 и 3 стадии ангиосаркомы, при которой опухоль все еще может быть удалена с приемлемыми результатами, врачи также рекомендует предоперационную лучевую терапию (категория 1) или предоперационную химиолучевую терапию или химиотерапию (категория 2B). Ниже мы перечислим агенты, показывающие активность и положительную динамику в лечении ангиосаркомы:
- Паклитаксел
- Доцетаксел
- Винорелбин
- Сорафениб
- Сунитиниб
- Бевацизумаб
Онкологи, специализирующиеся на химиотерапии, сообщают об исключительном ответе на лечение пазопанибом у пациента с ангиосаркомой, который поддерживал амплификацию рецептора фактора роста эндотелия сосудов и не отвечал на сорафениб. Эти авторы предполагают, что поднабор пациентов с ангиосаркомой с геномными изменениями в сосудистых сигнальных генах может хорошо реагировать на пазопаниб.
Множественные рандомизированные исследования с использованием химиотерапии на основе доксорубицина не могут показать преимущества выживания от неоадъювантной химиотерапии. Однако метаанализ предполагает улучшение местного контроля и безрецидивной выживаемости с помощью химиотерапии, но не преимущество выживания.
Реакция на предоперационную химиотерапию составляет только 40-50%, с наиболее активными режимами, а токсичность значительна.
Следовательно, специалисты резервируют предоперационную химиотерапию для пациентов с полноценными поражениями.
Режим лечения продолжается у тех пациентов, которые после утомивания опухоли после двух-трех курсов многоагентной химиотерапии после резекции опухоли реагируют с усадкой опухоли.
Также, есть данные об эффективном лечении у семи пациентов с расширенной ангиосаркомой, используя комбинацию двупланового пропранолола (40 мг) и еженедельного метрономического винбластина (6 мг / м2) и метотрексата (35 мг / м2).
Ангиосаркома мягких тканей руки у взрослого
Все пациенты отреагировали; один пациент показал полный ответ, а три показали очень хорошие частичные ответы.
Медиана без прогрессирования и общая выживаемость составляли 11 месяцев (диапазон 5-24) и 16 месяцев (диапазон 10-30) соответственно.
В январе 2017 года пропранолол получил статус сиротского наркотика в Европе для лечения саркомы мягких тканей.
Пациентам с невосприимчивыми опухолями могут быть предложены разные режимы лечения. Реакцию на неоадъювантную химиотерапию можно наблюдать, но она не всегда коррелирует с радиографическим ответом.
Лучевая терапия при ангиосаркоме
Использование облучения в сочетании с хирургией продолжает развиваться и приводит к 80% местного контроля и превосходному функциональному и косметическому исходу.
Лучшее определение степени заболевания с использованием МРТ помогает дополнительно очертить поля лучевой терапии и снизить долгосрочную заболеваемость. Интраоперационная лучевая терапия, брахитерапия или более внешняя лучевая терапия могут дополнять предоперационную лучевую терапию внешнего луча.
Недостатком предоперационного излучения является то, что более высокая частота осложнений раны может задержать хирургическое вмешательство (1 неделя исцеления на 10 Гр излучения). Преимущества предоперационной радиации заключаются в следующем:
- Хорошая подготовка к хирургическому удалению ангиосаркомы
- Меньший объем полей внешнего луча
- Умеренные проявления симптома “гипоксической ткани”
- Потенциал для снижения вероятности интраоперационной имплантации
- Потенциальное улучшение местного контроля при опухолях последних стадий.
Лечение ангиосаркомы костей
Доказательства мультицентричности необходимо искать, прежде чем принимать какое-либо решение относительно терапии. Пациенты представили поражения, поражающие целых 45 различных костей. В таких случаях рассмотрим неоадъювантную химиотерапию.
Могут вводиться химиотерапевтические режимы, общие для саркоматозных опухолей (ифосфамид и доксорубицин, используемые вместе или последовательно). Если клиническое или радиографическое улучшение не наблюдается, рассмотрите второй режим с циклофосфамидом, этопозидом и цисплатином. Гемцитабин может быть эффективным как терапия второй линии или третьей линии.
Лечение ангиосаркомы кожи
Кожная ангиосаркома хорошо лечится с помощью хирургической операции, за которой следует лучевая терапия. Роль химиотерапии при кожной ангиосаркоме еще не установлена, хотя для пациентов с метастазами или опухолями, которые считаются неоперабельными, указывается доксорубицин (внутриартериальный или системный).
Ангиосаркома волосистой части головы у пожилого мужчины
Паклитаксел как единственный агент показал значительную активность против ангиосаркомы кожи головы или лица даже у пациентов, ранее получавших химиотерапию или лучевую терапию. Дальнейшее исследование оправдано для определения оптимальной дозы и графика лечения.
Хирургическое удаление ангиосаркомы (операция)
Хирургическое лечение ангиосаркомы мягких тканей, забрюшинного брюшка и живота выглядит следующим образом:
- Цель получения широкого хирургического пространства, с не менее 2 см незатронутой ткани вокруг опухоли. Резекция должна включать кожу, когда это применимо, и мягкие ткани вокруг ангиосаркомы. Включите сайты биопсии, включая биопсийный трактат, в блок с образцом.
- Резекция крупных поражений может быть чрезвычайно сложной и иногда требует ампутации для местного контроля; однако местный контроль не предотвращает отдаленный рецидив
- У свободных операционных полей иногда есть анатомические ограничения, особенно при забрюшинных опухолях.
Особенности хирургического удаления ангиосаркомы кости:
- Хирургическая резекция и лучевая терапия являются стандартным лечением локализованных опухолей.
- Полное удаление злокачественных новообразования кости с комбинацией радикального иссечения блока, с последующей лучевой терапией и / или химиотерапией.
- Количество поражений в конечностях может привести к инвалидизации, поэтому при таких операциях часто показана полная ампутация пораженной конечности.
Хирургическое лечение кожной ангиосаркомы выглядит следующим образом:
- Хирургическое лечение противопоказано в опухолях, распространяющихся в жизненно важные органы: если опухоль слишком большого размера, или она множественная.
- Поражение может быть одиночным или множественным, и часто простирается в поперечном направлении по всей дерме, что делает операционное поле чрезвычайно сложным и требует многократных биопсий окружающих тканей.
- При первичной обработке ангиосаркомы скальпа существенным является распознавание горизонтальных и вертикальных расширений опухоли, которые могут быть обнаружены только при микроскопическом исследовании всех слоев эпидермиса резецированного образца; первичное удаление скальпа должно быть полным, включая перикраний; края должны быть широкими (не менее 5 см) со всех сторон.
Лекарства для лечения ангиосаркомы
Ангиосаркома молочной железы
Цитотоксический антрациклиновый антибиотик, выделенный из Streptomyces peucetius var. Caesius. Эти препараты структурно подобны тетрациклину и препятствуют продуцированию ДНК клеткой.
Активен против многих видов рака и используется десятилетиями. Ясный оранжево-красный порошок или жидкость вводили только IV. Связывает ДНК и ингибирует синтез нуклеиновых кислот.
Также мощный хелатор железа и комплекс железо-доксорубицин вызывает индуцирование свободных радикалов, которые могут разрушать ДНК и раковые клетки.
Функциональные свойства препарата могут быть существенно затронуты липосомальным инкапсулированием. Липосомы, используемые в различных лекарственных препаратах, могут варьироваться в зависимости от их химических и физических свойств. Эти различия могут существенно влиять на функциональные свойства липосомальных лекарственных препаратов.
Может продолжаться лечение до тех пор, пока пациент проявляет прогресс, не показывает признаков кардиотоксичности и продолжает терпеть лечение; СИЗ, стоматит или гематологическая токсичность могут потребовать отсрочки или снижения дозы. Рекомендуется минимум 4 курса.
Ифосфамид (Ifex)
Алкилирующий агент. Ингибирует синтез ДНК и белка и, таким образом, клеточную пролиферацию, вызывая сшивание ДНК и денатурацию двойной спирали.
Гемцитабин (Джемзар)
Цитидиновый аналог. Метаболизируется внутриклеточно с активным нуклеотидом. Ингибирует рибонуклеотидредуктазу и конкурирует с дезоксицитидинтрифосфатом для включения в ДНК. Клеточный цикл для S-фазы.
Показан в качестве лечения первой линии для локально продвинутой (неоперабельной стадии II или стадии III) или метастатической (стадии IV) аденокарциномы поджелудочной железы.
Показан для пациентов, ранее получавших 5-ФУ.
Клетки опухоли под микроскопом (срез биоптата) при ангиосаркоме печени
После оперативного удаления опухоли и курса лучевой или химической терапии, необходимо тщательное наблюдение пациента и дальнейшее диспансерное наблюдение. К сожалению, ангиосаркома является агрессивной опухолью, с невероятно высокой частотой рецидивов.
Ангиосаркомы мягких тканей и костей
Периодические новообразования обычно (80% случаев) развиваются в течение 2 лет после резекции. Таким образом, последующие действия должны быть чрезвычайно жесткими, т. е. наблюдение у онколога должно быть каждые 3 месяца в первые 2 года.
Рентгенограмма грудной клетки каждые 6 месяцев в течение этого периода является обязательной. Если рентгенограмма грудной клетки выявляет подозрительный узел, необходимо сдать дополнительные анализы.
МРТ является наиболее точным методом обнаружения локально рекуррентной или остаточной саркомы. Основная оценка послеоперационной МРТ играет важную роль в оценке.
После первых 2 лет, график посещения онколога уменьшается до частоты – каждые 6 месяцев в течение следующих 3 лет. Через 5 лет, наблюдайте пациентов ежегодно.
Дифференциальная диагностика аномалий на послеоперационном МРТ включает в себя следующее:
- Остаточное или рецидивирующее новообразование
- Изменения послерадиационного поля
- Рубцевание
- Наличие жидкости.
Остаточное или рецидивирующее новообразование обычно представляет собой дискретную, яйцевидную или округлую массу мягких тканей.
Имеются характеристики неспецифического сигнала с интенсивностью сигнала от среднего до низкого уровня в изображениях с взвешенным T1 и высоким сигналом на взвешенных по T2 изображениях. Он усиливается гадолинием.
Сравнение с предшествующими послеоперационными исследованиями имеет важное значение.
Постингидрическое / послерадиационное изменение обычно появляется как региональное распределение аномалии сигнала, с линейной, трабелированной или латтикоподобной морфологией. Это имеет низкий-средний сигнал на T1-взвешенных изображениях и высокий сигнал на T2-взвешенных изображениях.
Шрамы показывают линейную морфологию. Шрамы соответствуют утолщению кожи и потере смежного подкожного жира. Шрам имеет низкий сигнал как на взвешенных по T1 изображениях, так и на взвешенных по T2 изображениях, хотя они могут представлять линейную интенсивность высокого сигнала на взвешенных по T2 изображениях и переменное усиление с помощью гадолиния.
Образование подкожной жидкости развивается как абсцесс, серома или гематома. Серомы являются наиболее распространенными. Они представляют собой интенсивность сигнала, меньшую, чем мышца, на взвешенных по T1 изображениях и высокий сигнал на взвешенных по T2 изображениях и отличаются от повторения с гадолинием.
Гематомы обычно появляются на подострой стадии во время первой послеоперационной МРТ. Гематомы показывают характерный высокий сигнал на T1-взвешенных изображениях и T2-взвешенных изображениях из метгемоглобина.
Абсцессы присутствуют как низкий сигнал на взвешенных по T1 изображениях и высоком сигнале на взвешенных по T2 изображениях и могут проявлять некоторую интенсивность низкого сигнала в зависимости от наличия волокнистой капсулы. После введения гадолиния они появляются в виде неукрепляющей жидкости с толстым, узловым, периферически улучшающимся ободом.
Наблюдение пациента при кожной ангиосаркоме
Пациентам требуется клиническое обследование каждые 3 месяца для выявления возможных рецидивов. Пальпация шейных лимфатических узлов остается основным инструментом.
Исследования изображений включают КТ и МРТ головы и шеи, а также рентгенограмму грубой грудной клетки и сканирование грудной клетки CT каждые 3 месяца в течение 1 года, каждые 6 месяцев – еще 2 года, а затем ежегодно. Отдаленные метастазы могут возникать поздно.
Источник: http://net-doktor.org/rak-kozhi/angiosarkoma-kozhi-kostey-i-myagkih-tkaney-foto.html
Ангиосаркомы: симптомы, современные методы лечения
Ангиосаркомами называют злокачественные новообразования, которые начинают свой рост из клеток эндотелия или перителия кровеносных сосудов. Эти опухоли выявляются достаточно редко – всего у 1-4% больных с саркомами.
Они одинаково часто возникают у мужчин и женщин и чаще обнаруживаются у людей до 40-50 лет. Примерно в 60% случаев ангиосаркомы локализируются в мягких тканях и коже, а в остальных 40% – во внутренних органах, молочной железе и костях.
Чаще всего эта злокачественная опухоль поражает сосуды ног.
Ангиосаркома обычно выглядит как мягко эластичный узел с бугристой поверхностью с нечеткими контурами. По сути, новообразование состоит из скопления видоизмененных тонкостенных кровеносных сосудов и в его разрезе визуализируется множество наполненных кровью полостей.
При прощупывании опухоль почти не смещается и доставляет болезненные ощущения.
Ангиосаркомы отличаются быстрым инфильтративным ростом, плохо поддаются лечению и склонны к раннему метастазированию в лимфатические узлы, почки, головной мозг, печень, кости, легкие и мягкие ткани.
Почему возникают ангиосаркомы? Какие бывают разновидности этих опухолей? Какими симптомами проявляется ангиосаркома? Как выявляется и лечится? Прочитав эту статью, вы сможете получить ответы на эти вопросы.
Причины
Серьезным фактором риска развития ангиосаркомы является длительный лимфостаз.
Точные причины возникновения ангиосарком пока не известны. По наблюдениям специалистов, вызывать озлокачествление клеток кровеносных сосудов могут следующие факторы:
- длительный лимфостаз, сопровождающийся накоплением токсичных и канцерогенных веществ в мягких тканях;
- механические травмы кожи;
- курсы облучения (например, при раковых опухолях молочных, женских и мужских половых органов, болезни Ходжкина и др.);
- частый контакт с ядовитыми веществами: мышьякорганическими инсектицидами, поливинилхлоридами, андрогенами, ароматическими углеводородами (особенно с метилхолантреном);
- малигнизация доброкачественных новообразований;
- сбои в работе иммунитета и аутоиммунные реакции;
- наследственные заболевания: туберозный склероз, синдром Вернера, синдром Гарнера.
Классификация
В зависимости от строения ангиосаркомы разделяют на:
- лимфангиосаркомы – включают в себя элементы лимфатических сосудов;
- гемангиосаркомы – состоят из кровеносных сосудов.
Злокачественность ангиосаркомы может определяться следующими степенями:
- G1 – наименее злокачественная;
- G2 – среднезлокачественная;
- G3 – высокозлокачественная с низкой степенью дифференцировки;
- G4 – наиболее агрессивная недифференцированная (отличается быстрым ростом и ранним метастазированием).
В зависимости от клинических проявлений выделяют следующие виды ангиосарком:
- ангиосаркома мягких тканей;
- ангиосаркома конечностей (вызывается лимфостазом);
- идиопатическая ангиосаркома лица и волосистой части головы;
- пострадиационная саркома кожи (может возникать даже через 15-20 лет после курсов радиолучевой терапии);
- первичная ангиосаркома молочной железы.
Также ангисаркомы могут поражать и другие органы: печень, сердце, головной мозг, почки и др.
Симптомы
Выраженность и характер симптомов при ангиосаркомах зависит от места расположения опухоли.
Первым признаком этого новообразования на коже могут становиться следующие признаки:
- припухлость кожи;
- присутствие в мягких тканях болезненного, почти неподвижного и бугристого узла с нечеткими контурами;
- кожа над опухолью становится фиолетовой или красноватой, отечной, растянутой и с видимыми расширенными венами;
- изъязвления (на поздних стадиях).
При ангиосаркомах молочной железы в толще мягких тканей возникает болезненный узел, который может становиться причиной асимметрии груди. Кожа над опухолью становится синюшно-багровой, истончается, и сквозь нее просвечиваются расширенные вены. По мере прогрессирования онкопроцесса кожные покровы изъязвляются и кровоточат.
При ангиосаркомах печени рост опухоли вызывает нарушения в ее функционировании. Из-за этого у больного присутствует горечь во рту, проявляется желтуха, возникает зуд кожи, темнеет моча и обесцвечивается кал.
Аппетит значительно ухудшается, больной худеет и предъявляет жалобы на боли в правом подреберье.
При развитии энцефалопатии появляются судороги, нарушается координация движений, развивается парез мышц и возникают слуховые и зрительные галлюцинации.
Ангиосарокомы сердца проявляются появлением болей в области груди, колебаний пульса, отеков, нарушений в дыхании и синюшности кожных покровов. У больного могут возникать шумы в ушах, приступы головокружения и обмороки.
Поражения ангиосаркомами селезенки встречаются достаточно редко. При такой локализации опухоль на начальных стадиях никак себя не проявляет, но затем быстро растет и охватывает весь орган. У больного возникают боли в левом подреберье, значительно ухудшается общее самочувствие, развивается анемия и интоксикация.
При развитии ангиосаркомы кости у больного появляются боли в области поражения. Из-за роста новообразования нарушается подвижность конечности, отмечается дрожание (руки или ноги) и другие неврологические проявления, вызванные сдавлением нервов.
У всех больных с ангиосаркомами по мере роста опухоли возникают проявления общей интоксикации:
- снижение толерантности к нагрузкам;
- тошнота;
- ухудшение аппетита;
- утрата веса;
- повышение температуры;
- анемия.
При появлении метастазов у пациента появляются признаки поражения того или иного органа.
Стадии
В течении ангиосаркомы выделяются следующие стадии:
- I A – размер поверхностной или глубокой опухоли не более 5 см;
- I В – размер опухоли более 5 см, но она располагается в поверхностном слое мягких тканей;
- II А – опухоль прорастает в окружающие ткани, но метастазов нет;
- II В – опухоль поверхностных тканей более 5 см, выявляется поражение регионарных лимфоузлов;
- III – поверхностная или глубокая опухоль более 5 см, есть единичные регионарные или поверхностные метастазы;
- IV – выявляются множественные регионарные и отдаленные метастазы.
Диагностика
С целью диагностики ангиосаркомы сердца помимо методов визуализации пациенту будут назначены ЭКГ и эхо-КГ.
Для выявления ангиосарком и определения стадии онкологического процесса проводятся следующие исследования:
- рентгенография – позволяет определять очертания новообразования и выявлять поражения окружающих тканей (костей, фасций и пр.);
- УЗИ мягких тканей или внутренних органов – дает возможность оценивать размер опухоли, степень ее распространения на другие ткани и органы;
- рентгенография грудной клетки – проводится для выявления метастазов;
- МРТ и КТ – позволяют получать более детальные характеристики ангиосаркомы и степени вовлечения в опухолевый процесс других органов и тканей;
- остеосцинтиграфия – выполняется при подозрении на поражение костей;
- ЭКГ, Эхо-КГ – проводится при поражении сердца.
Для определения типа опухоли обязательно выполняется пункционная или открытая биопсия с последующим гистологическим анализом. Эти исследования являются решающими при постановке диагноза и позволяют определить не только вид новообразования, но и степень его злокачественности.
Лечение
Тактика лечения ангиосарком определяется стадией заболевания и местом локализации новообразования. Борьба с ангиосаркомами проводится при помощи сочетания нескольких методик: хирургическая операция, полихимиотерапия и облучение.
Основным способом лечения ангиосарком является хирургическое удаление опухоли. При больших размерах новообразования до выполнения вмешательства больному может назначаться радиолучевая терапия и прием цитостатиков. Методика операции определяется локализацией ангиосаркомы.
При проведении вмешательства на мягких тканях и конечностях обязательно соблюдаются принципы зональности и футлярности. Если новообразование не выходит за переделы мышцы и фасций, то проводится его удаление вместе с пораженными мягкими тканями. Однако в случаях распространения опухоли на окружающие ткани выполняется удаление образования с захватом части здоровых тканей.
При необходимости приходится удалять часть костной ткани или всю пораженную кость. В радикальных случаях может проводиться ампутация конечности. При высокозлокачественных образованиях выполняется иссечение регионарных лимфатических узлов. После проведения подобных операций для устранения дефектов больному может рекомендоваться выполнение реконструктивных вмешательств.
При ангиосаркомах сердца на момент постановки диагноза у большинства больных выявляются метастазы, и хирургическое вмешательство уже не может проводиться. В качестве паллиативного лечения назначается системная химиотерапия и облучение.
Попытки хирургического удаления ангиосарком сердца всегда сопряжены с высоким риском летальности, так как во время операции приходится выполнять массивную резекцию стенок органа.
Подобные вмешательства всегда сопровождаются травмами коронарных сосудов и необходимостью проведения их замещения трансплантатами, выполнения протезирования клапанов, аортокоронарного шунтирования и имплантации кардиостимулятора.
Именно поэтому некоторым пациентам с ангиосаркомами рекомендуется трансплантация сердца.
При ангиосаркомах печени в операбельных случаях больному может проводиться операция по резекции пораженной части органа. Для этого перед хирургическим вмешательством выполняется направленная на уменьшение размеров новообразования химиоэмболизация артерий печени.
Хирургическое лечение при ангиосаркомах селезенки и почек возможно только в тех случаях, когда опухоль выявляется на ранней стадии и не выходит за пределы органа. В таких случаях выполняется спленэктомия или нефрэктомия.
После проведения хирургического лечения больному с ангиосаркомой могут назначаться курсы радиолучевой и химиотерапии. Для облучения могут выполняться сеансы дистанционной гамма-терапии с общей дозой 50-70 Гр, при которых радиолучи должны охватывать не только пораженную область, но 3-10 см окружающих тканей. В ряде случаев пациентам выполняется брахитерапия.
Необходимость проведения химиотерапии после хирургического удаления опухоли определяется клиническим случаем. При ангиосаркомах могут применяться следующие цитостатики:
- метотрексат;
- винкристин;
- доксирубицин;
- циклофосфамид;
- ифосфамид;
- доцетаксел;
- паклитаксел.
После завершения курса лечения всем пациентам рекомендуется постоянное диспансерное наблюдение. Эта мера объясняется высокой вероятностью рецидивов ангиосаркомы.
В первые три года после курса лечения пациенту рекомендуется посещение врача до 4 раз в год, на 4-м году – 1 раз в полгода. После этого посещение специалиста должно проводиться один раз в год.
При диспансерных обследованиях должны выполняться следующие диагностические процедуры:
- локальный осмотр и пальпация лимфатических узлов;
- УЗИ органов брюшной полости;
- рентгенография грудной клетки;
- КТ или МРТ области удаленного новообразования (1 раз в полгода).
Тактика лечения рецидива ангиосаркомы такая же, как и при первичной опухоли. Вторая линия цитостатиков выбирается в зависимости от ранее применяемых препаратов.
Прогнозы
Удаление ангиосарком сердца всегда травматично и требует последующего проведения АКШ, протезирования клапанов или имплантации кардиостимулятора.
Исход заболевания при ангиосаркоме зависит от стадии новообразования, его локализации, степени злокачественности и общего состояния больного. Шансы на выздоровление выше у пациентов с поражениями мягких тканей и конечностей.
При выявлении опухолей головного мозга, сердца и внутренних органов прогнозы неблагоприятные.
Обычно при выявлении ангиосарком на I-II стадии пятилетняя выживаемость пациентов составляет до 90%, на III – до 55%, на IV – выживает не более 20%. Присутствие метастазов и рецидивов значительно ухудшает прогноз.
К какому врачу обратиться
При возникновении припухлостей кожи и выявлении узелковых образований в мягких тканях или молочных железах следует обратиться к онкологу или маммологу.
Ангиосаркомы внутренних органов и костей обычно обнаруживаются во время обследования больного по поводу характерных жалоб при обращении к кардиологу, неврологу, гастроэнтерологу или нефрологу.
После проведения ряда диагностических процедур (рентгенографии, УЗИ, КТ, МРТ, биопсии и гистологического анализа) больному рекомендуется лечение у онколога.
Ангиосаркомы – злокачественные опухоли, которые начинают свой рост из клеток кровеносных сосудов.
Эти новообразования могут возникать в разных тканях и органах и отличаются быстрым ростом и ранним метастазированием.
Лечение этих опухолей должно начинаться как можно раньше, так как на запущенных стадиях выполнение хирургической операции становится невозможным и прогнозы исхода заболевания существенно ухудшаются.
Источник: https://doctor-cardiologist.ru/angiosarkomy-simptomy-sovremennye-metody-lecheniya