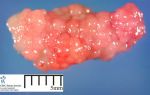
Ретинобластома: причины, признаки, лечение, прогноз
Содержание:
Ретинобластому в народе часто зовут «раком глаза». Эта опухоль встречается преимущественно у детей и обнаруживается в возрасте до пяти лет. Ретинобластома – это злокачественная опухоль, источником которой может стать любой слой сетчатки глаза. Она способна поражать сосудистую оболочку, зрительный нерв, ткани глазницы, а при прогрессировании дает отдаленные метастазы.
Среди пациентов одинаковое количество мальчиков и девочек, пик заболеваемости приходится на 2-3 года. Опухоль представляет собой типичный пример наследственного рака, и ген, мутация в котором ответственна за заболевание, хорошо известен. Из всех опухолей детского возраста на долю ретинобластомы приходится до 5% случаев.
Глаз человека начинает формироваться еще на ранних стадиях внутриутробного развития, когда появляются клетки ретинобласты, способные к быстрому делению.
Впоследствии ретинобласты дают начало клеткам сетчатки – очень важного составного элемента глаза, позволяющего нам видеть.
Если на каком-то этапе формирования тканей зрительного анализатора произойдет сбой, то ретинобласты не станут зрелыми клетками, а продолжат свое размножение и превратятся в опухоль.
Прослеживается четкая наследственная предрасположенность к этому типу опухоли. У родителей, которые болели в детстве ретинобластомой и были успешно вылечены, редко рождаются здоровые дети.
Более половины всех случаев заболевания составляет врожденная неоплазия, которая нередко сочетается и с другими пороками развития (пороки сердца, расщелина твердого неба и др.). Обычно новообразование выявляется в первые два-три года жизни малыша.
Кроме того, такие дети имеют повышенный риск возникновения и других злокачественных опухолей.
Причины ретинобластомы
Среди факторов риска опухоли можно выделить:
- Наследственность и генетические мутации (обычно, в 13 паре хромосом);
- Возраст родителей;
- Неблагоприятные влияния окружающей среды и профессиональные вредности (металлургическая промышленность, в частности), которые испытывают будущие родители или женщина во время беременности.
Причины ретинобластомы обычно кроются в генетических аномалиях, чаще – передающихся по наследству от родителей к детям.
Наследственная форма ретинобластомы характеризуется в подавляющем большинстве случаев двухсторонним поражением, в то время как ретинобластома, вызванная другими причинами, обычно поражает только один глаз. Наследственная опухоль выявляется рано, в первые два-три года жизни ребенка.
Как правило, родители, знающие о такой патологии или перенесшие ее, внимательно наблюдают за развитием глаз у детей и своевременно посещают офтальмолога.
Ретинобластома, не связанная с наследственностью, обычно односторонняя и может быть обнаружена в любом возрасте, хотя у взрослых эта патология – исключительная редкость. Такие случаи не имеют семейного характера, но все же причина их кроется в спонтанных мутациях отдельных генов.
Чем старше будущие родители и чем больше внешних воздействий они испытывают со стороны окружающей среды либо работая на вредном или опасном производстве, тем выше вероятность появления ретинобластомы у потомства.
Опухоль может образовывать один очаг роста или сразу несколько (при наследственном варианте ретинобластомы), расти внутрь глаза, поражая сетчатку и стекловидное тело, или кнаружи (экзофитно), вызывая отслойку сетчатки и скопление позади нее экссудата. Возможен и инфильтративный рост с поражением всех слоев органа.
Клетки, составляющие опухоль, полиморфны, интенсивно делятся, о чем свидетельствует значительное количество патологических митозов. В ткани новообразования нередки некроз, отложение солей кальция. Степень дифференцировки клеток ретинобластомы подразумевает выделение дифференцированных и недифференцированных форм опухоли, что сказывается на течении заболевания.
Постепенно увеличиваясь, ретинобластома может выйти за пределы сетчатки и ткани глаза, внедриться в зрительный нерв и элементы глазницы. Как и любая другая злокачественная опухоль, ретинобластома способна давать метастазы – в головной мозг, кости, печень.
Проявления и стадии ретинобластомы
ретинобластома в глазу
Симптомы ретинобластомы зависят от размера опухоли, типа роста по отношению к тканям глаза, характера поражения структур орбиты.
Обычно первые признаки заболевания замечают родители, которые отправляются с малышом к врачу.
Сложность уточнения симптомов заболевания часто связана с тем, что маленькие дети не могут говорить или описать свои жалобы, однако большую часть ретинобластом все же удается выявить на ранних этапах развития.
Признаки опухоли сводятся к:
- Появлению своеобразного свечения зрачка;
- Косоглазию;
- Снижению зрения или полной слепоте;
- Болям в глазу, красноте, расширению зрачка.
Лейкокория считается очень характерным признаком неоплазии, который обусловлен тем, что опухолевая ткань видна сквозь зрачок и придает ему характерное беловатое свечение. Обычно лейкокория говорит о достаточно большом объеме опухоли, которая разрастается в сетчатке, выходит за ее пределы и может смещать хрусталик и стекловидное тело.
Небольшие по размеру ретинобластомы могут проявляться потерей центрального зрения, выпадением полей зрения и даже полной слепотой. У детей о проблемах со зрением может свидетельствовать косоглазие, часто оно становится основным ранним признаком заболевания, поскольку малыши не могут оценить степень потери или нарушения зрения или описать свои симптомы.
По мере роста новообразования развивается глаукома (повышение внутриглазного давления), которая является причиной боли, сама по себе ретинобластома боль не вызывает.
Заполнение глаза опухолевой тканью или отслоение сетчатки приводят к усилению кровоснабжения радужки, что проявляется в избыточной продукции внутриглазной жидкости, как следствие – глаукома. К уже имеющимся признакам нарушения зрения или косоглазию добавляется боль.
При увеличении объема ретинобластомы и поражения ею тканей глаза развивается слепота, у детей глаз увеличивается в размерах, при метастазировании новообразования состояние прогрессивно ухудшается, присоединяются симптомы общей интоксикации, рвота, потеря веса.
своеобразный бытовой признак ретинобластомы — на фото со вспышкой один глаз «отсвечивает»
В течении ретинобластомы выделяют: внутриглазную стадию, когда опухоль ограничена пределами глаза, и внеглазную (экстраокулярную). Вторая стадия характеризует прогрессирование опухоли, сопровождается выходом ее за пределы глаза, вовлечением зрительных нервов и тканей глазницы.
Тяжелое течение заболевания и вероятность метастазирования создают угрозу жизни пациента. Особенно опасным считается прорастание ткани опухоли в мягкую мозговую оболочку и распространение ее по поверхности головного мозга.
В зависимости от клинических особенностей можно выделить четыре стадии ретинобластомы:
- Первая стадия характеризует небольшую опухоль, проявляющуюся лейкокорией, возможны нарушение зрения.
- На второй стадии присоединяется вторичное воспаление, затрагивающее сосудистую оболочку и радужку, а из симптомов возможны слезотечение, боязнь света, краснота глаз. Возрастающее внутриглазное давление приводит к появлению боли.
- На третьей стадии опухоль покидает глаз и выходит за его пределы в ткани глазницы, придаточные пазухи черепа, мягкую мозговую оболочку.
- Четвертая стадия связана с метастазированием в кости, печень, центральную нервную систему и проявляется симптомами общей интоксикации, слабостью, потерей веса вплоть до кахексии. Поражение головного мозга и его оболочек обуславливает интенсивную головную боль, рвоту.
Для диагностики ретинобластомы применяется весь спектр офтальмологических обследований.
В семьях, где один или оба родителя страдали ретинобластомой либо были случаи выявления этой опухоли у других родственников, необходимо обеспечить маленьким детям своевременный контроль со стороны офтальмолога.
Появление лейкокории, косоглазия, нарушений зрения являются тревожными признаками, говорящими о росте опухоли, поэтому родители, заметившие хотя бы один из них у ребенка, должны немедленно отправиться к врачу.
ретинобластома в правом глазу на диагностическом снимке
Офтальмологическое обследование подразумевает:
- Офтальмоскопию;
- Определение остроты зрения;
- Измерение давления внутри глаза (тонометрия);
- Определение наличия и степени экзофтальма;
- Исследование угла передней камеры глаза (гониоскопия).
Если опухоль выходит за пределы органа зрения, то проводятся рентгенологические исследования глазницы, придаточных пазух, костная основа которых может быть разрушена неоплазией.
При необходимости обследование дополняют КТ или МРТ области роста опухоли, головного мозга.
В случае подозрения на метастазирование может быть назначена люмбальная пункция в целях исключения поражения мозговых оболочек, исследование костного мозга при вероятности внутрикостных метастазов.
Лечение ретинобластом
Важно начать лечение как можно раньше, когда опухоль небольшая и не распространилась на ткани глазницы и зрительный нерв. В некоторых случаях можно обойтись и без операции. При выборе метода терапии обязательно учитываются:
- Распространенность поражения (один глаз или оба, вовлечены ли ткани глазницы и зрительный нерв);
- Сохранность зрения или возможность его восстановления после лечения;
- Вовлечение глазницы, головного мозга и его оболочек и наличие отдаленного метастазирования.
Отмечается тенденция к максимальному сохранению тканей глаза за счет консервативной терапии, которая может быть проведена повторно в случае рецидива новообразования.
В детском возрасте очень важно не только сохранить зрение, но и сам глаз, ведь рост лицевого черепа после операций по удалению органа зрения может существенно нарушиться, приведя к серьезным косметическим дефектам.
Рациональное сочетание методов консервативной терапии возможно только на начальных стадиях опухоли. Если имеется двусторонее поражение, то тактика подбирается для каждого глаза в отдельности.
криокоагуляция сетчатки
Среди щадящих методик при ретинобластоме используются криотерапия, фототерапия, термотерапия. Если опухоль поражает переднюю часть сетчатки и не превышает 7 мм, то производят криодеструкцию тканей ретинобластомы.
В случае расположения неоплазии в задней части сетчатки и размерах не более 4 мм показана фотокоагуляция. Термотерапия подразумевает воздействие на опухоль высокими температурами за счет сочетания ультразвука, инфракрасного излучения и микроволнового воздействия.
Эти методы дают прекрасные результаты при небольших образованиях, позволяя сохранить и орган зрения, и зрительную функцию.
Хирургическое лечение ретинобластомы подразумевает удаление только глаза (энуклеация) или глаза с тканями глазницы (экзентерация). Показаниями для операции считаются:
- Массивное поражение органа зрения, когда консервативные методики уже неэффективны;
- Глаукома вследствие опухолевого роста;
- Потеря зрения и отсутствие возможности его восстановления.
При удалении всего глаза важно отсечь зрительный нерв как можно дальше от места роста новообразования, чтобы исключить дальнейшее распространение неоплазии.
По истечении шести недель после операции ставится вопрос о протезировании.
Конечно, полное удаление пораженного органа дает наилучший эффект при злокачественных новообразованиях, однако возможный косметический дефект и стойкая утрата зрения заставляют искать способы более щадящего лечения.
Другим вариантом хирургического удаления опухоли является экзентерация глаза.
Эта операция еще травматичнее, нежели энуклеация, поскольку требует удаления не только глаза, но и всех тканей глазницы, включая надкостницу. При поражении век они также удаляются.
Протезирование после такого вмешательства невозможно, а показаниями к нему становятся массивные формы опухоли, прорастающие все ткани орбиты.
Лучевая терапия довольно эффективна при ретинобластоме. Ее широко применяют в России, но в Европе этот метод уступает место другим неинвазивным процедурам. Лучевая терапия проводится как дистанционно, так и с помощью аппликаций радиоактивных веществ.
Местное применение дает возможность уменьшить дозу радиации, однако эффект может быть хуже ввиду неравномерности облучения тканей глаза и высокого риска развития лучевого повреждения оболочек глаза. Этот метод применяется при некрупных размерах ретинобластомы, расположенной вне зрительного нерва.
При врожденных формах ретинобластомы предпочтительнее дистанционное облучение, поскольку опухоль обычно растет несколькими очагами.
Дистанционная лучевая терапия позволяет добиться положительного результата более чем у 70% пациентов, при этом если есть вероятность сохранения зрения, то предпочтение отдается именно облучению, нежели энуклеации.
Лучевая терапия может проводиться самостоятельно либо в сочетании с операцией или другими консервативными методами.
Облучению подвергается вся сетчатка, стекловидного тело и не менее 1см зрительного нерва, доза обычно высока и достигает 4500 Гр.
Возможными осложнениями облучения считают риск кровотечения, лучевые кератиты и катаракту. Поскольку большинство пациентов – дети до 3-х лет, то для их лечения необходимо проведение общего наркоза и использование специального стола, позволяющего зафиксировать ребенка в нужном положении.
Химиотерапия обычно включает сразу несколько препаратов. Самой распространенной схемой является сочетание винкристина, вепезида и карбоплатина. Показаниями к химиотерапии являются массивное вовлечение тканей глазницы, прорастание опухолью зрительного нерва, метастазирование ретинобластомы.
В развитых странах отмечается увеличение числа ретинобластом, диагностированных на ранних стадиях, поэтому в ряде случаев возможно обойтись без операции, удалив опухоль с помощью лучевой терапии, фотокоагуляции или криодеструкции.
Прогноз при ретинобластоме можно считать благоприятным, особенно при небольших новообразованиях.
Стойкое излечение вероятно и при значительном объеме поражения глазницы, требующем экзентерации глаза, однако серьезный косметический дефект существенно снижает качество жизни пациента.
Видео: ретинобластома в программе «Жить здорово!»
Видео: лекция по ретинобластоме
Обсуждение:
Источник: http://onkolib.ru/vidy-opuxolej/retinoblastoma/
Ретинобластома глаза: фото и симптомы
Ретинобластомой (от латинского слова «ретина» — «сетчатка») называют злокачественное новообразование глазной сетчатки, возникающее у маленьких детей из эмбриональных тканей. Пик заболеваемости наблюдается у детей, достигших двухлетнего возраста. К пятилетнему возрасту не выявленных случаев ретинобластомы, как правило, уже не остается.
Этому недугу одинаково подвержены дети обоих полов. У взрослых пациентов случаи развития ретинобластом крайне редки. Столь же редко наблюдается рождение здорового потомства у родителей, в детском возрасте перенесших это заболевание.
Виды и стадии ретинобластомы глаза
Ретинобластомы принято делить на два вида:
- Наследственный (врождённый);
- Спорадический (ненаследственный).
При наследственном виде ретинобластомы мутация затрагивает все клетки тела, особенно ткани обоих глаз. Именно поэтому врождённая ретинобластома чаще всего поражает сразу два глазных яблока и отличается крайне быстрым мультифокальным ростом благодаря наличию нескольких воспалительных очагов.
Врождённая ретинобластома – диагноз, который в 25% случаев малыши наследуют от матери или отца. В семьях с такой наследственностью возникновение ретинобластом наблюдается на протяжении нескольких поколений. В оставшихся 75% случаев врожденные ретинобластомы развиваются спонтанно, в процессе внутриутробного развития плода. Механизм этого процесса до сих пор не изучен.
Наследственная ретинобластома, как правило, развивается у малышей с множественными пороками развития (расщелиной мягкого неба, пороками сердца, кортикальным гиперостозом). У таких детей есть предрасположенность к появлению раковых опухолей (например, такой, как остеогенная саркома).
При спорадической (случайно возникающей) ретинобластоме, обусловленной мутацией в одном из генов, поражается лишь одно глазное яблоко. Выявляется она существенно позже, а лечится лучше.
На фото изображена ретинобластома левого глаза у ребенка
Анализируя процесс распространения опухоли в тканях, специалисты выделяют две стадии:
- Внутриглазную (эндофитную). На этом этапе раковая опухоль, разрастаясь, захватывает всё глазное яблоко. Рост опухоли приводит к повышению внутриглазного давления, отслоению сетчатки, развитию глаукомы и неизбежному развитию полной слепоты. Всё это сопровождается мучительными болями, тошнотой, периодическим возникновением рвоты, а иногда и формированием стойкой анорексии.
- Экстраокулярную (экзофитную). Следующая стадия характеризуется выходом раковой опухоли за пределы глазного яблока с захватом склеры и сосудистой оболочки. Используя зрительный нерв, раковые клетки попадают внутрь черепной коробки и, распространившись по центральной нервной системе, метастазируют в регионарные лимфатические узлы. Нередки случаи, когда в одном глазном яблоке наблюдаются новообразования обеих стадий роста.
Причины
- Более 60% ретинобластом являются врождёнными и генетически обусловленными, поскольку почти половина страдающих ею детей появилась на свет от родителей, у которых в детстве было такое же заболевание. Большинство врождённых ретинобластом выявляются спустя тридцать месяцев после рождения ребёнка.
- Спорадические ретинобластомы не так часты. Причины их возникновения пока неизвестны. Факторами риска их появления принято считать преклонный возраст родительской четы, влияние неблагоприятных экологических факторов, участие родителей в металлургическом производстве, нездоровое питание, провоцирующее мутации в хромосомах половых и ретинальных пигментных клеток. Опухоли этого вида развиваются у детей постарше, а вот у взрослых – чрезвычайно редко.
Симптомы
Клиническое течение ретинобластомы имеет ряд последовательных стадий:
- Первая, именуемая стадией покоя, отличается отсутствием субъективных симптомов. Самым ярким проявлением ретинобластомы является лейкокория (в обиходе именуемая симптомом «кошачьего глаза») – эффект белого зрачка, возникающий в результате просвечивания достаточно большой опухоли сквозь зрачок. На этом этапе пациент утрачивает сначала центральное, затем – стереоскопическое (бинокулярное) зрение и зачастую приобретает косоглазие. Этот яркий признак ретинобластомы, хорошо заметный окружающим, зачастую выявляется уже после того, как маленький пациент потерял зрение.
- Во время стадии глаукомы в глазном яблоке происходит ряд воспалительных явлений (светобоязнь, гиперемия, слезотечение), заканчивающихся развитием иридоциклита – крайне болезненного поражения цилиарного тела глаза и его радужной оболочки. Нарушение оттока внутриглазной жидкости приводит к повышению внутриглазного давления и сильным болям (до этого момента внутриглазные новообразования не причиняют страданий маленьким пациентам). Развитие вторичной глаукомы означает, что ретинобластома переходит в следующую стадию.
- Её специалисты именуют стадией прорастания. На этом этапе опухоль провоцирует образование экзофтальма (эффекта выпученных глаз), распространяется на мягкие ткани глазной орбиты и, разрушив её стенки, прорастает в придаточных пазухах и субарахноидальном пространстве.
- На заключительной стадии ретинобластома метастазирует в другие органы и ткани: лимфатические узлы, трубчатые кости, головной и костный мозг, печень, кости черепа. Путями распространения опухоли являются зрительный нерв, мягкая мозговая оболочка, лимфатические узлы и кровь. На стадии метастазирования происходит резкое ухудшение общего состояния маленького пациента: у него наблюдается сильная слабость, интоксикация, ярко выраженная мозговая симптоматика (с тошнотой, рвотой и сильными головными болями).
Диагностика
Маленьких пациентов чаще всего обследуют под наркозом методами:
- компьютерной томографии (КТ);
- ультразвукового исследования (УЗИ) брюшной полости;
- магнитно-резонансной томографии (МРТ);
- рентгенографии лёгких (чтобы исключить или подтвердить наличие метастазов);
- лабораторного исследования крови и мочи (чтобы оценить работу внутренних органов);
- при необходимости выполняют спинномозговую пункцию и исследуют красный костный мозг (путём тонкоигольной аспирационной биопсии). Это необходимо для того, чтобы обнаружить или исключить поражение мозговых тканей.
Методы лечения
При лечении ретинобластом отдаётся предпочтение методам консервативной терапии, не дающим осложнений и позволяющим сохранить орган зрения и способность видеть.
Однако возможность такого лечения сохраняется лишь на ранних стадиях заболевания, когда опухоль имеет небольшие размеры.
Криотерапия
Криотерапия (криодеструкция) даёт хороший результат при лечении небольшой опухоли, возникшей в переднем участке глазной сетчатки. Процедура состоит в замораживании тканей опухоли при помощи особого зонда, прикладываемого к внешней поверхности склеры.
Фотокоагуляция
Эта методика весьма эффективна при воздействии на опухоли маленького размера, появившиеся в заднем отделе сетчатки.
Назначение фотокоагуляции состоит в том, чтобы разрушить кровеносные сосуды, питающие ретинобластому кровью. Разрушение происходит в результате воздействия лазерного луча, прижигающего сосуды.
- Если опухоль достигла больших размеров, привела к развитию глаукомы и безвозвратной потере зрения, единственным выходом из ситуации является операция энуклеации (удаления) глазного яблока. Следующим этапом лечения является глазопротезирование.
- При распространении ретинобластомы внутрь черепной коробки выполняют экзентерацию глазницы: удаление надкостницы и всё содержимое глазной впадины.
Лучевая терапия, сочетаемая с хирургическими и органосохраняющими методами, даёт хорошие результаты. Аппликации радиоактивных веществ могут выполняться путём и дистанционного (наружного), и контактного облучения.
Химиотерапия
Лечение противоопухолевыми препаратами назначают в следующих случаях:
- перед процедурами фотокоагуляции и радиотерапии, чтобы уменьшить размер опухоли;
- после операции по удалению глазного яблока, чтобы окончательно уничтожить остаточные раковые клетки;
- для системной терапии поздних стадий ретинобластом с уже выраженными метастазами;
При местном воздействии на ретинобластому используют методы интраокулярной химиотерапии (предусматривающие введение лекарственных препаратов в ткани, расположенные вокруг глазного яблока) и интраартериальной химиотерапии (лекарства вводятся в артерию, по которой кровь поступает в глазное яблоко).
Прогноз и профилактика
- Правильная диагностика и раннее выявление опухоли, как правило, заканчивается стойким излечением малыша. Сохранить ему зрительные органы и полноценное зрение помогут фотокоагуляция, лучевая терапия и криодеструкция.
- Энуклеация глазного яблока даёт хорошую выживаемость.
- Неблагоприятный прогноз дают: двусторонняя ретинобластома, её прорастание в зрительный нерв и инвазия в склеры.
Профилактика ретинобластомы предполагает:
- Обязательное обращение семей, имеющих анамнез, отягощённый случаями наследственной ретинобластомы, в службу медико-генетического консультирования.
- Регулярные (не реже четырёх-шести раз в год) осмотры детей из таких семей специалистом офтальмологом. Благодаря этой предосторожности ретинобластома может быть выявлена на самых ранних стадиях появления, что позволяет выбрать тактику безопасного и щадящего лечения, а также способствует полному выздоровлению и сохранению полноценного зрения.
Глазные протезы
Если глазное яблоко было удалено в ходе операции, малышей приучают к ношению протеза. Его постоянное присутствие необходимо для того, чтобы не допустить деформации лица в процессе роста ребёнка (кости, окружающие пустую глазницу, будут отставать в росте). Кроме того, отсутствие протеза приведёт к заворачиванию ресниц внутрь пустой глазницы и последующему раздражению слизистых оболочек.
Временный протез вставляют через шесть дней после операции по удалению глазного яблока. После исчезновения отёка глазного мешка (для этого требуется около двух месяцев) ребёнку ставят постоянный протез. Уголок на протезе, обращённый к носу, имеет особую вырезку, которая позволяет отличать изделия, предназначенные для левой и правой глазницы.
Методика установления и извлечения глазных протезов довольно проста:
- Оттянув верхнее веко пальцами левой руки, медсестра берёт протез правой рукой и вставляет верхний его край в верхнюю складку века. После этого, оттянув нижнее веко, вставляет нижнюю часть протеза.
- Извлекая протез, необходимо сначала оттянуть левой рукой нижнее веко и, подведя под его нижний край специальную палочку, осторожно вытолкнуть изделие.
Протезирование имеет сразу три назначения:
- функциональное;
- косметическое;
- психологическое.
Современные технологии и материалы позволяют изготавливать протезы, практически неотличимые от настоящих глаз. Модели современных орбитальных протезов (благодаря соединению с мышцами глаза) весьма искусно имитируют физиологические движения глазного яблока.
Чтобы сходство со здоровым глазом было ещё более поразительным, на поверхности протеза размещают линзу, в точности повторяющую форму, размеры и окраску здоровой радужной оболочки. Благодаря такому изделию малыш не будет ощущать себя калекой.
Видео о ретинобластоме:
Источник: http://gidmed.com/onkologiya/lokalizatsiya-opuholej/golova-i-sheya/retinoblastoma.html
Формы, симптомы и прогноз ретинобластомы у детей
Кисты и опухоли глаз
24.08.2017
1.8 тыс.
1.2 тыс.
4 мин.
Ретинобластома в подавляющем большинстве случаев диагностируется в раннем детском возрасте. Опухоль возникает в 4% случаев всех онкологических патологий у детей. Поражается сначала сетчатка, затем опухоль переходит на другие структуры глаза.
Наибольшая частота развития заболевания приходится на возраст до пяти лет. Наблюдается одинаково часто у мальчиков и девочек. Благоприятный прогноз возможен только при своевременной диагностике. В последние годы отмечается рост частоты заболеваемости.
Ретинобластома у детей имеет нейроэктодермальное происхождение – то есть развивается из клеток нервной трубки плода. Около 60% случаев болезни имеют генетическую предрасположенность. Причинами спорадических случаев являются неблагоприятные факторы окружающей среды. Опухоль развивается из разных слоев сетчатки.
Характеризуется ретинобластома быстрым ростом. По зрительному нерву распространяется в головной мозг. Дает метастазы в кости и костный мозг. Врожденная опухоль сочетается со злокачественными новообразованиями другой локализации и пороками развития.
При наследственной форме заболевания риск возникновения опухоли у будущего ребенка составляет 70%.
Ретинобластому у детей классифицируют по нескольким признакам. По причинному фактору различают две формы:
- наследственная – поражаются оба глаза одновременно;
- спорадическая – монокулярная форма, страдает один глаз.
По типу роста выделяют три вида опухоли:
- эндофитная – растет внутрь глазного яблока, разрушая все его структуры;
- экзофитная – рост в сторону сетчатой оболочки;
- инфильтративная – прорастает весь глаз, встречается крайне редко.
Также выделяют опухоли с дифференцированными клетками и недифференцированными. Последние имеют самый неблагоприятный прогноз, растут крайне быстро и дают отдаленные метастазы.
Течение заболевания укладывается в четыре последовательных периода, проявляющихся разными симптомами:
| Стадия | Характеристика |
| Начальная стадия – покоя | Жалобы ребенок на этой стадии не предъявляет. При осмотре пораженного глаза обнаруживается лейкокория (симптом “кошачьего глаза”) – зрачок кажется белым из-за просвечивания в нем опухоли. Начинает развиваться косоглазие из-за потери центрального зрения |
| Стадия глаукомы | В глазу начинаются воспалительные процессы – иридоциклит и увеит. Проявляются они покраснением глаза, светобоязнью и слезотечением. Ребенка беспокоит локальная боль. Нарушается отток глазной жидкости, повышается давление, развивается глаукома |
| Стадия прорастания | Опухоль прорастает в мягкие ткани глазницы, затем разрушает ее стенки и проникает в пазухи. Внешне это проявляется экзофтальмом – выстоянием глазного яблока вперед |
| Метастазирование | Опухоль начинает распространяться по всему организму. Ретинобластома дает метастазы в головной мозг – по зрительному нерву, далее поражает мягкую мозговую оболочку. Через кровь и лимфу попадает в кости и печень. Очень выражены симптомы интоксикации |
Для диагностики заболевания основное значение имеет офтальмологическое обследование глаз.
Ретинобластома у детей – заболевание, обязательно подлежащее лечению как можно раньше. Лечебные мероприятия зависят от стадии заболевания. Применяются следующие методики:
- лекарственная терапия;
- лучевая терапия;
- лазерная коагуляция;
- криотерапия;
- хирургическое вмешательство.
Цель лечения – максимальное сохранение глазного яблока. Поэтому офтальмологи делают упор на консервативную тактику, применяя хирургическое вмешательство только в крайних случаях.
Тактики лечения в зависимости от стадии заболевания:
| Характеристика опухоли | Тактика лечения |
| Поражение только сетчатки, размеры ретинобластомы до 4 мм | Фотокоагуляция – используются лазерные лучи |
| Поражение сетчатки и размеры опухоли до 7 мм | Криодеструкция – замораживание опухоли |
| Крупная опухоль с поражением нескольких структур глазного яблока | Лучевая терапия – зачастую проводится в комплексе с криодеструкцией, требует обезболивания |
| Массивное поражение глаза, прорастание ретинобластомой зрительного нерва | Химиотерапия – четыре курса цитостатиков, принимают внутрь, в виде внутривенных инъекций или введения в глазное яблоко |
| Глаукома, полная утрата зрения, поражение стенок глазницы | Энуклеация – удаление глазного яблока. В последующем возможно его протезирование |
После энуклеации необходимо провести гистологическое исследование глазного яблока для определения характеристик опухоли. Это требуется для формирования прогноза и тактики дальнейшего лечения.
Любой вид терапии сопровождается развитием побочных эффектов:
- 1. При облучении развивается покраснение и сухость слизистой оболочки. Крайне редко развивается катаракта.
- 2. При химиотерапии основными побочными эффектами являются расстройство пищеварения и выпадение волос. При длительном лечении появляется повышенная утомляемость, подверженность инфекционным заболеваниям, подавление функции костного мозга.
- 3. При хирургическом вмешательстве нежелательным результатом можно считать образование косметического дефекта.
Наименьшая частота побочного действия отмечается при криодеструкции и лечении лазером.
При ретинобластоме существует два вида прогноза на будущее – благоприятный и неблагоприятный:
- 1. Полное излечение и сохранение глаза с помощью консервативной терапии возможно при условии ранней диагностики заболевания. При энуклеации также наблюдается высокая выживаемость, но хирургическое вмешательство приводит к косметическому дефекту.
- 2. Неблагоприятный прогноз наблюдается при поражении зрительного нерва, метастазировании опухоли, прорастании ее в стенки глазницы.
Для профилактики ретинобластомы проводится генетическое консультирование. Риск развития рака глаза повышается, если родители также страдали этим заболеванием.
Тяжелое течение заболевания, сложное лечение оставляют определенные последствия, которые могут проявиться у ребенка через несколько лет. Для оценки таких долговременных последствий было проведено несколько исследований. Для этого брали группу добровольцев – людей в возрасте около 30 лет, перенесших в детстве ретинобластому.
В большинстве исследований оценивались интеллектуальные и познавательные способности, долговременная и кратковременная память. Были получены следующие результаты:
- у большинства исследуемых обнаруживались адекватные интеллектуальные и познавательные способности;
- отмечалось снижение обоих видов памяти у тех людей, которые подвергались лучевой терапии;
- чем раньше было начато лечение, тем лучше были показатели памяти и интеллекта.
По итогам исследований были сделаны выводы, что перенесенное заболевание и лечение не влияют негативно на состояние человека и не дают опасных отсроченных последствий.
Ретинобластома у детей – врожденная онкологическая патология глазного яблока и прилежащих к нему структур. Изначально опухоль появляется в сетчатой оболочке, затем распространяется на все глазное яблоко и зрительный нерв. Летальный исход возможен на поздних стадиях болезни из-за поражения метастазами костей и костного мозга.
Для лечения ретинобластомы используются консервативные и хирургические методы. Чем раньше поставлен диагноз и начаты лечебные мероприятия, тем благоприятнее будет прогноз. У 95% детей наблюдается полное выздоровление, если лечить начинают на первой-второй стадии.
Источник: http://moi-oftalmolog.com/morbid-growth/retinoblastoma-u-detej.html
Ретинобластома глаза: причины и симптомы, стадии заболевания
Диагноз ретинобластома глаза ставят примерно одному из 20 тысяч детей по всему миру. Это грозное заболевание диагностируется у детей от рождения до 5 лет. В основном оно выявляется у 2-летних малышей (98%).
Что такое ретинобластома глаза
Ретинобластома глаза – это рак сетчатки, злокачественная опухоль оболочки глаза, может возникать на одном глазу, но у одного из 4 пациентов его диагностируют на обоих глазах. Могут возникать единичные опухоли в глазу или же их будет несколько. По месту расположения различают:
- внутриглазные опухоли (эндофитный тип), которые поражают внутренние слои сетчатки, и стекловидное тело
- и наружные (экзофитные), растущие из наружного слоя сетчатки, они быстро распространяются на орбиту глаза .
На ранних стадиях при эндофитном типе опухоль становится заметной внешне. Родители часто отмечают необычное свечение глаза малыша, так называемый кошачий глаз или синдром белого глаза, когда опухоль заметна через зрачок. В этот период офтальмолог диагностирует опухоль (единичную или несколько) размерами до 0,25 мм. Здесь благоприятные прогнозы на выздоровление.
В дальнейшем происходит повышение внутриглазного давления и отслоение сетчатки, что провоцирует светобоязнь, боль в глазу, воспаление роговицы глаза, ее покраснение, воспаление радужной оболочки. В этот период развивается вторичная глаукома.
Затем опухоль прорастает в придаточные пазухи и оболочки головного мозга, что провоцирует выпячивание глаза, слепоту. Это стадия экзофтальма.
На поздних стадиях через зрительный нерв метастазы поражают центральную нервную систему и головной мозг, могут возникать отдаленные метастазы в костный мозг и кости, печень через кровь. Прогнозы выживаемости на поздних стадиях неблагоприятны.
Заболевание относится к врожденным, т. е. тем, что существуют с рождения, но заметить их у новорожденного сложно, чаще всего выявляют ретинобластому у детей, когда малыш немного подрос. Существует два ее типа:
Генетический тип. Заболевание носит наследственный характер в 60–70 случаях из ста. Диагностируется практически у всех детей, чьи родители в детстве переболели на него. Кроме того, очень высок риск им заболеть у тех детей, чьи родственники болели на ретинобластому.
Спорадический тип. При этом типе болезни опухоль возникает как случайная, в результате воздействия на плод неблагоприятных факторов, загрязнения окружающей среды. Есть утверждения, что негативное влияние генномодифицированных продуктов также находится среди причин заболевания. Этот тип опухоли диагностируют позже, он чаще возникает на одном глазу и лучше поддается лечению.
Признаки ретинобластомы глаза
Хотя опухоль сетчатки имеет несколько характерных настораживающих признаков, заметить их у малышей очень сложно. Так,
Потеря зрения будет одним из первых признаков, что для диагностики затруднительно. Дети в возрасте до 2-х лет не могут заметить снижение остроты зрения. Для этого периода характерно выпадение полей зрения и размытость образов.
Синдром «кошачьего глаза» (белый зрачковый рефлекс) – это один из первых симптомов. Его наиболее часто замечают родители. При определенном ракурсе создается впечатление, что глаз (или глаза) малыша засверкал «как у кошки».
Иногда появляется ощущение, что глаз стал белым, это сквозь зрачок заметно опухоль. Данный симптом появляется довольно рано, опухоль хорошо различима при офтальмологическом осмотре.
Своевременная диагностика позволяет давать хорошие прогнозы на сохранение зрения.
Косоглазие также является одним из первых симптомом опухоли сетчатки. Этот признак легко заметить и нередко обнаружения ретинобластомы происходит при осмотре по поводу жалоб на детское косоглазие.
Другие симптомы. В более поздних стадиях опухоль поражает ЛОР-органы и нервную систему. Направление к офтальмологу выдают эти специалисты. На поздних стадиях болезни ребенок становится вялым, быстро устает (признак интоксикации), жалуется на сильные головные боли.
Диагностика ретинобластомы глаза у детей
Диагностика ретинобластомы у детей включает комплекс обследований:
- МРТ глаз (оцениваются размеры опухоли, их количество);
- КТ (уточняется степень поражения глаза);
- пункцию головного мозга (оценка степени поражения мозга и его структур);
- ультразвуковое обследование брюшной полости (проверяется наличие метастаз);
- клинические и биохимические общие анализы крови и мочи (оценка общего состояния организма);
- рентгенографию легких (выявление метастаз).
Лечение ретинобластомы глаза и прогнозы выздоровления
Схема лечения и сочетание методов будет зависеть от многих факторов:
- места расположения опухоли;
- ее размеров;
- будет иметь значения солитарная (единичная) это опухоль или присутствует множественные очаги;
- затронут один глаз или оба;
- наличие метастаз.
Среди наиболее используемых современных методов лечения обычно называют:
- криотерапию,
- фотокоагуляцию,
- лучевую терапию.
На более поздних стадиях используют:
- энуклеацию,
- экзентерацию,
- химиотерапию.
Существует общепринятая классификация степеней болезни, утвержденная в 1969 году. Она насчитывает 5 степеней. Сегодня в медицинских кругах нередко называют такие стадии ретинобластомы у детей:
- 1 стадия имеет самые благоприятные прогнозы (возможно частичное сохранение зрения). В этой стадии опухоль затрагивает только внутриглазные структуры.Для лечения ретинобластомы используют криотерапию (для удаления опухолей передней части глаза) и фотокоагуляцию (эффективна на задних отделах). При криотерапии с помощью специального оборудования проводят замораживание опухоли, а при фотокоагуляции ее удаляют при помощи лазерного луча. Нередко их сочетают с лучевой терапией или химиотерапией.
- 2 стадия также предполагает благоприятный прогноз. Здесь опухоль затрагивает оптический нерв. При этом показана хирургическая операция энуклеация (удаление глазного яблока). Проводится бригадой специалистов разного профиля под общим наркозом, требует специального оборудования и навыков докторов. При этом иссекается зрительный нерв как можно дальше от места поражения. Хотя врач может избрать иную схему лечения, в зависимости от площади распространения опухоли. Так, используется сочетание криотерапии и фотокоагуляции с лучевой терапией или химиотерапией. Обычно применения лучевой терапии приводит в 75% к выздоровлению, но ее не проводят детям с наследственной формой ретинобластомы, так как часто это провоцирует возникновения множественных очагов.
- 3 стадия имеет название «сомнительная». В этот период опухоль распространяется на ткани орбиты глаза. В этой стадии, чаще всего, показана энуклеация. В более сложных случаях показана экзентерация (удаление глазницы), еще более калечащая процедура. При этом в обязательном порядке проводиться химиотерапия (она дает хороший результат примерно в 80% случаев).
- 4 стадия дает неблагоприятные прогнозы на выздоровление. При этом отмечается наличие отдаленных метастаз в различные ткани и органы: мозг, кости, печень, ЛОР-органы. Здесь наряду с лечением ретинобастомы нужно проводить мероприятия по локализации метастаз, лечить последствия интоксикации организма ребенка.
Советы и рекомендации
Источник: http://MoeOko.ru/zabolevaniya/retinoblastoma.html
Ретинобластома
Ретинобластома – злокачественное внутриглазное новообразование, развивающееся из нейроэктодермы сетчатки и встречающееся преимущественно у детей раннего возраста. Для клиники ретинобластомы характерна потеря центрального и бинокулярного зрения, боль, лейкокория, развитие косоглазия, экзофтальма, вторичного воспаления и глаукомы.
Обследование при подозрении на ретинобластому включает исследование зрения, измерение внутриглазного давления, осмотр глазного дна, проведение УЗИ глаза, рентгенографии орбиты и придаточных пазух носа, КТ головного мозга, люмбальной пункции.
Пациентам с ретинобластомой выполняется фотокоагуляция, криотерапия опухоли; при невозможности сохранения органа зрения – энуклеация пораженного глаза с последующим глазопротезированием.
Ретинобластома – злокачественное новообразование детского возраста, поражающее сетчатку, сосудистую оболочку глаза, орбиту и часто дающее отдаленные метастазы.
На долю ретинобластомы приходится 2,5-4,5% случаев всех злокачественных новообразований у детей до 15 лет. В большинстве случаев ретинобластома развивается в возрасте до 5 лет, пик заболеваемости приходится на 2-3 года.
В офтальмологии опухоль с одинаковой частотой встречается у девочек и мальчиков.
Причины ретинобластомы
В 50-60% случаев ретинобластомы имеют генетическое (врожденное) происхождение. Более половины детей с ретинобластомой рождается от родителей, имевших в детстве аналогичное заболевание. Врожденная ретинобластома обычно выявляется у детей в возрасте до 30 месяцев.
В этом случае ретинобластома, как правило, сочетается с другими врожденными аномалиями – пороками сердца, расщелинами неба («волчьей пастью»), кортикальным детским гиперостозом и др.
У больных с генетической формой ретинобластомы имеется повышенный риск развития злокачественных новообразований другой локализации.
Спорадические случаи ретинобластомы встречаются реже и возникают по неизвестным причинам.
К числу факторов риска негенетической формы ретинобластомы принято относить высокий возраст родителей, их занятость на металлургических производствах, неблагоприятные экологические и алиментарные факторы, вызывающие аберрации в хромосомах ретинальных и половых клеток. Данная форма опухоли проявляется у детей более старшего возраста и крайне редко – у взрослых.
Современные воззрения на гистогенез ретинобластомы позволяют ее отнести к опухолям нейроэктодермального происхождения. Ретинобластома может исходить из клеток любого ядерного (зернистого) слоя сетчатки. При микроскопическом исследовании определяются отсутствие стромы, очаги некроза и кальцификаты, разная степень дифференцировки опухолевых клеток.
Для ретинобластомы характерен быстрый рост, метастазирование по зрительному нерву в головной мозг, а также гематогенное распространение в костный мозг и трубчатые кости.
По происхождению ретинобластомы делятся на наследственные и спорадические. Наследственные ретинобластомы обычно поражают одновременно оба глаза. Спорадические ретинобластомы, как правило, поражают один глаз и развиваются локально, с образованием единичного (унилатерального) опухолевого узла.
По степени дифференцировки опухолевых клеток различают дифференцированную форму опухоли – ретиноцитому и недифференцированную форму – ретинобластому, которая встречается чаще и является более злокачественной.
Ретинобластома может иметь эндофитный тип роста в направлении центра глазного яблока: при этом происходит разрушение слоев сетчатки и стекловидного тела. При другом варианте роста – экзофитном, ретинобластома инфильтрирует сетчатку, распространяясь в субретинальное пространство.
Экзофитные опухоли могут вызывать отслойку сетчатки и скопление транссудата в субретинальном пространстве.
В редких случаях (1-2%) встречается инфильтративная форма ретинобластомы, которая ведет к диффузному истончению сетчатки, накоплению экссудата в передних отделах глаза, развитию передних спаек и псевдогипопиона.
Согласно клинической классификации ретинобластомы по системе TNM, выделяют степени развития первичной опухоли:
- Т1 – ретинобластома занимает до 25% глазного дна
- Т2 – ретинобластома распространяется на площадь более 25%, но менее 50% поверхности сетчатки
- ТЗ – ретинобластома распространяется более чем на половину сетчатки или выходит за ее пределы, но сохраняет интраокулярное расположение
- Т4 – ретинобластома выходит за пределы орбиты.
- N1 – имеются метастазы в регионарных (околоушных, подчелюстных, шейных) лимфоузлах.
- Ml – определяются отдаленные метастазы ретинобластомы в головном мозге, костном мозге, костях, печени и др. органах.
Симптомы ретинобластомы
В клиническом течении ретинобластомы различают четыре последовательные стадии.
I – стадия покоя. В этом периоде субъективные симптомы отсутствуют. При осмотре пораженного глаза выявляется лейкокория (симптом «кошачьего глаза») – белый зрачковый рефлекс, обусловленный просвечиванием опухолевой массы через зрачок. К ранним признакам ретинобластомы относят потерю центрального и бинокулярного зрения, вследствие чего может развиваться косоглазие.
II – стадия глаукомы. Сопровождается воспалительными явлениями в глазу – гиперемией, светобоязнью, слезотечением, развитием иридоциклита и увеита. На фоне опухолевой инвазии отмечается локальный болевой синдром. Разрушение ретинобластомой трабекулярного аппарата приводит к затруднению оттока ВГЖ, увеличению внутриглазного давления и возникновению вторичной глаукомы.
III – стадия прорастания. Характеризуется развитием экзофтальма различной степени выраженности, инвазией мягких тканей орбиты и разрушением ее стенок, прорастанием ретинобластомы в придаточные пазухи и субарахноидальное пространство.
IV – стадия метастазирования. Протекает с выявлением отдаленных диссеминированных очагов в костном мозге, печени, трубчатых костях, головном мозге, костях черепа.
Распространение ретинобластомы происходит по мягкой мозговой оболочке, зрительному нерву, лимфогенным и гематогенным путем.
На этой стадии страдает общее состояние пациента: развивается интоксикация, слабость, мозговые симптомы (тошнота, рвота, головная боль).
Дети с семейным анамнезом ретинобластомы должны находиться под постоянным наблюдением офтальмолога. На развитие ретинобластомы обычно указывает триада симптомов: лейкокория, косоглазие, расширение зрачка с ослаблением его реакции на свет.
При появлении данных признаков проводится тщательное офтальмологическое обследование ребенка, включающее биомикроскопию, прямую и обратную офтальмоскопию, визометрию, тонометрию, гониоскопию, исследование бинокулярного зрения, экзофтальмометрию, измерение угла косоглазия.
При помутнении оптических сред важная роль в выявлении ретинобластомы принадлежит УЗИ глаза.
Интраокулярная биопсия может привести к диссеминации злокачественных клеток внутри глаза, поэтому к ее проведению прибегают только при наличии абсолютных показаний.
Для оценки распространенности ретинобластомы используются рентгенография орбиты, рентгенография околоносовых пазух, КТ и МРТ головного мозга, сцинтиграфия печени, остеосцинтиграфия.
Для оценки возможного отдаленного метастазирования прибегают к выполнению люмбальной пункции с исследованием цереброспинальной жидкости; пункции костного мозга и исследованию миелограммы.
В процессе диагностики ретинобластому следует дифференцировать от рубцовой ретинопатии, дисплазии сетчатки, гамартом, мягкотканных сарком, метастазов нейробластомы, поражений орбиты при лимфоме и лейкемии.
Дети с ретинобластомой должны быть проконсультированы неврологом и отоларингологом.
Лечение ретинобластомы
Лечение ретинобластомы проводится с учетом стадии опухолевого поражения. При этом может использоваться хирургическое вмешательство, лучевая и лекарственная химиотерапия, лазеркоагуляция, криотерапия, термотерапия.
Правильное сочетание этих методов во многих случаях позволяет сохранить глаз и зрение.
В случает двусторонней ретинобластомы, в отношении каждого глаза определяется дифференцированная тактика в зависимости от степени его поражения опухолью.
В настоящее время офтальмохирурги и офтальмоонкологи стремятся придерживаться максимально консервативного ведения ретинобластомы.
При поражениях переднего участка сетчатки и диаметре опухоли до 7 мм прибегают к криодеструкции ретинобластомы; при поражении задних отделов и размерах опухоли до 4 мм показана фотокоагуляция.
Возможно проведение термотерапии – комплексного воздействия на опухоль с помощью микроволновой терапии, ультразвукового и инфракрасного излучения.
При массивном внутриглазном поражении, развитии глаукомы, утрате и невозможности восстановления зрения прибегают к энуклеации глаза с последующим глазопротезированием. При экстраокулярном распространении ретинобластомы показана экзентерация глазницы.
Ретинобластома чрезвычайно чувствительна к лучевому лечению. Лучевая терапия при ретинобластоме позволяет добиться хороших результатов в сочетании с органосохраняющими и хирургическими методами лечения.
При этом возможно как наружное дистанционное, так и контактное облучение с помощью аппликаций радиоактивных веществ.
Осложнением лучевой терапии может являться развитие постлучевой катаракты, лучевого кератита, ксероза.
Химиотерапия в лечении ретинобластомы используется при массивном внутриглазном поражении, опухолевой инвазии зрительного нерва, региональных метастазах. Наиболее эффективным признано сочетание нескольких цитостатиков (винкристина, этопозида, карбоплатина).
Прогноз и профилактика ретинобластомы
При своевременной диагностике и выявлении ретинобластомы на ранней стадии возможно стойкое излечение пациента с помощью органосохраняющих методов – фотокоагуляции, криотерапии, лучевой терапии.
При энуклеации глаза также наблюдается высокая выживаемость, однако данная операция сопровождается потерей глаза как органа зрения и образованием косметического дефекта.
Факторами неблагоприятного прогноза ретинобластомы служат прорастание опухоли в зрительный нерв, инвазия хориоидальной оболочки, экстрасклеральное распространение опухоли, двустороннее поражение.
Для профилактики ретинобластомы необходимо медико-генетическое консультирование семей с наследственными случаями рака сетчатки, обследование детей раннего возраста из групп риска.
Источник: http://www.krasotaimedicina.ru/diseases/ophthalmology/retinoblastoma