Восстановление после рака желудка: питание и диета
Злокачественные опухоли являются тяжелым заболеванием, поэтому восстановление после рака желудка может быть очень длительным.
Реабилитация после рака желудка включает в себя очень много пунктов, которые должны быть обязательно выполнены. Полностью организм сможет восстановиться, только если соблюдать все правила и условия.
Кроме того, необходим здоровый образ жизни и полное соблюдение правил восстановления после рака желудка и реабилитации.
Внутривенное введение жидкостей и дренаж
После проведения операции больному устанавливается ряд катетеров, которые имеют различное предназначение. Обычно устанавливают:
- Дренаж. Он должен находиться около послеоперационной раны. Он способствует выведению лишней крови и других жидкостей непосредственно из самой раны;
- Назогастральный зонд. Он представляет собой небольшую трубку, которая вводится через носовую полость непосредственно в желудок. Он необходим для того, чтобы удалять содержимое желудка, тем самым уменьшая тошноту;
- Катетер для введения веществ внутривенно. Они используются для переливания крови, а также для введения жидкости и питательных веществ до тех пор, пока больной не сможет приступить к самостоятельному приему пищи;
- Цистостома мочевого пузыря. Это небольшая трубка, которая необходима для выведения мочи из мочевого пузыря;
- Если в процессе операции был удален не только желудок, но и часть пищевода, то в грудную клетку устанавливается дренажная трубка.
Кроме этого, сразу после операции на больного может быть надета манжета, которая необходимо для измерения артериального давления. Также на один из пальцев руки устанавливается небольшой зажим, который позволяет в точности измерить пульс, а также количество кислорода, находящееся в крови. Нередко на больных может быть надета кислородная маска.
В первые часы после пробуждения от наркоза врачи часто измеряют больному давление, а также количество мочи, которое выделяется. Это помогает определить, какое количество жидкости находится в организме, тем самым показав на обезвоживание или же наоборот избыток жидкости.
Обезболивающие препараты
Сразу после проведенной операции к введенному внутреннему катетеру медицинский персонал устанавливает специальные помпы, которые позволяют контролировать количество обезболивающего, попадающее в организм. Нередко данные помпы являются ручными, а не автоматизированными. В таком случае медсестры должны показать пациенту точный механизм их работы.
Больной в любое время может ввести себе дополнительную дозу обезболивающего, путем нажатия специальной кнопки.
Стоит учитывать, что данная система настроена таким образом, что превысить предельный уровень препарата, который вызывает передозировку, невозможно.
Если боли становится с каждым разом все сильнее, а количество обезболивающего не помогает, то необходимо попросить врача об увлечении дозы лекарства.
Не редко в большинстве медицинских учреждениях во время первых дней после перенесенной операции больному вводится эпидуральная анестезия, которая в большинстве случаев лучше снимает боль, чем при введении через катетер.
При данной процедуре в спину больному вводится небольшая и очень тонкая трубка (игла), которая соединена с помпой, обеспечивающей постоянную подачу препарата в организм человека.
При таком способе обезболивания больному запрещено передвигаться и лежать на спине.
Через 7 дней болевые ощущения начинают уменьшаться и количество обезболивающего препарата можно снизить. Если болевые ощущения будут оставаться, то можно попросить не прекращать подачу препарата.
Если же боль возникла через какое-то время, то необходимо сразу же сообщить медперсоналу и непосредственно врачу.
Он должен провести полный осмотр, а также подобрать вид и количество обезболивающего, которое подойдет индивидуально данному пациенту.
Прием жидкостей и пищи
После перенесенной операции нормальная деятельность желудочно-кишечного тракта приостанавливается, именно поэтому до приведения ее в норму, пациенту запрещается есть и пить.
Возобновление приема пищи и воды происходит лишь через 7 дней после проведенной операции.
При этом, первоначально врач должен провести рентгенологическое исследование, которое позволит найти несостоятельности хирургического соединения желудка и кишечника.
Перед его проведением пациенту дается выпить специальный краситель, который можно легко увидеть на рентгенограмме. Это позволяет проверить, нет ли утечек их стенок кишечника.
Первоначально пациент может питаться только внутривенно. Это возможно благодаря центральному катетеру, который устанавливается в крупную вену, находящуюся в грудной клетке. Прием пищи и жидкости осуществляется таким образом до тех пор, пока врач не разрешит питаться пациенту самостоятельно.
Также в некоторых случаях врачи вводят жидкую пищу непосредственно в сам желудок. Другим способом является подача жидкой пищи через трубку, которая через носовую полость попадает прямо в кишечник.
Если пациент перенес операцию по удалению рака желудка, особенно во время которой он был полностью удален, то возвращение к самостоятельному приему пищи должно проходить очень медленно, осторожно и под строгим присмотром медперсонала.
Первоначально пациенту дается небольшое количество чистой воды, которое он должен выпить маленькими глотками.
Если данный объем выпитой жидкости был перенесен без каких-либо последствий, то количество воды постепенно увеличивается. Постепенно совершается переход на иного вида жидкости.
К ним можно отнести нежирное молоко, слабый чай или бульон. Если прием жидкости не сопровождается тошнотой и рвотой, то медперсонал удаляет часть катетеров.
Особенности питания после операции
Большинство операций, которые связаны с раком желудка, приводят к его частичному или полному удалению. Из-за отсутствия желудка еда быстрее достигает кишечника, что нередко приводит к неприятным ощущениям. Больной может испытывать:
- Тяжесть;
- Слабость;
- Головокружение;
- Излишнюю потливость;
- Учащенное сердцебиение;
- Вздутие живота;
- Сонливость.
Для того, чтобы ослабить симптомы или же полностью избежать их, больной должен следовать следующим правилам:
- Следить за рационом питания, употреблять большое количество витаминов и минералов. Прием пищи должен осуществляться не менее 6 раз в день небольшими порциями;
- Ограничить количество продуктов, состоящих из углеводов, которые быстро усваиваются;
- Если желудок удален полностью, то необходимо следить, чтобы объем принимаемой за один раз жидкости не превышал 200 мл;
- Необходимо употреблять в достаточном количестве продукты, содержащие животные белки, в том числе нежирное куриное мясо, рыбу, творог;
- Ограничить или полностью исключить из рациона продукты, которые содержат большее количество химических добавок, так как это может вызвать к раздражению слизистой оболочки кишечника и привести к нарушениям в его работе;
- Нужно полностью исключить продукты, способные вызвать запоры;
- Больной должен избегать слишком горячих или холодных блюд, так как они могут раздражать слизистую кишечника;
- При составлении диеты нужно учитывать, что она должна быть сбалансированной и не содержать продуктов и овощей, которые могут вызвать процессы брожения и привести к вздутию. Также несколько первых месяцев стоит воздержаться от приема цельного молока и сладкого;
- При включении в рацион нового продукта, необходимо съесть небольшой кусочек и подождать около получаса. Если за это время у больного не появились неприятные ощущения, в том числе боль, вздутие и тошнота, то этот продукт можно постепенно небольшими порциями вводить в привычный рацион;
- После проведения операции нужно принимать препараты, которые способствуют восстановлению микрофлоры кишечника. Их должен подбирать врач индивидуально для каждого больного;
- После данной операции требуется полностью исключить алкогольные и газированные напитки.
Соблюдение всех этих правил способствует скорейшему выздоровлению, а также исключению большинства неприятных последствий. Питание при раке желудка после операции должно учитывать индивидуальные особенности организма, в том числе наличие аллергических реакций.
Рана после операции
После завершения операции рана закрывается стерильной повязкой, которая должна находиться на ней в течение нескольких суток.
По истечению этого периода времени производится смена повязки и очистка самой раны. Дренаж должен находиться в ней до тех пор, пока из нее не перестанет выходить все выделения, в том числе жидкость и гной.
Если он соединен с флаконом, то смена дренажа должна производиться ежедневно.
Если не возникает никаких осложнений, то трубку могут убрать в промежуток от 3 до 7 дней после проведенной операции. Однако, швы и хирургические клипсы убирают лишь на 10 день.
Физическая активность
После проведения операции, особенно в первые дни, не рекомендуется двигаться, так как это будет причинять сильную боль. Стоит учитывать, что пациент должен начать двигаться постепенно, не делая резких движений.
Каждый день, после проведения операции, пациент под присмотром физиотерапевта должен совершать ряд дыхательных упражнений, а также упражнения, направленные на тренировку нижней части туловища.
Через 1-2 дня после операционного вмешательства пациент должен начинать садиться и вставать с кровати, при этом выполняя все рекомендации врача.
Через некоторое время пациент полностью освобождается от послеоперационных трубок, флаконов и мешков, что поможет ему свободнее двигаться и выполнять более разнообразные упражнения. Однако, в первые дни медицинский персонал должен подробно рассказать пациенту, как обращаться с катетером и дренажными трубками, чтобы тот смог самостоятельно передвигаться, при этом не навредив себе.
Улучшение послеоперационного состояния
Через несколько дней после операционного вмешательства пациент сможет самостоятельно двигаться, при этом общее состояние организма будет только улучшаться. Приме пищи нужно будет начинать с малого и постепенно увеличивать порцию.
Первоначально стоит полностью отказаться от трехразового питания в пользу многоразового приема пищи, но достаточно маленькими порциями. Переход к привычному рациону и режиму питания у большинства больных может затянуться на несколько месяцев.
Во время всего периода восстановления больного должен консультировать врач-диетолог, который поможет составить правильную диету. Большинство диетологов советуют своим пациентам принимать ряд витаминов, а также продукты богатые железом.
Если во время операции был удален желудок или его значительная часть, то пациенту через катетер вводится витамин В12. Так как больной больше не сможет получать данный витамин из пищи, то ему будет необходимо каждый раз вводить его в организм с помощью уколов.
Очень часто после данной операции человек способен обратно влиться в нормальное течение жизни. Для этого необходимо строго соблюдать все предписания врачей, особенно в первые месяцы.
Для человека, перенесшего такую операцию, врачи рекомендуют совершать неспешные прогулки, а также заниматься домашними делами, которые не требуют применения физической силы.
При этом, стоит помнить, что перетруждаться во время всего курса реабилитации запрещено, так как организм остается обезвоженным и неспособен к выполнению прежнего физического труда.
Поднятие тяжести, а также некоторые виды деятельности способны вызвать послеоперационную грыжу, для удаления которой может потребоваться еще одно операционное вмешательство. Именно поэтому большинство врачей рекомендуют на 6 месяцев ограничить физические нагрузки, но при этом не сводить их к нулю.
После выписки каждый пациент должен внимательно следить за своим питанием. Особенно важно избегать запоров и следить за тем, чтобы кишечник был полностью опорожнен.
Это очень актуально в первые несколько месяцев после проведенной операции. Если у больного будет запор, то давление на брюшную полость значительно возрастет, что может способствовать появлению грыжи.
Кроме этого, повышенное давление может привести к ряду воспалительных процессов в пищеводе.
Именно поэтому сразу после выписки больной должен проконсультироваться со специалистом и подобрать продукты, которые не будут вызывать запоры. Кроме этого, врач поможет грамотно подобрать лекарственные средства, которые помогут от него избавиться.
Ограничения после операции
Послеоперационный период несет в себе ряд ограничений для пациента. Самыми распространенными из них являются:
- Исключение физиотерапии;
- Ограничение или полное исключение солярия, а также получение загара при приеме солнечных ванн;
- Ограничение поселения бани, сауны и других помещений, которые способствуют тепловой нагрузке. Данные процедуры излишне нагружают сердце, сосуды и весь организм, ослабленный после операционного вмешательства.
Стоит учитывать, что несоблюдение правил послеоперационного восстановления могут спровоцировать возвращение болезни, а также появление метастазов и рецидива.
Если женщина, которая перенесла операцию по удалению рака желудка, в дальнейшем захочет забеременеть, то ей обязательно нужно будет проконсультироваться по этому поводу с гинекологом и онкологом.
Это связано с тем, что перестройка гормонального фона во время беременности может спровоцировать болезнь к повторному заболеванию. Главной опасностью здесь является то, что при беременности большинство раковых опухолей развиваются быстрее и носят более агрессивный характер, чем прежде.
Именно поэтому большинство врачей не рекомендуют планировать беременность в течение первых 3-5 лет после избавления от болезни.
При удачном исходе операции и полном удалении раковых образований большинство врачей рекомендуют своим пациентам проходить санаторно-курортное лечение.
Однако, лечение в санатории гастроэнтерологического направления можно только после тщательного осмотра у онколога, терапевта и других врачей. Стоит учитывать, что во время лечения в санатории необходимо полностью отказаться от физиотерапии.
Человеку, перенесшему данное заболевание, отдых в санатории поможет не только быстрее улучшить физическое состояние, но и восстановить психологическое равновесие.
Диета после операции рака желудка должна быть назначена лечащим врачом, который имеет доступ ко всем медицинским документам пациента. Это позволяет избежать назначения неправильной диеты.
Восстановление после рака желудка включает в себя ряд процедур, которые обязательны для выполнения. После прохождения основной процедуры начинается реабилитация, включающая в себя ряд условий, которые необходимы для полного выздоровления. Если реабилитация была полностью пройдена, то есть шанс вернуться к полностью полноценной жизни.
Источник: http://PosleVipiski.ru/onkologiya/vosstanovlenie-posle-raka-zheludka.html
Операция по удалению желудка при раке – последствия, сколько живут, реабилитация – БольВЖелудке
Основным методом лечения злокачественных новообразований желудка является хирургическая операция. Если у пациента диагностирован рак желудка I─III стадии, то радикальное удаление всех пораженных органов и тканей ─ единственный реальный шанс на выздоровление.
Методы хирургического лечения
Выбор тактики и объема оперативного вмешательства зависит от локализации опухоли и степени распространенности онкологического процесса. Во время операции орган может быть удален полностью или частично.
В некоторых ситуациях требуется удаление соседних структур, пораженных опухолью (селезенки, части поджелудочной железы, пищевода и печени, петлей кишечника).
Целью хирургического лечения является полное иссечение опухоли в здоровых тканях со всем связочным аппаратом и близлежащими лимфоузлами, которые в первую очередь поражаются метастазами.
От того какое количество лимфоузлов будет удалено, во многом зависит успех операции и прогноз выживаемости. Согласно современным международным рекомендациям, диссекции (удалению) подлежат не менее 15 регионарных лимфатических узлов.
Основные методы хирургического лечения:
- тотальная гастрэктомия;
- субтотальная (частичная) резекция, которая подразделяется на дистальную и проксимальную.
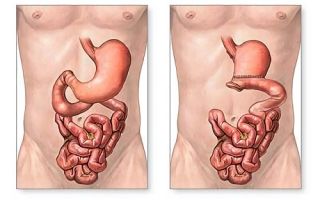
Тотальная гастрэктомия – полное удаление органа, обоих сальников, клетчатки и регионарных лимфатических узлов. Операция показана при опухоли, расположенной в средней трети желудка, раке макроскопической формы роста, синдроме наследственного диффузного рака и недифференцированных формах патологии.
В результате вмешательства формируется пищеводно-кишечный анастомоз: пищевод напрямую соединяется с тонким кишечником.
Проксимальная субтотальная резекция проводится при экзофитной опухоли дна и верхней трети желудка, которая не распространяется на розетку кардии. По окончании операции накладывается анастомоз между желудком и пищеводом.
Дистальная резекция показана при экзофитном опухолевом процессе в антральном отделе (рак нижней трети) или небольшой опухоли в средней трети желудка.
Операция может быть выполнена двумя способами:
- по Бильрот 1─ удаляется 1/3 желудка, формируется гастродуоденальный анастомоз по типу «конец в конец»;
- по Бильрот 2 – удаляется 2/3 желудка, накладывается анастомоз «бок в бок» между культей желудка и тощей кишкой, с частичным выключением двенадцатиперстной кишки из процесса пищеварения.
Оперативный доступ выбирается с учетом локализации опухоли и общего состояния пациента. Разрез делается по грудной клетке в области ребер (чрезплевральный доступ) или по передней брюшной стенке (чрезбрюшинный доступ). Послеоперационный рубец может располагаться как на грудной клетке, так и в средних отделах брюшной полости.
Подготовка к операции
Перед хирургическим вмешательством, с целью уточнения стадии заболевания и выработки плана лечения, проводится ряд диагностических мероприятий:
- Сбор анамнеза и физикальный осмотр
- Развернутый анализ крови (общий и биохимический)
- Клинический анализ мочи
- Анализ кала на скрытую кровь
- ЭКГ
- Рентгенологическое обследование грудной клетки в двух проекциях
- УЗИ органов брюшной полости
- КТ, МРТ пораженной области
- Гастроскопия с гистологией биоптата
- Анализ на онкомаркеры СА 72-4, РЭА, Са 19.9
- Колоноскопия
- Предоперационная диагностическая лапароскопия показана пациентам с тотальным и субтотальным поражением желудка. Данное исследование проводится с целью исключения канцероматоза брюшины и определения метастазов в органах брюшной полости, которые не были обнаружены неинвазивными методами.
- При наличии показаний назначается дополнительные клинические обследования и консультации врачей-специалистов.
- При повышенном риске инфекционных осложнений показан прием антибактериальных препаратов.
- За несколько недель до оперативного вмешательства пациенту необходимо начать придерживаться специальной диеты с отказом от агрессивной пищи. Продукты употребляются преимущественно в измельченном виде, малыми порциями.
- За 7─10 дней до проведения операции отменяется прием антикоагулянтов и нестероидных противовоспалительных препаратов.
- Немаловажное значение имеет психологический настрой больного и вера в скорейшую победу над недугом. Поддержка родственников и друзей помогает настроиться на положительный результат лечения.
Противопоказания
Операция на желудке при раке не всегда целесообразна:
- Отдаленные метастазы в органах и лимфатических узлах. В такой ситуации оперативное вмешательство проводится исключительно при наличии жизненных показаний, при развитии грозных осложнений: кровотечение, перфорация, опухолевый стеноз. Лимфодиссекция в этих случаях не производится.
- Серьезная декомпенсированная патология органов и систем.
- Нарушение свертывающей системы крови.
- Крайнее истощение.
- Перитонит.
Последствия операции по удалению желудка при раке
Удаление желудка – технически сложная и рискованная операция, которая может привести к ряду осложнений:
- кровотечение;
- расхождение внутренних и наружных швов;
- послеоперационная пневмония;
- тромбоэмболия.
Практически после каждой операции на желудке развиваются разного рода функциональные и органические расстройства, связанные с перестройкой процесса пищеварения:
- демпинг-синдром;
- анастомозит;
- синдром приводящей петли;
- рефлюкс желчи;
- гипогликемический синдром;
- анемия;
- синдром малого желудка, ранняя насыщаемость;
- диспепсические расстройства: тошнота, отрыжка, рвота;
- пищевая аллергия.
Что касается летальности, то при гастрэктомии она составляет около 10%.
Послеоперационный период
Адекватное ведение послеоперационного периода помогает избежать осложнений и способствует быстрой реабилитации.
Непосредственно после операции больному должен быть обеспечен оптимальный уход в отделении интенсивной терапии, круглосуточное наблюдение за жизненными функциями и достаточное обезболивание. Обычно пациент находится в реанимации от 1 до 3 дней.
Для профилактики застойной пневмонии, начиная с раннего послеоперационного периода, проводится дыхательная гимнастика.
После тотального удаления желудка первые дни обеспечивается парентеральное питание (внутривенные капельницы), затем больного переводят на энтеральное питание через зонд или еюно- или гастростому.
Энтеральное питание обеспечивает максимальное щажение пораженных органов и скорейшее заживление операционной раны. В сутки должно вводиться не менее 2─3 литров питательных растворов.
Необходимо постоянно контролировать уровень электролитов и кислотно-щелочное равновесие и при необходимости незамедлительно коррегировать их.
Сердечно-сосудистые и антибактериальные средства назначаются по показаниям.
Химиотерапия после удаления желудка при раке
Из-за высокой вероятности скрытых опухолевых процессов, для удаления микрометастазов, которые остались после радикального удаления опухоли, применяется адъювантная химиотерапия. Оптимально начинать цитостатическую терапию в ближайшие дни после операции.
Существуют различные схемы химиотерапевтического лечения. В качестве стандарта при распространенном раке, применяются комбинации химиопрепаратов, которые в отличие от монотерапии, значительно увеличивают процент выживаемости.
Препараты подбираются индивидуально в зависимости от стадии заболевания, гистологической картины, состояния пациента и сопутствующей патологии.
Основные препараты для химиотерапии рака желудка:
- Фторафур
- Адриамицин
- 5-фторурацил
- Мимомицин С
- УФТ, S1
- Полихимиотерапия: FAM, EAP, FAP и др.
Рекомендовано проведение 6─8 курсов химиотерапии, с последующим наблюдением динамики. Длительность химиотерапевтического лечения обусловлена циклическим делением клеток, в результате чего не все раковые клетки одномоментно могут быть подвержены воздействию цитостатических препаратов, что приведет к рецидиву заболевания.
Диспансерное наблюдение
Удаление желудка не является стопроцентной гарантией излечения, поэтому с целью предупреждения рецидивирования, пациентов ставят на диспансерный учет и проводят периодический контроль состояния.
В первые 2 года после операции профилактический осмотр проводится каждые 3─6 месяцев, через 3 года ─ 1 раз в полгода, через 5 лет после операции показаны ежегодные осмотры или внеплановые обследования при наличии жалоб.
Если риск рецидива повышен, то интервал между профилактическими осмотрами сокращается. Объем профилактического обследования определяется индивидуально по клиническим показаниям.
Рецидив рака
Рецидивирование рака желудка после радикального лечения наблюдается в 20─50% случаев. Повторный онкологический процесс может развиться через несколько месяцев или через несколько лет после проведенной операции.
Если рецидив ранний, то вторичная опухоль чаще всего определяется в области анастомоза, если поздний – в области малой кривизны, кардии или стенки культи.
Резидуальный рак возникает в трехлетний срок с момента проведения операции – ранний рецидив. Повторный рак развивается после трех лет с момента удаления первичного новообразования.
Основной причиной рецидива являются раковые клетки, не удаленные в момент операции. Вероятность возобновления опухолевого процесса зависит от стадии заболевания и составляет 20 % при I и II стадии, 45% при III стадии. Наиболее подвержены рецидивированию низкодифференцированные формы рака.
Прогноз при рецидиве серьезный. Средние показатели выживаемости не превышают 25 %.
Реабилитация после операции
Длительность восстановления отличается в каждом конкретном случае. Минимальный срок реабилитации составляет не менее 3х месяцев. При соблюдении рекомендаций можно жить вполне полноценной жизнью, без серьезных ограничений.
В период формирования рубца рекомендовано ношение абдоминального бандажа. Это значительно ускорит заживление послеоперационной раны, снизит риск возникновения грыж, зафиксирует органы в правильном положении и уменьшит болевой синдром.
В первые 6 месяцев после хирургического вмешательства запрещаются тяжелые физические нагрузки и поднятие тяжестей с целью профилактики образования грыж.
По этой же причине:
Следует избегать запоров, сильного кашля, чихания. Физические упражнения проводятся без вовлечения мышц брюшного пресса.
После операции развивается дефицит витаминов, который восполняется с помощью лекарственных препаратов. При тотальной гастрэктомии назначаются инъекции витамина В12.
Крайне важно сохранять двигательную активность: легкая гимнастика, пешие прогулки на свежем воздухе, посильная работа по дому – все это способствует скорейшей реабилитации.
Строгое соблюдение назначенной диеты и режима питания – основная составляющая успешного восстановления. Необходимо полностью исключить из рациона запрещенные продукты.
Большое значение имеет психологический аспект. Человек не должен выключаться из общественной жизни. Занятие любимым делом, общение с друзьями и положительные эмоции благотворно влияют на процесс реабилитации.
Прогноз выживаемости — сколько живут после операции
Прогноз срока жизни зависит от стадии, на которой было обнаружено заболевание, формы роста опухоли, наличия скрытых метастазов, общего состояния и возраста больного. В среднем, пятилетняя выживаемость после оперативного вмешательства составляет около 40%.
Рак желудка – серьезная, часто рецидивирующая патология с агрессивным течением, но при комплексном подходе к лечению и позитивном психологическом настрое пациента, вполне возможно добиться длительной ремиссии, а на начальных стадиях даже полностью излечить недуг.
Источник: https://bolvzheludke.ru/onkologiya/udalenie-zheludka-pri-rake/
Удаление желудка при раке срок жизни, как проводиться резекция
Наследственный диффузный рак желудка является одним из видов рака, который иногда вызывается мутацией в гене CDH1. Раковые клетки широко распространены или разбросаны по всему желудку, что не дает его определить на ранней стадии.
Чтобы предотвратить развитие агрессивной формы рака желудка выполняется гастрэктомия (полное удаление органа).
В случае если необходимо удаление желудка при раке срок жизни во многом зависит от квалификации хирурга, от отсутствия осложнений и соблюдения диеты после операции.
Рекомендуемое лечение, чтобы предотвратить развитие агрессивной формы рака желудка – гастрэктомия (полное удаление органа). Она также выполняется для лечения некоторых не раковых заболеваний. Люди с другими видами рака желудка могут также подвергаться гастрэктомии.
Операции при раке желудка
Узнайте о различных видах хирургии для рака желудка. Вид операции зависит от того, в какой части органа рак находится. Операция на желудке при раке являются серьезным методом лечения. Она делается под общим наркозом. Пациент ничего не ощущает. Желудок может быть удален частично или полностью. Пациент не будет нуждаться в стоме.
Гастрэктомия до и после
Часть тонкой кишки, которую сначала разрезают на нижнем конце двенадцатиперстной кишки, удлиняется прямо вверх навстречу пищеводу. Конец двенадцатиперстной кишки снова подключают к тонкой кишке. Вся процедура обычно занимает 4-5 часов, после чего время пребывания пациента в больнице 7-14 дней.
Часто пациентам рекомендуют удерживаться от приема продуктов питания и напитков в течение первых 3-5 дней, и смачивают тампоны для облегчения сухость губ и рта. Новая система пищеварения может быть смертельна, если останется утечка соединения прямой кишки с пищеводом.
Удаление части желудка
Удаляется до 2/3 желудка, если рак находится в нижней части живота. Насколько удаляется, зависит от распространения рака. Хирург будет также удалить часть ткани, которая удерживает орган на месте. В итоге пациент будет иметь меньший орган.
Удаление желудка и части пищевода
Эта операция проводится, если рак находится в зоне, где желудок соединяется с пищеводом. В этом случае хирург удаляет органа и часть пищевода.
Удаление лимфатических узлов
Во время операции хирург исследует орган и окружающее пространство. Если необходимо вынимает все лимфатические узлы, находящиеся вблизи желудка и вдоль основных кровеносных сосудов, если они содержат раковые клетки. Удаление узлов снижает риск возвращения рака. Бывают случаи, когда рак после операции возвращается, тогда требуется химиотерапия или если возможно повторная операция.
Виды хирургии
Открытая хирургия
Тип хирургии зависит от того, где рак находится в желудке. Удаление желудка при раке обычно делается открытой хирургией.
- Субтотальная гастрэктомия – операция через разрез в животе.
- Общая гастрэктомия с реконструкцией, когда хирург делает один разрез в животе, чтобы удалить весь желудок и все сальники. Хирург присоединяет пищевод к двенадцатиперстной кишке.
- Торакоабдоминальная гастрэктомия – удаляется желудок и пищевод, через разрез в животе и груди.
Лапароскопическая хирургия
Это операция без необходимости крупного разреза на животе. Для удаления желудка может потребоваться хирургия замочной скважины. Этот вид хирургии делается в специализированных центрах, специально обученными хирургами. Хирург делает от 4 до 6 небольших порезов в животе. Используется длинная трубка, называемая лапароскоп.
Наиболее распространенный способ удаления главного органа — открытая хирургия.
Менее инвазивные процедуры включают в себя:
- лечение и сдача анализа крови, для контроля показателей;
- диетическое питание;
- легкие упражнения;
- консультация онколога и диетолога.
Возможные осложнения после удаления желудка
Как и с любым видом хирургии, операция несет в себе риск осложнений. Проблемы могут возникать из-за изменений в способе переваривания пищи. Могут быть такие основные осложнения: потеря веса, демпинг-синдром, закупорка тонкой кишки, авитаминоз и другие. Некоторые осложнения лечатся с помощью лекарств, в противном случае потребуется еще одна операция.
Одна из функций желудка, поглощать витамины которые в еде (особенно B12, C и D). Если орган удален, человек не можете получить все витамины, что может привести к анемии, уязвимости к инфекции. Витамин С помогает укрепить иммунную систему (естественную защиту организма от инфекции и болезни).
Если нет в организме достаточного количества витамина С, могут развиваться частые инфекции. Раны или ожоги также займет больше времени для лечения. В результате дефицита витамина D, может развиться остеопороз костей.
Количество воды постепенно увеличивается до 1,5 л в сутки. Большая часть дополнительной воды берется из крови, а значит, возможно — падение артериального давления.
Снижение артериального давления вызывает симптомы: тошнота, гипергидроз, учащенное сердцебиение. В этом состоянии необходимо лечь.
Лишняя вода в организме вызывает симптомы: метеоризм, урчание желудка, тошнота, расстройство, понос.
Если имеется демпинг-синдром, может помочь отдых в течение 30 минут после приема пищи. Для того, чтобы облегчить симптомы демпинг-синдрома необходимо:
- кушать медленно;
- избегать сладких продуктов;
- постепенно прибавлять больше клетчатки в свой рацион;
- едят меньше, более частыми приемами пищи.
Удаления желудка при раке — срок жизни 5 лет преодолевают 65% людей. На последних стадиях до пятилетнего рубежа доживают 34%. Если человек обратился на последней стадии, после постановки диагноза он может прожить всего полгода.
Информативное видео
Источник: https://oncologypro.ru/rak-zheludka/udalenie-zheludka-pri-rake-srok-zhizni.html
Последствия и лечение рака желудка после операции
Опубликовано: 9 сентября 2015 в 14:07
После операции рака желудка, удаления части пищеварительного органа, или его полной резекции, многим людям кажется, что никакое лечение, проводимое теперь, не способно дать хороших прогнозов и никогда уже не будет возможности вернуться к прежней, активной и качественной жизни. Что последствием этого хирургического вмешательства всегда будет зависимость от строгой диеты и множественные лишения, которые ожидают в привычном образе жизни.
Такое мнение совершенно неправильно.
Если в самые первые месяцы после проведённой на желудке операции по удалению рака вести себя соответствующим образом и соблюдать некоторые простые правила, а также выполнять все рекомендации специалиста по назначенному профилактическому лечению и не допускать нарушений в рационе питания, в ближайшем будущем будет возможен возврат к полноценному существованию. Многих пациентов интересует, какое поведение будет наиболее правильным в жизни после операции рака желудка, и можно ли участвовать в домашних хлопотах, или стоит соблюдать постельный режим?
После того, как проведена операция по удалению всего пищеварительного органа, или его части пациенту нужно приложить все силы к тому, чтобы как можно быстрее начать полноценную жизнь, хоть сначала это и кажется невыполнимой задачей. Самое основное, на что ему необходимо настроиться, это как можно внимательнее относиться к своему здоровью:
- Регулярные наблюдения у онколога;
- Своевременные обращения к специалистам по поводу обострения любого заболевания, которое совершенно не связано с проведённой резекцией желудка;
- После этой операции по удалению раковой опухоли целесообразно проходить обследования у терапевта;
- Обязательным условием является также соблюдение специальной строгой диеты.
Это позволит не допустить развития каких-либо последствий, которые могут возникнуть в других системах и органах его организма.
Послеоперационный период при раке желудка многие специалисты считают таким же важным, как и само хирургическое вмешательство.
Также для наиболее благоприятных прогнозов после операции рака желудка, нужно и стремление самого пациента к тому, чтобы не просто преодолеть тяжёлый недуг, а начать полноценную жизнь, не опасаясь возникновения каких-либо последствий болезни.
Вероятнее всего, что в послеоперационный период будет необходима помощь специалиста – диетолога, который поможет подобрать необходимое питание и постоянно консультировать по всем возникающим нюансам. Это нужно по той причине, что после операции рака желудка у пациента полностью меняются все пищевые привычки.
Кроме этого, подбор специальной диеты очень индивидуален, и проводится по большей части по ощущениям человека, и по восприимчивости его организма к тем или иным продуктам. Также после того, как проведена операция рака желудка, последствиями её на длительный период могут стать такие специфические симптомы, как:
- Частые боли в животе и нарушение пищеварения;
- Утренняя рвота и частая диарея;
- Чувство постоянного переполнения желудка.
В лечении их после операции по удалению раковой опухоли желудка, особенно в том случае, когда была проведена резекция пищеварительного органа, с той целью, чтобы вышеперечисленные последствия не нарушали качество жизни пациента, также необходимы поддержка и советы диетолога по поводу подбора соответствующего питания.
Какова выживаемость с раком после резекции желудка?
После того, как пациенту диагностирован рак основного пищеварительного органа и назначена операция по частичному или полному его удалению, главным вопросом для него становится тот, сколько всего времени у него осталось.
Не секрет, что у каждого человека неминуемое хирургическое вмешательство по этому поводу вызывает настоящий ужас, который не позволяет даже задуматься о том, что если бы прогнозы удаления как целого желудка, поражённого раковой опухолью, так и его части были настолько неутешительны, как кажется, то онкологи не предлагали такой метод лечения.
Так же, как и при многих других видах злокачественных новообразований, выживаемость после операции на основном пищеварительном органе в настоящее время полностью зависит от той стадии, в которой находится заболевание. Самые лучшие прогнозы у пациентов с I стадией, при которой вероятность летального исхода составляет всего 20%, а 70% больных ждёт полное выздоровление после операции.
Так как рак желудка в самом начале своего развития не проявляет никаких признаков, тем людям, которые находятся в группе риска из-за воспалительных патологий органов ЖКТ, не стоит пренебрегать регулярными диагностическими исследованиями и консультациями специалистов. Чем раньше будет выявлено развитие злокачественной опухоли и начато соответствующее лечение, тем больше у пациента шансов на дальнейшую полноценную жизнь без каких-либо последствий.
Источник: https://zhkt.guru/rak-zheludka/lechenie-3/posle-operacii-1
Сколько живут после удаления желудка из-за онкологии?
Рак желудка стоит на стартовых позициях в топе самых опасных и распространенных онкологических заболеваний. Но современные методы диагностики позволяют выявить его еще на начальном этапе. Когда опухоль локализуется на слизистой оболочке органа, еще не дает метастазов, ее намного легче и безопасней удалить, прогноз в таких случаях довольно благоприятный.
Диагностика и специфика оперативного лечения
Основным методом выявления и анализа онкологии пищеварительного тракта остается фиброгастроскопия (ФГС) – осмотр пищевода с помощью специального инструмента эндоскопа.
Часто во время этой процедуры пациенту проводят биопсию, то есть берут образец слизистой оболочки желудка (иногда из нескольких мест) для лабораторного исследования (анализ сока на реакции, скрытую кровь, ее компоненты). Что показывает биопсия желудка.
Основная задача анализа – подтвердить или опровергнуть наличие опухоли, выявить ее природу: добро- или злокачественную.
Очень важно обратится к врачу вовремя, не упустить нужный момент и своевременно начать лечение. К сожалению, это не всегда удается даже внимательным к своему здоровью людям.
Ведь сколько жизней было потеряно из-за того, что рак этого органа на ранних стадиях протекает практически бессимптомно.
Его клинические проявления нередко путают с признаками других болезней и не придают им особого значения.
Основным методом лечения рака желудка остается хирургический:
- субтотальная резекция (удаляют почти все тело органа).
- резекция 2/3, 3/4 органа (дистальная резекция);
- антрумэктомия (вырезают привратниковую часть желудка);
- гастэктомия (полное удаление органа). Эту технику используют, когда есть злокачественная опухоль, неизлечимая язва, тяжелая анемия. Она считается паллиативной, то есть существенно жизнь не продлевает, но избавляет от страданий.
На начальных стадиях прогноз всегда позитивный.
Практически всегда используют метод эндоскопической лапароскопии (процедуру делают через проколы в брюшной полости с помощью специального инструмента – лапароскопа, которым вырезают опухоль).
Во время операции хирург должен обязательно удалить связочный аппарат, большой сальник и часть внутренних лимфоузлов (лимфодиссекция), так как именно они наиболее подвержены метастазам.
Японские онкологи предлагают расширить область удаления во время вмешательства, так как по данным исследователей это продлевает жизнь пациента на 15-25% от стандартного прогноза. Но такая точка зрения пока что не является общепринятой. Хирургическое удаление опухоли желудка должно не только обезопасить человека, но и обеспечить комфорт, вернуть трудоспособность.
Для повышения эффективности резекция органа при раке может дополняться химиотерапией (современная полихимиотерапия продлевает жизнь пациента даже с неоперабельной опухолью), эндолимфатической технологией лечения (введения специальных лекарств через лимфоузлы). Также врач может назначить предоперационную лучевую терапию, чтобы повысить шансы на успех. Как правило, если ее утвердили, то проводят 3 курса до и 3 после лапароскопии.
Совет: перед вмешательством пациент должен узнать все о технике его оперирования, прогнозах, оборудовании. Ведь применение несовершенных технологий провоцирует развитие тяжелых осложнений, и сколько людей по этой причине остались инвалидами, наверняка никто не узнает.
После операции прогнозируется вероятность осложнений в работе сердечно-сосудистой (в частности, формирование тромбов) и легочной системы. Во многом это объясняется не ошибкой со стороны врача, а наличием сопутствующего заболевания.
Риск увеличивается для пациентов от 60 лет, ведь 65% из них страдают хроническими болезнями. Также может быть гнойно-септические воспаления, кровотечения, несостоятельность анастомоза (расхождение швов наблюдается примерно у 3% больных).
В учреждениях неонкологического профиля вероятность осложнений возрастает в несколько раз.
Особенности в смене питания
Диета при удалении желудка при онкологии направлена прежде всего на восстановление процесса усвоения пищи, правильного обмена веществ. Блюда рациона должны подбираться так, чтобы реализовалось такое соотношение питательных веществ:
Нужно отказаться от продуктов, которые провоцируют вздутие живота, мяса, кофе в зернах. Принимать пищу необходимо маленькими порциями, обязательно дробно (5-6 раз в день). Ее температура должна быть комнатной.
Совет: при составе рациона предпочитайте салаты (шпинат, спаржа, свекла, морковь), спелые фрукты, легкоусвояемые зерновые, молочные продукты, натуральное масло. Обязательно нужно следить за динамикой набора веса, если было замечено его снижение. От этого зависит качество и скорость реабилитации.
Диета после операции при язве желудка очень похода на описанную выше, только в ней еще делается акцент на полужидкой консистенции блюд, употреблении не свежих, а запеченных овощей.
Статистика длительности жизни после резекции
Срок жизнь после удаления желудка при раке в каждом случае индивидуален
Сколько живут после хирургического вмешательства? Выживаемость напрямую зависит от стадии болезни и качества проведенного лечения. Прогноз такой: в клиниках-лидерах смертность по окончании радикальных операций (по удалению органа) не превышает 5%.
Если применяется радикальное лечение, то около 95% больных хорошо себя чувствуют еще как минимум 10 лет. При реализации субтотальной резекции, полного удаления желудка около 5 лет живут 60-70% людей. А на поздних стадиях вероятности прожить еще 5 лет есть только у 30-35%.
Профилактика рака желудка
- Вести здоровый образ жизни.
- Соблюдать правильное и регулярное питание (нельзя переедать, есть много консервированной пищи, маринадов, копченостей, солений; делайте акцент в рационе на овощах, зелени, фруктах, крупах грубого помола, молочных продуктах).
- Отказаться от курения и алкоголя.
- Нужно активно заниматься физическими упражнениями, спортом.
- Проходить профилактические осмотры.
Чтобы избежать рака, каждый сам должен заботиться о своем здоровье и каждый год проходить профилактическую фиброгастроскопию.
Минимум 2 раза за этот же период должны посетить врача пациенты с системными жалобами на пищеварительную систему, те, кто находится в группе риска (возраст от 60 лет, генетическая предрасположенность, хронические заболевания).
После 45 лет гастроэнтерологи рекомендуют регулярно проходить осмотры 1 раз в 2 года. Рак желудка может развиться даже с небольшой язвы, которая будет насыщаться патологическими клетками, поэтому вопрос профилактики и мониторинга своего здоровья принципиально важен.
Жизнь после резекции желудка. несомненно, продолжается, но в нее необходимо внести некоторые коррективы и изменить привычный стиль питания. На земном шаре онконедугами этого органа болеет около 1 млн.
человек, и об этом не стоит забывать. Также важно помнить, что качество жизни по окончании радикального лечения рака напрямую зависит от стадии опухоли на момент обращения к врачу.
Вероятность благоприятного прогноза намного выше при оперативном начале терапии.
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом! Вы можете записаться на платный прием. выбрав врача и нажав на кнопку “записаться”.
Источник: http://therapycancer.ru/rak-zheludka/518-skolko-zhivut-posle-udaleniya-zheludka-iz-za-onkologii
Удаление желудка: показания к операции, последствия, прогноз
Рак желудка
17.04.2018
824
552
7 мин.
Удаление желудка проводится преимущественно при наличии его обширного поражения. Показаниями к проведению такой операции являются злокачественное новообразование, серьезное повреждение, множественные полипы.
Операция предполагает высокие риски осложнений, но при соблюдении всех предписаний прогноз благоприятный. Без желудка можно прожить столько же, сколько и с ним.
Исключение составляет опухолевый процесс, когда болезнь рецидивирует.
Показания к проведению операции по удалению желудка включают:
- рак;
- прободение органа;
- кровотечение при язвенной болезни;
- диффузный полипоз;
- чрезмерно высокий индекс массы тела.
Основным поводом, который заставляет врачей выбирать радикальный способ лечения, является рак желудка. Гастрэктомия проводится при расположении опухоли в кардиальном или пилорическом отделе. Желудок удаляется полностью, если рак поразил среднюю треть органа. В этом случае дополнительно иссекаются лимфатические узлы и другие образования.
Множественные полипы на слизистой желудка
При диффузном полипозе наблюдаются образования на слизистой оболочке. Терминология «диффузный» означает множественное их количество с распределением на обширные участки. Это приводит к гастрэктомии из-за невозможности удаления каждого полипа. Данные образования имеют свойство перерождаться в злокачественные.
Прободение стенки органа происходит не только при поражении опухолью, но и на фоне травм и требует срочной операции (не всегда гастрэктомии).
В особую группы выделяются пациенты с чрезмерным ожирением. Иногда единственным способом, помогающим уменьшить количество потребляемой пищи, является частичное или полное удаление желудка.
Редко удаление органа проводится в качестве профилактики — при мутации гена CDH1. Данное состояние значительно повышает риск развития генетически обусловленных форм злокачественных образований желудка диффузного типа. В этом случае пациентам рекомендуется превентивное удаление еще до образования рака.
Противопоказания основаны на сложности процедуры и вероятных значительных объемах кровопотерь. Среди них выделяют такие, как:
- Терминальная стадия онкологического заболевания (поражение региональных и отдаленных лимфоузлов, внутренних органов). Является неоперабельной.
- Тяжелое состояние больного.
- Патологии внутренних органов, особенно легких или сердца.
- Болезни, сопровождающиеся нарушением свертываемости крови.
Перед операцией необходимо тщательное обследование больного. Проводятся:
- анализ мочи;
- томография области поражения;
- анализ крови на биохимию;
- исследование кала на наличие эритроцитов;
- УЗИ органов брюшной полости;
- гастроскопия для осмотра слизистой желудка (обычно исследование дополняется изъятием образца тканей для гистологического исследования).
Плановая операция включает предварительную консультацию специалистов других профилей.
Подготовительный этап включает следующие меры:
- 1. При наличии сердечно-сосудистых патологий, диабета, бронхолегочной болезни должно быть откорректировано лечение, чтобы больной смог перенести наркоз и оперативное вмешательство.
- 2. Необходимо сообщить лечащему хирургу обо всех принимаемых лекарствах. За 7 дней до операции прекращают употребление препаратов, которые вызывают разжижение крови и снижение тромбообразования, а также НПВП и медикаментов с ацетилсалициловой кислотой.
- 3. Если имеется повышенный риск инфекции, перед операцией назначается курс антибиотикотерапии.
- 4. Пациентам, которые готовятся к операции, назначается диета, которая запрещает употребление острых, соленых и жареных блюд, спиртного. Курение повышает риск негативных последствий, возникающих после операции, поэтому необходимо отказаться и от этой привычки.
- 5. После прохождения всех исследований, если состояние больного не препятствует этому, его помещают в больницу для подготовки.
- 6. За сутки до гастрэктомии назначается облегченное питание.
- 7. Запрещается употребление любых продуктов в день операции, не разрешается даже пить, чтобы введение наркоза не спровоцировало рвоту.
Гастрэктомия может означать как частичное, так и полное удаление желудка. Выделяют несколько разновидностей:
| Вид операции | Описание |
| Дистальная субтотальная | Удаляется основная часть органа, которая переходит в кишечник |
| Проксимальная субтотальная | Оптимальный метод при расположении образования вверху органа. Удалению подлежат проксимальный фрагмент, сальники, лимфатические узлы и сосуды |
| Тотальная | Выполняется полное удаление органа, производится соединение пищевода непосредственно с тонкой кишкой |
| Рукавная | Используется для лечения больных с крайней степенью ожирения. Удаляются тело и дно желудка, оставляется канал органа небольшой толщины |
Важной частью операции является мобилизация желудка. Обеспечивается доступ к органу – происходит это путем рассечения связок и сальника. После этого сосуды перевязываются и коагулируются. Желудочно-поджелудочные связки пересекаются вместе с сосудами, которые в них расположены, что требует предельной осторожности. По окончании операции пищевод и тонкий кишечник соединяются.
Удаление органа не может произойти без последствий. Наиболее вероятно возникновение таких патологий, как:
- Анемия. После операции меняется рацион, ухудшается переваривание пищи, что приводит к витаминной недостаточности, сопровождающейся усталостью и сонливостью.
- Кровотечение и перитонит – патологии, требующие срочного лечения.
- Рецидив опухоли. Рак развивается в культе желудка и имеет более неблагоприятный прогноз по сравнению с первичной формой.
- Демпинг-синдром. Обусловлен низким качеством потребляемой пищи. Появляются потливость, учащение сердечных сокращений, головокружение, рвота сразу после еды.
- Рефлюкс-эзофагит. Воспалительный процесс в пищеводе, вызванный забросом в него содержимого тонкого кишечника. Сопровождается болью в животе, изжогой и тошнотой.
Часто само оперативное вмешательство и период после операции складываются благоприятно, а осложнения возникают значительно позже, уже в домашних условиях.
В послеоперационном периоде пациенту требуются помощь и уход, которые состоят во введении обезболивающих препаратов. В тонкую кишку устанавливается специальный зонд.
Он выполняет функцию обеспечения питанием до тех пор, пока не пройдет период реабилитации и не станет возможным пероральный прием пищи. Через зонд вводятся специальные растворы.
Для восполнения достаточного объема жидкости проводится инфузионная терапия.
Жидкую пищу и воду можно употреблять только через 48-72 часа после операции. Перед расширением диеты необходимо оценить, насколько кишечник начал функционировать. Если появляется стул, можно постепенно добавлять перетертые блюда, каши и обычную пищу.
Питание после операции меняется навсегда. Порции становятся маленькими, приемы пищи – частыми, от 6 до 8 раз в день. Это помогает предупредить осложнения, такие как демпинг-синдром. Предпочтительна приготовленная на пару или отварная пища. Разрешается пить не более стакана жидкости за один прием. Вместо воды можно употреблять чаи и компоты.
Белок должен присутствовать в рационе больного в достаточном количестве, от простых и рафинированных углеводов придется отказаться. Предпочтительно также сокращение жиров. Необходимо полностью отказаться от:
- спиртного;
- пряностей;
- жареных и копченых блюд;
- консервов.
Потребление соли сокращают до минимума. Пищу нужно тщательно пережевывать. Она должна быть комнатной температуры. Если имеются нарушения стула, рекомендуется корректировка диеты. При диарее в рацион вводятся блюда с крупами (рис, гречка), при запорах – чернослив, кефир и йогурт, свекла.
Переходить на такую диету можно уже спустя 30-40 дней после удаления органа, но полная реабилитация занимает приблизительно год. На то, насколько быстро человек восстановится, влияют его эмоциональное состояние и настрой:
- Если больной слишком беспокоится, соблюдает ограничения в питании слишком долго, ситуация приводит к авитаминозу, анемии и похудению.
- Некоторые больные, наоборот, не выдерживают строгого режима, начинают есть по 3-4 раза в день большими порциями и забывают про запрет на некоторые продукты. Это приводит к нарушению деятельности ЖКТ и развитию осложнений.
Физическая активность сокращает период реабилитации, стимулирует сократительную деятельность оставшейся части органа, что приводит к более быстрому восстановлению.
Движения препятствуют образованию спаек, появление которых часто связано с возникновением осложнений. Физическая нагрузка также уменьшает риск тромбообразования.
Но существуют и некоторые ограничения: период непосредственно после оперативного вмешательства, чрезмерная активность, поднятие тяжестей.
Прогноз зависит от выбора методики операции, степени развития рака и общего состояния больного. Если операция прошла нормально, в послеоперационный период не выявлено осложнений, а раковый процесс не возобновился, прогноз благоприятный.
При прогнозе эффективности лечения учитывается и возраст. У пожилых удаление желудка приводит к неблагоприятному исходу значительно чаще. В молодости рак желудка встречается преимущественно у женщин. Мужчины чаще болеют после достижения пожилого возраста, поэтому прогноз у них менее благоприятный.
Лечение, начатое при развитии рака до первой степени, гарантирует выздоровление в 85% случаев. При терминальной стадии только у 15% пациентов срок жизни составляет более 5 лет после хирургического вмешательства.
Источник: http://pancreat.ru/oncology/stomach-cancer/udalenie-gheludka.html